Leishmaniasis: Infectie met symptomen aan huid & ingewanden
 Leishmaniasis is een besmettelijke infectieziekte die vooral voorkomt in arme (sub)tropische gebieden. De patiënt loopt deze ziekte op door een beet van de vrouwelijke zandvlieg die besmet is met de parasiet Leishmania. De infectieziekte kent drie verschillende vormen met allen verschillende symptomen: cutane, mucocutane en viscerale leishmaniasis. Hierdoor verschijnen symptomen aan de huid (vooral typische huidzweren) en ingewanden. Voor deze drie vormen zijn behandelingsmethoden beschikbaar. De prognose is goed tot uitstekend indien de patiënt snel start met de geneesmiddelen om de parasieten te bestrijden. Patiënten en mensen die naar mogelijke risicogebieden reizen, nemen best preventieve maatregelen om zandvliegen te weren.
Leishmaniasis is een besmettelijke infectieziekte die vooral voorkomt in arme (sub)tropische gebieden. De patiënt loopt deze ziekte op door een beet van de vrouwelijke zandvlieg die besmet is met de parasiet Leishmania. De infectieziekte kent drie verschillende vormen met allen verschillende symptomen: cutane, mucocutane en viscerale leishmaniasis. Hierdoor verschijnen symptomen aan de huid (vooral typische huidzweren) en ingewanden. Voor deze drie vormen zijn behandelingsmethoden beschikbaar. De prognose is goed tot uitstekend indien de patiënt snel start met de geneesmiddelen om de parasieten te bestrijden. Patiënten en mensen die naar mogelijke risicogebieden reizen, nemen best preventieve maatregelen om zandvliegen te weren.
- Synoniemen leishmaniasis
- Epidemiologie infectie
- Oorzaken en soorten: Cutane, mucocutane of viscerale (systemische) leishmaniasis
- Symptomen bij de patiënt
- Diagnose en onderzoeken
- Behandeling van patiënten
- Prognose leishmaniasis
- Complicaties infectieziekte door beet van zandvlieg
- Preventie parasitaire infectieziekte
Synoniemen leishmaniasis
Leishmaniasis is eveneens gekend onder deze synoniemen:- Kala-azar (synoniem van viscerale leishmaniasis)
- Oude wereld leishmaniasis (dit verwijst naar de plaats waar de infectieziekte zich presenteert met name het oostelijk halfrond)
- Nieuwe wereld leishmaniasis (dit verwijst naar de plaats waar de infectieziekte zich presenteert met name het westelijk halfrond)
Epidemiologie infectie
De jaarlijkse incidentie van cutane leishmaniasis bedraagt 700 000-1.300 000 patiënten. Bij viscerale leishmaniasis zijn naar schatting jaarlijks rond de 400.000 patiënten aangetast. Meishmaniasis komt verder voor in alle continenten behalve Australië en Antarctica. Vooral in het Middellandse Zeegebied, Zuidoost-Azië, Oost-Afrika en Amerika zijn regelmatig uitbraken van viscerale leishmaniasis te vinden. De cutane vorm presenteert zich in Oost-Afrika, Noord-Afrika, Eurazië en Amerika. De ziekte treft vooral de armere bevolking op het platteland. De patiënten lijden meestal aan ondervoeding, ze hebben een verzwakt immuunsysteem, ze hebben een gebrek aan financiële middelen en daarnaast zijn ze slecht gehuisvest. Ook mensen met een hiv-infectie zijn vaker getroffen door leishmaniasis. De ziekte komt voorts voor op alle leeftijden, maar vooral kinderen, adolescenten en jongvolwassenen zijn getroffen. Mannen zijn tot slot dubbel zo vaak als vrouwen aangetast door leishmaniasis.Oorzaken en soorten: Cutane, mucocutane of viscerale (systemische) leishmaniasis
Overdracht en besmetting
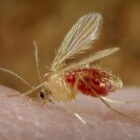
Leishmania protozoa, een kleine parasiet, nestelt zich op een vrouwelijke zandvlieg. Protozoa zijn eencellige organismen. De parasiet leeft en vermenigvuldigt zich in de vrouwelijke zandvlieg. Dit insect is het meest actief in vochtige omgevingen tijdens de warmere maanden en 's nachts, vanaf zonsopgang tot zonsondergang. De parasiet bevindt zich mogelijk eerst op huisdieren, zoals honden. De transmissie (overdracht) gaat mogelijk van hond tot zandvlieg tot mens. Een beet van deze geïnfecteerde zandvlieg veroorzaakt leishmaniasis. Meestal gebeurt een beet door een zandvlieg bij schemering, in de avond of s nachts, maar mogelijk bijt de zandvlieg ook overdag als een patiënt deze toevallig stoort. Bij sommige soorten van Leishmania-parasieten gebeurt de verspreiding via besmette (delen van) naalden of bloedtransfusies. Ook is het mogelijk dat een zwangere vrouw de besmetting doorgeeft aan haar ongeboren kind.Soorten leishmaniasis
Leishmaniasis bestaat in verschillende vormen met name cutane leishmaniasis, mucucutane leishmaniasis en systemische of viscerale leishmaniasis.Cutane leishmaniasis (CL)
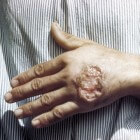
Cutane leishmaniasis is de meest voorkomende vorm die meestal niet ernstig is. Door de infectie is de huid van de patiënt aangetast. Huidzweren beginnen meestal op de plaats van de zandvliegbeet.
Mucocutane leishmaniasis
Mucocutane leishmaniasis, eigenlijk een vorm van cutane leishmaniasis, komt zelden voor. Meestal presenteert de mucocutane vorm zich enkele maanden nadat huidzweren genezen zijn. Deze vorm leidt tot een gedeeltelijke of totale vernietiging van de slijmvliezen van de neus, mond en keel. Mucocutane leishmaniasis is ernstiger dan cutane leishmaniasis die vaak (na erg lange tijd) spontaan geneest. Sporadisch tast deze parasiet ook de ogen aan (parasitaire ooginfectie).
Systemische of viscerale leishmaniasis
Bij systemische of viscerale leishmaniasis is het hele lichaam getroffen. Twee tot acht maanden (of zelfs tot een jaar) nadat de patiënt gebeten is door de zandvlieg, treden de symptomen op. De meeste patiënten herinneren zich niet dat ze net na de beet een pijnlijke huid hebben gehad of gestoken zijn geweest. De zandvlieg is immers klein, maakt geen lawaai en de beten zijn vaak niet pijnlijk. Deze vorm leidt mogelijk tot dodelijke complicaties. De parasieten beschadigen het immuunsysteem waardoor het aantal ziekte bestrijdende cellen daalt.
Symptomen bij de patiënt
Wanneer een patiënt gebeten is door een geïnfecteerde zandvlieg, treden niet altijd symptomen op. De ziekte ontwikkelt zich slechts bij een klein deel patiënten.Cutane leishmaniasis
De symptomen van cutane leishmaniasis zijn afhankelijk van waar de letsels zich bevinden. Daarnaast hebben sommige patiënten een stille infectie en vertonen ze geen symptomen. Mogelijke symptomen treden op binnen een paar weken tot maanden na de beet van de zandvlieg. De patiënt heeft hierbij mogelijk ademhalingsproblemen, slikproblemen, een verstopte neus, loopneus en/of neusbloedingen, zweren en erosie in de mond, tong, tandvlees, lippen, neus, en de binnenkant van de neus. Typisch aan cutane leishmaniasis zijn al dan niet pijnlijke huidzweren die langzaam helen. De zweren veranderen mogelijk in grootte en het uiterlijk na verloop van tijd. De zweren beginnen meestal als papels of knobbeltjes en eindigen dan als zweren. Sommige patiënten vertonen bovendien opgezwollen klieren bij de zweren, bijvoorbeeld onder de arm indien de zweren zich op de arm of hand bevinden.Systemische of viscerale leishmaniasis
Niet alle patiënten vertonen aanvankelijk symptomen; bij hen is een stille infectie aanwezig. Veelal presenteren de symptomen zich binnen enkele maanden tot zelfs een jaar nadat de geïnfecteerde zandvlieg een patiënt heeft gebeten. Systemische viscerale infectie bij kinderen begint meestal plotseling met diarree, hoesten, braken en koorts. Volwassenen hebben meestal twee weken tot twee maanden koorts in combinatie met vermoeidheid, zwakte en verlies van eetlust. Deze zwakte is progressief naarmate de ziekte verergert. Andere symptomen van systemische viscerale leishmaniasis omvatten buikklachten met daarop volgend gewichtsverlies, dunner wordend haar, een schilferige, grijze, donkere en grauwe huid, koorts die weken komt en gaat in cycli en nachtelijk zweten en een lage bloeddruk (hypotensie).Diagnose en onderzoeken
Lichamelijk onderzoek
De arts voert een grondig lichamelijk onderzoek uit bij de patiënt. Hierbij is een anamnese, een grondig vraaggesprek, onontbeerlijk. Zo informeert de arts of de patiënt recent gebeten is door zandvliegen, of dat de patiënt recent in een gebied geweest is waar leishmaniasis voorkomt. De arts documenteert alle symptomen en klachten. Hij merkt een vergrote milt (splenomegalie), vergrote lever (hepatomegalie) en vergrote lymfeklieren op.Diagnostisch onderzoek
Verdere onderzoeken zijn nodig om leishmaniasis te diagnosticeren. Zo voert de arts een biopsie uit van de milt, de huid, de lymfeklieren en de lever. Ook een beenmergpunctie is nodig. Daarnaast is een volledig bloedonderzoek vereist opdat de arts in staat is om de diagnose te stellen. De bloedresultaten zijn bij viscerale leishmaniasis afwijkend. De patiënt vertoont een laag aantal rode bloedcellen (de medische term hiervoor is "anemie"), een laag aantal witte bloedcellen (leukopenie) en een aantal laag aantal bloedplaatjes (trombocytopenie).Differentiële diagnose
De arts verwart leishmaniasis vaak met volgende aandoeningen:- een basaalcelcarcinoom (langzaam groeiende vorm van huidkanker)
- blastomycose
- buiktyfus (bacteriële infectie met koorts en buikpijn)
- framboesia
- impetigo (bacteriële huidinfectie op gezicht en ledematen)
- systemische lupus erythematosus
- histoplasmose
- lepra
- een lymfoom
- malaria
- paracoccidioidomycose
- pinta (bacteriële infectie met goedaardige huidletsels)
- een plaveiselcelcarcinoom (vorm van huidkanker)
- pyoderma gangrenosum (huidaandoening met diepe, pijnlijke zweren)
- sarcoïdose
- sporotrichose
- stafylokokkeninfecties
- syfilis
- tuberculose
- tularemie
Behandeling van patiënten
Huidzweren verdwijnen soms spontaan, maar de hersteltijd varieert van enkele maanden tot zelfs jaren. Plastische chirurgie is daarom soms nodig om de verminking veroorzaakt door zweren op het gezicht (cutane leishmaniasis) te corrigeren. Viscerale en mucocutane leishmaniasis vallen tot slot met geneesmiddelen (antiparasitaire middelen) te behandelen.Prognose leishmaniasis
Wanneer de patiënt de juiste medicijnen krijgt, is de prognose van leishmaniasis zeer goed. Dit geldt voornamelijk wanneer de behandeling gestart is voordat het immuunsysteem schade heeft opgelopen. Cutane leishmaniasis leidt mogelijk tot verminkingen. De patiënt komt meestal door complicaties van leishmaniasis (zoals andere infecties) te overlijden, in plaats van aan de ziekte zelf. De meeste patiënten overlijden dan binnen de twee jaar. Jaarlijks komen naar schatting 20.000 tot 30.000 patiënten met leishmaniasis te overlijden.Complicaties infectieziekte door beet van zandvlieg
Mogelijke complicaties van leishmaniasis omvatten bloedingen, dodelijke infecties als gevolg van schade aan het immuunsysteem en verminkingen aan het gezicht.Preventie parasitaire infectieziekte
Leishmaniasis valt niet te voorkomen met vaccins of medicijnen. Daarom neemt de patiënt best maatregelen om zandvliegbeten te voorkomen, zodat het risico op het ontwikkelen van de ziekte vermindert. Bednetten rond het bed zijn vereist in risicogebieden. Ook het controleren van de ramen is noodzakelijk. Daarnaast gebruiken patiënten best een insecten werend middel. Ook beschermende kledij is noodzakelijk. Airconditioning is binnen aanbevolen. Insecticiden doden de zandvliegen en zijn eveneens aangewezen.© 2016 - 2024 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Leishmaniasis: symptomen, oorzaak, behandeling en prognoseViscerale Leishmaniasis symptomen zijn onder meer koorts, gewichtsverlies, vergroting van de lever en milt, bloedarmoede…
Leishmaniasis: symptomen, oorzaak, behandeling en prognoseViscerale Leishmaniasis symptomen zijn onder meer koorts, gewichtsverlies, vergroting van de lever en milt, bloedarmoede…
 Parasieten: Leishmania, een eencellig organismeDe parasiet Leishmania is een eencellig organisme dat de huid, slijmvliezen en inwendige organen kan aantasten. Het word…
Parasieten: Leishmania, een eencellig organismeDe parasiet Leishmania is een eencellig organisme dat de huid, slijmvliezen en inwendige organen kan aantasten. Het word…
 Schistosomiasis: Parasitaire infectieziekte door wormenSchistosomiasis is een acute en chronische infectieziekte veroorzaakt door parasitaire wormen die in zoet water leven. D…
Schistosomiasis: Parasitaire infectieziekte door wormenSchistosomiasis is een acute en chronische infectieziekte veroorzaakt door parasitaire wormen die in zoet water leven. D…
 Chromoblastomycose (chromomycose): Schimmelinfectie aan huidChromoblastomycose (chromomycose) is een infectieziekte die vooral optreedt in (sub)tropische gebieden. Op de huid van e…
Chromoblastomycose (chromomycose): Schimmelinfectie aan huidChromoblastomycose (chromomycose) is een infectieziekte die vooral optreedt in (sub)tropische gebieden. Op de huid van e…
 Taeniasis: Darminfectie door lintwormen in niet gaar vleesTaeniasis is een darminfectie veroorzaakt door parasieten die zich in onvoldoende verhit varkensvlees of rundvlees bevin…
Taeniasis: Darminfectie door lintwormen in niet gaar vleesTaeniasis is een darminfectie veroorzaakt door parasieten die zich in onvoldoende verhit varkensvlees of rundvlees bevin…
 Podologie voor kinderenKinderen die last hebben van een voetafwijking, kunnen baat hebben bij advies of een behandeling van de podoloog of podo…
Podologie voor kinderenKinderen die last hebben van een voetafwijking, kunnen baat hebben bij advies of een behandeling van de podoloog of podo…
Gerelateerde artikelen
Bronnen en referenties
- Inleidingsfoto: USDAgov, Flickr (CC BY-2.0)
- http://emedicine.medscape.com/article/220298-differential
- http://emedicine.medscape.com/article/220298-overview#showall
- http://www.cdc.gov/parasites/leishmaniasis/gen_info/faqs.html
- http://www.healthline.com/health/leishmaniasis#hetvoorkomen9
- http://www.who.int/mediacentre/factsheets/fs375/en/
- https://www.nlm.nih.gov/medlineplus/ency/article/001386.htm
Miske (4.039 artikelen)
Laatste update: 06-04-2020
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 7
Laatste update: 06-04-2020
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 7
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.