Slaapziekte: Infectie met koorts en neurologische symptomen
 Parasieten van de soort Trypanosoma brucei veroorzaken de slaapziekte via een steek van een geïnfecteerde tseetseevlieg. Doordat de slaapziekte te vinden is op het platteland van Afrika, is de ziekte beter gekend als de "Afrikaanse slaapziekte". De patiënt vertoont door de infectie symptomen in twee fasen. In de eerste fase vertoont hij voornamelijk koorts, gewrichtspijn en huidletsels, terwijl in de tweede fase de hersenen zijn aangetast, wat leidt tot ergere neurologische symptomen. De slaapziekte is te genezen met medicijnen, maar is dodelijk indien onbehandeld. Aangezien voor de slaapziekte geen vaccin bestaat, neemt de patiënt best preventieve maatregelen om een steek van de tseetseevlieg te voorkomen.
Parasieten van de soort Trypanosoma brucei veroorzaken de slaapziekte via een steek van een geïnfecteerde tseetseevlieg. Doordat de slaapziekte te vinden is op het platteland van Afrika, is de ziekte beter gekend als de "Afrikaanse slaapziekte". De patiënt vertoont door de infectie symptomen in twee fasen. In de eerste fase vertoont hij voornamelijk koorts, gewrichtspijn en huidletsels, terwijl in de tweede fase de hersenen zijn aangetast, wat leidt tot ergere neurologische symptomen. De slaapziekte is te genezen met medicijnen, maar is dodelijk indien onbehandeld. Aangezien voor de slaapziekte geen vaccin bestaat, neemt de patiënt best preventieve maatregelen om een steek van de tseetseevlieg te voorkomen.
- Synoniemen slaapziekte
- Epidemiologie infectie
- Oorzaken en soorten: Trypanosoma brucei gambiense en Trypanosoma brucei rhodesiense
- Symptomen infectieziekte: Koorts en neurologische symptomen
- Diagnose en onderzoeken
- Behandeling van patiënten na steek van geïnfecteerde tseetseevlieg
- Prognose slaapziekte
- Complicaties
- Preventie infectieziekte
Synoniemen slaapziekte
De slaapziekte is eveneens gekend onder deze synoniemen:- Afrikaanse slaapziekte
- Encephalitis lethargica
- (Humane) Afrikaanse trypanosomiasis
- Nona
Epidemiologie infectie
De slaapziekte komt voor in 36 sub-Sahara Afrika-landen waar tseetseevliegen de ziekte overbrengen. De mensen die het meest blootgesteld zijn aan de tseetseevlieg en dus ook aan de slaapziekte, leven op het platteland en zijn afhankelijk van de landbouw, visserij, veeteelt of jagen. De jaarlijkse incidentie bedraagt ongeveer 10.000 nieuwe patiënten. Wellicht is de ziekte wel ondergediagnosticeerd waardoor wellicht meer patiënten aan de ziekte lijden. Meestal zijn kinderen getroffen door de slaapziekte, al komt de ziekte op elke leeftijd voor. De slaapziekte heeft tot slot geen raciale of seksuele voorliefde.Oorzaken en soorten: Trypanosoma brucei gambiense en Trypanosoma brucei rhodesiense
Besmetting en overdracht
Zowel een mannelijke als vrouwelijke tseetseevlieg brengt de infectie met protozoale parasieten van het geslacht Trypanosoma over aan de mens. De ziekte is eveneens door te geven van een zwangere geïnfecteerde moeder aan haar ongeboren kind, al gebeurt deze vorm van overdracht niet vaak. Sporadisch treedt de infectie op door ongevallen met besmetten naalden. Ook zelden treedt een transmissie op via seksueel contact. Tot slot zijn ook enkele patiënten gerapporteerd die de infectie hebben gekregen door een bloedtransfusie.Soorten parasieten
Trypanosoma brucei gambienseDeze parasiet is te vinden in 24 landen in West- en Centraal Afrika en veroorzaakt veruit de meeste gevallen van de slaapziekte. Het merendeel van de gemelde gevallen zijn gevonden in Centraal-Afrika (Democratische Republiek Congo, Angola, Soedan, de Centraal-Afrikaanse Republiek, Republiek Congo, Tsjaad en het noorden van Oeganda). Ongeveer 7.000 tot 10.000 nieuwe patiënten zijn jaarlijks gemeld bij de World Health Organization. Veelal blijft de infectie lang sluimerend in het lichaam aanwezig bij de patiënt, en vertoont hij pas na vele maanden of zelfs jaren symptomen. Dan echter is de chronische infectie vaak al (bijna) uitgebreid naar de hersenen. Deze ziekte is tot slot ook gekend als de West-Afrikaanse slaapziekte.
Trypanosoma brucei rhodesiense
Trypanosoma brucei rhodesiense is te vinden in 13 landen in Oost- en Zuid-Afrika. De meeste patiënten komen uit Oeganda, Tanzania, Malawi en Zambia. Minder dan 2% van de gerapporteerde gevallen van de slaapziekte zijn getroffen door deze parasiet. De World Health Organization meldt op haar website dat de jaarlijkse incidentie enkele honderden patiënten bedraagt. De patiënt heeft hierbij een acute infectie die een paar weken of maanden na de infectie optreedt. De ziekte ontwikkelt zich snel en valt het centrale zenuwstelsel aan. De ziekte is eveneens gekend als Oost-Afrikaanse slaapziekte.
Symptomen infectieziekte: Koorts en neurologische symptomen
Een steek van een tseetseevlieg is vaak pijnlijk, waardoor de patiënt een rode, pijnlijke huidplek ontwikkelt op de bijtplaats. Na een geïnfecteerde steek vermenigvuldigen trypanosomen zich in subcutane weefsels (de medische term voor "weefsels onder de huid", het bloed en de lymfe.Hemo-lymfatische fase
De symptomen treden meestal één à drie weken na de steek op. De patiënt heeft bij deze hemo-lymfatische fase koortsaanvallen, hoofdpijn, zwelling in het gezicht, gezwollen lymfeklieren, huidletsels, gewrichtspijn en jeuk.Neurologische fase
In de tweede, fase treden neurologische problemen op. Deze symptomen verschijnen ongeveer één à twee jaar nadat de patiënt is gestoken. De parasieten tasten hierbij het centrale zenuwstelsel aan. Hierbij vertoont de patiënt aanhoudende hoofdpijn waarbij pijnstillers niet werken, gedragsveranderingen, stemmingswisselingen, verwardheid, verlies van eetlust, gewichtsverlies, gevoelsstoornissen, coördinatieproblemen en epileptische aanvallen (vooral bij kinderen). Een ander primair symptoom bij de neurologische fase zijn slaapstoornissen. De patiënt slaapt of is slaperig overdag (slaapzucht) en vertoont s nachts slapeloosheid. Zonder behandeling is de slaapziekte veelal fataal.Diagnose en onderzoeken
Lichamelijk onderzoek
De arts voert een grondig lichamelijk onderzoek uit bij de patiënt. Hierbij is een anamnese, een grondig vraaggesprek, onontbeerlijk. Hij merkt tevens de zichtbare symptomen op waaronder bij de eerste fase de gezwollen lymfeklieren in de nek, de versnelde hartslag (tachycardie) en splenomegalie (vergrote milt) bemerkt. In de tweede fase zijn gedragsveranderingen, gevoelsstoornissen, een psychose (verlies van realiteit met wanen en hallucinaties), een verhoogde spierstijfheid (spasticiteit) en bevingen merkbaar.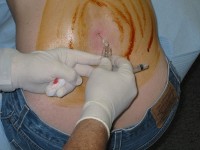 Ruggenprik / Bron: Brainhell, Wikimedia Commons (CC BY-SA-3.0)
Ruggenprik / Bron: Brainhell, Wikimedia Commons (CC BY-SA-3.0)Een volledig bloedonderzoek is nodig om de diagnose van de slaapziekte te bevestigen. De arts merkt hierbij anemie, trombocytopenie, hypoalbuminemie (verlaagde albuminewaarden in het bloed), een verhoogde bezinkingssnelheid en hypergammaglobulinemie op. Daarnaast voert de arts een lumbale punctie (ruggenprik: onderzoek van hersenvocht) uit om de stand van de ziekteprogressie te bepalen. Soms is een aspiratie van de lymfeklieren en het beenmerg eveneens vereist. Af en toe voert de arts beeldvormend onderzoek uit van het hoofd: een CT-scan, een MRI-scan en een EEG (radiografisch onderzoek).
Differentiële diagnose
De arts verwart de slaapziekte vaak met volgende aandoeningen:- brucellose
- de ziekte van Lyme (bacteriële infectie door tekenbeet met symptomen aan huid en hart, hersenen, spieren en/of gewrichten)
- buiktyfus (bacteriële infectie met koorts en buikpijn)
- cryptokokkenmeningitis (schimmelinfectie met aantasting van longen, huid en hersenen)
- een hiv-infectie
- leishmaniasis
- malaria
- meningitis (hersenvliesontsteking met hoofdpijn, koorts en een stijve nek)
- toxoplasmose (parasitaire infectie met symptomen aan hersenen, longen, hart, ogen en/of lever)
- tuberculose
Behandeling van patiënten na steek van geïnfecteerde tseetseevlieg
De diagnose en behandeling van de slaapziekte gebeurt best zo vroeg mogelijk om de neurologische fase te vermijden. Voor de ziekte is er geen vaccin voorhanden. De patiënt krijgt een behandeling via geneesmiddelen. Het type behandeling hangt wel af van het stadium van de ziekte.Prognose slaapziekte
Medicatie
Des te eerder de diagnose en behandeling gebeurt, des te gemakkelijker te behandeling verloopt en des te sneller en beter een patiënt herstelt. In de neurologische fase bereiken de geneesmiddelen niet altijd de hersenbarrière. Deze geneesmiddelen zijn omslachtig en tevens giftig, waardoor de behandeling veelal moeilijker verloopt in de tweede fase. De World Health Organization verspreidt vijf verschillende geneesmiddelen tegen de slaapziekte gratis in endemische landen.Opvolging
De patiënt heeft na de behandeling nog minstens twee jaar controleonderzoeken nodig. Zo voert de arts de eerste twee jaar na de behandeling nog om de drie à zes maanden een lumbaalpunctie uit om te controleren of de parasieten nog levensvatbaar zijn na de behandeling.Complicaties
De ziekte kent een duurtijd van gemiddeld zes à zeven jaar indien de patiënt geen behandeling krijgt. De patiënt komt hierbij in een coma terecht en overlijdt meestal binnen de drie jaar na de steek van de besmette tseetseevlieg.Preventie infectieziekte
De patiënt voorkomt tseetseesteken door het dragen van beschermende kledij over de armen en benen. De beschermende kledij moet voldoende dik zijn want een tseetseevlieg is in staat om door dunne materialen te bijten. De patiënt draagt voorts geen felgekleurde of donkere kledij want dit trekt de vliegen aan. Voorts vermijdt de patiënt struiken en dicht begroeide bossen waar de tseetseevliegen zich vaak bevinden. Normaalgezien is een tseetseevlieg overdag niet zo actief, maar indien iemand de vlieg stoort, steekt ze. Insectenwerende middelen voorkomen niet altijd een steek van een tseetseevlieg, maar ze voorkomen vaak wel andere ziekten. Tot slot bekijkt de patiënt grondig zijn voertuig want de tseetseevlieg is aangetrokken door bewegende objecten.© 2016 - 2024 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Slaapziekte: symptomen, behandeling - tseetseevliegDe symptomen van slaapziekte zijn koorts, ernstige hoofdpijn, prikkelbaarheid en extreme vermoeidheid. De Afrikaanse sla…
Slaapziekte: symptomen, behandeling - tseetseevliegDe symptomen van slaapziekte zijn koorts, ernstige hoofdpijn, prikkelbaarheid en extreme vermoeidheid. De Afrikaanse sla…
 Afrikaanse slaapziekte door vliegenbeetDe slaapziekte is een ziekte die wordt overgebracht door een Afrikaanse bloedzuigende vlieg die besmet is met een parasi…
Afrikaanse slaapziekte door vliegenbeetDe slaapziekte is een ziekte die wordt overgebracht door een Afrikaanse bloedzuigende vlieg die besmet is met een parasi…
 Afrikaanse slaapziekte: oorzaak, symptomen, behandelingDe Afrikaanse slaapziekte, ook wel bekend onder de naam trypanosomiasis, is een ziekte die zonder behandeling dodelijk i…
Afrikaanse slaapziekte: oorzaak, symptomen, behandelingDe Afrikaanse slaapziekte, ook wel bekend onder de naam trypanosomiasis, is een ziekte die zonder behandeling dodelijk i…
 Slaapziekte of Afrikaanse trypanosomiasisDe tseetseevlieg is een Afrikaanse vlieg die net zo groot is als onze Europese bromvlieg. De tseetseevlieg zorgt in Afri…
Slaapziekte of Afrikaanse trypanosomiasisDe tseetseevlieg is een Afrikaanse vlieg die net zo groot is als onze Europese bromvlieg. De tseetseevlieg zorgt in Afri…
 Hoe voorkom ik dat mijn handen uitdrogen?Droge handen kunnen zeer vervelend zijn. Je handen voelen dan grof aan en de huid kan hierdoor zelfs geïrriteerd raken.…
Hoe voorkom ik dat mijn handen uitdrogen?Droge handen kunnen zeer vervelend zijn. Je handen voelen dan grof aan en de huid kan hierdoor zelfs geïrriteerd raken.…
 Dengue: Virale infectie met koorts en huiduitslagDengue is volgens de World Health Organization (WHO) de belangrijkste door muggen overgebrachte virale infectie ter were…
Dengue: Virale infectie met koorts en huiduitslagDengue is volgens de World Health Organization (WHO) de belangrijkste door muggen overgebrachte virale infectie ter were…
Gerelateerde artikelen
Bronnen en referenties
- Inleidingsfoto: OpenClipart-Vectors, Pixabay
- Coëlho, medisch zakwoordenboek, digitale editie, versie 2010
- http://emedicine.medscape.com/article/228613-differential
- http://emedicine.medscape.com/article/228613-overview#showall
- http://patient.info/doctor/african-trypanosomiasis
- http://www.cdc.gov/parasites/sleepingsickness/
- http://www.cdc.gov/parasites/sleepingsickness/disease.html
- http://www.cdc.gov/parasites/sleepingsickness/epi.html
- http://www.cdc.gov/parasites/sleepingsickness/gen_info/faqs-east.html
- http://www.cdc.gov/parasites/sleepingsickness/gen_info/faqs-west.html
- http://www.webmd.com/a-to-z-guides/trypanosomiasis
- http://www.who.int/mediacentre/factsheets/fs259/en/
- Afbeelding bron 1: Brainhell, Wikimedia Commons (CC BY-SA-3.0)
Miske (4.039 artikelen)
Laatste update: 06-04-2020
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 13
Laatste update: 06-04-2020
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 13
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.