Het uitstrijkje: onderzoek baarmoederhalskanker en HPV-virus
 Het uitstrijkje is een bevolkingsonderzoek waarmee baarmoederhalskanker vroegtijdig wordt opgespoord. In 2017 werd de opzet van het onderzoek gewijzigd. Hiermee probeert men een verhoogd risico op baarmoederhalskanker te achterhalen. Het onderzoek richt zich eerst op de aanwezigheid van het humaan papillomavirus (HPV) omdat dit baarmoederhalskanker kan veroorzaken. Veel vrouwen hoeven minder vaak een uitstrijkje te laten maken dan in de vorige opzet. Vrouwen die moeite hebben met het maken van een uitstrijkje kunnen zelf een thuistest doen om zo drempels weg te nemen.
Het uitstrijkje is een bevolkingsonderzoek waarmee baarmoederhalskanker vroegtijdig wordt opgespoord. In 2017 werd de opzet van het onderzoek gewijzigd. Hiermee probeert men een verhoogd risico op baarmoederhalskanker te achterhalen. Het onderzoek richt zich eerst op de aanwezigheid van het humaan papillomavirus (HPV) omdat dit baarmoederhalskanker kan veroorzaken. Veel vrouwen hoeven minder vaak een uitstrijkje te laten maken dan in de vorige opzet. Vrouwen die moeite hebben met het maken van een uitstrijkje kunnen zelf een thuistest doen om zo drempels weg te nemen.- Baarmoederhalskanker
- Bevolkingsonderzoek voor vrouwen naar baarmoederhalskanker na 2017
- Het bevolkingsonderzoek met een uitstrijkje voor vrouwen vanaf 2017
- HPV-virus onderzoek en uitslagen
- Gevolgen bevolkingsonderzoek vanaf 2017
- Vaccinatie tegen HPV-virus
- Aandoeningen en gevolgen van HPV
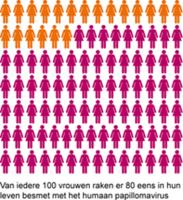 Bron: Rivm.nl HPV besmetting
Bron: Rivm.nl HPV besmettingBaarmoederhalskanker
Baarmoederhalskanker is een aandoening die bij 1 op de 170 vrouwen voorkomt. Per jaar wordt bij 700 vrouwen vastgesteld dat zij baarmoederhalskanker hebben. De oorzaak van deze vorm van kanker is een langdurige infectie met hoog risico Humaan Papillomavirus (hrHPV). Besmetting met hrHPV, ook HPV genoemd, verhoogt het risico op baarmoederhalskanker. HPV is een erg besmettelijk virus. 80% van de vrouwen loopt een keer HPV op. Zelfs het gebruik van condooms beschermt niet voldoende tegen de overdracht van dit virus. Contact met de schaamstreek, handen of mond kan het virus al overbrengen. Meestal wordt het virus binnen 1 tot 2 jaar door het eigen immuunsysteem opgeruimd. Bij een minder sterk immuunsysteem kan de besmetting langer aanhouden. Het virus kan dan een verandering van de cellen in de baarmoedermond veroorzaken. Een voorstadium van baarmoederhalskanker kan hiervan het gevolg zijn. Zonder behandeling kunnen de afwijkende cellen toenemen en zich ontwikkelen tot baarmoederhalskanker. Deze fase kan 10 tot 15 jaar duren.Bevolkingsonderzoek tot 2017
Het bevolkingsonderzoek dat tot 2017 werd toegepast, spoorde al veel gevallen van baarmoederhalskanker op. Vrouwen in de leeftijd van 30 tot 60 jaar kregen elke 5 jaar een uitnodiging voor het maken van een uitstrijkje bij de huisarts. Bij dit onderzoek werden cellen van de baarmoederhals afgenomen en onderzocht op afwijkingen. Afhankelijk van de gevonden afwijkende cellen vond een herhaling van het uitstrijkje of een verwijzing voor verdere behandeling plaats.
| Pap-indeling | Betekenis uitslag | Advies |
|---|---|---|
| 0 | Cellen zijn niet goed te beoordelen | Uitstrijkje herhalen na 6 weken |
| 1 | Normale cellen | Nieuw uitstrijkje over 5 jaar |
| 2 | Enkele cellen wijken af | Na 6 maanden het uitstrijkje herhalen. Worden nog steeds afwijkende cellen gevonden, dan volgt verwijzing naar de gynaecoloog |
| 3a | Licht afwijkende cellen | Herhalen na 6 maanden of verwijzing naar de gyneacoloog, afhankelijk van de afwijkende cellen |
| 3b | Meer afwijkende cellen | Verwijzing naar de gyneacoloog |
| 4 | Sterker afwijkende cellen | Verwijzing naar de gyneacoloog |
| 5 | Sterk afwijkende cellen | Verwijzing naar de gynaecoloog op korte termijn |
Bevolkingsonderzoek voor vrouwen naar baarmoederhalskanker na 2017
Door de vernieuwde manier van screenen, zien de overheid en onderzoekers positieve resultaten op verschillende gebieden.De belangrijkste redenen om het bevolkingsonderzoek te veranderen waren:
- Nieuwe inzichten en technieken in de opsporing en behandeling van kanker.
- Vrouwvriendelijker onderzoek door de andere opzet.
- Vrouwen die zich eerder onregelmatig of helemaal niet lieten onderzoeken, werden vaak niet tijdig opgespoord.
- De opzet sluit beter aan op het Rijksvaccinatieprogramma HPV-vaccinatie voor 12-jarige meisjes.
- De overheid wil jaarlijks 75 vrouwen extra opsporen, waardoor naar schatting 18 vrouwen minder overlijden.
 Bron: Rivm.nl presentatie voor professionals
Bron: Rivm.nl presentatie voor professionalsHet bevolkingsonderzoek met een uitstrijkje voor vrouwen vanaf 2017
Het gewijzigde onderzoek is nog steeds gebaseerd op het maken van een uitstrijkje bij de huisarts. Wat is dan wel veranderd en hoe ziet het onderzoek eruit? De belangrijkste veranderingen in het bevolkingsonderzoek zijn:HPV-virus onderzoek en uitslagen
Vrouwen worden altijd eerst getest op de aanwezigheid van het virus HPV. De test is gevoeliger dan de eerder gebruikte screening van cellen. Wordt er geen HPV-virus in het uitstrijkje gevonden? Dan hoeven de cellen niet gecontroleerd te worden op afwijkingen.Er zijn 6 verschillende testuitslagen mogelijk:
[OLIST]Uitslag: geen HPV
Uitslag: wel HPV en geen afwijkende cellen
Uitslag controle uitstrijkje: geen afwijkende cellen op zes maanden
Uitslag: wel HPV en licht afwijkende cellen
Uitslag: wel HPV en afwijkende cellen
Uitslag: onbeoordeelbaar[/OLIST]
Positieve HPV-test
Als de HPV-test positief is, zal het uitstrijkje nader onderzocht worden op afwijkende cellen. De aanwezigheid van HPV kan immers leiden tot verandering in de cellen van de baarmoedermond. Als de cellen niet afwijkend zijn, wordt het uitstrijkje na 6 maanden herhaald om te kijken of het HPV-virus verdwenen is. Bij aanwezigheid van het virus worden de cellen op afwijkingen onderzocht. Bij het aantreffen van afwijkende cellen volgt doorverwijzing naar de specialist voor verder onderzoek en eventuele behandeling.
Behandeling van afwijkende cellen
Het voorstadium van baarmoederhalskanker is vrij eenvoudig te behandelen door het onschadelijk maken van de afwijkende cellen. Bevriezing en laserlicht zijn methodes die ingezet worden om de afwijkende cellen aan te pakken. Wanneer de cellen hiermee niet behandeld kunnen worden, volgt een operatieve ingreep.
Zelfafnametest baarmoederhalskanker
Een aantal vrouwen reageert niet op de uitnodiging voor het maken van een uitstrijkje omdat ze moeite hebben met vaginaal onderzoek. Door de inzet van een thuistest, de zelfafnameset, wil men ook deze vrouwen bereiken. Ze kunnen met deze set thuis zelf materiaal afnemen. Juist bij deze groep vrouwen komen relatief veel gevallen van baarmoederhalskanker voor. Door de inzet van de test wil men een afname van 100 sterfgevallen per jaar door baarmoederhalskanker bereiken. Uit studies is gebleken dat de zelftest net zo betrouwbaar is als het uitstrijkje door de huisarts. Als het HPV-virus zich in het materiaal bevindt, dan wordt via de huisarts alsnog een uitstrijkje gemaakt.
Bij de thuisafnametest zijn er 3 verschillende uitslagen mogelijk
[OLIST]Uitslag: geen HPV
Uitslag: wel HPV
Uitslag: onbeoordeelbaar
[/OLIST]
Leeftijd en aantal uitstrijkjes
Als de deelneemster aan het bevolkingsonderzoek op 40- en 50-jarige leeftijd negatief getest is op het HPV-virus, dan krijgt zij pas 10 jaar later een uitnodiging voor het maken van een uitstrijkje. Vrouwen van deze leeftijd lopen weinig kans om binnen 10 jaar baarmoederhalskanker te ontwikkelen, waardoor ze minder vaak onderzocht hoeven te worden. De vermindering van het aantal onderzoeken voor vrouwen is een voordeel, omdat het immers geen prettig onderzoek is.
Gevolgen bevolkingsonderzoek vanaf 2017
De belangrijkste reden voor de vernieuwde opzet van het bevolkingsonderzoek is de gezondheidswinst voor de onderzochte vrouwen. Minder gevallen van baarmoederhalskanker en minder sterfgevallen staan voorop bij de onderzoeksmethode. De overheid ziet daarnaast een kostenbesparing. Deelname aan het onderzoek op het HPV-virus is gratis. De uitvoeringskosten liggen lager dan het vorige bevolkingsonderzoek. De behandelkosten voor de ziekenhuizen zijn ook afgenomen, omdat vrouwen eerder worden opgespoord zodat ze minder intensieve behandelingen nodig hebben.Een onderzoek over het jaar 2018 liet zien dat door de nieuwe onderzoeksopzet circa 325 levens zijn gered.
Extra verwijzingen door overdiagnose
De eerste jaren na invoering van ‘het vernieuwde uitstrijkje’ zijn meer vrouwen doorverwezen voor nader onderzoek. In de oude opzet ging het om circa 3000 vrouwen per jaar. Vanaf 2017 worden jaarlijks circa 9000 vrouwen doorverwezen. Deze toename komt doordat meer vrouwen dan gedacht in aanraking zijn geweest met HPV. Meestal ruimt het lichaam een HPV-infectie zelf op en is de verdachte uitslag loos alarm. Naast de (psychische) belasting van aanvullend onderzoek, vallen de kosten van aanvullend onderzoek onder het eigen risico. Als de vrouw verder geen behandelingen of medicijnen nodig heeft, betekent het onderzoek een kostenpost van circa €385. Het aantal doorverwezen vrouwen neemt in de loop der tijd af, omdat vrouwen bij een goede uitslag pas na 10 jaar opnieuw een uitstrijkje laten maken.
Onderzoek bij klachten, geen bevolkingsonderzoek
Naast het bevolkingsonderzoek is het altijd geadviseerd om bij bepaalde klachten contact op te nemen met de huisarts. Deze klachten kunnen een andere oorzaak hebben dan baarmoederhalskanker. Toch is het belangrijk om met de huisarts te bespreken of het zinvol is om een uitstrijkje te laten maken bij de volgende klachten:
- Een bloeding tijdens of vlak na geslachtsgemeenschap ('contactbloeding');
- Bloedverlies buiten de menstruatie om;
- Bloedverlies na de overgang;
- Andere ongewone afscheiding uit de vagina.