Radiotherapie (behandeling via bestraling): Tumor verkleinen
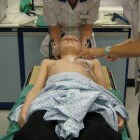 Radiotherapie, ook wel bekend als bestraling, is een medische behandeling die gebruikmaakt van straling om kanker te bestrijden. Het doel van radiotherapie is om de aandoening te behandelen, de kanker te genezen of het ziekteproces te stoppen. Vaak wordt radiotherapie gecombineerd met andere behandelingen zoals chirurgie of chemotherapie. Ongeveer de helft van alle kankerpatiënten ontvangt radiotherapie, en bijna de helft van de genezen kankerpatiënten heeft deze behandeling ondergaan.
Radiotherapie, ook wel bekend als bestraling, is een medische behandeling die gebruikmaakt van straling om kanker te bestrijden. Het doel van radiotherapie is om de aandoening te behandelen, de kanker te genezen of het ziekteproces te stoppen. Vaak wordt radiotherapie gecombineerd met andere behandelingen zoals chirurgie of chemotherapie. Ongeveer de helft van alle kankerpatiënten ontvangt radiotherapie, en bijna de helft van de genezen kankerpatiënten heeft deze behandeling ondergaan.- Indicaties voor radiotherapie: Tumor verkleinen
- Voorbereiding op de bestraling
- Het behandelplan: Rekenwerk en planning
- Radiotherapie: Werking met straling
- Soorten röntgenstraling en radiotherapie
- Behandelingsduur en afspraken
- Praktische informatie
- Bescherming van gezond weefsel
- Tijdens de behandeling
- Na de behandeling
- Bijwerkingen van radiotherapie
- Tips en adviezen
- Radiotherapie bij specifieke kankertypes
- Radiotherapie bij borstkanker
- Radiotherapie bij prostaatkanker
- Radiotherapie bij hersentumoren
- De rol van radiotherapie bij palliatieve zorg
- Bijwerkingen van radiotherapie
- Toekomst van radiotherapie: Innovaties en ontwikkelingen
- Praktische tips voor het omgaan met radiotherapie
- Voorbereiding op radiotherapie
- De behandeling: Wat te verwachten
- Na de behandeling: Herstel en zorg
- Zorg goed voor jezelf tijdens de behandeling
- Risico’s en bijwerkingen van radiotherapie
- Wanneer moet je medische hulp zoeken?
- Controleafspraken na de behandeling
- Misvattingen rond radiotherapie (behandeling via bestraling)
- Radiotherapie is alleen voor het behandelen van borstkanker
- Radiotherapie is pijnlijk
- Radiotherapie is altijd gevaarlijk
- Radiotherapie is alleen effectief in combinatie met chirurgie
- Radiotherapie heeft altijd langdurige bijwerkingen
- Radiotherapie werkt altijd onmiddellijk
- Radiotherapie is geen optie voor oudere patiënten
Indicaties voor radiotherapie: Tumor verkleinen
Radiotherapie wordt ingezet in verschillende situaties, waaronder:- Voorafgaand aan chirurgie om de tumor te verkleinen (neoadjuvante radiotherapie).
- Na chirurgie om eventuele achtergebleven kwaadaardige cellen te vernietigen (adjuvante radiotherapie).
- In combinatie met chemotherapie indien nodig.
- Als palliatieve behandeling om de levenskwaliteit te verbeteren bij patiënten voor wie genezing niet meer mogelijk is. Dit helpt vaak bij het verminderen van pijn, druk of bloedingen.
Voorbereiding op de bestraling
DoelVoor de meeste vormen van radiotherapie wordt eerst een CT-scan uitgevoerd. Deze scan duurt meestal tussen de twintig minuten en een uur, afhankelijk van het te bestralen gebied. Een CT-scan is een geavanceerd röntgenapparaat dat gedetailleerde beelden van het lichaam maakt. De radioloog gebruikt deze beelden om het bestralingsgebied te bepalen en een nauwkeurig bestralingsplan op te stellen, afgestemd op de anatomie van de patiënt. De arts bespreekt het bestralingsplan en de mogelijke bijwerkingen met de patiënt.
Houding van de patiënt
Tijdens de CT-scan is de houding van de patiënt cruciaal. De radioloog markeert de huid met kleine tatoeagepuntjes, zodat de patiënt tijdens de behandelingen in dezelfde houding kan liggen. Deze markeringen moeten gedurende de hele behandeling blijven en mogen niet worden verwijderd of bijgewerkt door de patiënt. Voor bepaalde gebieden, zoals het hoofd- en halsgebied, kunnen speciale hulpmiddelen zoals thermoplastische maskers worden gebruikt. De simulatiescan, die deel uitmaakt van de voorbereiding, duurt doorgaans enkele minuten tot een uur.
Het behandelplan: Rekenwerk en planning
Na de CT-scan stellen de oncoloog en de radiotherapeut het behandelplan op. Dit omvat het type bestraling (fotonen of elektronen), de energie, de richting, de vorm van de bestralingsbundels en de duur van de behandeling. Het is van groot belang om te bepalen waar de bestraling precies moet plaatsvinden en waar deze zeker niet moet komen, om schade aan gezonde organen te voorkomen. Dit proces vereist veel rekenwerk en precisie, waardoor er doorgaans een aantal dagen verstrijken tussen de CT-scan en de daadwerkelijke start van de bestraling.Radiotherapie: Werking met straling
Radiotherapie maakt gebruik van straling om kanker te behandelen. Stralenbundels bestaan uit deeltjes die met hoge snelheid bewegen en het lichaam binnendringen, gericht op het te bestralen gebied. Deze deeltjes beschadigen het DNA van de tumorcellen, waardoor deze cellen sterven. Gezonde cellen kunnen deze schade meestal sneller en beter herstellen dan kankercellen, wat de effectiviteit van de behandeling verhoogt.Soorten röntgenstraling en radiotherapie
Soorten röntgenstralingEr zijn twee hoofdtypen röntgenstraling die bij radiotherapie worden gebruikt:
Harde röntgenstraling (fotonenstraling): Deze vorm van straling, opgewekt door een lineaire versneller, wordt vaak gebruikt omdat deze diep in het lichaam kan doordringen. Harde röntgenstraling is veel krachtiger dan gewone röntgenstralen.
Elektronenstraling: Dit type straling heeft een beperkt doordringingsvermogen en wordt ingezet voor oppervlakkige tumoren.
Soorten radiotherapie
Er zijn verschillende soorten radiotherapie, afhankelijk van het type, de locatie en de grootte van de tumor:
Uitwendige Radiotherapie
Bij uitwendige (externe) radiotherapie ligt de patiënt op een behandeltafel terwijl een machine stralingsbundels richt op het lichaam. De stralen komen niet in direct contact met de patiënt, maar worden extern gericht op de kanker en het omliggende weefsel. Dit is de meest gebruikte vorm van radiotherapie.
Inwendige radiotherapie
Inwendige (interne) radiotherapie, ook wel brachytherapie genoemd, houdt in dat een tijdelijke of permanente stralingsbron direct in of nabij de tumor wordt geplaatst. Dit kan ook een radio-isotoopbehandeling omvatten, waarbij een radioactieve isotoop in de vorm van een capsule wordt ingenomen of door middel van een injectie wordt toegediend. Voorbeelden zijn intra-operatieve radiotherapie bij borstkanker.
Behandelingsduur en afspraken
De duur van de radiotherapie varieert afhankelijk van de tumor en de behandeldoelen. Dit kan variëren van één dag tot enkele weken of maanden. Vaak worden meerdere bestralingen per week uitgevoerd. De radiotherapeut bespreekt het behandelschema en eventuele onderbrekingen met de patiënt. Eventuele aanpassingen in het schema worden door het behandelteam doorgevoerd indien nodig.Praktische informatie
Voordat de bestraling begint, heeft de patiënt een afspraak bij de radiotherapeut voor een gedetailleerd gesprek over de behandeling en om eventuele vragen te beantwoorden. Soms wordt er een lichamelijk onderzoek uitgevoerd. Tijdens elke behandelingssessie meldt de patiënt zich bij de balie, waarna hij naar de bestralingsruimte wordt gebracht door een laborant. De laborant legt uit hoe de bestraling werkt en welke kleding moet worden uitgetrokken. Na de behandeling verlaat de patiënt de bestralingsruimte en keert terug naar de kleedruimte.Bescherming van gezond weefsel
AfdekblokkenOm gezond weefsel te beschermen, gebruikt de arts loodblokken om de vorm van de stralingsbundel aan te passen. Deze blokken worden op een plastic plaat geplaatst en tijdens de simulatiescan wordt de vorm en positie van de blokken bepaald. Een automatisch systeem snijdt de blokken op maat. De arts controleert hun positie tijdens de eerste bestraling.
Multileaf
Bij het gebruik van een multileaf-systeem worden stralenbundels begrensd door lamellen. Deze geautomatiseerde systemen passen de positie van de lamellen aan om gezond weefsel af te schermen.
Tijdens de behandeling
In de bestralingsruimte worden de patiënt door twee laboranten geholpen om de juiste positie op de behandeltafel te nemen, zoals bij de CT-scan. Het bestralingstoestel draait om de patiënt heen zonder deze aan te raken. De patiënt moet stil blijven liggen tijdens de bestraling, die meestal vanuit verschillende richtingen plaatsvindt. De duur van de bestraling varieert van enkele seconden tot enkele minuten per richting. De radiotherapeut controleert de positie van de patiënt door foto’s te maken, maar deze zijn niet bedoeld om de effectiviteit van de bestraling te beoordelen.Na de behandeling
Na afloop van elke bestraling keert de patiënt terug naar de kleedruimte. De straling houdt onmiddellijk op na de sessie, en patiënten zijn niet radioactief en vormen geen gevaar voor anderen. Controleafspraken bij de radiotherapeut en de doorverwijzende arts worden ingepland. Na enkele dagen of weken worden er mogelijk aanvullende beeldvormende onderzoeken, zoals een CT-scan of MRI-scan, uitgevoerd om de voortgang te beoordelen. Het uiteindelijke resultaat van de radiotherapie is vaak pas na enkele weken volledig zichtbaar.Bijwerkingen van radiotherapie
Bijwerkingen kunnen variëren afhankelijk van de dosis en de locatie van de bestraling. Veelvoorkomende bijwerkingen zijn:- Haaruitval op de bestralde gebieden, zoals hoofdhaar, schaamhaar of okselhaar.
- Vermoeidheid, die geleidelijk kan optreden tijdens de behandeling.
- Pijn of gevoeligheid op of nabij het bestralingsgebied.
- Ontsteking van slijmvliezen, zoals in de mond (stomatitis), wat kan leiden tot smaakstoornissen.
- Verkleuring van de huid, zoals roodheid of bruine verkleuring, en in sommige gevallen gezwollen voeten.
Deze bijwerkingen ontstaan meestal tijdens de bestralingsperiode en verdwijnen vaak geleidelijk binnen twee tot drie weken na de laatste behandeling. De radiotherapeut zal bespreken hoe de bijwerkingen het beste kunnen worden beheerd en kan medicatie voorschrijven om de symptomen te verlichten.
Tips en adviezen
Voor een optimaal herstel wordt aangeraden om een gezonde levensstijl te handhaven. Dit omvat een gevarieerde voeding, het vermijden van roken, en voldoende lichaamsbeweging om een regelmatig ontlastingspatroon te behouden. Roken kan het effect van de bestraling negatief beïnvloeden en leidt vaak tot meer bijwerkingen.Radiotherapie bij specifieke kankertypes
Radiotherapie wordt vaak ingezet bij verschillende soorten kanker, waarbij de aanpak en effectiviteit variëren afhankelijk van het type kanker en het stadium waarin de ziekte zich bevindt. Voor sommige kankers kan radiotherapie helpen de tumor te verkleinen, terwijl het voor andere kankertherapieën kan worden gebruikt in combinatie met chirurgie of chemotherapie om de kans op genezing te vergroten.Radiotherapie bij solide tumoren
Solide tumoren, zoals borstkanker, longkanker, en prostaatkanker, zijn vaak vatbaar voor behandeling met radiotherapie. In deze gevallen wordt radiotherapie meestal toegepast om tumoren te verkleinen voor of na een operatie. Het doel is om de kans op uitzaaiingen te minimaliseren en om tumoren die moeilijk bereikbaar zijn te behandelen. Het succes van radiotherapie is afhankelijk van de locatie van de tumor en het algehele gezondheidsprofiel van de patiënt.
Radiotherapie bij hematologische kankers
Hematologische kankers, zoals leukemie en lymfomen, kunnen in sommige gevallen ook behandeld worden met radiotherapie, hoewel dit minder vaak voorkomt dan bij solide tumoren. Radiotherapie wordt soms toegepast bij lokale uitzaaiingen van lymfomen of als onderdeel van een behandelingsplan voor bepaalde vormen van leukemie. Dit kan helpen bij het verkleinen van de tumoren en het verbeteren van de algehele prognose.
Radiotherapie bij borstkanker
Borstkanker is een van de meest voorkomende vormen van kanker, en radiotherapie speelt een cruciale rol in de behandeling van deze ziekte. Het doel van radiotherapie bij borstkanker is vaak om tumoren te verkleinen of om eventuele overgebleven kankercellen na een operatie te doden. Dit wordt doorgaans gedaan door middel van externe bestraling, hoewel in sommige gevallen ook inwendige bestraling (brachytherapie) kan worden toegepast.Adjuvante radiotherapie bij borstkanker
Na een borstsparende operatie wordt radiotherapie vaak gebruikt als aanvullende behandeling om het risico op terugkeer van kanker te verminderen. Het bestralingstraject wordt zorgvuldig afgestemd op de tumorgrootte, de aanwezigheid van uitzaaiingen in de lymfeklieren en andere factoren die het risico op recidief beïnvloeden. De behandelingsduur varieert, maar meestal duurt het ongeveer vijf tot zes weken, waarbij de bestraling vijf keer per week wordt toegediend.
Neoadjuvante radiotherapie bij borstkanker
In sommige gevallen kan radiotherapie ook preoperatief, oftewel vóór de operatie, worden toegepast. Dit wordt neoadjuvante radiotherapie genoemd. Het doel is om de tumor te verkleinen, waardoor het mogelijk wordt om een meer conservatieve operatie uit te voeren, zoals een borstsparende operatie in plaats van een volledige borstamputatie. Deze benadering kan ook het risico op metastasen verminderen.
Radiotherapie bij prostaatkanker
Prostaatkanker is een van de meest voorkomende kankersoorten bij mannen. Radiotherapie is een belangrijke behandelingsoptie, vooral wanneer de tumor zich in een vroeg stadium bevindt of wanneer chirurgie niet geschikt is. De behandeling kan ook worden gebruikt na een operatie om de kans op terugkeer van de kanker te verkleinen. Er zijn verschillende vormen van radiotherapie die bij prostaatkanker worden gebruikt, waaronder externe bestraling en brachytherapie.Externe radiotherapie voor prostaatkanker
Bij externe bestraling wordt de tumor van buitenaf bestraald met röntgenstralen. Deze vorm van radiotherapie vereist meerdere behandelingssessies, meestal vijf keer per week gedurende zeven tot acht weken. Tijdens deze behandelingen wordt de patiënt vaak gepositioneerd met behulp van nauwkeurige beeldvormingstechnieken om ervoor te zorgen dat de straling exact op de tumor wordt gericht en gezond weefsel zoveel mogelijk wordt gespaard.
Brachytherapie bij prostaatkanker
Brachytherapie is een vorm van inwendige bestraling die vaak wordt toegepast bij prostaatkanker. Hierbij worden kleine radioactieve zaadjes direct in de prostaat geplaatst, die straling afgeven en de tumor van binnenuit behandelen. Deze behandeling is meestal minder invasief en vereist minder tijd dan externe radiotherapie. Brachytherapie wordt vaak toegepast bij patiënten met een minder agressieve vorm van prostaatkanker.
Radiotherapie bij hersentumoren
Hersentumoren zijn complex en vereisen vaak een gerichte behandelingsaanpak. Radiotherapie speelt een cruciale rol bij de behandeling van hersentumoren, vooral wanneer de tumor moeilijk operabel is of zich in een gevoelig gebied bevindt. De precisie waarmee de straling wordt gericht, is essentieel om schade aan gezond hersenweefsel te minimaliseren.Externe bestraling bij hersentumoren
Externe bestraling is de meest gebruikelijke vorm van radiotherapie voor hersentumoren. Hierbij wordt de tumor bestraald met röntgenstralen van buitenaf, waarbij zorgvuldige planning nodig is om gezonde hersenweefsels te beschermen. Deze techniek vereist meestal meerdere behandelingssessies, en de patiënt wordt gemonitord om de effectiviteit en eventuele bijwerkingen van de behandeling te evalueren.
Stereotactische radiochirurgie
Stereotactische radiochirurgie is een geavanceerde vorm van radiotherapie die bij hersentumoren wordt toegepast. Hierbij wordt een hoge dosis straling in één sessie gericht op de tumor met behulp van geavanceerde beeldvormingstechnieken. Deze techniek wordt vaak gebruikt voor kleine tumoren of tumoren die moeilijk te bereiken zijn via een operatie. Het voordeel is dat gezonde hersencellen goed gespaard blijven door de nauwkeurigheid van de bestraling.
De rol van radiotherapie bij palliatieve zorg
Bij patiënten met gevorderde kanker kan radiotherapie een belangrijke rol spelen in palliatieve zorg. In plaats van het doel om de kanker volledig te genezen, richt palliatieve radiotherapie zich op het verlichten van symptomen zoals pijn, benauwdheid en bloeding, die vaak het gevolg zijn van tumoren die druk uitoefenen op omliggende organen of weefsels. Het doel is om de kwaliteit van leven te verbeteren en de patiënt zo comfortabel mogelijk te maken.Palliatieve bestraling voor pijnbestrijding
Een van de belangrijkste toepassingen van palliatieve radiotherapie is het verlichten van pijn, vooral bij tumoren die druk uitoefenen op zenuwen of andere gevoelige structuren. Dit kan bijvoorbeeld het geval zijn bij patiënten met uitzaaiingen van kanker naar de botten, wat intense pijn veroorzaakt. Door de tumor te bestralen, kan de druk op de zenuwen worden verminderd, wat vaak resulteert in een aanzienlijke pijnverlichting.
Bestraling ter verlichting van andere symptomen
Naast pijnverlichting kan radiotherapie ook andere symptomen verlichten die het gevolg zijn van tumoren, zoals benauwdheid bij longkanker, bloeding bij tumoren in de ingewanden of urinewegen, en moeilijkheden bij slikken bij tumoren in het hoofd-halsgebied. Palliatieve bestraling kan helpen de tumor te verkleinen of de zwelling te verminderen, wat de symptomen verlicht en de algehele kwaliteit van leven van de patiënt verbetert.
Bijwerkingen van radiotherapie
Hoewel radiotherapie een krachtige en vaak effectieve behandeling is, kunnen er verschillende bijwerkingen optreden, afhankelijk van de locatie en het type tumor, de dosis straling en de gezondheid van de patiënt. Deze bijwerkingen kunnen acuut zijn, zoals huidirritatie en vermoeidheid, maar ook langdurige effecten kunnen zich voordoen, zoals schade aan gezond weefsel of veranderingen in het functioneren van organen.Acute bijwerkingen van radiotherapie
Acute bijwerkingen treden vaak op kort na de behandeling en kunnen variëren van lichte ongemakken tot ernstigere symptomen. De meest voorkomende acute bijwerkingen zijn vermoeidheid, huidirritatie op de behandelingslocatie, misselijkheid (vooral bij bestraling van de buik of borst) en tijdelijk haarverlies in het behandelde gebied. Deze bijwerkingen verdwijnen meestal na het einde van de behandelingskuur, hoewel het herstel per patiënt kan variëren.
Langdurige bijwerkingen van radiotherapie
Sommige bijwerkingen kunnen pas na enkele maanden of jaren optreden. Deze langetermijneffecten kunnen onder meer includeerde littekenvorming in het behandelde gebied, schade aan omliggende gezonde organen, zoals de longen of hart, en functionele veranderingen zoals verminderde vruchtbaarheid of geheugenproblemen bij hersentumoren. Het is belangrijk dat patiënten goed worden geïnformeerd over de mogelijke langetermijneffecten van radiotherapie, zodat ze zich goed kunnen voorbereiden op het herstelproces.
Toekomst van radiotherapie: Innovaties en ontwikkelingen
De technologie en technieken voor radiotherapie ontwikkelen zich snel, wat leidt tot verbeterde behandelopties en nauwkeurigheid in de behandeling van kanker. Innovaties zoals protontherapie, gepersonaliseerde behandelingsplannen en nieuwe beeldvormingstechnieken dragen bij aan het verder verbeteren van de effectiviteit van radiotherapie.Protontherapie: De toekomst van bestraling
Protontherapie is een vorm van radiotherapie die gebruik maakt van protonen in plaats van röntgenstralen om tumoren te behandelen. Het voordeel van protonen is dat ze hun energie beter kunnen afgeven aan de tumor zonder veel schade aan gezond weefsel te veroorzaken. Dit maakt protontherapie ideaal voor de behandeling van tumoren in gevoelige gebieden, zoals de hersenen of de ogen, en wordt steeds vaker toegepast in gespecialiseerde centra.
Gepersonaliseerde radiotherapie
Gepersonaliseerde radiotherapie is een op maat gemaakte benadering waarbij de behandeling wordt afgestemd op de specifieke kenmerken van de tumor van de patiënt, zoals genetische mutaties en de moleculaire eigenschappen van de tumor. Door gebruik te maken van geavanceerde beeldvorming en biomarker-analyses kunnen artsen een meer gerichte en effectievere behandeling plannen, waardoor de kans op genezing wordt vergroot en de bijwerkingen worden geminimaliseerd.
Praktische tips voor het omgaan met radiotherapie
Radiotherapie is een medische behandeling die gebruikmaakt van straling om kanker of andere ziekten te behandelen. Het doel is om de tumor te verkleinen of te vernietigen door middel van gerichte straling. Hoewel radiotherapie effectief kan zijn in het behandelen van kanker, brengt het ook enkele bijwerkingen en risico's met zich mee. Het is belangrijk om goed geïnformeerd te zijn over wat je kunt verwachten voor, tijdens en na de behandeling, zodat je jezelf goed kunt voorbereiden en adequaat kunt reageren op de veranderingen die optreden.Voorbereiding op radiotherapie
Voordat de behandeling begint, zal de arts een grondige beoordeling uitvoeren, inclusief bloedonderzoeken en andere testen om te bepalen of radiotherapie geschikt voor je is. Je arts zal het te behandelen gebied precies in kaart brengen door middel van beeldvormende onderzoeken, zoals een CT-of MRI-scan. Dit helpt om de straling precies op de tumor te richten, zodat omliggend gezond weefsel zo min mogelijk wordt beschadigd. Voor de behandeling zal je worden gevraagd om specifieke instructies op te volgen, zoals het vermijden van zware maaltijden en het dragen van comfortabele kleding. Soms kan het zijn dat je de locatie van de tumor moet markeren met een tatoeage of tijdelijke markering, zodat de straling elke keer op de juiste plek wordt gericht.De behandeling: Wat te verwachten
Radiotherapie wordt meestal uitgevoerd in een ziekenhuis of kliniek. De behandeling zelf is meestal pijnloos, hoewel sommige mensen zich ongemakkelijk kunnen voelen door de langdurige blootstelling aan de stralingsmachine. Tijdens de sessie lig je stil op een behandeltafel, terwijl de machine gericht is op het te behandelen gebied. De behandeling duurt meestal slechts 15-30 minuten, maar het kan langer duren als er meer dan één gebied behandeld wordt. Je zult zelf geen straling voelen, maar het is belangrijk om stil te blijven liggen om ervoor te zorgen dat de straling nauwkeurig wordt toegediend.Na de behandeling: Herstel en zorg
Radiotherapie heeft vaak bijwerkingen, die variëren afhankelijk van het behandelde gebied en de hoeveelheid straling. Veel mensen ervaren vermoeidheid tijdens en na de behandeling. Dit is normaal en kan enkele weken aanhouden, zelfs nadat de behandeling is afgerond. Sommige patiënten ervaren huidirritatie, zoals roodheid of een verbrande huid, vooral als de straling in de buurt van het oppervlak van de huid wordt toegediend. Het is belangrijk om de huid goed te verzorgen door het gebruik van milde zeep en het vermijden van zware kleding of producten die de huid kunnen irriteren. Soms kunnen er ook andere bijwerkingen optreden, zoals misselijkheid, verlies van eetlust of problemen met de spijsvertering. Je arts zal je adviseren over het omgaan met deze bijwerkingen en eventueel medicijnen voorschrijven om ze te verlichten.Zorg goed voor jezelf tijdens de behandeling
Het is belangrijk om goed voor jezelf te zorgen tijdens de behandeling, vooral omdat je lichaam extra energie nodig heeft om de effecten van de straling te verwerken. Zorg ervoor dat je een evenwichtig voedingspatroon volgt, rijk aan vitamines en eiwitten, om je immuunsysteem te ondersteunen. Voldoende rust is essentieel om de vermoeidheid die gepaard gaat met de behandeling te verminderen. Probeer dagelijks een rustig moment te vinden om te ontspannen en stress te verminderen. Als je last hebt van misselijkheid of andere bijwerkingen, kan het helpen om kleine, frequente maaltijden te eten in plaats van grote porties.Risico’s en bijwerkingen van radiotherapie
Hoewel radiotherapie een effectieve behandeling is, brengt het bepaalde risico's met zich mee. De bijwerkingen kunnen variëren afhankelijk van het behandelde gebied. Het is mogelijk dat je huid bij het behandelde gebied geïrriteerd raakt of verbrandt. Het is belangrijk om de huid goed te verzorgen en irriterende stoffen zoals parfums of zware crèmes te vermijden. Sommige patiënten ervaren ook problemen met hun organen in het behandelde gebied, zoals maag- of darmproblemen bij behandeling van het buikgebied. In zeer zeldzame gevallen kan radiotherapie leiden tot langdurige complicaties, zoals weefselbeschadiging of een verhoogd risico op andere vormen van kanker. Je arts zal de risico’s van de behandeling met je bespreken en je begeleiden om mogelijke complicaties tijdig te detecteren.Wanneer moet je medische hulp zoeken?
Als je ernstige bijwerkingen ervaart, zoals ongewone bloedingen, ademhalingsproblemen, hevige pijn, of extreme vermoeidheid die niet verbetert, is het belangrijk om onmiddellijk medische hulp te zoeken. Ook als je merkt dat je geen verlichting krijgt van de bijwerkingen met de voorgeschreven medicijnen of als je je gezondheidstoestand verergert, neem dan contact op met je arts.Controleafspraken na de behandeling
Na de afronding van de radiotherapie zal je arts vervolgafspraken plannen om te controleren hoe je lichaam zich herstelt. Dit kan bestaan uit bloedonderzoeken, beeldvormende onderzoeken of lichamelijke onderzoeken om te zien of de tumor is gekrompen of verdwenen. Het is belangrijk om deze controleafspraken bij te wonen, zelfs als je je goed voelt, zodat je arts snel eventuele complicaties kan herkennen. In sommige gevallen kan er aanvullende behandeling nodig zijn als de tumor niet volledig is verdwenen of als er bijwerkingen optreden die extra zorg vereisen.Radiotherapie is een belangrijke behandeling bij de bestrijding van kanker, maar het is essentieel om goed voorbereid te zijn en de nodige zorg te ontvangen om het herstel te bevorderen en bijwerkingen te beheersen.