Cellulitis: Huidinfectie met rode en gezwollen huid
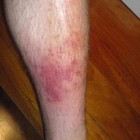 Cellulitis is een veelvoorkomende huidinfectie veroorzaakt door bacteriën die de middelste laag van de huid, de dermis, en de daaronder liggende weefsels aantast. In sommige gevallen kunnen ook de spieren door de infectie worden getroffen. Kenmerkende symptomen zijn een rood, pijnlijk en gezwollen huidgebied, vaak vergezeld van koorts en algemeen ongemak. De behandeling omvat meestal pijnstilling en antibiotica. De vooruitzichten voor patiënten die worden behandeld zijn meestal goed; herstel vindt vaak binnen enkele dagen plaats. Wanneer cellulitis echter onbehandeld blijft, kan dit leiden tot ernstige complicaties.
Cellulitis is een veelvoorkomende huidinfectie veroorzaakt door bacteriën die de middelste laag van de huid, de dermis, en de daaronder liggende weefsels aantast. In sommige gevallen kunnen ook de spieren door de infectie worden getroffen. Kenmerkende symptomen zijn een rood, pijnlijk en gezwollen huidgebied, vaak vergezeld van koorts en algemeen ongemak. De behandeling omvat meestal pijnstilling en antibiotica. De vooruitzichten voor patiënten die worden behandeld zijn meestal goed; herstel vindt vaak binnen enkele dagen plaats. Wanneer cellulitis echter onbehandeld blijft, kan dit leiden tot ernstige complicaties.- Epidemiologie
- Mechanisme
- Oorzaken van cellulitis
- Risicofactoren voor cellulitis
- Risicogroepen
- Symptomen van cellulitis: Rode, gezwollen en pijnlijke huid
- Alarmsymptomen
- Diagnose en onderzoeken
- Diagnostische tabel voor cellulitis
- Behandeling van cellulitis met antibiotica
- Prognose en herstel
- Complicaties van onbehandelde cellulitis
- Preventie door goede hygiëne en zelfzorg
- Praktische tips voor het omgaan met cellulitis
- Raadpleeg direct een arts bij tekenen van cellulitis
- Volg het antibioticabeleid strikt op
- Verhoog het getroffen lichaamsdeel om zwelling te verminderen
- Pas je huidverzorging aan om infectie te voorkomen
- Beperk fysieke activiteit om overbelasting te voorkomen
- Houd het gebied goed in de gaten op veranderingen
- Draag comfortabele en ademende kleding
- Zorg voor een goede hygiëne om herinfectie te voorkomen
- Gebruik pijnstillers om ongemak te verminderen
- Pas je voedingspatroon aan om je immuunsysteem te ondersteunen
- Volg medische controles voor voortgangsbeoordeling
- Wees alert op risicofactoren voor cellulitis in de toekomst
- Misvattingen rond cellulitis
- Cellulitis is hetzelfde als een sinaasappelhuid
- Cellulitis wordt veroorzaakt door toxines en afvalstoffen in het lichaam
- Alleen mensen met overgewicht hebben last van cellulitis
- Sporten en diëten laten cellulitis verdwijnen
- Crèmes en massages kunnen cellulitis genezen
- Cellulitis is een teken van een slechte gezondheid
Epidemiologie
De epidemiologie van cellulitis toont aan dat deze aandoening wereldwijd voorkomt, maar met variaties in incidentie en prevalentie afhankelijk van verschillende factoren. Cellulitis is een veelvoorkomende infectie van de huid en het onderhuidse weefsel. De incidentie is hoger bij bepaalde risicogroepen, waaronder ouderen en patiënten met een verzwakt immuunsysteem. In veel gevallen komt cellulitis voor na een huidtrauma, zoals een snijwond of een insectenbeet.Incidente en prevalentie
Statistieken tonen aan dat cellulitis jaarlijks honderden duizenden gevallen vertegenwoordigt, met een hoger aantal ziekenhuisopnames in de zomermaanden wanneer insectenbeten en verwondingen vaker voorkomen. De aandoening is vaker aanwezig bij patiënten die lijden aan chronische ziekten zoals diabetes mellitus, omdat deze aandoeningen de huidbarrière kunnen verzwakken en het risico op infectie verhogen.
Demografische variaties
Cellulitis komt bij zowel mannen als vrouwen voor, maar studies suggereren dat mannen iets vaker getroffen worden dan vrouwen. Ouderen zijn oververtegenwoordigd in de statistieken, vooral diegenen met een verminderde immuunrespons of andere onderliggende gezondheidsproblemen.
Seizoensgebonden trends
Er zijn ook seizoensgebonden trends gerapporteerd in de incidentie van cellulitis, waarbij er een piek is in de warmere maanden wanneer mensen meer blootgesteld worden aan situaties waarin infecties kunnen ontstaan, zoals verwondingen van buitenactiviteiten of meer insectenbeten.
Mechanisme
Het mechanisme van cellulitis betreft de infectie van de huid door bacteriën die de huidbarrière binnendringen. De meest voorkomende veroorzakers zijn bacteriën zoals Staphylococcus aureus en Streptococcus pyogenes. Deze bacteriën kunnen de huid binnendringen via kleine wondjes, snijwonden of andere laesies.Bacteriële infectie
Bij cellulitis vermenigvuldigen bacteriën zich in de onderhuidse weefsels, wat leidt tot ontsteking en zwelling. Het immuunsysteem reageert op de infectie door ontstekingsmediatoren te mobiliseren, wat resulteert in symptomen zoals roodheid, zwelling en pijn.
Immuunrespons
De immuunrespons op de infectie is cruciaal voor het herstel. Witte bloedcellen, met name neutrofielen, spelen een belangrijke rol in het bestrijden van de infectie. Bij een sterke immuunrespons kunnen de symptomen mild zijn en kan het herstel snel plaatsvinden, terwijl een verzwakte immuunrespons kan leiden tot ernstigere infecties en complicaties.
Oorzaken van cellulitis
Cellulitis ontstaat door een infectie van de diepere onderhuidse lagen, meestal veroorzaakt door Streptococcus-bacteriën (streptokokken) en, minder vaak, door Staphylococcus-bacteriën (stafylokokken). Bij patiënten met diabetes mellitus of een verzwakt immuunsysteem kunnen gramnegatieve organismen of anaërobe bacteriën de oorzaak zijn. Meestal is er een duidelijke toegangspoort voor de infectie aanwezig, zoals een recente huidschram of een huidzweer op het onderbeen (ulcus cruris).Risicofactoren voor cellulitis
Er zijn verschillende risicofactoren die de kans op cellulitis verhogen:- Barstjes (gebarsten huid) of schilfers in de huid, vooral tussen de tenen.
- Een geschiedenis van een perifere vaataandoening (pijn en kramp aan het been).
- Een insectenbeet, dierlijke beet, of menselijke beet.
- Een leverziekte, zoals chronische hepatitis (leverontsteking) of cirrose.
- Een verwonding of trauma met een breuk in de huid (huidwonde).
- Een vreemd voorwerp in de huid.
- Een wond door een recente operatie.
- Een zwemmersoor (ooraandoening met afscheiding uit het oor en oorpijn).
- Het gebruik van corticosteroïde medicijnen (krachtige ontstekingsremmers) of geneesmiddelen die het immuunsysteem onderdrukken (immunosuppressiva).
- Huidaandoeningen zoals:
- Dyshidrotisch eczeem (blaasjes en blaren op handen en/of voeten).
- Eczeem (chronische huidziekte met droge huid en jeukende huid).
- Het Stevens-Johnson-syndroom (reactie op medicatie of infectie met onder andere huidklachten).
- Impetigo (bacteriële huidinfectie op gezicht en ledematen).
- Molluscum contagiosum (huidinfectie met parelwitte letsels).
- Pasteurellose (bacteriële infectie met huidinfecties).
- Psoriasis (chronische huidziekte met droge huid en schilfers).
- Voetschimmel (tinea pedis: huidinfectie veroorzaakt door schimmels).
- Lymfestelselaandoeningen zoals:
- De ziekte van Milroy (aandoening met zwelling van de benen en huidinfectie).
- Filariasis (griepachtige symptomen en verstopte lymfevaten).
- Lymfadenitis (ontsteking van de lymfeklieren).
- Lymfangitis (ontsteking van de lymfevat(en), meestal als gevolg van een bacteriële infectie).
- Problemen met de bloedsomloop.
- Zweren als gevolg van bepaalde ziekten, waaronder diabetes (suikerziekte), waterpokken (infectie met algemene symptomen en huiduitslag) en vaatziekten.
Risicogroepen
Bepaalde groepen mensen lopen een verhoogd risico op het ontwikkelen van cellulitis. Dit zijn onder andere ouderen, patiënten met een verminderde immuniteit en mensen met onderliggende gezondheidsproblemen.Ouderen
Ouderen zijn kwetsbaarder voor cellulitis vanwege een afname van de huidintegriteit en een verminderde immuunrespons. Huidbeschadiging en traumas zijn ook vaker voorkomend bij ouderen, wat bijdraagt aan hun verhoogde risico.
Patiënten met chronische ziekten
Patiënten met chronische aandoeningen zoals diabetes mellitus, hart- en vaatziekten, en nierfalen hebben een grotere kans op cellulitis. Deze aandoeningen kunnen de bloedtoevoer naar de huid verminderen, wat de genezing van wonden vertraagt en het risico op infectie vergroot.
Patiënten met een verzwakt immuunsysteem
Patiënten met een verzwakt immuunsysteem, zoals mensen die chemotherapie ondergaan of patiënten met hiv/aids, hebben ook een verhoogd risico op cellulitis. Hun lichaam is minder in staat om infecties te bestrijden, waardoor zelfs kleine huidlaesies kunnen leiden tot ernstige infecties.
Symptomen van cellulitis: Rode, gezwollen en pijnlijke huid
Bij cellulitis ontwikkelt de patiënt meestal plotseling een warm, gevoelig en pijnlijk rood huidgebied (pijnlijke huiduitslag) dat kan uitbreiden naarmate de infectie zich verspreidt. Dit kan leiden tot een gezwollen bovenlip of een ontstoken vinger. De huid vertoont vaak een strak, glanzend en uitgerekt uiterlijk. In sommige gevallen kan er een huiduitslag rond de ogen optreden, of een andere getroffen regio. Kenmerken zoals stijfheid van de gewrichten, zwelling van het weefsel rondom het gewricht en haaruitval op de plaats van de infectie kunnen ook optreden. Blaren kunnen zich ontwikkelen, vooral wanneer de zwelling prominent aanwezig is. Vaak is het onderbeen aangetast en kan de infectie zich naar boven verspreiden. In sommige gevallen kan ook één zijde van het gezicht worden getroffen, wat kan leiden tot preseptale en orbitale cellulitis (infectie van de oogleden en omliggende weefsels). Patiënten voelen zich vaak algemeen onwel (malaise) en, bij ernstige of verspreide cellulitis, kunnen symptomen zoals hoge koorts, diarree, een snelle hartslag (tachycardie), snelle ademhaling (tachypneu), misselijkheid, braken, rillingen of bevingen, vermoeidheid, duizeligheid, spierpijn, een warme huid, verwardheid en zweten optreden.Alarmsymptomen
Bij cellulitis is het belangrijk om alert te zijn op alarmsymptomen die kunnen wijzen op een verergering van de infectie of complicaties. Vroegtijdige herkenning kan leiden tot tijdige medische interventie en betere behandelresultaten.Roodheid en zwelling
Een van de eerste tekenen van cellulitis is de aanwezigheid van roodheid en zwelling op de aangedane huid. Deze symptomen kunnen zich snel verspreiden, dus het is cruciaal om alert te zijn op veranderingen.
Pijn en warmte
Patiënten kunnen ook pijn ervaren in het gebied van de infectie, vaak gepaard gaand met een warm gevoel bij aanraking. Dit kan een indicatie zijn dat de infectie zich uitbreidt.
Koorts en algemene malaise
Koorts en algemene malaise zijn vaak voorkomende symptomen bij cellulitis. Als de patiënt koorts ontwikkelt, vooral als deze gepaard gaat met andere symptomen, is het belangrijk om onmiddellijk medische hulp in te schakelen.
Snelle verspreiding van symptomen
Een snelle verspreiding van symptomen of het optreden van blaren en necrose kan duiden op een ernstigere infectie die medische noodhulp vereist.
Diagnose en onderzoeken
Lichamelijk onderzoekTijdens het lichamelijk onderzoek merkt de arts meestal een rode, warme en gezwollen huid op. Soms kan er een afscheiding uit de huid komen door een ophoping van pus (abces), wat de huidinfectie verergert. Patiënten presenteren zich vaak met gezwollen lymfeklieren nabij het getroffen gebied. De arts kan de randen van de roodheid markeren met een pen en de ziekte enkele dagen volgen om te controleren of de roodheid verder uitbreidt. Het is ook belangrijk om de ruimten tussen de tenen te onderzoeken op de aanwezigheid van een schimmelinfectie.
Diagnostisch onderzoek
Bevestiging van de infectie gebeurt meestal door een bloedonderzoek, een cultuur van de vloeistof of het materiaal uit het getroffen gebied en/of een biopsie (een stukje weefsel wordt verwijderd en microscopisch onderzocht). Het kan moeilijk zijn om cellulitis te onderscheiden van erysipelas, een oppervlakkige infectie van de bovenste en onderhuidse huidlaag die zich kenmerkt door een goed gedefinieerde rand.
Differentiële diagnose
Er zijn verschillende aandoeningen die sterk op cellulitis lijken en die grondig onderzocht moeten worden om de juiste diagnose te stellen:
- Een infectie door een brandwonde.
- Lymfoom.
- Erysipeloïd (bacteriële huidinfectie met jeuk, pijn en warmte op de hand of vingers).
- Erythema multiforme (reactie op medicatie of infectie met algemene symptomen en problemen met huid, slijmvliezen en ogen).
- Gasgangreen (bacteriële infectie met ophoping van gas onder de huid).
- Het Stevens-Johnson-syndroom (huidaandoening met reactie op een infectie of medicatie).
- Het Wells-syndroom.
- Impetigo (bacteriële huidinfectie op gezicht en ledematen).
- Insectenbeten.
- Leukemia cutis.
- Mycosis fungoides.
- Myiasis (letsels met jeuk door infectie met vliegen).
- Nocardiose (symptomen aan longen, hersenen en huid).
- Osteomyelitis (ontsteking van het beenmerg).
- Pyoderma gangrenosum (huidaandoening met diepe, pijnlijke zweren).
Diagnostische tabel voor cellulitis
Cellulitis is een infectie van de huid en het onderhuidse weefsel die meestal wordt veroorzaakt door bacteriën. Het kan snel verergeren en zich verspreiden naar omliggende weefsels, wat het belangrijk maakt om snel een diagnose te stellen en een behandelingsplan op te stellen.| Diagnose / Oorzaak | Symptomen | Diagnostische testen en oorzaken |
|---|---|---|
| Bacteriële cellulitis (meestal door Streptococcus of Staphylococcus) | Rode, gezwollen huid, pijn, warmte in het getroffen gebied, koorts, rillingen, mogelijk ettervorming | De diagnose wordt doorgaans gesteld op basis van het klinische beeld en kan worden bevestigd door een bloedonderzoek om de bacterie te identificeren. Soms kan een cultuur van etter of huidmonsters nuttig zijn om de infectie te identificeren. Beeldvormende onderzoeken kunnen nodig zijn om de ernst van de infectie en de verspreiding naar diepere weefsels te evalueren. |
| Cellulitis bij immunocompromitteerde patiënten | Vergelijkbare symptomen als bij gewone cellulitis, maar met een verhoogd risico op snelle verspreiding en complicaties | Patiënten met een verzwakt immuunsysteem, zoals mensen met diabetes of HIV, hebben een hoger risico op cellulitis. Een uitgebreid bloedonderzoek is vaak noodzakelijk om andere onderliggende aandoeningen, zoals diabetes of een verstoorde immuunrespons, uit te sluiten. Psychische stoornissen kunnen ook een rol spelen bij het afweersysteem van patiënten, vooral als er sprake is van chronische stress. |
| Cellulitis veroorzaakt door een diepe wond of trauma | Zwelling, pijn, roodheid, vaak ontstaan na een verwonding, zoals een schaafwond, insectenbeet of chirurgische incisie | De diagnose wordt vaak gesteld door het beoordelen van de klinische geschiedenis van het trauma en een lichamelijk onderzoek. In sommige gevallen kan beeldvormende onderzoeken zoals een röntgenfoto nuttig zijn om botbreuken of andere verwondingen aan de onderliggende structuren uit te sluiten. |
| Celulitis als gevolg van een onderliggende huidaandoening (zoals eczeem) | Chronische ontsteking, jeuk, droge huid, irritatie en roodheid, soms verergering bij infectie | Patiënten met een bestaande huidaandoening zoals eczeem of psoriasis kunnen vatbaarder zijn voor cellulitis. Het klinisch onderzoek wordt gecombineerd met huidaandoening en huidinfectie om de oorzaak van de ontsteking vast te stellen. In sommige gevallen kan een huidbiopsie of cultuur van de aangedane huid nodig zijn om bacteriële of virale infecties uit te sluiten. |
| Cellulitis door lymfatische obstructie (bijv. lymfoedeem) | Vochtretentie, zwelling, roodheid, pijn in de aangedane ledemaat, vaak met herhaalde infecties | Lymfoedeem kan een onderliggende oorzaak zijn van cellulitis. De diagnose wordt vaak gesteld door de klinische symptomen te combineren met een geschiedenis van lymfatische obstructie. Lymfesysteem-onderzoek kan nodig zijn om te evalueren of er een blokkade is die bijdraagt aan het probleem. Soms kunnen beeldvormende onderzoeken zoals echografie of lymfoscintigrafie nuttig zijn om de mate van blokkade te beoordelen. |
| Cellulitis door diabetische voetwond | Wondinfectie, gezwollen voet, roodheid, warmte, mogelijk koorts en ettervorming | Diabetici hebben een verhoogd risico op cellulitis als gevolg van slechte wondgenezing en verminderde circulatie. De diagnose wordt vaak bevestigd door een bloedonderzoek om infectieparameters te evalueren. Daarnaast kan een psychische stoornis zoals depressie de genezing beïnvloeden, waardoor het belangrijk is om de algehele gezondheid van de patiënt in overweging te nemen. |
Behandeling van cellulitis met antibiotica
De behandeling van cellulitis bestaat meestal uit het toedienen van antibiotica zoals fenoxymethylpenicilline (of erytromycine) en flucloxacilline. Indien de infectie wijdverspreid is, wordt de patiënt doorgaans intraveneus (via een ader) behandeld met antibiotica gedurende drie tot vijf dagen, gevolgd door minstens twee weken orale (via de mond) therapie. Het is ook essentieel om een mogelijke onderliggende oorzaak te behandelen. Pijnstillers zoals pijnstillers kunnen worden voorgeschreven. In sommige gevallen is het nodig om dood weefsel te verwijderen of het pus uit een abces af te voeren (draineren).Prognose en herstel
Cellulitis verdwijnt meestal na het volgen van de antibioticakuur binnen enkele dagen. In sommige gevallen kan een langere behandeling nodig zijn, vooral bij ernstigere symptomen of bij patiënten met een chronische ziekte of een verzwakt immuunsysteem. Bij patiënten met een schimmelinfectie aan de voeten komt cellulitis vaak terug.Complicaties van onbehandelde cellulitis
Wanneer cellulitis niet tijdig of effectief wordt behandeld, kunnen ernstige complicaties optreden, zoals:- Bloedvergiftiging (sepsis).
- Een botinfectie (osteomyelitis).
- Een onderbeenzweer.
- Een ontsteking van de binnenkant van het hart (endocarditis).
- Een ontsteking van de lymfevat(en), meestal veroorzaakt door bacteriën (lymfangitis).
- Een schok.
- Gangreen (afsterven van weefsel met wijzigingen aan de huid).
- Gevoelloosheid van het gebied.
- Meningitis (hersenvliesontsteking met hoofdpijn, koorts en een stijve nek).
- Nierschade.