Rugpijn - Oorzaak, diagnostiek en behandeling
 Rugpijn is een veel voorkomende en vaak invaliderende klacht. De pijn kan uitstralen tot de billen of boven in de benen. Meestal komt de pijn geleidelijk opzetten, soms is deze acuut zeer heftig aanwezig. Bepaalde houdingen en bewegingen kunnen onmogelijk worden. Gewone rugpijn komt veel voor en gaat vanzelf binnen enkele dagen over, er wordt dan geen duidelijke oorzaak gevonden. Soms is er wel een duidelijke oorzaak aanwijsbaar, zoals bijvoorbeeld een hernia of een wervelfractuur. In dit artikel worden de diagnostiek, behandeling en alarmsymptomen bij rugpijn besproken.
Rugpijn is een veel voorkomende en vaak invaliderende klacht. De pijn kan uitstralen tot de billen of boven in de benen. Meestal komt de pijn geleidelijk opzetten, soms is deze acuut zeer heftig aanwezig. Bepaalde houdingen en bewegingen kunnen onmogelijk worden. Gewone rugpijn komt veel voor en gaat vanzelf binnen enkele dagen over, er wordt dan geen duidelijke oorzaak gevonden. Soms is er wel een duidelijke oorzaak aanwijsbaar, zoals bijvoorbeeld een hernia of een wervelfractuur. In dit artikel worden de diagnostiek, behandeling en alarmsymptomen bij rugpijn besproken.
Inhoudsopgave
- Anatomie
- Idiopathische oftewel aspecifieke rugpijn
- Overige oorzaken rugpijn
- Hernia
- Wervelinzakking
- Wervelfractuur na trauma
- Spondylitis Ankylopoetica
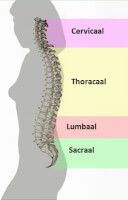 Anatomie van de wervelkolom / Bron: Vsion, Wikimedia Commons (Publiek domein)
Anatomie van de wervelkolom / Bron: Vsion, Wikimedia Commons (Publiek domein)Anatomie
De menselijke rug bestaat uit wervels, ribben en spieren. Het beschrijft het achterste deel van het menselijk lichaam van de billen tot en met de schouders. De hoogte wordt bepaald door de wervelkolom (Latijns: Columna vertebralis), die bestaat uit 7 cervicale (hals), 12 thoracale (borst), 5 lumbale (onderrug) wervels en aansluitend het heilig- en staartbeen. Vaak wordt dit afgekort tot bijvoorbeeld C5 (de 5e cervicale wervel). Door deze wervellichamen loopt het ruggenmerg, een vernauwing hiervan heet een wervelkanaalstenose.Vanaf de nek gezien heeft de wervelkolom de vorm van een dubbele S. De functie hiervan is om acute bewegingen op te vangen. Kyfose is de naam voor een kromming zoals aanwezig is in de thoracale en het sacrale deel, lordose beschrijft de vorm van de kromming in het cervicale en lumbale deel. Een scoliose is een verdraaiing in de as van de wervelkolom. Een hyperlordose betekent een te holle rug, een hyperkyfose een te bolle rug (bochel achtig).
Door het wervelkanaal lopen twee verschillende soorten zenuwen, namelijk:
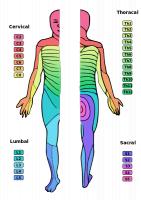 Overzicht dermatomen / Bron: Ralf Stephan, Wikimedia Commons (Publiek domein)
Overzicht dermatomen / Bron: Ralf Stephan, Wikimedia Commons (Publiek domein)- Afferente (aanvoerende) zenuwen: Deze lopen richting de hersenen, en bevatten sensibele vezels. Deze geven bijvoorbeeld informatie door over pijn
- Efferente (afvoerende) zenuwen: Deze lopen vanuit de hersenen ondermeer richting de ledematen, deels bestaande uit motore vezels die bijvoorbeeld een arm kunnen laten bewegen.
Tussen elk wervellichaam, behalve C1 en C2, bevindt zich een tussenwervelschijf (discus). Daarnaast is op elk wervelniveau sprake van het ontspringen van zenuwen. Elk specifiek sensibiliteitsgebied (dermatoom) correleert met een bepaald niveau van ontspringen vanuit het ruggenmerg. Hetzelfde geldt voor de motore vezels. Een verminderd reflex van de knieën kan bijvoorbeeld duiden op uitval van een bepaalde motore zenuwbaan.
Idiopathische oftewel aspecifieke rugpijn
Idiopathisch betekent: zonder bekende oorzaak. Bij het grootste deel van de patiënten met rugpijn is niet een duidelijke objectieve oorzaak vindbaar ondanks uitvoerig onderzoek. Dit betekent echter niet dat de pijn niet aanwezig is. Ongeveer 95% van de bij de huisarts gepresenteerde rugklachten worden ingedeeld in deze groep. Over het algemeen is het bij deze groep, zonder overige klachten, niet van meerwaarde om aanvullende diagnostiek zoals een scan te verrichten. De klachten herstellen over het algemeen vanzelf.Tips om rugpijn te voorkomen
Het grootste deel van de aspecifieke rugklachten worden veroorzaakt door een verkeerde belasting. Dit ontstaat doordat er meer wordt getild dan draagbaar is. Probeer het aantal te dragen kilogram te beperken. Overige tips om het belasten van de rug te verminderen zijn:- Til vanuit de benen met een relatief rechte rug, hierdoor is de belasting het minst
- Houd de buikspieren gespannen tijdens het tillen met de rug
- Draag de last zo dicht mogelijk bij je lichaam
- Draai de rug niet tijdens het tillen van zware objecten
- Doe buik- en rugspier versterkende spieroefeningen
- Verander frequent van houding
- Gebruik een ergonomische bureaustoel die instelbaar is
- Soms kan rugpijn worden voorkomen door het snel afkoelen van de rug te vermijden
Behandelingsadviezen bij aanwezige rugpijn
- Kies een goede houding, dit is de houding waarbij de minste pijn aanwezig is.
- Blijf in beweging voor zover de pijn het toelaat. Het herstel duurt langer bij volledige immobilisatie zoals bijvoorbeeld de hele dag op bed liggen. Het frequent veranderen van houding kan vaak helpen.
Bij het uitblijven van herstel kunnen oefeningen en adviezen van een fysiotherapeut van meerwaarde zijn (Bijvoorbeeld Cesar of Mensendieck therapie). Pijnstillers: Neem de pijnstillers consequent in, ook als enkele uren geen pijn aanwezig is. Bouw stapsgewijs op maar ook af. Probeer te streven naar een zo laag mogelijke dosering. Mensen met hart-vaat of maagklachten en ouder dan 70 jaar dienen extra voorzichtig te zijn met de NSAIDs. Bij gebruik van medicijnen is het verstandig met een arts te overleggen.
| Stapnummer | In te nemen medicijnen |
|---|---|
| Stap 1 | Paracetamol volgens de bijsluiter |
| Stap 2 | NSAIDs: ibuprofen, diclofenac of bijvoorbeeld naproxen volgens de bijsluiter. Bij het uitblijven van verbetering is een andere NSAID te proberen. |
| Stap 3 | Paracetamol of een NSAID in combinatie met codeïne (eventueel laxans toevoegen) of tramadol volgens de bijsluiter |
Spanning
Soms kan rugpijn een uiting zijn van een hoge mate van stress. Mocht dit een oorzaak zijn, probeer dan hier iets aan te doen. Het kan helpen om de tijd beter in te delen, ruimte vrij te maken voor meer ontspanning en problemen te bespreken of op te lossen.Werkomgeving Een verkeerde houding op het werk kan een oorzaak zijn van rugklachten. Dit is te bespreken met de leidinggevende of de bedrijfsarts, waarna naar een oplossing kan worden gezocht.
Langdurige pijn
Bij langdurige pijn zonder objectieve oorzaak is met de huisarts een verwijzing naar een zogenaamde pijnpoli te bespreken. Deze kan dan uitleg gegeven over de verschillende op pijn gerichte behandelingsoptiesWanneer naar de dokter?
Er zijn een aantal symptomen waarbij het nodig is om een arts te bezoeken. Dit is bijvoorbeeld wanneer het niet beter maar juist slechter gaat en wanneer het bewegen na drie weken nog steeds niet voldoende lukt. Daarnaast zijn er een aantal alarmsymptomen die op een andere oorzaak kunnen wijzen, zoals: plasproblemen (bijvoorbeeld incontinentie), pijn uitstralende naar de knie, verminderd gevoel of kracht van de benen of de voeten.Overige oorzaken rugpijn
In een aantal gevallen is er een duidelijke te objectiveren oorzaak van de rugpijn. Deze bestaan ondermeer uit een hernia, een wervelinzakking bij osteoporose, een wervelfractuur na een trauma en spondylitis ankylopoetica.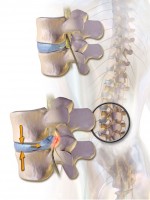 Hernia: Lichtblauwe tussenwervelschijf beklemt de zenuwwortel / Bron: Blausen.com staff, Wikimedia Commons (CC BY-3.0)
Hernia: Lichtblauwe tussenwervelschijf beklemt de zenuwwortel / Bron: Blausen.com staff, Wikimedia Commons (CC BY-3.0)Hernia
Een hernia van de rug beschrijft de aandoening waarbij een tussenwervelschijf uitstulpt. De aandoening is ook bekend onder de naam hernia nuclei pulposi (HNP). Hierna kunnen de zenuwen die vanuit of richting het ruggenmerg lopen bekneld komen, resulterende in gevoels- en motore stoornissen. Voorbeelden zijn bijvoorbeeld een doof gevoel in het been of het onvermogen om de voet op te tillen.Deze aandoening gaat gepaard met pijn van de rug maar meestal staat de pijn in het been op de voorgrond, frequent doorlopend tot in het onderbeen. De pijn is scherp van karakter en heeft een dermatoomsgewijze verdeling. Meestal verergeren drukverhogende momenten zoals hoesten, niezen en persen de klachten. Afhankelijk van de lokalisatie van de beklemming kunnen reflexen minder goed reageren.
Over het algemeen verschillen de behandelingsadviezen niet ten opzichte van die van lage rugpijn. Tevens gelden dezelfde alarmsymptomen om direct contact op te nemen.
Diagnostiek
Bij langdurige klachten of twijfel over de oorzaak kan aanvullend onderzoek worden verricht, meestal in de vorm van een MRI van de wervelkolom. Hierop is de locatie van de ingeklemde zenuwwortel zichtbaar.Behandeling
Over het algemeen heeft een hernia een zelf limiterend beloop. Een mogelijke behandeling is een zogenaamde laminectomie, waarbij middels een chirurgische behandeling de druk op de zenuwwortel wordt verminderd. Deze ingreep is niet zonder risicos en de meerwaarde is over het algemeen vooraf vaak moeilijk voorspelbaar.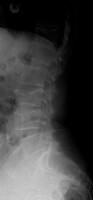 Röntgenfoto rug met ingezakt wervellichaam (derde wervellichaam van onder (L3) heeft hoogteverlies) / Bron: Lucien Monfils, Wikimedia Commons (CC BY-SA-3.0)
Röntgenfoto rug met ingezakt wervellichaam (derde wervellichaam van onder (L3) heeft hoogteverlies) / Bron: Lucien Monfils, Wikimedia Commons (CC BY-SA-3.0)Wervelinzakking
Deze fractuur ontstaat met name bij vrouwen met een gevorderde leeftijd. De meest voorkomende onderliggende oorzaak is de aanwezigheid van osteoporose (botontkalking). Hierdoor is het risico verhoogd dat bij een (minimaal) trauma er een botbreuk optreedt. Er treedt vaak een verkorting van de lengte op, tevens is er kloppijn van de rug ter plekke van de fractuur. Een wervelinzakking kan een bron van jarenlange pijn zijn, maar ook asymptomatisch verlopen.Diagnostiek
De meeste fracturen kunnen worden gezien middels een conventionele röntgen foto.Behandeling
Betreffende de medicatie voor de pijn is deze niet anders dan bij aspecifieke rugpijn. Daarnaast kunnen middelen worden gegeven ter preventie van verdere osteoporose, zoals bijvoorbeeld vitamine D en calciumtabletten. Daarbij speelt fysiotherapie een belangrijke rol. Vormen van behandeling middels een ingreep bestaan uit ballonkyfoplastiek (middels een ballon het hoogte verschil ter plekke van de fractuur terug brengen) en vertebroplastiek (middels cementinjectie hetzelfde doel bereiken). Deze worden door een orthopedisch chirurg uitgevoerd.Wervelfractuur na trauma
Na een hoog energetisch trauma is er een risico aanwezig op een fractuur van de wervelkolom. Meestal veroorzaakt dit direct veel pijn. Deze fractuur kan ontstaan door bijvoorbeeld een auto ongeluk of een val van grote hoogte. Er zijn een groot aantal soorten fracturen te beschrijven met elk hun eigen risico op instabiliteit. De behandeling en eventuele stabilisatie is hiervan ook afhankelijk. Een ernstige complicatie van een traumatische wervelfractuur is een dwarslaesie. Hierbij is het door de wervelkolom beschermde ruggenmerg dusdanig beschadigd dat het gevoel en motoriek distaal van het letsel zijn uitgevallen.Spondylitis Ankylopoetica
Deze ziekte is ook bekend als de ziekte van Bechterew. Hierbij is sprake van een chronische ontsteking van de wervelkolom en het bekken. Het is een vaak onderschatte diagnose, de leeftijd van ontstaan is meestal tussen de 15 en 35 jaar en vaker bij mannen dan vrouwen.De klachten die hierop kunnen wijzen bestaan uit
- Lage rugpijn en stijve gewrichten
- Gewrichtsontstekingen van lange duur, bijvoorbeeld de knie
- Ontstekingen van de achillespees
- De aanwezigheid van psoriasis (huidaandoening) of een darmontsteking (bijvoorbeeld morbus Crohn of colitis ulcerosa)
- De stijfheid vermindert in de loop van de dag na beweging
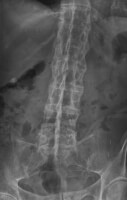 Röntgenfoto rug met 'bamboo spine' fenomeen / Bron: Stevenfruitsmaak, Wikimedia Commons (CC BY-SA-3.0)
Röntgenfoto rug met 'bamboo spine' fenomeen / Bron: Stevenfruitsmaak, Wikimedia Commons (CC BY-SA-3.0)Behandeling bestaat uit ontstekingsremmende middelen zoals NSAIDs en zogenaamde TNF-alfa-remmers. Tevens speelt fysiotherapie een belangrijke rol. Met name het voorkomen van een onnatuurlijke kromming van de wervelkolom is vitaal.
© 2014 - 2025 Grimfandango, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Hernia symptomen: Welke klachten wijzen op een hernia?Veel mensen hebben last van ernstige rugklachten en zogenaamde lage rugpijn. Oorzaak hiervan is vaak een hernia. Maar wa…
Hernia symptomen: Welke klachten wijzen op een hernia?Veel mensen hebben last van ernstige rugklachten en zogenaamde lage rugpijn. Oorzaak hiervan is vaak een hernia. Maar wa…
 Pijn in onderrug, rugklachten: wat kunnen de oorzaken zijn?Pijn in de rug, onderrug kunnen verschillende oorzaken hebben. Je kunt last hebben van acute pijnsteken of een zeurende…
Pijn in onderrug, rugklachten: wat kunnen de oorzaken zijn?Pijn in de rug, onderrug kunnen verschillende oorzaken hebben. Je kunt last hebben van acute pijnsteken of een zeurende…
 Hernia of rughernia, oorzaakEen hernia is een synoniem voor breuk. Met een hernia wordt bedoeld: breuk van een tussenwervelschijf oftewel een rugher…
Hernia of rughernia, oorzaakEen hernia is een synoniem voor breuk. Met een hernia wordt bedoeld: breuk van een tussenwervelschijf oftewel een rugher…
 Achillespeesruptuur - Symptomen en behandelingDe achillespees ruptuur is een aandoening waarbij er een (gedeeltelijk of volledige) gescheurde achillespees is ontstaan…
Achillespeesruptuur - Symptomen en behandelingDe achillespees ruptuur is een aandoening waarbij er een (gedeeltelijk of volledige) gescheurde achillespees is ontstaan…
 Nierstenen: wat houdt het in en hoe wordt het behandeld?Nierstenen zijn kristallen die in de urine ontstaan en kunnen samenklonteren tot een steentje. Dit steentje kan ergens v…
Nierstenen: wat houdt het in en hoe wordt het behandeld?Nierstenen zijn kristallen die in de urine ontstaan en kunnen samenklonteren tot een steentje. Dit steentje kan ergens v…
Gerelateerde artikelen
Een hernia: de symptomen en de behandelingIedereen heeft wel eens last van rugpijn. In sommige gevallen is er dan sprake van een hernia. Een hernia is een zeer ve…
Bronnen en referenties
- http://en.wikipedia.org/wiki/Human_back
- http://nl.wikipedia.org/wiki/Wervelkolom
- http://upload.wikimedia.org/wikipedia/commons/3/35/Herniated_Disc.png
- http://www.orthopedie-amphia.nl/paginas/259-decompressie-laminectomie.html
- Dermatoom plaatje: http://upload.wikimedia.org/wikipedia/commons/4/47/Dermatoms.svg
- http://www.henw.org/archief/volledig/id4260-pijn-na-een-osteoporotische-wervelfractuur.html
- http://nl.wikipedia.org/wiki/Ziekte_van_Bechterew
- Inzakkingsfractuur L3: http://upload.wikimedia.org/wikipedia/commons/e/e0/Compressionfracture.jpg
- Anatomie rug: http://upload.wikimedia.org/wikipedia/commons/2/20/Spinal_column_curvature.png
- Bamboo spine foto: http://upload.wikimedia.org/wikipedia/commons/b/b0/Bamboo_spine_ankylosing_spondylitis.jpg
- Afbeelding bron 1: Vsion, Wikimedia Commons (Publiek domein)
- Afbeelding bron 2: Ralf Stephan, Wikimedia Commons (Publiek domein)
- Afbeelding bron 3: Blausen.com staff, Wikimedia Commons (CC BY-3.0)
- Afbeelding bron 4: Lucien Monfils, Wikimedia Commons (CC BY-SA-3.0)
- Afbeelding bron 5: Stevenfruitsmaak, Wikimedia Commons (CC BY-SA-3.0)
Grimfandango (52 artikelen)
Gepubliceerd: 24-11-2014
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 15
Gepubliceerd: 24-11-2014
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 15
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.