VRE-bacterie: klachten, symptomen, besmetting en behandeling
VRE is een afkorting van 'Vancomycine Resistente Enterokok'. Enterokokken zijn bacteriën die in de darmen van gezonde mensen voorkomen. Ze zijn daar ongevaarlijk, maar soms kunnen enterokokken infecties veroorzaken, vooral bij patiënten met een verminderde weerstand. Een infectie kan dan ontstaan in de bloedstroom, urinewegen, hersenen of hartkleppen. VRE kan ook infecties veroorzaken bij open wonden. VRE-infecties komen meestal voor bij mensen die al ziek zijn en in het ziekenhuis liggen. De VRE-bacterie is moeilijk te behandelen omdat de lastpak ongevoelig is voor de gangbare antibiotica, waaronder vancomycine. Sommige VRE-infecties kunnen levensbedreigend zijn.- VRE-bacterie – een onzichtbare indringer in het ziekenhuis
- Wat is een VRE-bacterie?
- Vancomycine Resistente Enterokok
- Gezonde en ernstig zieke mensen
- Ziekenhuisbacterie
- Dragerschap zonder infectie
- Verspreiding en duur van dragerschap
- Symptomen
- Oorzaken
- Welke risico's zijn verbonden aan een uitbraak met de VRE-bacterie?
- Onderzoek en diagnose
- Behandeling
- Prognose
- Complicaties van een VRE-infectie
- Als VRE de overhand krijgt
- Van onschuldige drager tot serieuze infectie
- Complicaties bij kwetsbare patiënten
- Psychosociale impact: de onzichtbare complicatie
- Langdurige dragerschap en terugkerende zorgen
- Tot slot
- Preventie
VRE-bacterie – een onzichtbare indringer in het ziekenhuis
Voor Esther de Jong begon het allemaal vrij onschuldig. Ze werd opgenomen voor een galblaasoperatie en herstelde voorspoedig, tot een routinekweek ineens roet in het eten gooide. Er was VRE aangetroffen – een ziekenhuisbacterie die ongevoelig is voor vancomycine, een krachtig antibioticum. Esther voelde zich verder prima, maar de woorden ‘resistente bacterie’ bleven hangen. Zonder dat ze het wist, droeg ze iets met zich mee wat voor anderen een risico kon vormen.Binnen een dag werd ze overgeplaatst naar een eenpersoonskamer, waar ze voortaan alleen nog personeel zag in beschermende kleding. Geen hand op haar schouder, geen spontaan praatje meer in de gang. Alles ging via handschoenen, mondkapjes en afstand. Esther voelde zich niet ziek, maar wel besmet. Alsof de bacterie haar tot iets gevaarlijks maakte. Terwijl artsen benadrukten dat de VRE voor haarzelf waarschijnlijk geen problemen zou geven, was de boodschap duidelijk: verspreiding moest koste wat kost worden voorkomen.
Toch riep de situatie veel vragen op. Hoe lang zou ze drager blijven? Moest ze thuis ook maatregelen nemen? Kon ze haar kinderen nog gewoon knuffelen? De informatie was zakelijk en correct, maar miste soms de menselijke maat. Esther miste geen antibioticakuur, maar geruststelling. Geen behandelingsplan, maar erkenning dat dit ook op emotioneel vlak impact had. Want hoe ga je om met iets dat je zelf niet voelt, maar dat anderen om je heen ineens anders naar je laat kijken?
De weken erna leerde Esther dat onzichtbare indringers vaak meer doen dan je denkt. Niet alleen medisch, maar ook sociaal en psychologisch. De isolatie werd opgeheven, maar de ervaring bleef. In de wandelgangen van het ziekenhuis hoorde ze anderen fluisteren over ‘die patiënt met VRE’. Dat deed pijn. Achter die afkorting zat gewoon een vrouw die beter wilde worden, die niemand wilde schaden. “Het is maar een bacterie,” zei ze later, “maar wel eentje die je anders naar jezelf laat kijken.”
Wat is een VRE-bacterie?
Vancomycine Resistente Enterokok
VRE is een afkorting wat staat voor 'Vancomycine Resistente Enterokok'. Het betreft een zogenaamde multiresistente enterokok. Multiresistent betekent dat deze bacterie ongevoelig (= resistent) is voor de gangbare antibiotica. Enterokokken zijn bacteriën die voorkomen in het maagdarmstelsel (spijsverteringsstelsel) van mens (en dier), zonder dat je hier iets van merkt. Ze zijn weinig virulent, dat wil zeggen dat ze een laag ziekmakend vermogen hebben. Dit in tegenstelling tot andere micro-organismen.Gezonde en ernstig zieke mensen
De bacterie is (voor gezonde mensen) weinig ziekmakend. Wel kan deze bacterie bij ernstig zieke mensen soms een ontsteking geven. Vooral in een ziekenhuisomgeving is de kans op infecties in verhoogde mate aanwezig. Dat komt doordat in een dergelijke omgeving een selectie ontstaat van resistente bacteriën als gevolg van gebruik van antibiotica. Daar komt bij dat de afweer van een patiënt is verstoord door ernstig onderliggend lijden of als gevolg van de behandeling; er kan bijvoorbeeld sprake zijn van een operatiewond.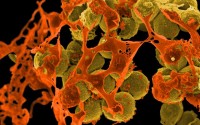 MRSA-bacterie / Bron: NIAID NIH, Wikimedia Commons (Publiek domein)
MRSA-bacterie / Bron: NIAID NIH, Wikimedia Commons (Publiek domein)Ziekenhuisbacterie
De VRE-bacterie wordt ook wel een 'ziekenhuisbacterie' genoemd. Dit is in feite een verzamelnaam voor bacteriën die infecties kunnen geven bij ziekenhuispatiënten. Een meer bekende ziekenhuisbacterie is de MRSA.Dragerschap zonder infectie
Niet iedereen die VRE bij zich draagt, is meteen ziek. Sterker nog: de meeste mensen merken er helemaal niets van. In zulke gevallen spreken artsen van dragerschap. De bacterie leeft dan bijvoorbeeld in de darmen of op de huid, zonder klachten te veroorzaken. Dat klinkt onschuldig – en voor de drager is het dat meestal ook. Maar binnen een ziekenhuisomgeving of verpleeghuis kan het een stille risicofactor zijn, vooral voor andere kwetsbare patiënten.Dragers kunnen namelijk – zonder het te weten – de bacterie overdragen via handen, oppervlakken of medische apparatuur. Daarom wordt er bij een VRE-drager streng gelet op hygiënemaatregelen. Handen wassen, beschermende kleding voor zorgverleners en soms zelfs tijdelijke isolatie horen erbij. Niet om te straffen, maar om te beschermen. Want één kwetsbare buurman met een infuus of open wond kan genoeg zijn voor een serieuze infectie.
Esther de Jong, uit het eerdere verhaal, was zo’n drager. Ze voelde zich kiplekker, maar kreeg toch te maken met isolatie en een opvallende portie afstandelijkheid. Het was niet persoonlijk, maar dat voelde het soms wel. Gelukkig raakte ze uiteindelijk de VRE weer kwijt – want ook dát is mogelijk. Het lichaam kan de bacterie op den duur zelf opruimen, zeker als het afweersysteem sterk genoeg is en er geen antibiotica worden gebruikt die de balans verstoren.
Voor mensen met VRE-dragerschap thuis geldt meestal geen medische actie. Wel is goede hygiëne belangrijk, vooral bij wondverzorging of hulp aan zieken. En als iemand opnieuw opgenomen wordt in het ziekenhuis, is het van belang om te melden dat er ooit VRE is vastgesteld. Zo blijft iedereen – patiënt én omgeving – beschermd tegen deze stille indringer.
Verspreiding en duur van dragerschap
VRE is geen sprinter, maar eerder een sluiper: hij verspreidt zich niet razendsnel, maar wel stiekem en gestaag, vooral in omgevingen waar mensen dicht op elkaar leven en waar medische handelingen dagelijkse kost zijn. Denk aan ziekenhuizen, verpleeghuizen en revalidatiecentra. De bacterie verplaatst zich via handen, handdoeken, deurklinken, bedden, nachtkastjes – eigenlijk alles wat vaak wordt aangeraakt. Daarom is handhygiëne dé sleutel in de strijd tegen verspreiding.Wie VRE bij zich draagt, hoeft niet ziek te zijn, maar kan wel anderen besmetten. Dat maakt de aanpak lastig: je ziet het niet aan iemand, en vaak weet iemand het zelf ook niet. Zeker niet als er geen klachten zijn en er geen reden is om een kweek af te nemen. Pas bij ziekenhuisopname of een onverwachte infectie komt de bacterie vaak aan het licht.
En dan de vraag die veel mensen bezighoudt: hoe lang blijf je drager? Het eerlijke antwoord is: dat verschilt. Sommige mensen raken de bacterie vanzelf kwijt binnen enkele weken of maanden. Bij anderen blijft hij langer hangen – soms zelfs jarenlang – zonder ooit klachten te geven. Factoren zoals leeftijd, gezondheidstoestand, het gebruik van antibiotica en het functioneren van het immuunsysteem spelen allemaal mee.
Er bestaan protocollen om te bepalen of iemand VRE-vrij is. Dat gebeurt meestal via meerdere negatieve kweken, verspreid over een aantal dagen of weken. Pas als de bacterie in geen van die testen terugkomt, wordt iemand officieel niet langer als drager beschouwd. Tot die tijd blijft voorzichtigheid geboden – niet vanuit angst, maar vanuit zorg voor anderen. Want in een wereld waarin bacteriën steeds slimmer worden, blijft bewust omgaan met verspreiding essentieel.
Symptomen
In de meeste gevallen laat de VRE-bacterie zich van zijn stille kant zien. Gezonde mensen die drager zijn, merken er meestal helemaal niets van. Geen koorts, geen pijn, geen noemenswaardige klachten – en vaak weten ze niet eens dat ze de bacterie bij zich dragen. Maar in ziekenhuizen, waar mensen met een kwetsbare gezondheid liggen, kan VRE zich van een minder onschuldige kant laten zien.Vooral bij ernstig zieke of bedlegerige patiënten kan de bacterie toeslaan en infecties veroorzaken, zoals een blaasontsteking, wondinfectie, bloedvergiftiging of buikvliesontsteking. Dat klinkt heftig – en dat is het soms ook – maar gelukkig komt het relatief weinig voor. De échte uitdaging zit ’m niet in de hoeveelheid infecties, maar in het feit dat VRE resistent is voor veel antibiotica.
En precies daar wringt de schoen: als VRE wél een infectie veroorzaakt, zijn de gebruikelijke medicijnen vaak niet krachtig genoeg. De bacterie is als het ware ‘doof’ geworden voor middelen die vroeger prima werkten. Daardoor blijft er een beperkt aantal speciale antibiotica over die soms zwaarder zijn voor het lichaam en nauwkeurig gedoseerd moeten worden. Het is dus niet de agressiviteit van de bacterie zelf die het probleem vormt, maar de beperkte behandelopties. VRE is geen stormram, maar een taaie volhouder – eentje die je serieus moet nemen, juist omdat hij zich zo goed weet te verstoppen.
Oorzaken
De VRE-bacterie is van oorsprong een gewone bewoner van onze darmen – op zich niets bijzonders. Iedereen draagt miljoenen bacteriën in zich, en de meeste doen stilletjes hun werk. Maar als zo’n darmbacterie resistent wordt tegen vancomycine, ontstaat er een nieuw verhaal: VRE. De overdracht gebeurt niet via hoesten of niezen, maar via iets veel gewonere – en vaak vergeten – routes: de handen en oppervlakken om ons heen.Wie in contact komt met ontlasting van een besmette persoon, direct of via een voorwerp, loopt kans om de bacterie op te pikken. Denk aan gedeelde spullen zoals een afstandsbediening, een toetsenbord, een toiletbril, deurklink of mobiele telefoon. De bacterie blijft daar niet eeuwig leven, maar lang genoeg om van hand tot hand te reizen. En voor je het weet, is VRE weer een stukje verder.
In ziekenhuizen en zorginstellingen is de kans op overdracht groter, omdat daar mensen verblijven met een lagere weerstand, infusen, katheters of open wonden – allemaal situaties waarin een bacterie makkelijk kan binnendringen. Daarom zijn hygiënemaatregelen geen overbodige luxe, maar bittere noodzaak. Grondig handen wassen na toiletbezoek, beschermende kleding voor zorgpersoneel, regelmatig desinfecteren van oppervlakken: het zijn simpele handelingen die samen een grote impact hebben.
Thuis hoeft men zich doorgaans geen zorgen te maken, zolang de basisregels van hygiëne worden gevolgd. Maar in een ziekenhuis kan één vergeten handwas genoeg zijn om de bacterie van de ene kamer naar de andere te brengen. VRE is geen sprinter, maar hij wint terrein door onopgemerkt aanwezig te zijn – en door ons gemakzuchtig gedrag. Een beetje zeep en aandacht kunnen dus echt het verschil maken.
Welke risico's zijn verbonden aan een uitbraak met de VRE-bacterie?
Een uitbraak met de VRE-bacterie klinkt op het eerste gezicht misschien niet alarmerend, zeker niet als je hoort dat de meeste dragers er niets van merken. Toch zijn er, volgens het Rijksinstituut voor Volksgezondheid en Milieu (RIVM), twee serieuze risico’s die maken dat ziekenhuizen en zorginstellingen VRE scherp in de gaten houden.Het eerste risico is dat ernstig zieke ziekenhuispatiënten die besmet raken met VRE, nog zieker kunnen worden. Denk bijvoorbeeld aan mensen met een verzwakt immuunsysteem, mensen op de intensive care, of patiënten met katheters en wonden. Bij hen kan VRE leiden tot infecties zoals bloedvergiftiging of buikvliesontsteking. Gelukkig gebeurt dit volgens het RIVM zelden – maar als het gebeurt, zijn de gevolgen vaak fors en is behandeling ingewikkeld.
Het tweede risico is misschien nog zorgwekkender: VRE kan zijn resistentie tegen vancomycine overdragen op andere bacteriën. En precies daar wringt de schoen. Vancomycine is namelijk een van de laatste verdedigingslinies tegen sommige andere ziekenhuisbacteriën, zoals MRSA. Als ook die bacteriën immuun worden voor dit krachtige antibioticum, blijven er nog maar heel weinig behandelopties over. Artsen moeten dan hun toevlucht nemen tot medicijnen met meer bijwerkingen, die vaak minder goed onderzocht zijn of zwaarder vallen voor kwetsbare patiënten.
Daarom wordt bij een VRE-uitbraak alles op alles gezet om de verspreiding in te dammen. Niet omdat de bacterie op zichzelf zo agressief is, maar omdat de impact op de bredere ziekenhuispopulatie groot kan zijn. In een omgeving waar iedere seconde telt en iedere infectie er één te veel is, is VRE een lastpak die serieus genomen moet worden – ook als hij zich stil houdt.
Onderzoek en diagnose
Bij een vermoeden van VRE – bijvoorbeeld wanneer een patiënt langdurig opgenomen is of klachten krijgt die niet passen bij een gewone infectie – start de arts met gericht onderzoek. Daarbij wordt een monster afgenomen van het lichaamsmateriaal dat mogelijk besmet is. Dat kan bloed zijn, maar ook urine, etter uit een wond, of een andere lichaamsvloeistof, afhankelijk van de klachten en de locatie van de infectie.Het afgenomen materiaal gaat vervolgens naar het laboratorium, waar het onder de loep wordt genomen. Hier wordt niet alleen gekeken óf er sprake is van enterokokken, maar vooral ook of deze ongevoelig zijn voor vancomycine. Dit gebeurt via een kweek, waarbij de bacterie wordt opgekweekt en getest tegen verschillende soorten antibiotica. Zo kunnen microbiologen precies zien of het om een resistente variant gaat – oftewel: VRE.
Het hele proces duurt meestal enkele dagen, maar is van groot belang. Niet alleen voor het stellen van een juiste diagnose, maar ook om verdere verspreiding tegen te gaan. Want hoe sneller duidelijk is of iemand VRE-drager of -patiënt is, hoe sneller passende maatregelen genomen kunnen worden.
Behandeling
Wanneer VRE zich niet alleen stilletjes schuilhoudt in het lichaam maar actief klachten veroorzaakt, is een gerichte aanpak nodig. Vancomycine – het antibioticum waar deze bacterie ooit op reageerde – doet simpelweg niets meer. Daarom moet de arts uitwijken naar een ander middel. Maar welk?Daar begint het speurwerk. De arts laat een kweek afnemen van de bacterie, meestal uit bloed, urine of wondvocht, afhankelijk van waar de infectie zich heeft genesteld. In het laboratorium wordt de VRE vervolgens blootgesteld aan verschillende antibiotica, om te testen welk middel nog wél effect heeft. Dit heet een gevoeligheidsbepaling. Het is maatwerk, want niet elke VRE-bacterie reageert op dezelfde antibiotica. Wat bij de één werkt, slaat bij de ander misschien totaal niet aan.
Soms wordt gekozen voor middelen als linezolid of daptomycine – antibiotica die nog een vuist kunnen maken tegen deze taaie tegenstander. Maar eerlijk is eerlijk: de opties zijn beperkter dan bij gewone bacteriën, en de behandeling vraagt nauwkeurige opvolging en begeleiding. Daarbij is het van belang dat de patiënt zich strikt aan het schema houdt en eventuele bijwerkingen goed in de gaten houdt.
Ondertussen zitten onderzoekers wereldwijd niet stil. Anno 2025 wordt er volop gewerkt aan nieuwe antibiotica die specifiek ontworpen worden om resistente bacteriën als VRE te bestrijden. Klinische studies lopen, er worden moleculen getest die veelbelovend lijken, en er klinken hoopvolle geluiden vanuit de medische wetenschap. Maar voor nu blijft het balanceren: tussen slim behandelen, zorgvuldig monitoren en de verspreiding indammen, zodat VRE geen vrij spel krijgt in ziekenhuizen en zorginstellingen.
Prognose
De vooruitzichten bij een VRE-infectie hangen sterk af van twee dingen: het soort infectie én de algehele gezondheid van de patiënt. Voor mensen die verder gezond zijn en bij wie VRE zich bijvoorbeeld in de darmen schuilhoudt zonder klachten te geven, is er meestal niets aan de hand. In dat geval spreken we van dragerschap en is behandeling niet nodig – de bacterie verdwijnt soms vanzelf weer, zonder dat je er iets van merkt.Anders ligt het bij mensen die al verzwakt zijn, bijvoorbeeld door een operatie, kankerbehandeling of verblijf op de intensive care. Als VRE daar een actieve infectie veroorzaakt – zoals een bloedbaaninfectie of een diepe wondinfectie – dan kan het herstel een stuk moeizamer verlopen. Niet omdat de bacterie per se agressiever is dan andere, maar omdat de gebruikelijke antibiotica niet werken. Vancomycine, normaal dé redder in nood bij lastige infecties, heeft bij VRE geen effect meer.
Gelukkig zijn er alternatieven. Antibiotica zoals linezolid of daptomycine kunnen in veel gevallen alsnog de bacterie bestrijden. De arts maakt op basis van laboratoriumonderzoek een gerichte keuze. Dat vraagt soms meer tijd en oplettendheid, maar het betekent zeker niet dat VRE onbehandelbaar is.
Kortom: VRE is geen doodvonnis, maar wel een waarschuwingsvlag. Hoe sneller de bacterie wordt opgespoord en aangepakt, hoe beter de vooruitzichten. Met de juiste behandeling en zorg op maat is herstel meestal goed mogelijk – zelfs bij een koppige tegenstander als deze.
Complicaties van een VRE-infectie
Als VRE de overhand krijgt
In veel gevallen blijft de VRE-bacterie stilletjes op de achtergrond. Maar als ze de kans krijgt – bij iemand met een verzwakt immuunsysteem, een infuus, een wond of een katheter – dan kan ze ineens van stille bijrijder veranderen in een ongewenste bestuurder. En dan zijn er risico’s. Want een infectie met een resistente bacterie is niet zomaar met een standaard antibioticakuurtje opgelost. VRE is berucht omdat ze moeilijk behandelbaar is. En dat maakt complicaties mogelijk.Van onschuldige drager tot serieuze infectie
Een van de grootste risico’s is dat een ogenschijnlijk gezonde drager alsnog ziek wordt. De bacterie kan zich bijvoorbeeld vanuit de darmen verplaatsen naar de urinewegen, de bloedbaan of een wond. Dit kan leiden tot urineweginfecties, sepsis (bloedvergiftiging), wondinfecties of buikvliesontstekingen. Bij gezonde mensen zijn dit doorgaans behandelbare situaties, maar bij VRE-infecties wordt het behandeltraject ingewikkelder en langzamer, met meer risico op verslechtering.Complicaties bij kwetsbare patiënten
Voor mensen die al ernstig ziek zijn, zoals IC-patiënten, oncologische patiënten of ouderen met meerdere aandoeningen, kan een VRE-infectie leiden tot langere opnames, meer medische ingrepen, en in het ergste geval zelfs overlijden. Sepsis veroorzaakt door VRE is bijvoorbeeld lastig te bestrijden, juist omdat de bacterie zich niet laat temmen door veelgebruikte antibiotica. Ook vertraagt een VRE-infectie vaak het herstel van wonden of operaties, wat weer andere complicaties kan veroorzaken zoals doorligwonden of ondervoeding.Psychosociale impact: de onzichtbare complicatie
En dan is er nog iets wat vaak vergeten wordt: de psychologische en sociale impact van dragerschap of infectie. Patiënten kunnen zich gestigmatiseerd voelen, zeker als ze in isolatie worden geplaatst of merken dat zorgpersoneel ineens afstandelijker is. Dat kan gevoelens van eenzaamheid, schaamte of angst oproepen. Ook partners of familieleden kunnen zich zorgen maken over besmetting, wat spanningen in het gezin kan veroorzaken. VRE is dan wel een medische term, maar de gevolgen reiken verder dan het labrapport.Langdurige dragerschap en terugkerende zorgen
Sommige mensen blijven maanden of zelfs jaren drager van de bacterie. Dit hoeft geen directe klachten te geven, maar betekent wel dat zij bij toekomstige ziekenhuisopnames altijd als ‘risicodrager’ worden beschouwd. Extra voorzorgsmaatregelen blijven dan nodig. Voor mensen met een chronische aandoening of frequente zorgcontacten kan dit belastend zijn. Het voelt alsof er een onzichtbare vlag boven je hoofd blijft hangen: deze persoon draagt iets wat lastig onder controle te houden is.Tot slot
VRE is geen alledaagse bacterie – ze is taai, slim en lastig te behandelen. Complicaties ontstaan meestal niet zomaar, maar als ze optreden, zijn ze vaak hardnekkig. Daarom is het belangrijk om alert te zijn, zorgvuldig om te gaan met hygiëne, en vooral: de mens achter de bacterie niet te vergeten. Want of iemand nu drager is of patiënt – niemand is zijn of haar bacterie.Preventie
Voorkomen is bij VRE écht beter dan genezen – en gelukkig is er veel wat zorgverleners en instellingen kunnen doen om deze hardnekkige bacterie buiten de deur te houden. Omdat VRE zich vooral verspreidt via handen en oppervlakken, draait preventie in de eerste plaats om hygiëne. Geen rocket science, wel discipline.Voor iedereen die werkt in de zorg – van arts tot afdelingsassistent – begint het bij handen wassen. Niet even vluchtig onder de kraan, maar grondig met water en zeep, voor én na elk patiëntcontact. En als extra beschermingslaag zijn er wegwerphandschoenen, schorten en mondkapjes wanneer nodig. Ook wordt apparatuur zoals infuuspompen, bedhekken, toetsenborden en telefoons nauwkeurig schoongemaakt met desinfecterende middelen. Alles wat aangeraakt wordt, kan immers een opstapje zijn voor VRE.
Ziekenhuizen hebben daarnaast strikte protocollen. Denk aan isolatiekamers voor besmette of verdachte patiënten, gebruik van aparte hulpmiddelen, en duidelijke markeringen in dossiers zodat zorgverleners weten wanneer extra voorzorg nodig is. Sommige instellingen voeren ook screenings uit bij risicogroepen – zoals mensen die uit het buitenland zijn opgenomen of recent op een intensive care lagen.
En thuis? Ook daar geldt: goede handhygiëne is key. Zeker na toiletbezoek of wondverzorging. Huisgenoten van een VRE-drager hoeven meestal geen bijzondere maatregelen te nemen, zolang er geen sprake is van open wonden of intensieve zorg.
Uiteindelijk gaat het bij preventie om oplettendheid, niet om paniek. Met eenvoudige maar consequente maatregelen blijft VRE onder controle – en dat is precies wat nodig is in een wereld waarin bacteriën steeds slimmer worden.