Ziekte van von Willebrand: Bloedstollingsaandoening
De ziekte van von Willebrand is een meestal erfelijke aandoening waarbij de bloedstolling is aangetast door een defect of afwezig stollingseiwit. De bloedziekte veroorzaakt gemakkelijk of langdurige bloedingen en blauwe plekken. Een bloedonderzoek identificeert deze bloedaandoening. De behandeling van de ziekte bestaat uit medicijnen om de bloedingen te stoppen of om bloedingen te voorkomen bij geplande behandelingen. Patiënten met de ziekte van von Willebrand mogen bepaalde medicijnen niet nemen. De bloedstollingsaandoening is vernoemd naar de Finse arts Erik von Willebrand die de ziekte voor het eerst in de medische literatuur beschreef in de jaren 1920.- Epidemiologie ziekte van von Willebrand
- Oorzaken
- Risicofactoren
- Symptomen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling
- Prognose
- Complicaties
- Preventie
- Praktische omgangstips bij ziekte van von Willebrand
- Bloedingsrisico's beheren en behandeling
- Levensstijl en waarschuwingen voor het dagelijks leven
- Misvattingen rond de ziekte van von Willebrand
- De ziekte van von Willebrand is een zeldzame aandoening
- Alle patiënten hebben dezelfde klachten
- De ziekte treft alleen vrouwen
- Bloedingen stoppen vanzelf bij deze aandoening
- De ziekte van von Willebrand kan niet behandeld worden
- Patiënten moeten zware fysieke activiteiten vermijden
Epidemiologie ziekte van von Willebrand
Ongeveer 1% van de wereldwijde bevolking is getroffen door de ziekte van von Willebrand. Het is echter moeilijk om de exacte frequentie te bepalen omdat veel patiënten slechts milde symptomen hebben en daarom de diagnose vaak ontbreekt. Sommige patiënten ontdekken pas dat ze een bloedziekte hebben na een chirurgische ingreep of een ernstig trauma waarbij overmatige bloedingen optreden. Mannen en vrouwen worden in gelijke aantallen getroffen, hoewel de symptomen bij vrouwen soms meer uitgesproken zijn vanwege de zwaardere menstruatiebloedingen.Oorzaken
De ziekte van von Willebrand is meestal erfelijk. Patiënten met de aandoening hebben lage niveaus van het bloedeiwit “von Willebrand factor,” dat nodig is voor de bloedplaatjes om aan elkaar te plakken en een bloeding te stoppen. Soms is de von Willebrand factor wel aanwezig, maar functioneert deze niet goed. De ziekte van von Willebrand veroorzaakt ook problemen met factor VIII, een ander stollingseiwit in het bloed.Risicofactoren
De belangrijkste risicofactoren voor de ziekte van von Willebrand zijn erfelijkheid en genetische factoren. Personen met een familiegeschiedenis van bloedstollingsstoornissen hebben een verhoogd risico. Daarnaast kan de verworven vorm van de ziekte optreden in verband met auto-immuunziekten, schildklieraandoeningen, en sommige medicijnen.Symptomen
De symptomen van de ziekte van von Willebrand variëren afhankelijk van het type. De meeste patiënten vertonen milde symptomen, terwijl type 3 ernstigere symptomen vertoont.Type 1 en 2
Bij type 1 en type 2 komen de volgende symptomen voor:
- bloed in de ontlasting of bloed in de urine
- bloedingen van het tandvlees (tandvleesbloedingen)
- frequente of langdurige neusbloedingen
- grote blauwe plekken door kleine verwondingen
- kneuzingen met klonten die zich onder de huid vormen
- verbetering van de symptomen na het innemen van orale anticonceptiva (de anticonceptiepil)
- verergering van de symptomen na het innemen van aspirine
- zware bloedingen door sneden, tandheelkundige behandelingen of chirurgie
- zware menstruatiebloedingen (menorragie): Hiervan is sprake wanneer de patiënte meer dan één keer per uur een tampon moet vervangen, wanneer bloedstolsels van meer dan 2,5 cm in het bloed te vinden zijn en wanneer de patiënte lijdt aan ferriprieve anemie (tekort aan rode bloedcellen door ijzertekort). Een patiënte met enkel zware menstruatiebloedingen heeft echter niet automatisch de ziekte van von Willebrand.
Type 3
Kinderen met type 3 van de ziekte van von Willebrand vertonen eveneens deze symptomen, maar ervaren ook ernstigere bloedingen in de spieren, gewrichten of andere gebieden van het lichaam. Deze bloedingen kunnen leiden tot pijn en zwelling. Baby's worden vaak al voor het eerste levensjaar gediagnosticeerd met deze bloedziekte.
Alarmsymptomen
Alarmsymptomen van de ziekte van von Willebrand omvatten ernstige, niet te stoppen bloedingen, zoals:- extreme bloeding tijdens chirurgische ingrepen of na een trauma
- frequente, ernstige bloedneus
- uitgebreide blauwe plekken zonder duidelijke oorzaak
- ernstige bloedingen tijdens of na de menstruatie
Diagnose en onderzoeken
 Een bloedonderzoek is nodig / Bron: Frolicsomepl, Pixabay
Een bloedonderzoek is nodig / Bron: Frolicsomepl, PixabayDe arts voert een lichamelijk onderzoek uit en controleert de patiënt op tekenen van kneuzingen en (recente) bloedingen. Ook andere symptomen kunnen wijzen op de ziekte van von Willebrand, zoals geelzucht (icterus), een vergrote milt (splenomegalie), artropathie, laxiteit van de gewrichten en huid, en teleangiëctasieën (huidaandoening met verwijde bloedvaten). Daarnaast wordt een volledig bloedonderzoek uitgevoerd om de diagnose van de ziekte van von Willebrand te bevestigen.
Differentiële diagnose
Factor X-deficiëntie, factor XI-deficiëntie en Hemofilie A (bloedziekte door het ontbreken van stollingsfactoren) vormen de differentiële diagnose voor de ziekte van von Willebrand omdat hun symptomen sterk lijken op die van deze aandoening.
Behandeling
Meestal hoeft de patiënt geen langdurige medicatie in te nemen, tenzij er herhaalde bloedingen in het lichaam optreden (bijvoorbeeld in de gewrichten). Er zijn medicijnen beschikbaar om bloedingen te stoppen en om bloedingen te voorkomen bij chirurgische ingrepen of tandheelkundige behandelingen. Soms worden medicijnen intraveneus (via een ader) of intranasaal (via de neus) toegediend. Hormonen of anticonceptiva (zoals de pil) kunnen nuttig zijn voor menstruerende vrouwen, aangezien deze zware menstruatiebloedingen kunnen voorkomen.Prognose
De meeste patiënten met de ziekte van von Willebrand vertonen slechts milde, beheersbare bloedingen, waarbij ernstige bloedingen doorgaans alleen optreden bij trauma of invasieve procedures. Bij patiënten met type 3 kunnen bloedingen ernstiger zijn en kunnen artropathieën optreden als gevolg van een verminderd FVIII-gehalte in het bloed. De medische literatuur is verdeeld over de vraag of de symptomen verergeren of verbeteren met de leeftijd. Een vroege diagnose is cruciaal; met de juiste behandeling kunnen zelfs patiënten met type 3 een normaal en actief leven leiden.Complicaties
Complicaties van de ziekte van von Willebrand omvatten onder andere:- dood door een bloeding
- ernstige bloedingen met pijn en zwelling van de gewrichten
- ferriprieve anemie of een verlaagd aantal rode bloedcellen en een verlaagd hemoglobinegehalte (het deel van het bloed dat zuurstof vervoert), vooral bij vrouwen die overmatig menstrueren
- problemen met zwangerschap
- zware menstruatie
Preventie
Patiënten met de ziekte van von Willebrand mogen geen bloedverdunnende medicijnen zoals aspirine en niet-steroïdale anti-inflammatoire geneesmiddelen (NSAID's) zoals ibuprofen innemen. Ook wordt het afgeraden om te sporten zoals voetbal, hockey en gewichtheffen, omdat verwondingen kunnen leiden tot ernstige bloedingen. Het is belangrijk dat alle betrokken zorgverleners, coaches, schoolpersoneelsleden of werkgevers op de hoogte zijn van de aandoening van de patiënt.Praktische omgangstips bij ziekte van von Willebrand
Bloedingsrisico's beheren en behandeling
De ziekte van von Willebrand is een bloedstollingsaandoening die het risico op overmatig bloeden verhoogt. Het is essentieel om patiënten bewust te maken van de gevaren van bloedingen en voorzorgsmaatregelen te nemen om letsel te voorkomen. Dit omvat het vermijden van risicovolle activiteiten die kunnen leiden tot verwondingen of kneuzingen, zoals contact sporten.Regelmatige bloedtesten en medicatie, zoals desmopressine of stollingsfactoren, kunnen helpen om de stollingscapaciteit te verbeteren. Patiënten moeten deze behandelingen nauwgezet volgen en altijd het noodnummer en medische informatie bij de hand hebben in geval van een bloeding.
Levensstijl en waarschuwingen voor het dagelijks leven
Patiënten moeten hun arts raadplegen voordat ze nieuwe medicijnen of behandelingen starten, aangezien sommige geneesmiddelen het risico op bloeden kunnen verhogen. Ook het vermijden van bloedverdunners en overmatig alcoholgebruik is belangrijk om complicaties te voorkomen.Gezonde voedingsgewoonten die rijk zijn aan vitamine K en ijzer kunnen helpen om de algehele gezondheid te ondersteunen, evenals het handhaven van een gezond gewicht. Patiënten kunnen baat hebben bij het dragen van een medisch armbandje met informatie over hun aandoening, voor het geval van een noodsituatie.
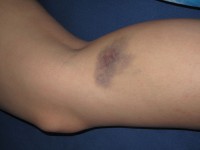 Blauwe plekken zijn kenmerkend /
Blauwe plekken zijn kenmerkend /