Bernard-Soulier syndroom: Aandoening van bloedplaatjes
 Het Bernard-Soulier syndroom is een zeldzame erfelijke bloedplaatjesaandoening, gekenmerkt door trombocytopenie (tekort aan bloedplaatjes), erg grote bloedplaatjes en een gebrek aan kwalitatieve bloedplaatjes. Hierdoor ontstaan bij de patiënt abnormaal snel en langdurig bloedingen en blauwe plekken. De symptomen treden bij de geboorte al op en blijven levenslang aanwezig. De diagnose gebeurt via een gespecialiseerd bloedonderzoek. De behandeling is voornamelijk ondersteunend, waarbij de arts probeert bloedingen te voorkomen. In sommige omstandigheden is echter medische behandeling vereist. Het Bernard-Soulier syndroom werd voor het eerst beschreven in 1948 door de gelijknamige artsen.
Het Bernard-Soulier syndroom is een zeldzame erfelijke bloedplaatjesaandoening, gekenmerkt door trombocytopenie (tekort aan bloedplaatjes), erg grote bloedplaatjes en een gebrek aan kwalitatieve bloedplaatjes. Hierdoor ontstaan bij de patiënt abnormaal snel en langdurig bloedingen en blauwe plekken. De symptomen treden bij de geboorte al op en blijven levenslang aanwezig. De diagnose gebeurt via een gespecialiseerd bloedonderzoek. De behandeling is voornamelijk ondersteunend, waarbij de arts probeert bloedingen te voorkomen. In sommige omstandigheden is echter medische behandeling vereist. Het Bernard-Soulier syndroom werd voor het eerst beschreven in 1948 door de gelijknamige artsen.
- Synoniemen Bernard-Soulier syndroom
- Epidemiologie syndroom van Bernard-Soulier
- Prevalentie van Bernard-Soulier syndroom
- Oorzaken van Bernard-Soulier syndroom
- Mechanisme
- Bloedplaatjesdisfunctie
- Verstoorde bloedstolling
- Oorzaken en erfelijkheid van de aandoening
- Symptomen: Bloedingen en blauwe plekken
- Diagnose en onderzoeken
- Behandeling van de bloedplaatjesaandoening
- Prognose van de bloedstollingsaandoening
- Complicaties
- Preventie
- Praktische tips voor het leven met Bernard-Soulier syndroom
- Volg je medische behandelingsplan
- Pas op met verwondingen
- Zorg voor een gezonde voeding
- Informeer je omgeving over je aandoening
- Ondersteun je mentale welzijn
- Misvattingen rond Bernard-Soulier syndroom
- Het Bernard-Soulier syndroom is hetzelfde als hemofilie
- Mensen met het Bernard-Soulier syndroom hebben altijd ernstige bloedingen
- Bloedingen kunnen niet worden gestopt bij het Bernard-Soulier syndroom
- Het Bernard-Soulier syndroom wordt altijd vroeg in het leven gediagnosticeerd
- Mensen met het Bernard-Soulier syndroom kunnen geen normaal leven leiden
- Alleen bloedonderzoeken kunnen het Bernard-Soulier syndroom bevestigen
- Er is geen behandeling voor het Bernard-Soulier syndroom
Synoniemen Bernard-Soulier syndroom
Het Bernard-Soulier syndroom (BSS) is ook bekend onder de volgende synoniemen:- Bloedplaatjes glycoproteïne Ib-deficiëntie
- Bloedziekte, bloedplaatjes-type 1
- Erfelijke aandoening bloedplaatjes
- Hemorrhagioparous thrombocytische dystrofie
- Hemorrhagiparous thrombocytische dystrofie
- Macrothrombocytopenie, familiale Bernard-Soulier soort
- Reuzen bloedplaatjes-syndroom
- Tekort aan bloedplaatjes glycoproteïne 1b
- Von Willebrand factor receptor deficiëntie
Epidemiologie syndroom van Bernard-Soulier
Het Bernard-Soulier syndroom komt voor bij ongeveer 1 op 1 miljoen mensen. Mogelijk zijn echter meer patiënten getroffen en ligt het werkelijke aantal patiënten dus hoger. Sinds het beschrijven van de aandoening zijn enkele honderden patiënten in de medische literatuur gerapporteerd. De diagnose gebeurt veelal in de kindertijd. Mannen en vrouwen zijn in gelijke aantallen getroffen, maar bij vrouwen veroorzaakt de ziekte vaak meer problemen, bijvoorbeeld tijdens de menstruatie en bij de bevalling. Blanken van Europese afkomst en mensen van Japanse afkomst zijn vooral beschreven in de medische literatuur. Over andere etnische groepen is geen informatie bekend.Prevalentie van Bernard-Soulier syndroom
Bernard-Soulier syndroom (BSS) is een zeldzame bloedstollingsstoornis die meestal erfelijk is. De prevalentie van BSS wordt geschat op 1 op 1.000.000 mensen, hoewel het vaker voorkomt bij mensen van bepaalde etnische achtergronden.Oorzaken van Bernard-Soulier syndroom
BSS wordt veroorzaakt door mutaties in de genen die coderen voor glycoproteïnen op het oppervlak van bloedplaatjes. Deze mutaties verstoren de functie van de bloedplaatjes, wat leidt tot verminderde bloedstolling.Mechanisme
Bloedplaatjesdisfunctie
De bloedplaatjes bij mensen met BSS hebben een verminderde capaciteit om zich aan beschadigde bloedvaten te hechten en te aggregëren, wat essentieel is voor de vorming van een bloedstolsel.Verstoorde bloedstolling
Als gevolg van de verminderde functie van de bloedplaatjes, kunnen mensen met BSS gemakkelijk blauwe plekken krijgen en hevig bloeden, zelfs bij kleine verwondingen.Oorzaken en erfelijkheid van de aandoening
GenmutatieMutaties (wijzigingen) in één van drie genen: GP1BA, GP1BB of GP9 veroorzaken het Bernard-Soulier syndroom. De eiwitten afkomstig van deze genen zijn subeenheden van een eiwitcomplex genaamd glycoproteïne (GP) Ib-IX-V. Dit complex bevindt zich op het oppervlak van bloedplaatjes en speelt een belangrijke rol bij de bloedstolling. Het GPIb-IX-V complex hecht (bindt) zich aan het eiwit von Willebrand factor. Von Willebrand factor bevindt zich op het binnenoppervlak van bloedvaten, vooral bij een blessure. Door de binding van het GPIb-V-IX complex met von Willebrand factor zijn bloedplaatjes in staat om zich aan de bloedvatwand op de plaats van het letsel vast te hechten. Deze plaatjes vormen stolsels, die gaten in de bloedvaten sluiten om het bloeden te stoppen.
Bij de meeste mutaties in de genen GP1BA, GP1BB of GP9 is de vorming van het GPIb-V-IX complex op het oppervlak van bloedplaatjes niet mogelijk. Andere mutaties tasten de interactie van het complex met von Willebrand factor aan. Al deze mutaties beïnvloeden de stolselvorming, wat leidt tot overmatige bloedingen, een typisch kenmerk van het Bernard-Soulier syndroom.
Overervingspatroon
Autosomaal recessief
Het overervingspatroon van de meeste patiënten met het Bernard-Soulier syndroom is autosomaal recessief. Dit betekent dat beide kopieën van het gewijzigde gen GP1BA, GP1BB of GP9 in elke cel aanwezig moeten zijn om de aandoening te laten verschijnen. De ouders van een patiënt met een autosomaal recessieve aandoening dragen elk een exemplaar van het gemuteerde gen, maar vertonen meestal geen symptomen van de aandoening, hoewel ze soms wel grotere bloedplaatjes of zeer milde bloedingsafwijkingen kunnen hebben.
Autosomaal dominant
Bij mutaties in het GP1BA- of GP1BB-gen kan de overerving in zeldzame gevallen autosomaal dominant zijn. Eén kopie van het gewijzigde gen in elke cel is dan al voldoende om de aandoening te veroorzaken. Deze patiënten erven de aandoening van een getroffen ouder.
Symptomen: Bloedingen en blauwe plekken
De symptomen treden meestal op in de kindertijd en verschijnen met wisselende ernst gedurende het hele leven, hoewel de symptomen vaak enigszins afnemen met de leeftijd. Bij deze bloedingsstoornis heeft de patiënt abnormale bloedplaatjes die ongewoon groot en minder in aantal zijn dan normaal (macrothrombocytopenie). Patiënten met het Bernard-Soulier syndroom hebben bijgevolg sneller blauwe plekken en een verhoogd risico op neusbloedingen en tandvleesbloedingen. Ook resulteert een lichte verwonding of chirurgie vaak in abnormaal lange en hevige bloedingen. Dit gebeurt af en toe zelfs spontaan. Bij sommige patiënten ontstaan bloedingen onder de huid die kleine rode of paarse vlekken op de huid veroorzaken (petechiën). Vrouwen met het Bernard-Soulier syndroom hebben vaak zware of langdurige menstruatie (menorragie). Tot slot kunnen er af en toe bloedingen in het maagdarmstelsel optreden, waardoor de patiënt bloed braakt of bloed in de ontlasting heeft.Diagnose en onderzoeken
Lichamelijk onderzoekDe patiënt presenteert zich met een toegenomen aantal blauwe plekken en vertoont tekenen van onderhuidse kleine puntvormige huidbloedingen (petechiën) en ook van iets grotere onderhuidse bloedingen (purpura).
Diagnostisch onderzoek
Een volledig bloedonderzoek is nodig voor de bevestiging van de diagnose.
Differentiële diagnose
Deze zeldzame bloedplaatjesaandoening kan worden verward met de volgende aandoeningen:
- Glanzmann trombasthenie
- Hemofilie (bloedziekte door het ontbreken van stollingsfactoren)
- Syndroom van Down
- Het Wiskott-Aldrich-syndroom (problemen met bloedstolling en huid)
- Mei-Hegglin anomalie
- Trombocytopenie met afwezig radius syndroom
- Ziekte van Von Willebrand
Behandeling van de bloedplaatjesaandoening
De aandoening is niet te genezen, dus de behandeling is voornamelijk ondersteunend. Bij bepaalde bloedingsepisodes kan de arts medicatie voorschrijven (zoals Recombinant factor VIIa, antifibrinolytica, desmopressine en fibrinelijm). Hormonale anticonceptiemiddelen kunnen helpen de overmatige menstruatiebloedingen onder controle te houden. Ijzer vervangende therapie is nodig bij de behandeling van ferriprieve anemie (tekort aan rode bloedcellen door ijzergebrek), wat het gevolg is van overmatige of langdurige bloedingen. Af en toe is een bloedplaatjestransfusie nodig, vooral bij een operatie of bij een potentieel levensbedreigende aandoening. In zeer ernstige gevallen mag de patiënt bepaalde risicovolle activiteiten en sporten niet meer uitvoeren.Prognose van de bloedstollingsaandoening
De prognose is meestal goed met de juiste behandeling, hoewel ernstige bloedingsepisodes mogelijk zijn tijdens de menstruatie, bij trauma of bij een operatie. Vaak neemt de ernst van de symptomen af naarmate de patiënt ouder wordt.Complicaties
De aandoening kan verergeren wanneer de patiënt bloedverdunners en/of niet-steroïde anti-inflammatoire geneesmiddelen (zoals ibuprofen en naproxen) gebruikt. Deze medicijnen zijn daarom af te raden. De patiënt moet altijd zijn medische geschiedenis en huidige medicatiegebruik met de arts bespreken.Preventie
Een preventieve aanpak omvat het vermijden van risicovolle activiteiten en het volgen van medische aanbevelingen om bloedingen te minimaliseren. Het is belangrijk om de medicatie- en behandelingsadviezen van de arts strikt op te volgen.Praktische tips voor het leven met Bernard-Soulier syndroom
Het Bernard-Soulier syndroom is een zeldzame bloedstollingsstoornis die wordt gekarakteriseerd door een tekort aan of disfunctie van een bepaald eiwit op de bloedplaatjes, wat zorgt voor een verminderde bloedstolling. Dit kan leiden tot spontane bloedingen, blauwe plekken, en andere bloedaandoeningen. Aangezien dit syndroom invloed heeft op de bloedstolling, is het belangrijk om goed voor jezelf te zorgen en maatregelen te nemen om je gezondheid te beschermen.Volg je medische behandelingsplan
Bij Bernard-Soulier syndroom is het essentieel dat je je strikt aan je medische behandelingsplan houdt. Dit kan bestaan uit het gebruik van bloedstollingsmedicatie of bloedplaatjesconcentraten, afhankelijk van de ernst van de aandoening. Het is belangrijk om regelmatig bloedonderzoeken te ondergaan om je bloedplaatjesniveaus te controleren en ervoor te zorgen dat je de juiste zorg krijgt. Overleg altijd met je arts over de beste behandelingsopties voor jouw situatie.Pas op met verwondingen
Aangezien je bloedstolling verstoord is, is het belangrijk om voorzichtig om te gaan met verwondingen. Kleine snijwonden kunnen ernstiger zijn dan normaal, dus zorg ervoor dat je altijd een EHBO-kit binnen handbereik hebt. Gebruik indien nodig verband of druk om het bloeden te stoppen. Bij ernstigere verwondingen of onverklaarbare blauwe plekken, raadpleeg onmiddellijk je arts. Het is ook verstandig om voorzorgsmaatregelen te nemen, zoals het vermijden van risicovolle activiteiten die tot verwondingen kunnen leiden, zoals contact- of extreme sporten.Zorg voor een gezonde voeding
Een evenwichtig voedingspatroon kan helpen om je algehele gezondheid te ondersteunen, maar het is belangrijk om te weten dat bepaalde voedingsstoffen invloed kunnen hebben op je bloedstolling. Bijvoorbeeld, vitamine K speelt een rol in de bloedstolling, dus overleg met je arts of diëtist of je voedingspatroon een invloed heeft op je gezondheid. Het handhaven van een gezond gewicht en het eten van een gevarieerd dieet kan bijdragen aan je energie en gezondheid. Zorg er ook voor dat je genoeg ijzer binnenkrijgt om bloedarmoede te voorkomen, wat een bijkomend probleem kan zijn bij bloedstollingsstoornissen.Informeer je omgeving over je aandoening
Het kan nuttig zijn om je familie, vrienden en collega's te informeren over je Bernard-Soulier syndroom, zodat zij weten wat te doen in geval van een bloeding of andere noodsituatie. Dit kan hen helpen om snel te handelen en je op de juiste manier te ondersteunen. Het kan ook nuttig zijn om een medisch ID-polsbandje te dragen met de informatie over je aandoening, zodat hulpverleners snel op de hoogte zijn van je situatie in geval van een noodgeval.Ondersteun je mentale welzijn
Leven met een chronische aandoening zoals Bernard-Soulier syndroom kan mentaal belastend zijn. Het kan stressvol zijn om altijd waakzaam te moeten zijn voor mogelijke bloedingen en verwondingen. Het is belangrijk om je mentaal welzijn serieus te nemen. Zoek steun bij anderen die mogelijk in een vergelijkbare situatie verkeren, en aarzel niet om professionele hulp in te schakelen, zoals psychotherapie of mentale gezondheid ondersteuning, als dat nodig is.Misvattingen rond Bernard-Soulier syndroom
Het Bernard-Soulier syndroom is een zeldzame genetische aandoening die invloed heeft op de bloedstolling. Er zijn verschillende misvattingen over deze aandoening die leiden tot verwarring en verkeerde opvattingen over de ernst en de behandeling ervan.Het Bernard-Soulier syndroom is hetzelfde als hemofilie
Hoewel beide aandoeningen de bloedstolling beïnvloeden, is het Bernard-Soulier syndroom niet hetzelfde als hemofilie. Het Bernard-Soulier syndroom wordt veroorzaakt door een defect in de bloedplaatjes, terwijl hemofilie te maken heeft met een tekort aan stollingsfactoren in het bloed. Het resultaat is dat mensen met het Bernard-Soulier syndroom moeite hebben met de vorming van bloedstolsels, maar op een andere manier dan bij hemofilie.Mensen met het Bernard-Soulier syndroom hebben altijd ernstige bloedingen
Het Bernard-Soulier syndroom kan leiden tot een verhoogd risico op bloedingen, maar de ernst ervan varieert van persoon tot persoon. Sommige mensen hebben milde symptomen, terwijl anderen ernstigere bloedingen ervaren. De ernst van de aandoening hangt vaak af van de specifieke genetische mutatie die aanwezig is.Bloedingen kunnen niet worden gestopt bij het Bernard-Soulier syndroom
Hoewel mensen met het Bernard-Soulier syndroom moeite kunnen hebben met bloedstolling, kunnen bloedingen meestal effectief worden gestopt met de juiste behandeling. Dit kan onder andere het gebruik van stollingsmiddelen of bloedplaatjestransfusies omvatten, afhankelijk van de ernst van de bloeding.Het Bernard-Soulier syndroom wordt altijd vroeg in het leven gediagnosticeerd
Hoewel veel gevallen van Bernard-Soulier syndroom vroeg in het leven worden gediagnosticeerd, kan de aandoening soms pas op latere leeftijd worden ontdekt. Dit komt vaak doordat de symptomen mild zijn of doordat ze pas na een verwonding of operatie naar voren komen.Mensen met het Bernard-Soulier syndroom kunnen geen normaal leven leiden
Hoewel de aandoening invloed heeft op de bloedstolling, kunnen veel mensen met het Bernard-Soulier syndroom een normaal leven leiden met de juiste medische zorg. Regelmatige controle bij een arts, het vermijden van risicovolle activiteiten en het gebruik van stollingsmedicijnen kunnen helpen om bloedingen te voorkomen en de kwaliteit van leven te verbeteren.Alleen bloedonderzoeken kunnen het Bernard-Soulier syndroom bevestigen
Hoewel bloedonderzoeken een belangrijke rol spelen bij de diagnose van het Bernard-Soulier syndroom, zijn ze niet de enige manier om de aandoening te bevestigen. Een arts kan ook genetische tests uitvoeren om de aanwezigheid van de specifieke mutaties die het Bernard-Soulier syndroom veroorzaken, te identificeren.Er is geen behandeling voor het Bernard-Soulier syndroom
Er is geen genezing voor het Bernard-Soulier syndroom, maar er zijn behandelingen die de symptomen kunnen verlichten en de kans op ernstige bloedingen kunnen verminderen. Dit kan onder andere het gebruik van medicijnen en bloedplaatjestransfusies omvatten, afhankelijk van de ernst van de aandoening.© 2016 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Ziekte van Glanzmann: BloedstollingsaandoeningDe ziekte van Glanzmann is een zeldzame aangeboren bloedstollingsaandoening. De bloedplaatjes klonteren niet meer samen…
Ziekte van Glanzmann: BloedstollingsaandoeningDe ziekte van Glanzmann is een zeldzame aangeboren bloedstollingsaandoening. De bloedplaatjes klonteren niet meer samen…
 Sint Bernard / Sint Bernardshond: reddings- en gezinshondDenk je bij een Sint Bernard aan een grote lobbes met een tonnetje om zijn nek? Dat vaatje met drank voor verkleumde rei…
Sint Bernard / Sint Bernardshond: reddings- en gezinshondDenk je bij een Sint Bernard aan een grote lobbes met een tonnetje om zijn nek? Dat vaatje met drank voor verkleumde rei…
 Albinisme: Hermansky-Pudlak syndroomHet Hermansky-Pudlak syndroom (HPS) is een zeldzame autosoom recessieve aandoening die kan leiden tot albinisme, problem…
Albinisme: Hermansky-Pudlak syndroomHet Hermansky-Pudlak syndroom (HPS) is een zeldzame autosoom recessieve aandoening die kan leiden tot albinisme, problem…
 Klinefelter-syndroom: Kleine testikels en onvruchtbaarheidHet Klinefelter-syndroom is een genetische aandoening die alleen mannen aantast. Deze aandoening wordt gekenmerkt door d…
Klinefelter-syndroom: Kleine testikels en onvruchtbaarheidHet Klinefelter-syndroom is een genetische aandoening die alleen mannen aantast. Deze aandoening wordt gekenmerkt door d…
 Guillain-Barré syndroom: Zwakte en pijn door zenuwschadeHet Guillain-Barré-syndroom (GBS) is een aandoening die de zenuwen van de ledematen en het lichaam aantast. Meestal word…
Guillain-Barré syndroom: Zwakte en pijn door zenuwschadeHet Guillain-Barré-syndroom (GBS) is een aandoening die de zenuwen van de ledematen en het lichaam aantast. Meestal word…
Gerelateerde artikelen
Verlaagde bloedplaatjes (ITP)Uit het niets vormen zich kleine rode puntjes over het gehele lichaam van uw kind. Bij nader onderzoek wordt vastgesteld…
Bronnen en referenties
- Inleidingsfoto: Skeeze, Pixabay
- Bernard-Soulier syndrome, http://rarediseases.org/rare-diseases/bernard-soulier-syndrome/, geraadpleegd op 2 juli 2016
- Bernard-Soulier Syndrome, http://www.wfh.org/en/page.aspx?pid=657, geraadpleegd op 2 juli 2016
- Bernard-Soulier syndrome, https://ghr.nlm.nih.gov/condition/bernard-soulier-syndrome#synonyms, geraadpleegd op 2 juli 2016
- Bernard-Soulier Syndrome: Practice Essentials, Background ..., http://emedicine.medscape.com/article/954877-overview#showall, geraadpleegd op 2 juli 2016
- Differential Diagnoses, http://emedicine.medscape.com/article/954877-differential-diagnoses#showall, geraadpleegd op 2 juli 2016
- Syndrome de Bernard-Soulier, http://www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=FR&Expert=274, geraadpleegd op 2 juli 2016
- Afbeelding bron 1: Dezidor, Wikimedia Commons (CC BY-3.0)
Miske (4.039 artikelen)
Laatste update: 08-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 8
Laatste update: 08-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 8
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
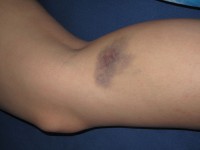 Blauwe plekken zijn kenmerkend /
Blauwe plekken zijn kenmerkend /