Blauwe plek: Bloeduitstorting met verkleuring van de huid
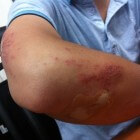 Door onder andere een slag, val of stoot ontstaat mogelijk een bloeduitstorting (hematoom) onder de huid. Door de bloeduitstorting ontstaat schade aan de bloedvaten onder de huid, wat resulteert in een verkleuring van de huid die kenmerkend is voor een blauwe plek. In de meeste gevallen is de oorzaak van een blauwe plek duidelijk en verdwijnt deze spontaan binnen enkele weken. Enkele zelfzorgmaatregelen zijn dan voldoende om het soms pijnlijke probleem te verhelpen. Af en toe treden complicaties op waarvoor het inschakelen van medische hulp belangrijk is. Dankzij enkele tips is het mogelijk om bloeduitstortingen zoveel mogelijk te voorkomen.
Door onder andere een slag, val of stoot ontstaat mogelijk een bloeduitstorting (hematoom) onder de huid. Door de bloeduitstorting ontstaat schade aan de bloedvaten onder de huid, wat resulteert in een verkleuring van de huid die kenmerkend is voor een blauwe plek. In de meeste gevallen is de oorzaak van een blauwe plek duidelijk en verdwijnt deze spontaan binnen enkele weken. Enkele zelfzorgmaatregelen zijn dan voldoende om het soms pijnlijke probleem te verhelpen. Af en toe treden complicaties op waarvoor het inschakelen van medische hulp belangrijk is. Dankzij enkele tips is het mogelijk om bloeduitstortingen zoveel mogelijk te voorkomen.
- Epidemiologie van blauwe plekken
- Mechanisme van vorming van blauwe plekken
- Oorzaken van blauwe plekken
- Traumatisch letsel
- Bloedingsstoornissen
- Medicijnen
- Veroudering
- Intensievere lichamelijke activiteit
- Onderliggende gezondheidsproblemen
- Risicofactoren van hematomen
- Aandoeningen
- Krachtige training
- Medicatie
- Ouderen
- Vitaminetekorten
- Symptomen: Verkleuring van en pijn aan de huid
- Alarmsymptomen
- Diagnose en onderzoeken
- Eerste hulp bij blauwe plekken
- Behandeling van bloeduitstortingen onder de huid
- IJs
- Pijnstilling
- Verhoging
- Warmte
- Medicatie
- Voeding voor bloeduitstortingen
- Stoppen met roken
- Medische interventies bij ernstige bloeduitstortingen
- Drainage van hematomen
- Fysiotherapie
- Chirurgische ingrepen
- Prognose van onderhuidse bloeduitstorting
- Complicaties van hematomen
- Preventie van blauwe plekken
- Praktische tips voor het omgaan met een blauwe plek
- Verhoog het getroffen gebied
- Gebruik warmte na de eerste 48 uur
- Raadpleeg een arts bij ongewone symptomen
- Misvattingen rond blauwe plek
- Een blauwe plek ontstaat altijd door een harde klap of stoot
- Blauwe plekken zijn altijd onschuldig en hoeven nooit onderzocht te worden
- Een blauwe plek moet je altijd koelen om de genezing te versnellen
- Blauwe plekken bij ouderen zijn hetzelfde als bij jongere patiënten
- Als een blauwe plek geel of groen wordt, betekent dat een infectie
- Het insmeren van een blauwe plek met een zalf of crème zorgt ervoor dat hij sneller verdwijnt
- Een blauwe plek op het been geneest net zo snel als op andere plekken van het lichaam
Epidemiologie van blauwe plekken
Algemene prevalentieBlauwe plekken, ook bekend als contusies, zijn een veelvoorkomend medisch verschijnsel dat optreedt bij mensen van alle leeftijden. De prevalentie varieert afhankelijk van verschillende factoren, waaronder leeftijd, geslacht, en levensstijl. In de algemene bevolking komt het voor dat ongeveer 10-15% van de mensen regelmatig blauwe plekken ervaart. Dit percentage kan hoger zijn bij bepaalde risicogroepen, zoals atleten en ouderen.
Leeftijdsgroepen
Bij kinderen komen blauwe plekken vaak voor, vooral omdat zij actief zijn en vaak vallen of stoten. Bij volwassenen is de incidentie van blauwe plekken doorgaans lager, maar kan het toenemen met de leeftijd. Bij ouderen zijn blauwe plekken vaker te zien vanwege de fragiele huid en de verminderde elasticiteit van bloedvaten. Dit maakt hen kwetsbaarder voor letsel, zelfs bij lichte impact.
Geslachtsverschillen
Er zijn ook geslachtsverschillen waargenomen in de incidentie van blauwe plekken. Vrouwen hebben vaak een hogere kans op blauwe plekken dan mannen. Dit kan deels te maken hebben met hormonale invloeden die de doorlaatbaarheid van bloedvaten verhogen. Bovendien zijn vrouwen vaker betrokken bij activiteiten of sporten waarbij de kans op stoten en vallen groter is.
Risicofactoren en leefstijl
Bepaalde risicofactoren, zoals het gebruik van bloedverdunners (bijvoorbeeld aspirine of anticoagulantia), kunnen de kans op blauwe plekken verhogen. Ook het hebben van onderliggende aandoeningen, zoals bloedingsstoornissen, kan leiden tot een verhoogde vatbaarheid voor blauwe plekken. Daarnaast kan een onveilige leefomgeving, zoals het niet dragen van beschermende kleding tijdens risicovolle activiteiten, de incidentie verhogen.
Seizoensgebonden variatie
Blauwe plekken kunnen ook seizoensgebonden variatie vertonen, met meer gevallen in de herfst en winter wanneer mensen zich vaker binnen bevinden en onder invloed van gladde oppervlakken of slechte verlichting vallen. Sportseizoenen kunnen ook bijdragen aan seizoensgebonden stijgingen van blauwe plekken, vooral in teamsporten.
Impact op de kwaliteit van leven
Hoewel blauwe plekken meestal onschuldig zijn en vanzelf genezen, kunnen ze ongemak en psychosociale impact met zich meebrengen, vooral bij herhaalde voorvallen. Mensen met een verhoogde gevoeligheid voor blauwe plekken kunnen zich meer bewust zijn van hun uiterlijk en dit kan hun zelfvertrouwen beïnvloeden.
Door deze factoren te begrijpen, kunnen zorgverleners beter inspelen op de preventie en behandeling van blauwe plekken in verschillende populaties.
Mechanisme van vorming van blauwe plekken
Wat is een blauwe plek?Een blauwe plek, ook bekend als een contusie, ontstaat wanneer kleine bloedvaten onder de huid beschadigd raken door een impact of stoot. Dit leidt tot bloedingen in de omliggende weefsels, wat resulteert in de kenmerkende verkleuring van de huid. De kleur van een blauwe plek varieert van rood en paars tot blauw, groen en geel naarmate deze geneest.
Oorzaak van blauwe plekken
Blauwe plekken ontstaan meestal als gevolg van een directe impact op de huid. Dit kan gebeuren door een val, een stoot tegen een object, of door een sportblessure. Wanneer de huid wordt getroffen, kunnen de bloedvaten in de nabijheid scheuren of beschadigd raken. Dit veroorzaakt bloedingen in de zachte weefsels die zich onder de huid bevinden.
Fysiologie van de beschadiging
Wanneer de huid en onderliggende weefsels worden blootgesteld aan een impact, is er een kracht die wordt uitgeoefend op de bloedvaten. Deze kracht kan ervoor zorgen dat de wanden van de bloedvaten breken, wat leidt tot een lekkage van bloed in het omliggende weefsel. Dit proces omvat verschillende fasen:
- Impact: De initiële kracht die de blauwe plek veroorzaakt, beschadigt de bloedvaten.
- Bloedlekkage: Het bloed stroomt uit de beschadigde bloedvaten en verzamelt zich in de omliggende weefsels.
- Ontstekingsreactie: Het lichaam reageert op de verwonding door ontstekingscellen naar het getroffen gebied te sturen. Dit leidt tot zwelling, pijn en roodheid rond de blauwe plek.
Kleurverandering en genezingsproces
Naarmate de blauwe plek geneest, ondergaat deze verschillende kleurveranderingen als gevolg van de afbraak van hemoglobine, het eiwit in rode bloedcellen dat zuurstof vervoert. De kleuren die tijdens het genezingsproces worden waargenomen, zijn:
- Rood/Paarse tint: Direct na het trauma, door het opgetreden bloed in de weefsels.
- Blauw/Paars: Door de afbraak van hemoglobine.
- Groen: Door de omzetting van hemoglobine in biliverdine, een afvalproduct.
- Geel: Door de verdere afbraak van biliverdine tot bilirubine.
Dit proces van kleurverandering is normaal en weerspiegelt de afbraak van bloedcellen en het herstel van het weefsel.
Herstel en factoren die het proces beïnvloeden
De tijd die nodig is voor een blauwe plek om te genezen kan variëren van enkele dagen tot enkele weken, afhankelijk van de ernst van de verwonding en de algemene gezondheid van de persoon. Factoren zoals leeftijd, onderliggende gezondheidsproblemen (zoals bloedingsstoornissen), en gebruik van bepaalde medicijnen (bijvoorbeeld bloedverdunners) kunnen het genezingsproces beïnvloeden.
Door het mechanisme van blauwe plekken te begrijpen, kunnen zorgverleners betere behandelingen en adviezen geven aan mensen die vaak met deze verwondingen worden geconfronteerd.
Oorzaken van blauwe plekken
Traumatisch letsel
Een van de meest voorkomende oorzaken van blauwe plekken is traumatisch letsel. Dit kan ontstaan door een directe impact op de huid, zoals bij een val, een stoot tegen een object, of een botsing tijdens een sportactiviteit. Het trauma veroorzaakt een beschadiging van de haarvaten, waardoor bloed in de omliggende weefsels lekt en resulteert in een blauwe plek.Bloedingsstoornissen
Bepaalde medische aandoeningen, zoals bloedingsstoornissen, kunnen de frequentie en ernst van blauwe plekken beïnvloeden. Aandoeningen zoals hemofilie of trombocytopenie (een laag aantal bloedplaatjes) kunnen ervoor zorgen dat het lichaam minder effectief bloed kan stollen, waardoor blauwe plekken gemakkelijker ontstaan.Medicijnen
Sommige medicijnen, zoals bloedverdunners (bijvoorbeeld warfarine of aspirine), kunnen de kans op blauwe plekken vergroten. Deze geneesmiddelen beïnvloeden de bloedstolling, waardoor kleine bloedvaten gevoeliger worden voor schade. Het gevolg is dat zelfs milde verwondingen kunnen leiden tot uitgebreide bloedingen onder de huid.Veroudering
Naarmate mensen ouder worden, verliest de huid haar elasticiteit en worden de bloedvaten kwetsbaarder. Dit maakt oudere volwassenen vatbaarder voor blauwe plekken, zelfs bij lichte stoten of verwondingen. De combinatie van dunner wordende huid en fragiele bloedvaten kan leiden tot frequentere blauwe plekken.Intensievere lichamelijke activiteit
Activiteiten met een hoge impact, zoals contactsporten, kunnen leiden tot een grotere kans op blauwe plekken. Het gebrek aan beschermende uitrusting kan het risico verhogen, aangezien sporters vaker worden blootgesteld aan stoten en vallen die blauwe plekken kunnen veroorzaken.Onderliggende gezondheidsproblemen
Bepaalde aandoeningen, zoals leverziekte of vitaminetekorten (zoals vitamine C of K), kunnen ook bijdragen aan de ontwikkeling van blauwe plekken. Een verstoorde leverfunctie kan de bloedstolling beïnvloeden, terwijl een tekort aan vitaminen kan leiden tot zwakkere bloedvaten en een verhoogde kwetsbaarheid voor blauwe plekken.Door het begrijpen van deze oorzaken kan men beter inspelen op het risico van blauwe plekken en waar nodig preventieve maatregelen nemen.
Risicofactoren van hematomen
Aandoeningen
Patiënten met erfelijke stollingsproblemen zoals hemofilie (bloedingsziekte door het ontbreken van stollingsfactoren) of verworven aandoeningen zoals hypothyreoïdie (een te traag werkende schildklier), levercirrose, sepsis (bloedvergiftiging) en leukemie lopen het risico op uitgebreide bloeduitstortingen en levensbedreigende bloedingen.Krachtige training
Bloeduitstortingen treden op bij sommige patiënten die krachtig trainen, zoals atleten en gewichtheffers. Deze bloeduitstortingen zijn het gevolg van microscopische scheurtjes in bloedvaten onder de huid. Het gebruik van bepaalde medicijnen verhoogt het risico op het krijgen van blauwe plekken / Bron: Stevepb, Pixabay
Het gebruik van bepaalde medicijnen verhoogt het risico op het krijgen van blauwe plekken / Bron: Stevepb, PixabayMedicatie
Medicijnen die het bloed verdunnen (bloedverdunners), verhogen de intensiteit van bloeduitstortingen mogelijk. Deze medicijnen interfereren met de natuurlijke bloedstolling, waardoor meer bloedingen van de bloedvaten en weefsels ontstaan. Geneesmiddelen die het bloed verdunnen, zijn bijvoorbeeld niet-steroïde anti-inflammatoire geneesmiddelen zoals ibuprofen, naproxen en vrij verkrijgbare geneesmiddelen zoals aspirine. Warfarine, een medicijn dat de arts voorschrijft voor patiënten met bloedstolsels in de benen en in het hart, veroorzaakt ook ernstige bloeduitstortingen, vooral bij hoge doses. Corticosteroïden zoals prednison verhogen de broosheid van kleine bloedvaten en bevorderen bloeduitstortingen. Tot slot is het gebruik van slaaptabletten en rustgevende middelen een risicofactor voor een bloeduitstorting.Ouderen
Ouderen zijn meer vatbaar voor bloeduitstortingen. De bloedvaten worden dun en broos naarmate mensen verouderen. Bloeduitstortingen treden soms ook op zonder enig letsel op oudere leeftijd.Vitaminetekorten
Door enkele vitaminetekorten verhoogt het risico op het krijgen van een blauwe plek:- een foliumzuurtekort
- een vitamine B12-tekort
- een vitamine C-tekort
- een vitamine K-tekort
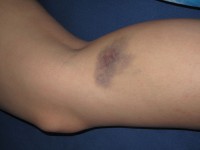 Bij een blauwe plek ontstaat een verkleuring van de huid / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)
Bij een blauwe plek ontstaat een verkleuring van de huid / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)Symptomen: Verkleuring van en pijn aan de huid
Kleurverandering van de huidEen bloeduitstorting onder de huid, ook wel een blauwe plek genoemd, ondergaat verschillende kleurveranderingen tijdens het genezingsproces. In de beginfase is de blauwe plek vaak roodachtig van kleur, wat het gevolg is van het directe trauma en de bloeding onder de huid. Na enkele uren begint de kleur te veranderen naar een blauwachtig-paars uiterlijk, wat medisch wordt aangeduid als ecchymose. Dit komt door het onderhuidse bloed dat zich ophoopt en de omliggende weefsels beïnvloedt.
Fase van verkleuring
Na de blauwe fase vervaagt de blauwe plek geleidelijk naar een groengele tint. Deze kleurverandering is een teken van het genezingsproces, waarbij het lichaam het bloed en andere vloeistoffen absorbeert die zich onder de huid hebben opgehoopt. Dit proces kan enkele dagen tot weken duren, afhankelijk van de ernst van de verwonding en de individuele genezingscapaciteit.
Pijn en gevoeligheid
Tijdens de eerste paar dagen na het ontstaan van de blauwe plek kunnen patiënten vaak last hebben van gevoeligheid en pijn in het getroffen gebied. Deze pijn kan variëren van mild tot ernstig, afhankelijk van de mate van schade aan de onderliggende weefsels. Naarmate de blauwe plek geneest en de kleur vervaagt, neemt ook de pijn doorgaans af. Dit vermindert het ongemak en geeft aan dat het lichaam zijn genezingsproces succesvol uitvoert.
Functionele beperkingen
In sommige gevallen kan een blauwe plek gepaard gaan met functionele beperkingen in het aangetaste gebied. Dit kan zich uiten in een verminderd bewegingsbereik of ongemak bij het gebruik van het getroffen lichaamsdeel. Het is belangrijk om te letten op deze symptomen, vooral als ze aanhouden of verergeren, omdat dit kan wijzen op een ernstiger letsel.
Het monitoren van deze symptomen en het begrijpen van de kleurveranderingen kan helpen bij het herkennen van de ernst van een blauwe plek en wanneer medische hulp nodig is.
Alarmsymptomen
Hoofdtrauma met duizeligheid of misselijkheidBij een hoofdtrauma is het essentieel om alert te zijn op symptomen zoals duizeligheid en/of misselijkheid. Deze symptomen kunnen wijzen op een hersenschudding of andere ernstige hersenschade. Medische evaluatie is nodig om de mate van letsel te beoordelen en om verdere complicaties te voorkomen.
Bloeduitstorting onder een teennagel of vingernagel
Wanneer er een bloeduitstorting onder een teennagel of vingernagel aanwezig is die niet verdwijnt na drie of vier weken, kan dit wijzen op een onderliggend probleem, zoals een breuk of schade aan het nagelbed. Dit vereist medische aandacht om verdere schade aan de nagel of het onderliggende weefsel te voorkomen.
Letsel aan de ogen
Een letsel aan de ogen is altijd een reden voor onmiddellijke medische evaluatie. Oogletsels kunnen variëren van kleine verwondingen tot ernstige schade die het gezichtsvermogen kan bedreigen. Symptomen zoals pijn, roodheid of veranderingen in het gezichtsvermogen moeten serieus genomen worden.
Blauw oog met veranderingen in het gezichtsvermogen
Een scherpe slag net boven het oog kan leiden tot een blauw oog. Indien deze verwonding gepaard gaat met veranderingen in het gezichtsvermogen of problemen met oogbewegingen, is onmiddellijke medische hulp vereist. Dit kan wijzen op een ernstiger letsel dat de oogstructuren kan beïnvloeden.
Hevige pijn als aanwijzing voor fractuur
Als er sprake is van een verwonding met hevige pijn, kan dit mogelijk wijzen op een fractuur. Het is cruciaal om een arts te raadplegen voor diagnostisch onderzoek, zoals röntgenfoto's, om te bevestigen of er sprake is van een breuk en om een passende behandeling te starten.
Bloeduitstortingen in combinatie met bloedend tandvlees of een bloedneus
Bloeduitstortingen die gepaard gaan met bloedend tandvlees of een bloedneus kunnen duiden op een bloedingsaandoening. Dit vereist onmiddellijke medische evaluatie om de oorzaak van de bloeding te identificeren en te behandelen.
Bloeduitstortingen met zwelling en extreme pijn
Bloeduitstortingen die samen met zwelling en/of extreme pijn optreden, vooral bij patiënten die bloedverdunnende medicijnen gebruiken, kunnen wijzen op ernstigere complicaties zoals interne bloedingen of een hematoom. Dit vereist snelle medische interventie.
Bloeduitstortingen zonder duidelijke reden
Het optreden van bloeduitstortingen zonder duidelijke reden kan een teken zijn van een onderliggende medische aandoening, zoals een stollingsstoornis. Het is belangrijk om een arts te raadplegen voor verder onderzoek om de oorzaak te achterhalen en de juiste behandeling te krijgen.
 Bij een onverklaarbare bloeduitstorting is een bloedonderzoek vereist / Bron: Frolicsomepl, Pixabay
Bij een onverklaarbare bloeduitstorting is een bloedonderzoek vereist / Bron: Frolicsomepl, PixabayDiagnose en onderzoeken
Visuele evaluatie van de blauwe plekAls een verwonding duidelijk een blauwe plek is en er geen tekenen zijn van een gebroken bot of ernstig hoofdtrauma, zijn meestal geen verdere onderzoeken nodig. De arts zal de blauwe plek visueel beoordelen, rekening houdend met de symptomen en de geschiedenis van de verwonding.
Beoordeling van zwelling en pijn
Bij de aanwezigheid van zwelling of hevige pijn kan de arts besluiten om een röntgenfoto van het getroffen gebied aan te vragen. Dit helpt om eventuele ernstige letsels zoals een breuk of een hematoom uit te sluiten. Röntgenonderzoek is een snelle en effectieve manier om de conditie van de botten en weefsels te beoordelen.
Bloedonderzoek voor onverklaarde blauwe plekken
Een bloedonderzoek is noodzakelijk wanneer blauwe plekken ontstaan zonder een bekende oorzaak. Dit kan wijzen op een bloedingsstoornis of andere medische aandoeningen die verdere evaluatie vereisen. Het bloedonderzoek kan verschillende parameters testen, waaronder bloedplaatjesniveaus en stollingsfactoren, om de oorzaak van de bloeduitstortingen te identificeren.
Eerste hulp bij blauwe plekken
In geval van een blauwe plek is het belangrijk om snel en effectief eerste hulp toe te passen om de zwelling en pijn te verminderen en het genezingsproces te bevorderen.Druk uitoefenen
Door lichte druk uit te oefenen op de plek, kan verdere bloeduitstorting worden beperkt. Gebruik hiervoor een elastisch verband, maar zorg ervoor dat het niet te strak zit. Het doel is om de zwelling te minimaliseren zonder de bloedcirculatie te belemmeren. Controleer regelmatig of de druk goed is en pas deze aan indien nodig.
Koelen
Het onmiddellijk koelen van de plek met een koud kompres of een ijszak helpt om de bloedvaten te vernauwen, waardoor de bloedtoevoer naar het getroffen gebied vermindert en zwelling en pijn worden beperkt. Koel de plek gedurende 15-20 minuten per keer, met pauzes tussen de sessies om huidbeschadiging te voorkomen.
Rust
Geef het getroffen gebied rust om verdere schade te voorkomen en het genezingsproces te ondersteunen. Vermijd belastende activiteiten die druk kunnen uitoefenen op de gekneusde plek. Rust is essentieel voor herstel en helpt het lichaam om zich te concentreren op genezing.
Voedingssupplementen
Overweeg het nemen van voedingssupplementen zoals vitamine C en bioflavonoïden, die kunnen bijdragen aan de versterking van de bloedvaten en het herstelproces ondersteunen. Deze supplementen kunnen helpen bij het verminderen van ontstekingen en bevorderen een snellere genezing van beschadigd weefsel.
Behandeling van bloeduitstortingen onder de huid
IJs
Het meest effectieve moment om de behandeling van een bloeduitstorting te beginnen, is in de eerste fase waarbij de bloeduitstorting een rode kleur heeft. De patiënt brengt een pakje bevroren erwten gewikkeld in een handdoek, een coldpack of een koud kompres gedurende een half uur aan op de bloeduitstorting om de zwelling te verminderen. De behandeling van bloeduitstortingen en de bijbehorende zwelling is belangrijk. De koude vermindert de bloedcirculatie naar het gebied, beperkt het bloeden in de huid en vermindert de omvang van de bloeduitstorting. Dit vermindert eveneens de pijn en ontsteking, waardoor het genezingsproces versnelt door de zwelling te beperken. De patiënt mag geen ijs direct op de huid toepassen, omdat anders schade aan de huid ontstaat door de extreme temperaturen.Pijnstilling
Paracetamol of ibuprofen, beiden pijnstillers, zijn inzetbaar voor het verlichten van de pijn. De patiënt mag geen aspirine gebruiken, want dit vertraagt de bloedstolling en verlengt zelfs de bloeding.Verhoging
Indien mogelijk moet de patiënt het gekneusde gebied boven het hart verheffen. Als de patiënt een grote bloeduitstorting op het been krijgt, moet hij het been gedurende de eerste 24 uur van de blessure verhoogd houden.Warmte
Na ongeveer 48 uur mag de patiënt de plaats van de bloeduitstorting drie of vier keer per dag gedurende ongeveer tien minuten zachtjes verwarmen met een warm washandje. Dit verhoogt de bloedcirculatie naar het gebied en bevordert de genezing. De patiënt mag hierbij zeer voorzichtig druk uitoefenen op het gekneusde gebied.Medicatie
De patiënt moet mogelijk stoppen met het nemen van bloedverdunnende medicijnen of de dosis wijzigen. Dit gebeurt altijd in overleg met de arts. Een gezonde voeding is belangrijk / Bron: Jill111, Pixabay
Een gezonde voeding is belangrijk / Bron: Jill111, PixabayVoeding voor bloeduitstortingen
Patiënten consumeren best een gezonde en evenwichtige voeding, want de genezing verloopt optimaal als het lichaam voldoende voedingsstoffen en vitaminen heeft. Bepaalde voedingsmiddelen zoals zuivelproducten, witte bloem, suiker en bewerkte voedingsmiddelen vermijdt de patiënt omdat deze het herstel vertragen. Knoflook en uien bevorderen de genezing door de natuurlijke antimicrobiële eigenschappen. Ook vitamine C en ijzer zijn nodig. Citrusvruchten en verse groenten zoals zoete aardappelen, bloemkool, broccoli en alle verse vruchten bevatten vitamine C en essentiële vitaminen die helpen bij het opbouwen van weefsels en het herstel van het weefsel. Veel water en gezonde vloeistoffen drinken zoals kruidenthee, soepen en verse vruchtensappen is nodig.Stoppen met roken
Stoppen met roken of eventueel minder roken (indien de patiënt hiermee niet kan stoppen) is nodig bij een bloeduitstorting. Roken verstoort de bloedcirculatie en bloedtoevoer naar het lichaam en tast het collageenmetabolisme aan. Het genezingsproces is door roken vertraagd.Medische interventies bij ernstige bloeduitstortingen
Bij ernstige bloeduitstortingen kan medische interventie noodzakelijk zijn om verdere complicaties te voorkomen en het herstel te bevorderen.Drainage van hematomen
In sommige gevallen is het nodig dat een arts een hematoom draineert om opgehoopt bloed en vocht te verwijderen en de druk op omliggende weefsels te verminderen.Fysiotherapie
Bij langdurige of ernstige bloeduitstortingen kan fysiotherapie worden aanbevolen om de mobiliteit te herstellen en de spierkracht te verbeteren. Fysiotherapeuten kunnen specifieke oefeningen en technieken voorstellen om het genezingsproces te versnellen.Chirurgische ingrepen
In zeldzame gevallen kan een chirurgische ingreep nodig zijn om beschadigd weefsel te repareren of om een uitgebreid hematoom te verwijderen. Deze ingrepen worden meestal uitgevoerd wanneer andere behandelingen niet effectief zijn gebleken.Prognose van onderhuidse bloeduitstorting
De vooruitzichten voor blauwe plekken hangen af van een eventuele onderliggende ziekte. Een gewone blauwe plek zonder onderliggende problemen verdwijnt meestal binnen enkele dagen tot twee weken spontaan.Hersteltijd
Bij de meeste mensen is de hersteltijd van een onderhuidse bloeduitstorting relatief kort. De fase van verkleuring, die begint met een roodachtige tint, verandert binnen enkele uren in blauwachtig-paars, waarna het uiteindelijk overgaat naar een groengele kleur. Dit proces kan enkele dagen duren. Het lichaam heeft de neiging om het bloed dat zich onder de huid heeft verzameld, op natuurlijke wijze af te breken en te absorberen.
Verergering van symptomen
Bij sommige patiënten kunnen de symptomen langer aanhouden, vooral als er sprake is van herhaalde verwondingen of als ze bloedverdunnende medicijnen gebruiken. Het is ook mogelijk dat mensen met onderliggende aandoeningen, zoals bloedingsstoornissen, een vertraagd herstel ervaren. Dit kan resulteren in aanhoudende pijn, zwelling, of zelfs een verhoogd risico op nieuwe bloeduitstortingen.
Medische opvolging
Het is essentieel dat personen die regelmatig last hebben van onverklaarbare blauwe plekken, een arts raadplegen voor een grondige evaluatie. Dit kan helpen bij het identificeren van eventuele onderliggende gezondheidsproblemen die behandeld moeten worden om het herstel en de algehele gezondheid te verbeteren. Regelmatige controle kan ook bijdragen aan een snellere diagnose en passende behandeling van ernstige aandoeningen.
Complicaties van hematomen
Af en toe gaan blauwe plekken niet weg, maar ontstaat een stevig gebied dat zelfs toeneemt in omvang. Dit kent twee oorzaken.Hematoomvorming
Als zich een grote bloedophoping onder de huid of in de spier vormt, ontstaat een hematoom (kleine, afgeschermde plas bloed onder de huid). Dit gebeurt wanneer bloed uit beschadigde bloedvaten zich ophoopt in de weefsels, wat kan leiden tot druk op omliggende structuren. Hematomen kunnen pijnlijk zijn en het genezingsproces vertragen. De arts moet een hematoom zo snel mogelijk afvoeren om verdere complicaties te voorkomen, zoals infectie of aanhoudende pijn.
Heterotope ossificatie
Verder zet het lichaam soms calcium af op het gebied van het letsel, waardoor een gevoelig en stevig gebied ontstaat. Dit proces staat in medische termen bekend als heterotope ossificatie of myositis ossificans. Dit fenomeen kan optreden na een letsel of operatie en leidt tot de ongewenste vorming van botweefsel in spier- of bindweefsel. Heterotope ossificatie kan resulteren in pijn, bewegingsbeperkingen en een vermindering van de functionaliteit van het getroffen gebied. Behandeling kan noodzakelijk zijn om de gevolgen te verlichten en het herstel te bevorderen.
Risico op infectie
Bij grotere hematomen bestaat er ook een risico op infectie, vooral als de huid beschadigd is. Infectie kan leiden tot verergering van symptomen, koorts en een langere hersteltijd. Het is belangrijk om bij tekenen van infectie, zoals roodheid, warmte, of pusvorming, onmiddellijk medische hulp te zoeken.
Vertraagd herstel
Zowel hematomen als heterotope ossificatie kunnen leiden tot een vertraagd herstel van de getroffen weefsels. Dit kan een aanzienlijke impact hebben op de algehele functionaliteit en mobiliteit van de patiënt, vooral bij sporters of mensen die fysiek actief zijn. Regelmatige medische opvolging en passende behandeling zijn cruciaal om de hersteltijd te verkorten en complicaties te voorkomen.
Preventie van blauwe plekken
Volgende tips helpen een bloeduitstorting onder de huid te voorkomen:Beschermende kleding dragen
Draag beschermende kleding, zoals scheenbeschermers, tijdens het spelen van contactsporten zoals voetbal. Dit kan helpen om de kans op letsel te verminderen door fysieke impact te absorberen en de huid te beschermen tegen schade.
Verlichting voor nachtelijk gebruik
Laat een klein nachtlampje branden of gebruik een zaklamp voor het nachtelijk toiletgebruik. Dit vermindert de kans op struikelen of botsen tegen meubels in het donker, wat kan leiden tot blauwe plekken.
Vloer opgeruimd houden
Zorg ervoor dat er geen rommel op de vloer ligt. Dit helpt om obstakels te vermijden die kunnen leiden tot struikel- of valpartijen. Een opgeruimde ruimte vermindert de kans op letsel aanzienlijk.
Meubels strategisch plaatsen
Plaats meubels uit de buurt van deuropeningen en wandelpaden. Dit zorgt ervoor dat er voldoende ruimte is om te bewegen en vermindert het risico op aanvaringen.
Regelmatige arts bezoeken
Bezoek regelmatig de arts bij medicatiegebruik, zoals bloedverdunners. Deze medicijnen kunnen de kans op bloeduitstortingen vergroten, en regelmatige controles helpen om eventuele risico's in kaart te brengen.
Slipbestendige tapijten
Leg slipbestendige tapijten op vloeren om de kans op uitglijden en vallen te verkleinen. Dit is vooral belangrijk in gebieden waar het risico op gladheid aanwezig is, zoals keukens en badkamers.
Snoeren en kabels veilig houden
Houd telefoon- en elektriciteitssnoeren uit de buurt van open gebieden. Dit helpt om struikel- en valpartijen te voorkomen, vooral in drukbezochte ruimtes.
Vloeren droog houden
Zorg ervoor dat vloeren altijd droog zijn. Vochtige vloeren verhogen het risico op uitglijden en vallen, wat kan leiden tot blauwe plekken en andere verwondingen. Gebruik matten bij ingangen en maak gemorste vloeistoffen onmiddellijk schoon.
Praktische tips voor het omgaan met een blauwe plek
Een blauwe plek ontstaat door beschadiging van bloedvaten onder de huid na een impact. Het kan pijnlijk zijn, maar er zijn verschillende manieren om het herstel te versnellen en ongemak te verminderen.Verhoog het getroffen gebied
Als je een blauwe plek hebt op je arm of been, probeer dan het getroffen gebied omhoog te houden om zwelling te verminderen. Dit helpt om het bloed naar het hart te laten terugvloeien.Gebruik warmte na de eerste 48 uur
Na de eerste 48 uur kun je warmte toepassen op de blauwe plek om de doorbloeding te stimuleren en het herstel te versnellen. Dit kan met een warm kompres of een warm bad.Raadpleeg een arts bij ongewone symptomen
Als de blauwe plek niet verdwijnt, zeer pijnlijk blijft, of gepaard gaat met ernstige zwelling of andere ongewone symptomen, raadpleeg dan een arts om te controleren op onderliggende letsels.Misvattingen rond blauwe plek
Een blauwe plek is een veelvoorkomend verschijnsel waarbij bloed uit beschadigde bloedvaatjes onder de huid lekt, wat een verkleuring veroorzaakt. Hoewel blauwe plekken vaak onschuldig zijn en vanzelf verdwijnen, bestaan er veel misverstanden over de oorzaken, behandelingen en mogelijke ernst van deze plekjes. Sommige patiënten denken bijvoorbeeld dat blauwe plekken altijd een teken zijn van een ernstige aandoening, terwijl anderen ervan uitgaan dat je er niets aan kunt doen. Hieronder worden de meest voorkomende misvattingen over blauwe plekken uitgebreid besproken.Een blauwe plek ontstaat altijd door een harde klap of stoot
Veel patiënten gaan ervan uit dat blauwe plekken alleen ontstaan door een harde impact, zoals een val of een stoot tegen een meubel. Hoewel dit een veelvoorkomende oorzaak is, kunnen blauwe plekken ook spontaan optreden, zonder duidelijke verwonding. Dit kan bijvoorbeeld gebeuren bij patiënten met een kwetsbare huid, bij bepaalde medicatiegebruikers zoals bloedverdunners of bij onderliggende aandoeningen die de bloedstolling beïnvloeden. In sommige gevallen kan zelfs lichte druk op de huid al voldoende zijn om een blauwe plek te veroorzaken.Blauwe plekken zijn altijd onschuldig en hoeven nooit onderzocht te worden
In de meeste gevallen zijn blauwe plekken onschuldig en verdwijnen ze vanzelf binnen enkele weken. Toch kan het in sommige situaties nodig zijn om een arts te raadplegen. Als je regelmatig blauwe plekken krijgt zonder duidelijke oorzaak, als ze erg groot zijn of als ze gepaard gaan met andere symptomen zoals overmatig bloeden of vermoeidheid, kan dit wijzen op een onderliggende bloedaandoening bloedaandoening of een probleem met de bloedstolling. Vooral bij patiënten die bloedverdunners gebruiken of een familiegeschiedenis hebben van stollingsstoornissen, kan extra onderzoek nodig zijn.Een blauwe plek moet je altijd koelen om de genezing te versnellen
Koelen met een icepack of een koud kompres kan helpen om zwelling en pijn te verminderen, vooral direct na het oplopen van de blauwe plek. Maar koelen is geen wondermiddel en versnelt de genezing niet altijd. Na de eerste 24 uur kan warmte juist helpen om de doorbloeding te verbeteren en het lichaam te ondersteunen bij het opruimen van het opgehoopte bloed. Overmatig koelen of te lang druk uitoefenen op de blauwe plek kan zelfs averechts werken en de huid extra beschadigen.Blauwe plekken bij ouderen zijn hetzelfde als bij jongere patiënten
Ouderen krijgen vaker blauwe plekken dan jongere patiënten, zelfs bij lichte stoten of zonder duidelijke oorzaak. Dit komt doordat de huid dunner wordt en de onderliggende bloedvaatjes kwetsbaarder zijn. Bovendien kunnen bepaalde aandoeningen of medicatie het risico op blauwe plekken vergroten. Wat bij jongere patiënten een klein vlekje zou zijn, kan bij ouderen een uitgebreide bloeduitstorting worden. Daarom is het belangrijk om bij ouderen alert te zijn op terugkerende blauwe plekken, vooral als ze spontaan lijken te ontstaan of gepaard gaan met andere symptomen.Als een blauwe plek geel of groen wordt, betekent dat een infectie
De kleurverandering van een blauwe plek is een normaal onderdeel van het genezingsproces. Een blauwe plek begint vaak rood of paars, wordt vervolgens blauw of zwart en verandert daarna in groen en geel voordat de huid weer haar normale kleur terugkrijgt. Dit komt doordat het lichaam de afgebroken bloedcellen opruimt en de pigmenten in het bloed worden afgebroken. Een infectie van een blauwe plek is zeldzaam en treedt meestal alleen op als er een open wond in de buurt is waar bacteriën in kunnen binnendringen.Het insmeren van een blauwe plek met een zalf of crème zorgt ervoor dat hij sneller verdwijnt
Hoewel er veel crèmes en zalven op de markt zijn die beweren blauwe plekken sneller te laten verdwijnen, is het effect hiervan beperkt. Arnica-gel of heparinezalf kan in sommige gevallen helpen om de doorbloeding te stimuleren, maar het bewijs voor een sterk versnelde genezing is beperkt. Het lichaam ruimt de blauwe plek in zijn eigen tempo op, en factoren zoals een gezonde bloedcirculatie en voldoende rust spelen daarbij een grotere rol dan het aanbrengen van een crème.Een blauwe plek op het been geneest net zo snel als op andere plekken van het lichaam
Blauwe plekken op de benen genezen vaak langzamer dan op andere delen van het lichaam. Dit komt doordat de doorbloeding in de benen relatief trager is dan in bijvoorbeeld de armen of het gezicht. Vooral bij patiënten met problemen met de benen, zoals spataderen of een verminderde bloedcirculatie, kan een blauwe plek langer zichtbaar blijven en soms zelfs leiden tot verkleuringen die weken tot maanden aanhouden. Het omhoog leggen van het been en lichte massage kunnen helpen om de bloedsomloop te stimuleren en de genezing te bevorderen.Blauwe plekken zijn meestal onschuldig en verdwijnen vanzelf, maar het is belangrijk om de oorzaken en het genezingsproces goed te begrijpen. Door misvattingen te vermijden en de juiste maatregelen te nemen, kun je de impact van blauwe plekken minimaliseren en beter inschatten wanneer medische hulp nodig is.
Lees verder
© 2018 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Blauwe plekken bij een mensWie heeft het nu nog nooit meegemaakt? Dat je jouw been stoot en er een blauwe plek op komt. Sommige mensen hebben het n…
Blauwe plekken bij een mensWie heeft het nu nog nooit meegemaakt? Dat je jouw been stoot en er een blauwe plek op komt. Sommige mensen hebben het n…
 Blauwe plekken of bloeduitstortingen sneller genezenIedereen heeft wel eens een blauwe plek of bloeduitstorting. Een grotere blauwe plek is vervelend en pijnlijk, wat kun j…
Blauwe plekken of bloeduitstortingen sneller genezenIedereen heeft wel eens een blauwe plek of bloeduitstorting. Een grotere blauwe plek is vervelend en pijnlijk, wat kun j…
 Blauwe plek na bloedprikken, onder nagel, geel, en kleurenBlauwe plek onder de nagel, onder het oog, na bloedprikken, geel van kleur en andere kleuren. Een blauwe plek is een blo…
Blauwe plek na bloedprikken, onder nagel, geel, en kleurenBlauwe plek onder de nagel, onder het oog, na bloedprikken, geel van kleur en andere kleuren. Een blauwe plek is een blo…
 Jeukende wenkbrauwen: Oorzaken van jeuk aan wenkbrauwJeuk aan de wenkbrauwen kan bijzonder vervelend zijn, maar in de meeste gevallen verdwijnt de jeuk vanzelf. Jeuk aan de…
Jeukende wenkbrauwen: Oorzaken van jeuk aan wenkbrauwJeuk aan de wenkbrauwen kan bijzonder vervelend zijn, maar in de meeste gevallen verdwijnt de jeuk vanzelf. Jeuk aan de…
 Buikpijn rond de navel: oorzaken pijn in de buik rond navelEr zijn veel mogelijke oorzaken van buikpijn rond de navel. Sommige oorzaken houden verband met ernstige aandoeningen, t…
Buikpijn rond de navel: oorzaken pijn in de buik rond navelEr zijn veel mogelijke oorzaken van buikpijn rond de navel. Sommige oorzaken houden verband met ernstige aandoeningen, t…
Gerelateerde artikelen
Hematomen, blauwe plekkenEen blauwe plek is het meest voorkomende type bloeduitstorting. Blauwe plekken worden veroorzaakt door je bijvoorbeeld e…
Bronnen en referenties
- Inleidingsfoto: Baedaya, Pixabay (bewerkt)
- Geraadpleegd op 24 augustus 2018:
- Bruises, https://www.home-remedies-for-you.com/remedy/Bruises.html
- Bruises, https://www.webmd.com/skin-problems-and-treatments/guide/bruises-article#1
- Bumps & Bruises (Contusions & Ecchymoses), https://www.medicinenet.com/bruises/article.htm#bumps_and_bruises_facts
- Coëlho, Medisch Zakwoordenboek, digitale editie, versie 2010
- Whats Causing These Black and Blue Marks?, https://www.healthline.com/health/bruise
- Afbeelding bron 1: Stevepb, Pixabay
- Afbeelding bron 2: Dezidor, Wikimedia Commons (CC BY-3.0)
- Afbeelding bron 3: Frolicsomepl, Pixabay
- Afbeelding bron 4: Jill111, Pixabay
Miske (4.039 artikelen)
Laatste update: 20-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 11
Laatste update: 20-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 11
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.