Corticosteroïden: Medicatie om ontsteking te verminderen
 Corticosteroïden zijn synthetische afgeleiden van het hormoon cortisol, dat normaal gesproken door de bijnieren (twee kleine klieren bovenop de nieren) wordt geproduceerd. Deze krachtige medicijnen worden voorgeschreven om ontstekingen te verminderen en bijnierschorshormonen te vervangen bij aandoeningen waarbij het lichaam onvoldoende van deze hormonen aanmaakt. Hoewel corticosteroïden effectief zijn bij het beheersen van een breed scala aan aandoeningen, kunnen ze bijwerkingen hebben, vooral bij langdurig gebruik of hoge doses. Artsen evalueren zorgvuldig de noodzaak van deze medicatie en wegen de voordelen tegen de mogelijke risico's af.
Corticosteroïden zijn synthetische afgeleiden van het hormoon cortisol, dat normaal gesproken door de bijnieren (twee kleine klieren bovenop de nieren) wordt geproduceerd. Deze krachtige medicijnen worden voorgeschreven om ontstekingen te verminderen en bijnierschorshormonen te vervangen bij aandoeningen waarbij het lichaam onvoldoende van deze hormonen aanmaakt. Hoewel corticosteroïden effectief zijn bij het beheersen van een breed scala aan aandoeningen, kunnen ze bijwerkingen hebben, vooral bij langdurig gebruik of hoge doses. Artsen evalueren zorgvuldig de noodzaak van deze medicatie en wegen de voordelen tegen de mogelijke risico's af.
- Synoniemen voor corticosteroïden
- Wat zijn corticosteroïden?
- Werking van corticosteroïden
- Toepassingen van corticosteroïden
- Indicaties en soorten: ontstekingen verminderen en hormonen vervangen
- Glucocorticoïden: ontsteking verminderen
- Mineralocorticoïden: vervangen van hormonen
- Tegenindicaties en voorzorgsmaatregelen
- Infecties en immunosuppressie
- Psychische gezondheid en gedragsstoornissen
- Leverziekten en metabolisme
- Hartfalen en cardiovasculaire gezondheid
- Hoge bloeddruk en diabetes mellitus
- Interacties met andere medicijnen
- Monitoring en opvolging
- Conclusie
- Verdere overwegingen en toekomstig onderzoek
- Gebruik en dosisbeheer van corticosteroïden
- Corticosteroïden: belangrijke aandachtspunten bij gebruik
- Toedieningswijzen van medicatie
- Voorzorgsmaatregelen bij het gebruik van corticosteroïden
- Bijwerkingen van corticosteroïden
- Effect van corticosteroïden op het immuunsysteem
- Langdurig gebruik van corticosteroïden en gevolgen
- Omgaan met bijwerkingen
- Corticosteroïden en sportprestaties
- Corticosteroïden en zwangerschap
- Alternatieven voor corticosteroïden
- Praktische tips voor het omgaan met corticosteroïden
- Volg nauwkeurig het voorgeschreven schema
- Wees alert op bijwerkingen
- Neem voorzorgsmaatregelen voor botgezondheid
- Vermijd infecties en bescherm je immuunsysteem
- Let op je gewicht en eetpatroon
- Monitor je bloedsuikerspiegel
- Bescherm je huid
- Hanteer emotionele en mentale gezondheid
- Raadpleeg regelmatig je arts voor opvolging
- Neem voorzorgsmaatregelen bij stoppen met corticosteroïden
- Misvattingen rond corticosteroïden
- Corticosteroïden veroorzaken altijd gewichtstoename
- Corticosteroïden zijn altijd schadelijk voor het lichaam
- Corticosteroïden kunnen alleen oraal worden ingenomen
- Corticosteroïden zijn verslavend
- Corticosteroïden moeten altijd abrupt worden gestopt
- Corticosteroïden werken onmiddellijk
Synoniemen voor corticosteroïden
Corticosteroïden worden ook aangeduid met de volgende synoniemen:- corticoïden
- steroïden
Wat zijn corticosteroïden?
Corticosteroïden zijn een groep krachtige ontstekingsremmende middelen die zowel in de geneeskunde als in de farmacologie veelvuldig worden toegepast voor de behandeling van diverse aandoeningen. Ze zijn synthetische vormen van de hormonen die van nature door de bijnieren worden geproduceerd. Deze medicijnen kunnen zowel systemisch als lokaal worden toegediend en worden vaak voorgeschreven voor aandoeningen zoals auto-immuunziekten, ontstekingsziekten, allergieën en bepaalde vormen van kanker.Werking van corticosteroïden
Corticosteroïden zijn krachtige medicijnen die voornamelijk het ontstekingsproces in het lichaam remmen. Ze worden vaak gebruikt voor de behandeling van aandoeningen waarbij het immuunsysteem overactief is, zoals bij auto-immuunziekten, allergieën of ontstekingsziekten. De werking van corticosteroïden is gebaseerd op hun vermogen om de chemische stoffen die ontstekingen veroorzaken te blokkeren en het immuunsysteem te onderdrukken.Moleculaire werking en effect op ontstekingsprocessen
Corticosteroïden werken op moleculair niveau door de productie van pro-inflammatoire moleculen te verminderen. Ze blokkeren bijvoorbeeld de werking van prostaglandinen, die betrokken zijn bij de ontstekingsreactie. Daarnaast remmen ze de activiteit van witte bloedcellen die verantwoordelijk zijn voor het op gang brengen van ontstekingen. Dit zorgt ervoor dat de ontstekingsreacties in het lichaam worden afgezwakt, waardoor symptomen zoals zwelling, pijn en koorts verminderen.
Bovendien beïnvloeden corticosteroïden de eiwitproductie en verlagen ze de permeabiliteit van bloedvaten. Dit draagt bij aan het verminderen van zwelling en het stabiliseren van de bloedvaten, wat belangrijk is voor het onderdrukken van ontstekingen.
Immuunsysteem en systemische effecten
De belangrijkste effecten van corticosteroïden worden bereikt door hun invloed op het immuunsysteem. Ze onderdrukken de afweermechanismen van het lichaam, wat helpt om auto-immuunreacties te verminderen en de impact van allergieën te verlichten. Het gebruik van corticosteroïden is daarom bijzonder nuttig bij aandoeningen waarbij het immuunsysteem zich tegen het eigen lichaam keert, zoals bij reumatoïde artritis, lupus en bepaalde vormen van astma.
Bij systemisch gebruik kunnen corticosteroïden ook invloed uitoefenen op andere processen in het lichaam, zoals de vetstofwisseling en de bloedsuikerspiegel. Dit maakt het noodzakelijk om de dosering zorgvuldig af te stemmen om ongewenste bijwerkingen te voorkomen.
Toepassingen van corticosteroïden
Corticosteroïden worden op verschillende manieren toegediend, afhankelijk van de aard van de aandoening die behandeld wordt. De belangrijkste toepassingsvormen zijn systemische en lokale behandelingen.Systemisch gebruik van corticosteroïden
Systemische corticosteroïden worden gebruikt bij aandoeningen die een breed scala aan weefsels of organen beïnvloeden. Deze vorm van behandeling kan via orale medicijnen, injecties of intraveneuze toediening plaatsvinden. Het wordt vaak ingezet bij ernstige ontstekingsziekten, zoals:
- Astma: Corticosteroïden helpen bij het beheersen van ontstekingen in de luchtwegen, wat essentieel is voor het voorkomen van astma-aanvallen.
- Reumatoïde artritis: Ze helpen bij het verlichten van gewrichtspijn en het verminderen van ontstekingen in de gewrichten.
- Lupus en andere auto-immuunziekten: Systemische corticosteroïden worden gebruikt om het immuunsysteem te onderdrukken en het lichaam te beschermen tegen schade door het immuunsysteem.
Lokaal gebruik van corticosteroïden
Lokaal toegepaste corticosteroïden zijn minder ingrijpend dan systemische vormen en worden vaak gebruikt bij aandoeningen die beperkt zijn tot bepaalde delen van het lichaam. Deze kunnen in de vorm van crèmes, zalven, oogdruppels of inhalatoren worden toegediend. Voorbeelden van toepassingen zijn:
- Huidziekten: Corticosteroïden in de vorm van crèmes of zalven worden vaak gebruikt voor huidaandoeningen zoals eczeem of psoriasis, waarbij ze ontstekingen verminderen en jeuk verlichten.
- Oogaandoeningen: Corticosteroïden kunnen worden voorgeschreven voor het verminderen van ontstekingen in het oog, bijvoorbeeld bij uveïtis.
- Inhalatoren bij astma: Corticosteroïden kunnen direct in de luchtwegen worden ingebracht via inhalatoren, wat helpt om ontstekingen in de luchtwegen van astmapatiënten te verlichten.
Intravitale injecties
Voor aandoeningen die lokale ontstekingen veroorzaken, zoals gewrichtspijn, kunnen corticosteroïden direct in het gewricht of andere aangedane weefsels worden geïnjecteerd. Dit biedt snelle verlichting bij acute ontstekingen.
Indicaties en soorten: ontstekingen verminderen en hormonen vervangen
Corticosteroïden worden voorgeschreven om ontstekingen te verminderen en om bijnierschorshormonen te vervangen bij patiënten met hormonale tekorten. Deze medicijnen zijn van cruciaal belang voor de behandeling van diverse aandoeningen, variërend van ontstekingsziekten tot auto-immuunziekten.Algemene indicaties voor corticosteroïden
Corticosteroïden zijn niet alleen effectief bij het verminderen van ontstekingen, maar spelen ook een rol in de behandeling van hormonale disbalansen. Ze worden vaak voorgeschreven bij:
- acuut en chronisch astma
- allergische reacties en anafylaxie
- auto-immuunziekten zoals lupus en reumatoïde artritis
- hormonale insufficiënties zoals de ziekte van Addison
- ernstige huidziekten zoals psoriasis en eczeem
- chronische obstructieve longziekten (COPD)
- inflammatoire darmaandoeningen zoals de ziekte van Crohn en colitis ulcerosa
- bepaalde vormen van kanker
De toepassing van corticosteroïden kan zeer breed zijn, afhankelijk van de specifieke ziekte en de behoeften van de patiënt. Artsen moeten echter ook voorzichtig zijn en de juiste dosering en toedieningswijze kiezen om de effectiviteit te maximaliseren en bijwerkingen te minimaliseren.
Bijwerkingen van corticosteroïden
Ondanks hun effectiviteit kunnen corticosteroïden een breed scala aan bijwerkingen hebben. Het is belangrijk dat artsen en patiënten zich bewust zijn van deze bijwerkingen, die kunnen omvatten:
- gewichtstoename
- verhoogde bloeddruk
- verhoogde bloedsuikerspiegels
- maagzweren
- verhoogd risico op infecties
- slecht functioneren van het immuunsysteem
- stemmingswisselingen en psychische effecten
- langdurig gebruik kan leiden tot osteoporose en cataract
Langdurig gebruik van corticosteroïden vereist vaak een zorgvuldig afbouwschema om ontwenningsverschijnselen te voorkomen. Patiënten moeten regelmatig worden gecontroleerd op deze bijwerkingen, zodat tijdig kan worden ingegrepen.
Glucocorticoïden: ontsteking verminderen
Ontsteking en functie van medicatieOntsteking is een complex biologisch proces dat optreedt als reactie op weefselschade, infectie of irritatie. Het immuunsysteem activeert witte bloedcellen en chemokines om het lichaam te beschermen. Hoewel ontsteking essentieel is voor herstel, kan een overreactie leiden tot weefselschade en chronische aandoeningen. Typische tekenen van ontsteking zijn:
- roodheid (rubor)
- warmte (calor)
- zwelling (tumor)
- pijn (dolor)
- functieverlies (functio leasa)
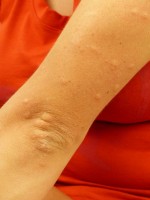 Corticosteroïden kunnen nuttig zijn bij de behandeling van netelroos, een aandoening gekenmerkt door jeukende huidbultjes. / Bron: Hans, Pixabay
Corticosteroïden kunnen nuttig zijn bij de behandeling van netelroos, een aandoening gekenmerkt door jeukende huidbultjes. / Bron: Hans, PixabayGlucocorticoïden zijn een klasse van corticosteroïden die zich specifiek richten op het verminderen van ontstekingen en het onderdrukken van het immuunsysteem. Hun werking omvat:
- remming van de productie van ontstekingsbevorderende cytokines
- beperking van de migratie van witte bloedcellen naar ontstekingsgebieden
- ondersteuning van het metabolisme van vetten, koolhydraten en eiwitten
- reductie van zwelling en pijn
Voorbeelden van glucocorticoïden zijn cortisone, dexamethason, ethamethasone, hydrocortison, prednisolon, prednison en triamcinolon. Deze middelen worden voorgeschreven voor de behandeling van een verscheidenheid aan aandoeningen, waaronder:
- allergische rhinitis (neusslijmvliesontsteking) en hooikoorts
- aandoeningen die pijnlijke en ontstoken gewrichten, spieren en pezen veroorzaken
- arteriitis temporalis en spierreuma (ontsteking van de spieren)
- astma
- atopisch eczeem (chronische huidziekte met droge huid en jeuk)
- auto-immuun hemolytische anemie
- bronchitis
- chronisch obstructief longlijden (COPD)
- ernstige psoriasis (chronische huidziekte met droge huid en schilfers)
- idiopathische trombocytopenische purpura
- leukemie
- lichen planus
- luieruitslag (huidaandoening met rode vlekken in het luiergebied)
- lymfomen (kanker van lymfocyten)
- multiple sclerose (chronische neurologische auto-immuunaandoening) (MS)
- myositis (ontsteking van spieren)
- netelroos (huidziekte met jeukende bultjes op de huid)
- inflammatoire darmaandoeningen (ontstekingsaandoeningen van de darm), waaronder de ziekte van Crohn (aandoening met buikpijn, diarree en gewichtsverlies) en colitis ulcerosa (chronische darmziekte met diarree, buikpijn en pijnlijke stoelgangsdrang)
- reumatoïde artritis (chronische auto-immuunaandoening met ontsteking van gewrichten en andere organen)
- sommige vormen van kanker
- systemische lupus erythematosus
- systemische vasculitis (ontsteking van de bloedvaten)
De juiste toediening van glucocorticoïden kan aanzienlijk bijdragen aan de kwaliteit van leven van patiënten. Echter, het is cruciaal om bijwerkingen goed in de gaten te houden, vooral bij langdurige behandeling.
Toedieningsvormen van glucocorticoïden
Glucocorticoïden zijn beschikbaar in verschillende toedieningsvormen, die variëren afhankelijk van de aandoening en de patiënt. Veel voorkomende toedieningsvormen zijn:
- oraal (tabletten of vloeistof)
- inhalatie (voor longaandoeningen)
- intraveneus (IV)
- topisch (crèmes, zalven, of oogdruppels)
- injecties (bijvoorbeeld in gewrichten of spieren)
De keuze van de toedieningsvorm is cruciaal voor de effectiviteit van de behandeling. Bijvoorbeeld, inhalatie wordt vaak gebruikt voor longaandoeningen omdat het directe verlichting biedt met minder systemische bijwerkingen.
Mineralocorticoïden: vervangen van hormonen
Mineralocorticoïden helpen bij het reguleren van de zout- en waterbalans in het lichaam door zoutretentie te bevorderen. Deze hormonen zijn van essentieel belang voor de normale functie van de nieren en het handhaven van de bloeddruk. Bij aandoeningen zoals de ziekte van Addison (onvoldoende productie van bijnierschorshormonen) en het adrenogenitaal syndroom (mannelijke kenmerken bij meisjes) kunnen mineralocorticoïden zoals fludrocortisone van cruciaal belang zijn voor de behandeling.Functies van mineralocorticoïden
Mineralocorticoïden hebben verschillende belangrijke functies in het lichaam, waaronder:
- regulatie van natrium- en kaliumniveaus
- bevordering van waterretentie in de nieren
- ondersteuning van het handhaven van een gezonde bloeddruk
Bij patiënten met een hormonale onbalans kan de toepassing van mineralocorticoïden helpen bij het herstellen van de normale functies. Het is essentieel dat deze medicatie onder toezicht van een arts wordt voorgeschreven en beheerd om bijwerkingen te minimaliseren.
Bijwerkingen van mineralocorticoïden
Net als bij glucocorticoïden zijn er ook bijwerkingen verbonden aan het gebruik van mineralocorticoïden. Patiënten moeten op de hoogte zijn van mogelijke bijwerkingen zoals:
- verhoogde bloeddruk
- oedeem (vochtretentie)
- elektrolytstoornissen
- metabole veranderingen
Regelmatige controle van de bloeddruk en elektrolytniveaus is cruciaal voor patiënten die mineralocorticoïden gebruiken, zodat eventuele complicaties tijdig kunnen worden vastgesteld en behandeld.
Tegenindicaties en voorzorgsmaatregelen
Hoewel corticosteroïden voor de meeste mensen veilig zijn, moeten ze met voorzichtigheid worden gebruikt bij bepaalde groepen patiënten. Dit geldt ook voor zwangere vrouwen en vrouwen die borstvoeding geven. Artsen moeten de voordelen zorgvuldig afwegen tegen de risico's, vooral bij patiënten met:- een wijdverspreide infectie
- psychische problemen of gedragsstoornissen zoals depressie en alcoholafhankelijkheid
- leverziekten, zoals hepatitis of cirrose
- hartfalen, wat resulteert in onvoldoende pompen van bloed door het hart
- een hoge bloeddruk, die verergerd kan worden door corticosteroïden
- diabetes mellitus (suikerziekte), wat de bloedsuikerspiegel kan beïnvloeden
- patiënten die andere medicijnen gebruiken die mogelijk met corticosteroïden interageren
Het gebruik van corticosteroïden vereist daarom een zorgvuldige afweging en monitoring. Het is essentieel dat zorgverleners goed geïnformeerd zijn over de medische geschiedenis van hun patiënten en de specifieke risico's en voordelen van corticosteroïden.
Infecties en immunosuppressie
Corticosteroïden hebben immunosuppressieve eigenschappen, wat betekent dat ze de afweermechanismen van het lichaam kunnen verzwakken. Dit kan leiden tot een verhoogd risico op infecties, vooral bij patiënten die al een wijdverspreide infectie hebben of een geschiedenis van terugkerende infecties.Het gebruik van corticosteroïden kan ook leiden tot een verminderde respons op vaccins, waardoor patiënten extra kwetsbaar worden voor infectieziekten. Dit vereist een zorgvuldige beoordeling van de vaccinatiestatus van patiënten voordat ze corticosteroïden ontvangen.
Er zijn verschillende infecties waar patiënten extra alert op moeten zijn, waaronder:
- bacteriële infecties, zoals pneumonie of sepsis, die ernstige complicaties kunnen veroorzaken
- virale infecties, zoals herpes of influenza, die een verergering van symptomen kunnen veroorzaken
- schimmelinfecties, zoals candidiasis of aspergillose, die kunnen optreden bij immunocompromittende therapieën
- parasitair infecties, zoals toxoplasmose, die ook levensbedreigend kunnen zijn bij immuungecompromitteerde patiënten
Het is cruciaal dat artsen de immuunstatus van de patiënt evalueren voordat ze corticosteroïden voorschrijven. Bij patiënten die al een verhoogd risico op infecties hebben, kan het nodig zijn om aanvullende profylactische maatregelen te nemen, zoals vaccinaties of het voorschrijven van antibiotica.
Psychische gezondheid en gedragsstoornissen
Patiënten met een voorgeschiedenis van psychische aandoeningen moeten ook met bijzondere voorzichtigheid worden behandeld. Het gebruik van corticosteroïden kan stemmingswisselingen, angst en zelfs psychotische episodes verergeren.Psychische bijwerkingen kunnen variëren van milde stemmingsveranderingen tot ernstige psychiatrische symptomen, zoals:
- agressie en prikkelbaarheid, wat kan leiden tot problemen in sociale interacties
- depressieve symptomen, zoals een aanhoudend gevoel van verdriet of waardeloosheid
- angststoornissen, inclusief paniekaanvallen, die de dagelijkse activiteiten van de patiënt kunnen beïnvloeden
- hallucinaties of wanen, wat kan leiden tot gevaarlijk gedrag of zelfbeschadiging
Dit is vooral belangrijk voor patiënten met depressie of andere ernstige psychische aandoeningen. Het is essentieel dat zorgverleners de psychische gezondheid van deze patiënten nauwlettend volgen en indien nodig psychologische ondersteuning of medicatie overwegen.
Leverziekten en metabolisme
Bij patiënten met leverziekten kan de afbraak van corticosteroïden in het lichaam verstoord zijn. Dit kan leiden tot verhoogde concentraties van het medicijn in de bloedbaan, wat het risico op bijwerkingen vergroot.Voorbeelden van leverziekten die extra aandacht vereisen zijn:
- hepatitis, zowel viraal als niet-viraal, wat kan leiden tot leverontsteking en -schade
- levercirrose, wat kan leiden tot leverinsufficiëntie en verstoorde stofwisseling
- leverkanker, dat invloed kan hebben op de stofwisseling van medicijnen en de effectiviteit van behandeling kan verminderen
- afgenomen leverfunctie, wat kan leiden tot een verhoogde kans op toxiciteit van andere geneesmiddelen
Het is essentieel om de leverfunctie te controleren bij deze patiënten en mogelijk de dosering van corticosteroïden aan te passen. Regelmatige bloedtesten kunnen helpen bij het monitoren van leverenzymen en andere relevante indicatoren. Zorgverleners moeten ook alert zijn op symptomen van leverfalen, zoals geelzucht, vermoeidheid en veranderingen in de urine- of ontlastingkleur.
Hartfalen en cardiovasculaire gezondheid
Patiënten met hartfalen hebben mogelijk een verhoogd risico op bijwerkingen van corticosteroïden, zoals vochtretentie en verhoogde bloeddruk.De impact van corticosteroïden op de cardiovasculaire gezondheid kan onder andere leiden tot:
- verhoogde belasting van het hart door vochtophoping, wat kan leiden tot verergering van hartfalen symptomen
- verergering van hartfalen symptomen, zoals kortademigheid en vermoeidheid, wat de levenskwaliteit kan verminderen
- verhoogde kans op hartritmestoornissen, die levensbedreigend kunnen zijn en onmiddellijke medische aandacht vereisen
- bloeddrukschommelingen, wat kan leiden tot een verhoogd risico op hartinfarct of beroerte
Regelmatige monitoring van de hartgezondheid is daarom cruciaal voor deze groep patiënten. Dit kan inhouden dat er frequent bloeddrukmetingen worden uitgevoerd en dat er aandacht is voor veranderingen in gewicht en algehele conditie. Artsen moeten ook educatie bieden over symptomen die kunnen wijzen op verslechtering van hartfalen.
Hoge bloeddruk en diabetes mellitus
Corticosteroïden kunnen de bloeddruk verhogen en de bloedsuikerspiegel beïnvloeden, wat problematisch kan zijn voor patiënten met hypertensie of diabetes mellitus.De effecten op deze aandoeningen omvatten:
- verhoging van systolische en diastolische bloeddrukwaarden, wat kan leiden tot een verhoogd risico op cardiovasculaire complicaties
- verhoogde insulineresistentie, wat kan leiden tot slechtere bloedsuikercontrole en mogelijke complicaties zoals neuropathie of retinopathie
- verhoogde kans op complicaties zoals hart- en vaatziekten of nierschade, die levenslang effect kunnen hebben op de gezondheid van de patiënt
- schommelingen in bloedsuikerwaarden, wat kan leiden tot acute situaties zoals hypoglykemie of hyperglykemie
Bij deze patiënten is het belangrijk om de bloeddruk en bloedsuikerwaarden regelmatig te controleren en zo nodig medicatie aan te passen. Voor diabetespatiënten kan het nodig zijn om meer frequent bloedsuikertests uit te voeren en aanpassingen in hun voedingspatroon of medicatie te overwegen. Ook kan educatie over een gezond voedingspatroon en levensstijl nuttig zijn om deze complicaties te minimaliseren.
Interacties met andere medicijnen
Corticosteroïden kunnen ook interageren met andere geneesmiddelen die patiënten mogelijk gebruiken. Het is belangrijk dat artsen een volledig overzicht hebben van alle medicatie die een patiënt gebruikt, inclusief vrij verkrijgbare medicijnen en supplementen.Enkele belangrijke interacties zijn:
- non-steroïde anti-inflammatoire geneesmiddelen (NSAID's), die het risico op maagzweren kunnen verhogen en de effectiviteit van corticosteroïden kunnen beïnvloeden
- anticoagulantia, zoals warfarine, die de bloedstolling kunnen beïnvloeden en het risico op bloedingen kunnen verhogen
- diuretica, wat kan leiden tot elektrolytstoornissen en het risico op dehydratie kan verhogen
- middelen tegen diabetes, die hun effectiviteit kunnen verminderen door de verhoging van de bloedsuikerspiegel door corticosteroïden
Het is cruciaal om potentiële interacties te evalueren en waar nodig aanpassingen in de behandeling te maken. Patiënten moeten ook worden geïnformeerd over het belang van het melden van alle geneesmiddelen die ze gebruiken aan hun zorgverleners. Het documenteren van deze informatie in het patiëntendossier kan bijdragen aan veilige en effectieve medicatiebeheer.
Monitoring en opvolging
Patiënten die corticosteroïden gebruiken, moeten regelmatig worden gemonitord op mogelijke bijwerkingen en complicaties. Dit omvat:- regelmatige controle van vitale functies, zoals bloeddruk en hartslag
- bloedtesten om leverfuncties, bloedsuikerspiegels en elektrolytniveaus te controleren
- evaluatie van psychische gezondheid, vooral bij patiënten met een voorgeschiedenis van psychische aandoeningen
- monitoring van symptomen van infectie, zoals koorts of ongebruikelijke vermoeidheid
Door een gestructureerd opvolgingsschema te hanteren, kunnen zorgverleners tijdig ingrijpen en mogelijke complicaties vroegtijdig herkennen en behandelen.
Conclusie
Corticosteroïden zijn krachtige geneesmiddelen die een breed scala aan aandoeningen kunnen behandelen. Echter, hun gebruik vereist zorgvuldige overweging van de potentiële risico's en voordelen.Artsen moeten rekening houden met de specifieke omstandigheden van elke patiënt en ervoor zorgen dat er adequate monitoring en opvolging plaatsvindt om bijwerkingen en complicaties te minimaliseren. Het blijft belangrijk om patiënten voor te lichten over het juiste gebruik van corticosteroïden en hen te betrekken bij hun behandeling om de effectiviteit en veiligheid van de therapie te waarborgen.
Verdere overwegingen en toekomstig onderzoek
De voortdurende ontwikkeling van nieuwe corticosteroïden en behandelstrategieën kan leiden tot betere resultaten voor patiënten. Toekomstig onderzoek moet zich richten op:- het verbeteren van de kennis over de langetermijneffecten van corticosteroïden
- het onderzoeken van alternatieve behandelingen met minder bijwerkingen
- het ontwikkelen van richtlijnen voor de veilige toepassing van corticosteroïden bij specifieke patiëntengroepen
- het evalueren van de effectiviteit van corticosteroïden in vergelijking met nieuwe geneesmiddelen of therapieën
Het begrijpen van de complexiteit van corticosteroïdtherapie is essentieel voor zorgverleners en patiënten, en kan bijdragen aan betere behandelresultaten en de algehele gezondheidsstatus van patiënten.
Gebruik en dosisbeheer van corticosteroïden
Het juiste gebruik en de juiste dosering van corticosteroïden zijn van cruciaal belang voor zowel de effectiviteit van de behandeling als het minimaliseren van bijwerkingen.Dosering en afbouw
De dosering van corticosteroïden moet zorgvuldig worden afgestemd op de behoeften van de patiënt en de ernst van de aandoening. Bij langdurig gebruik kan het nodig zijn om de dosering langzaam af te bouwen. Dit voorkomt bijwerkingen zoals bijnierschorsinsufficiëntie, waarbij het lichaam niet in staat is om de noodzakelijke hoeveelheden corticosteroïden aan te maken wanneer de medicatie plotseling wordt gestopt. De arts zal het juiste afbouwschema bepalen om deze risicos te minimaliseren.
Korte behandeling en risicobeheer
Het is van groot belang dat corticosteroïden alleen voor de kortst mogelijke tijd worden gebruikt. Langdurig gebruik van corticosteroïden kan leiden tot aanzienlijke bijwerkingen, zoals verhoogde bloeddruk, osteoporose en verhoogde vatbaarheid voor infecties. Door de dosering zorgvuldig te beheren en de duur van de behandeling te beperken, kunnen deze risicos aanzienlijk worden verlaagd.
Corticosteroïden: belangrijke aandachtspunten bij gebruik
Corticosteroïden zijn krachtige geneesmiddelen die voor verschillende medische aandoeningen worden voorgeschreven, maar het gebruik ervan vereist zorgvuldige monitoring. Bij langdurig gebruik kunnen corticosteroïden diverse bijwerkingen veroorzaken. Het is van essentieel belang om de voordelen tegen de risicos af te wegen. Dit vereist niet alleen een goede medische evaluatie bij de start van de behandeling, maar ook voortdurende opvolging om het effect op de gezondheid te monitoren en bijwerkingen tijdig te herkennen.Behandeling van ontstekingsziekten met corticosteroïden
Corticosteroïden worden vaak voorgeschreven voor aandoeningen waarbij ontsteking een belangrijke rol speelt. Dit geldt bijvoorbeeld voor reumatoïde artritis, allergieën, astma en inflammatoire darmziekten. Het verminderen van ontstekingen is essentieel voor het verminderen van pijn en het verbeteren van de kwaliteit van leven van patiënten. Echter, het gebruik van corticosteroïden moet zorgvuldig worden afgewogen, vooral gezien de mogelijke bijwerkingen bij langdurig gebruik.
Bijwerkingen van corticosteroïden op lange termijn
Langdurig gebruik van corticosteroïden kan diverse bijwerkingen veroorzaken. Deze kunnen variëren van gewichtstoename en verhoogde bloeddruk tot een verhoogd risico op botafbraak (osteoporose) en diabetes. Het is cruciaal dat patiënten die langdurig corticosteroïden gebruiken goed worden gemonitord om deze risicos te beheersen. Dit kan onder meer door het gebruik van botversterkende medicatie en regelmatige controles van de bloedsuikerspiegel.
Toedieningswijzen van medicatie
Corticosteroïden kunnen op verschillende manieren worden toegediend, afhankelijk van de aandoening en de behoeften van de patiënt. Elke toedieningswijze heeft zijn unieke kenmerken, voordelen en nadelen, waardoor het belangrijk is om de juiste optie voor elke individuele patiënt te kiezen. Hieronder worden de belangrijkste toedieningswijzen in detail besproken:Orale tabletten:
De meest gebruikelijke vorm waarbij de patiënt de medicatie via de mond inneemt. Orale corticosteroïden zijn bijzonder effectief bij systemische aandoeningen, zoals auto-immuunziekten, allergieën en ontstekingsziekten. Ze zijn eenvoudig in te nemen en bieden de mogelijkheid om de dosering aan te passen aan de behoeften van de patiënt. De dosering kan beginnen met een hoge initiële dosis, die geleidelijk kan worden verlaagd, afhankelijk van de respons van de patiënt. Het is cruciaal dat patiënten goed worden voorgelicht over het belang van het niet abrupt stoppen met de medicatie om ontwenningsverschijnselen te voorkomen.
Orale corticosteroïden zijn zeer veelzijdig en worden vaak gebruikt bij een breed scala aan aandoeningen, van auto-immuunziekten zoals lupus en reumatoïde artritis tot allergische reacties en astma-aanvallen. De dosering en duur van de behandeling variëren afhankelijk van de specifieke aandoening. Het is belangrijk dat artsen de patiënt begeleiden bij het afbouwen van de medicatie om ontwenningsverschijnselen te voorkomen.
Injecties:
Corticosteroïden kunnen worden geïnjecteerd in de bloedvaten, gewrichten of spieren voor gerichte behandeling. Deze toedieningswijze is bijzonder nuttig voor acute aandoeningen, zoals ernstige artritis, tendinitis of andere ontstekingsprocessen. De injectie kan directe verlichting van pijn en ontsteking bieden en de noodzaak voor systemische medicatie verminderen. Afhankelijk van de aandoening kan de injectie plaatselijk worden toegediend (bijvoorbeeld in een gewricht) of systemisch (bijvoorbeeld intraveneus). Injecties kunnen ook worden gebruikt bij allergische reacties en acute astma-aanvallen. Artsen moeten echter voorzichtig zijn met frequent gebruik om het risico op bijwerkingen te minimaliseren, zoals gewrichtsschade of infecties.
Injecties van corticosteroïden zijn bijzonder nuttig voor patiënten met ernstige ontstekingen die snelle verlichting nodig hebben. Ze kunnen ook worden gebruikt om chronische aandoeningen te behandelen, waarbij de injectieperiodiciteit kan variëren op basis van de respons van de patiënt. Zorgverleners moeten ook patiënten informeren over mogelijke bijwerkingen, zoals tijdelijke pijn op de injectieplaats of infecties.
Inhalatoren:
Voor aandoeningen zoals astma worden corticosteroïden vaak via inhalatoren toegediend. Deze vorm van toediening is ideaal omdat het de medicatie direct naar de luchtwegen brengt, waardoor een snellere en gerichtere werking mogelijk is. Inhalatoren zijn verkrijgbaar in verschillende soorten, waaronder dosisgecontroleerde inhalatoren en poederinhalatoren. Het gebruik van inhalatoren vermindert ook het risico op systemische bijwerkingen die kunnen optreden bij orale corticosteroïden. Regelmatige instructie en controle zijn noodzakelijk om ervoor te zorgen dat patiënten de juiste techniek gebruiken en hun medicatie op de juiste manier innemen. Effectieve inhalatie vereist vaak oefening en aanpassing, vooral voor jonge kinderen en ouderen.
Inhalatoren zijn een essentieel hulpmiddel voor patiënten met luchtwegaandoeningen. Regelmatige controle door zorgverleners is belangrijk om te zorgen dat patiënten de inhalatoren correct gebruiken en dat de dosering adequaat is voor hun symptomen. De effectiviteit van inhalatoren kan worden verbeterd door het gebruik van spacer-apparaten, die de medicatie helpen om efficiënter in de luchtwegen te worden afgeleverd.
Neussprays:
Neussprays worden vaak gebruikt voor de behandeling van allergieën en ontstekingen in de neusholte. Ze zijn bijzonder effectief voor patiënten met seizoensgebonden allergieën, chronische sinusitis of andere neusaandoeningen. Neussprays zijn ontworpen voor lokale behandeling en helpen bij het verminderen van zwelling en ontsteking in de neusholte. Door de lokale werking kunnen bijwerkingen in het lichaam worden beperkt, waardoor ze een goede keuze zijn voor langdurig gebruik. Het is belangrijk dat patiënten goed geïnformeerd worden over het juiste gebruik van neussprays om de effectiviteit te maximaliseren en de kans op bijwerkingen te minimaliseren, zoals nasale irritatie of bloedneuzen.
Neussprays zijn een veilige en effectieve manier om allergieën en sinusproblemen te behandelen. Het is cruciaal dat patiënten goed geïnformeerd worden over het juiste gebruik van neussprays om de effectiviteit te maximaliseren en bijwerkingen te minimaliseren. Dit omvat instructies over hoe de spray te gebruiken en hoe vaak deze moet worden toegepast.
Topische preparaten:
Topische preparaten omvatten oplossingen, lotions, zalven, mousses, gels of crèmes die op de huid worden aangebracht. Topische steroïden zijn effectief voor de behandeling van verschillende huidaandoeningen, zoals eczeem, psoriasis en dermatitis. Ze zijn verkrijgbaar in verschillende sterktes, van milde tot krachtige preparaten, afhankelijk van de ernst van de aandoening en het te behandelen huidgebied. Het gebruik van topische corticosteroïden kan een belangrijke rol spelen bij het verminderen van jeuk, ontsteking en roodheid, en kan ook helpen bij het verbeteren van de algehele huidgezondheid. Het is essentieel dat zorgverleners de juiste applicatietechniek en gebruiksfrequentie uitleggen om de effectiviteit te waarborgen en de ontwikkeling van bijwerkingen, zoals huidatrofie, te voorkomen. Soms worden topische corticosteroïden gecombineerd met andere actieve stoffen, zoals antibiotica of antimycotica, om de behandeling van geïnfecteerde huidoppervlakken te optimaliseren.
Topische corticosteroïden zijn een effectieve behandelingsoptie voor veel huidziekten. Het is belangrijk dat zorgverleners het belang van het volgen van de voorgeschreven richtlijnen voor het gebruik van deze producten benadrukken, om een optimale werking te garanderen en de kans op bijwerkingen te minimaliseren.
De keuze van de toedieningswijze van corticosteroïden vereist zorgvuldige overweging, waarbij de specifieke situatie van de patiënt en de aard van de aandoening in aanmerking worden genomen. Door de juiste toedieningswijze te kiezen, kunnen zorgverleners het risico op bijwerkingen minimaliseren en de effectiviteit van de behandeling maximaliseren.
Voorzorgsmaatregelen bij het gebruik van corticosteroïden
Hoewel corticosteroïden effectief zijn bij de behandeling van ontstekingen, moeten patiënten die deze middelen gebruiken nauwlettend worden gecontroleerd op mogelijke bijwerkingen.Controle van bloeddruk en bloedsuiker
Langdurig gebruik van corticosteroïden kan leiden tot verhoogde bloeddruk en een verstoorde bloedsuikerspiegel, wat het risico op hart- en vaatziekten en diabetes kan verhogen. Regelmatige controles zijn noodzakelijk om deze bijwerkingen tijdig op te sporen en de behandeling aan te passen indien nodig.
Monitoring van botgezondheid
Corticosteroïden kunnen de botdichtheid verlagen, wat het risico op osteoporose en botbreuken verhoogt. Patiënten die langdurig corticosteroïden gebruiken, moeten daarom regelmatig hun botgezondheid laten controleren en maatregelen nemen om botverlies te voorkomen, zoals het gebruik van vitamine D en calcium, of zelfs medicatie tegen osteoporose.
Interactie met andere geneesmiddelen
Corticosteroïden kunnen interacties aangaan met andere geneesmiddelen, zoals bloedverdunners, antidiabetica en vaccins. Het is belangrijk dat patiënten hun arts op de hoogte stellen van alle andere medicijnen die ze gebruiken om ongewenste interacties te voorkomen.
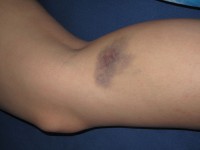 Blauwe plekken zijn een mogelijke bijwerking van langdurig gebruik van corticosteroïden. / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)
Blauwe plekken zijn een mogelijke bijwerking van langdurig gebruik van corticosteroïden. / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)Bijwerkingen van corticosteroïden
De arts bepaalt de dosis en de duur van de behandeling om bijwerkingen te minimaliseren. Hoewel veel corticosteroïden weinig bijwerkingen veroorzaken, kunnen er bijwerkingen optreden bij langdurig gebruik of bij hoge doses.Acne
Acne is een veelvoorkomende bijwerking die kan optreden bij het gebruik van corticosteroïden. De huid kan meer olie produceren, wat kan leiden tot ontsteking en puistjes. Dit kan zowel op het gezicht als op andere delen van het lichaam voorkomen.
Diabetes mellitus
Corticosteroïden kunnen bestaande diabetes verergeren en de bloedglucosewaarden verhogen. Dit kan leiden tot moeilijkheden bij het reguleren van suikers in het bloed, wat extra monitoring en aanpassing van medicatie vereist.
Afronding van de bovenrug (Buffalo bult)
Bij langdurig gebruik van corticosteroïden kan zich vet ophopen op de bovenrug, wat resulteert in een opvallende afgeronde vorm. Dit verschijnsel wordt vaak aangeduid als een Buffalo bult en kan cosmetisch onwenselijk zijn.
Hoge bloeddruk
Corticosteroïden kunnen leiden tot een verhoging van de bloeddruk, ook wel bekend als hypertensie. Dit kan het risico op hart- en vaatziekten verhogen, vooral bij mensen die al een verhoogd risico hebben.
Langzame wondgenezing
De wondgenezing kan vertraagd zijn bij gebruik van corticosteroïden. Dit komt doordat deze medicijnen de immuunrespons onderdrukken, waardoor het lichaam minder effectief is in het genezen van verwondingen en het bestrijden van infecties.
Maangezicht (moon face)
Een veelvoorkomende cosmetische bijwerking van corticosteroïden is het ontwikkelen van een "maangezicht," wat betekent dat er gezwollen wangen en een ronde gelaatsvorm ontstaan. Dit kan een onplezierig cosmetisch effect hebben voor patiënten.
Necrose van de heupgewrichten
Langdurig gebruik van corticosteroïden kan leiden tot necrose (afsterven) van de heupgewrichten. Dit kan pijn in de heupen en knieën veroorzaken en kan leiden tot blijvende schade aan de gewrichten, wat een operatie kan vereisen.
Onregelmatige menstruatie
Vrouwen die corticosteroïden gebruiken, kunnen onregelmatige menstruatiecycli ervaren. Dit kan variëren van afwezigheid van menstruatie tot onregelmatige of onverwachte bloedingen.
Oogproblemen
Corticosteroïden kunnen verschillende oogproblemen veroorzaken, waaronder wazig gezichtsvermogen, glaucoom (verhoogde oogdruk) en cataract (staar). Regelmatige oogonderzoeken zijn belangrijk voor patiënten die deze medicijnen gebruiken.
Osteoporose
Langdurig gebruik van corticosteroïden kan leiden tot osteoporose, wat resulteert in verlies van botmassa en een verhoogd risico op botbreuken. Het is belangrijk om tijdens de behandeling maatregelen te nemen om de botgezondheid te beschermen.
Psychische problemen
Psychische bijwerkingen kunnen ook voorkomen, zoals nervositeit, rusteloosheid, euforie en stemmingswisselingen. Sommige patiënten ervaren zelfs ernstigere psychische problemen, zoals depressie of persoonlijkheidsveranderingen.
Slapeloosheid
Sommige mensen ervaren slapeloosheid of andere slaapproblemen als gevolg van het gebruik van corticosteroïden. Dit kan leiden tot vermoeidheid en problemen met de dagelijkse functionaliteit.
Spierzwakte
Corticosteroïden kunnen spierzwakte veroorzaken, vooral bij langdurig gebruik. Dit kan van invloed zijn op de dagelijkse activiteiten en de algemene kracht van de patiënt verminderen.
Verdunde huid met blauwe plekken
De huid kan dunner worden bij gebruik van corticosteroïden, wat leidt tot een verhoogd risico op blauwe plekken. Dit kan pijnlijk zijn en het uiterlijk van de huid negatief beïnvloeden.
Verhoogd risico op infecties
Vanwege de onderdrukking van het immuunsysteem hebben patiënten die corticosteroïden gebruiken een verhoogd risico op verschillende soorten infecties, waaronder bacteriële, virale en schimmelinfecties.
Verminderde weerstand tegen infecties
Corticosteroïden onderdrukken het immuunsysteem, waardoor de weerstand tegen infecties vermindert. Dit maakt patiënten gevoeliger voor infecties en kan leiden tot ernstigere complicaties.
Zwelling (oedeem) van de benen
Corticosteroïden kunnen leiden tot vochtretentie, wat resulteert in zwelling van de benen, ook wel oedeem genoemd. Dit kan ongemak veroorzaken en de mobiliteit beïnvloeden.
Zweren in de maag en twaalfvingerige darm
Bij sommige patiënten kunnen zweren ontstaan in de maag of de twaalfvingerige darm, wat kan leiden tot ernstige complicaties zoals bloedingen. Regelmatige controle en het gebruik van beschermende medicatie kunnen noodzakelijk zijn.
Het is cruciaal om de medicatie zoals voorgeschreven volledig in te nemen. Patiënten dienen de dosis geleidelijk te verlagen over een periode van dagen, weken of maanden om bijwerkingen te voorkomen en om een bijniercrisis te vermijden. Symptomen van een bijniercrisis kunnen misselijkheid, braken en een shock omvatten. Bij ernstige bijwerkingen dient de patiënt onmiddellijk contact op te nemen met een arts of spoedeisende hulp te zoeken.
Effect van corticosteroïden op het immuunsysteem
Corticosteroïden onderdrukken het immuunsysteem, wat zowel voordelen als nadelen heeft. Aan de ene kant kan dit nuttig zijn bij de behandeling van auto-immuunziekten waarbij het immuunsysteem het eigen lichaam aanvalt. Aan de andere kant vergroot het gebruik van corticosteroïden de gevoeligheid voor infecties, omdat het immuunsysteem minder effectief is in het bestrijden van pathogenen. Dit maakt het noodzakelijk om voorzichtig te zijn bij patiënten met een verhoogd risico op infecties.Corticosteroïden en botgezondheid
Een van de meest voorkomende bijwerkingen van langdurig gebruik van corticosteroïden is osteoporose, een aandoening waarbij de botten zwakker worden en een verhoogd risico op breuken met zich meebrengen. Bij patiënten die corticosteroïden gebruiken, is het belangrijk om te monitoren of er tekenen van botafbraak zijn. Preventieve maatregelen, zoals het gebruik van calcium en vitamine D-supplementen, kunnen nuttig zijn om het risico op osteoporose te verminderen.
Psychische bijwerkingen van corticosteroïden
Corticosteroïden kunnen psychische bijwerkingen veroorzaken, waaronder stemmingswisselingen, angst, slapeloosheid en, in zeldzamere gevallen, psychotische reacties. Deze bijwerkingen kunnen het functioneren van de patiënt beïnvloeden en moeten zorgvuldig worden gemonitord, vooral bij langdurig gebruik. Het is belangrijk dat artsen de psychologische toestand van patiënten die corticosteroïden gebruiken regelmatig evalueren en indien nodig therapeutische maatregelen nemen.
Langdurig gebruik van corticosteroïden en gevolgen
Langdurig gebruik van corticosteroïden kan leiden tot verschillende bijwerkingen en complicaties. Het is essentieel voor zorgverleners om zich hiervan bewust te zijn om de risico's te minimaliseren.Risico op bijwerkingen
Patiënten die corticosteroïden langdurig gebruiken, lopen het risico op een verscheidenheid aan bijwerkingen, waaronder osteoporose, diabetes en hypertensie.
Osteoporose
Langdurig gebruik van corticosteroïden kan de botdichtheid verminderen, wat leidt tot een verhoogd risico op fracturen. Dit gebeurt doordat corticosteroïden de opname van calcium in de darmen verminderen en de uitscheiding van calcium door de nieren verhogen. Hierdoor kunnen patiënten met een chronische corticosteroïdenbehandeling osteoporose ontwikkelen, waardoor ze kwetsbaarder worden voor botbreuken, zelfs bij minimale trauma's. Het is belangrijk dat zorgverleners de botdichtheid van deze patiënten regelmatig monitoren en, indien nodig, preventieve maatregelen zoals calcium- en vitamine D-supplementen aanbevelen.
Diabetes mellitus
Corticosteroïden kunnen de bloedsuikerspiegel verhogen, wat kan resulteren in corticosteroïd-geïnduceerde diabetes. Dit is vooral zorgwekkend voor patiënten met een familiegeschiedenis van diabetes of voor degenen die al een verhoogd risico lopen. De mechanismen achter deze verhoogde bloedsuikerspiegel omvatten insulineresistentie en een toegenomen gluconeogenese in de lever. Zorgverleners moeten patiënten die corticosteroïden gebruiken regelmatig controleren op tekenen van hyperglykemie en, indien nodig, hun bloedsuikerspiegel beheren met voeding, lichaamsbeweging of medicatie.
Hypertensie
Corticosteroïden kunnen leiden tot vochtretentie en verhoogde bloeddruk. Dit kan bijzonder problematisch zijn voor patiënten met bestaande hart- en vaatziekten, die mogelijk een strengere controle en behandeling vereisen. Het is cruciaal dat zorgverleners de bloeddruk van deze patiënten regelmatig controleren en indien nodig antihypertensiva voorschrijven. Daarnaast kan het aanbevelen van een zoutbeperkt dieet en het aanmoedigen van regelmatige lichaamsbeweging ook helpen bij het beheersen van de bloeddruk.
Metabole veranderingen
De toename van vetmassa, vooral rond de buik, is een andere bijwerking die kan optreden bij langdurig gebruik van corticosteroïden. Dit verhoogt het risico op metabole syndromen en andere gerelateerde gezondheidsproblemen. Het viscerale vet dat zich ophoopt rond de buikorganen kan leiden tot insulineresistentie en een verhoogd risico op hart- en vaatziekten. Zorgverleners moeten patiënten voorlichten over het belang van een gezond voedingspatroon en regelmatige lichaamsbeweging om deze metabole veranderingen te helpen beheersen en het risico op chronische ziekten te verminderen.
Omgaan met bijwerkingen
Omgaan met bijwerkingen van corticosteroïden omvat een combinatie van medicatie, levensstijlveranderingen en educatie van de patiënt.Medicatie
Zorgverleners kunnen aanvullende medicaties voorschrijven om de bijwerkingen van corticosteroïden te beheersen. Bisfosfonaten worden vaak voorgeschreven voor patiënten die risico lopen op osteoporose als gevolg van langdurig gebruik van corticosteroïden. Deze medicatie helpt de botdichtheid te behouden en vermindert het risico op fracturen. Het is belangrijk dat patiënten deze medicatie op de juiste manier innemen, en dat ze regelmatig worden gecontroleerd om de effectiviteit te beoordelen.
Voor patiënten met hoge bloeddruk kunnen antihypertensiva worden voorgeschreven, afhankelijk van de ernst van de hypertensie. Het aanpassen van de dosis en het type antihypertensivum kan noodzakelijk zijn op basis van de reactie van de patiënt op de behandeling. Daarnaast kunnen middelen zoals metformine of insuline worden voorgeschreven voor diabetische patiënten om de bloedsuikerspiegel effectief te reguleren. Regelmatige evaluatie van medicatie is essentieel om de effectiviteit en veiligheid van de behandelingen te waarborgen.
Levensstijlveranderingen
Patiënten worden aangemoedigd om gezonde levensstijlkeuzes te maken om de risico's van bijwerkingen van corticosteroïden te minimaliseren. Regelmatige lichaamsbeweging is cruciaal, aangezien dit niet alleen helpt om een gezond gewicht te behouden, maar ook de botsterkte kan verbeteren en de algehele gezondheid bevordert. Het aanbevelen van een mix van aerobe oefeningen en krachttraining kan patiënten helpen om hun fysieke conditie te verbeteren en de negatieve effecten van corticosteroïden tegen te gaan.
Een evenwichtig voedingspatroon dat rijk is aan calcium, vitamine D, en andere essentiële voedingsstoffen is eveneens belangrijk voor het behoud van een goede botgezondheid. Het opnemen van voedingsmiddelen zoals groene bladgroenten, zuivelproducten, en vette vis kan bijdragen aan een verbeterde voedingstoestand. Patiënten moeten ook leren hoe ze een gezond voedingspatroon kunnen plannen en bereiden, wat hen kan helpen om gezondere keuzes te maken.
Bovendien moeten patiënten worden aangemoedigd om alcohol en tabak te vermijden, aangezien deze stoffen het risico op bijwerkingen zoals hypertensie en metabole veranderingen kunnen verhogen. Het kan nuttig zijn om patiënten te ondersteunen bij het ontwikkelen van strategieën om met stress om te gaan en om hen aan te moedigen om hulp te zoeken bij het stoppen met roken of het verminderen van alcoholgebruik.
Educatie van de patiënt
Zorgverleners moeten patiënten voorlichten over de mogelijke bijwerkingen van corticosteroïden en hoe deze te minimaliseren. Het verstrekken van duidelijke informatie over wat te verwachten tijdens de behandeling kan helpen om angst en onzekerheid te verminderen. Het gebruik van visuele hulpmiddelen, zoals brochures of digitale presentaties, kan de informatie toegankelijker maken voor patiënten en hen helpen om beter geïnformeerde beslissingen te nemen.
Patiënten moeten worden aangemoedigd om regelmatig hun gezondheid te controleren, zoals het bijhouden van hun bloeddruk, bloedsuikerspiegel en gewicht. Het bijhouden van deze gegevens kan patiënten helpen om veranderingen in hun gezondheid vroegtijdig op te merken en hun zorgverleners tijdig te informeren. Het creëren van een eenvoudig dagboek of gebruik maken van apps kan nuttig zijn voor patiënten om deze informatie bij te houden.
Het is ook van belang dat patiënten bijwerkingen tijdig rapporteren, zodat zorgverleners snel kunnen ingrijpen en indien nodig hun behandeling kunnen aanpassen. Educatie moet ook omvatten het belang van regelmatige controleafspraken om de gezondheid en het welzijn te monitoren gedurende de behandeling met corticosteroïden. Door een goede communicatie en samenwerking tussen zorgverleners en patiënten te bevorderen, kan de effectiviteit van de behandeling worden verbeterd en de impact van bijwerkingen worden verminderd.
Corticosteroïden en sportprestaties
Er is een groeiende interesse in het gebruik van corticosteroïden in de sport, zowel voor prestatieverbetering als voor blessurebehandeling.Gebruik bij sportblessures
Atleten kunnen corticosteroïden gebruiken om ontstekingen en pijn te verlichten bij blessures. Dit kan helpen bij het versnellen van herstel en het verbeteren van de prestaties op de korte termijn. Bij acute blessures, zoals verstuikingen of verrekkingen, kunnen corticosteroïden de zwelling verminderen en de pijn verlichten, waardoor atleten sneller weer in actie kunnen komen.
Het is belangrijk op te merken dat het gebruik van corticosteroïden niet zonder risico's is en dat de voordelen zorgvuldig moeten worden afgewogen tegen de mogelijke bijwerkingen.
Snellere herstelprocessen
Corticosteroïden kunnen de hersteltijd verkorten door ontstekingen te verminderen en de pijn te verlichten. Dit stelt atleten in staat om sneller terug te keren naar hun sportactiviteiten. Door de ontstekingsreactie te onderdrukken, kunnen corticosteroïden helpen bij het verminderen van de tijd die nodig is voor de genezing van weefsels, wat cruciaal is voor atleten die hun training en competitie niet willen onderbreken.
Dit snelle herstel kan echter ook leiden tot overbelasting van het lichaam, aangezien atleten geneigd zijn om te vroeg weer te gaan trainen zonder volledig hersteld te zijn.
Risico op misbruik
Er bestaat een risico op misbruik van corticosteroïden, vooral in competitieve sportomgevingen. Atleten kunnen deze middelen gebruiken om tijdelijk prestaties te verbeteren, wat kan leiden tot ernstige gezondheidsrisico's. Misbruik kan resulteren in een reeks bijwerkingen, zoals hormonale disbalans, leverproblemen, en verhoogde kans op infecties.
Het misbruik van corticosteroïden kan ook leiden tot psychologische effecten, zoals stemmingswisselingen en agressie, wat de sportprestaties negatief kan beïnvloeden op de lange termijn.
Doping en ethiek
Het gebruik van corticosteroïden in de sport roept ethische vragen op, vooral als het gaat om doping. Het is van belang dat sporters eerlijk en transparant zijn over hun gebruik van deze medicijnen en zich houden aan de regels van hun sportorganisatie.
Het gebruik van corticosteroïden zonder medisch toezicht kan leiden tot oneerlijke voordelen ten opzichte van andere atleten, wat de integriteit van de sport ondermijnt.
Regelgeving in de sport
Veel sportorganisaties hebben strenge regels en richtlijnen met betrekking tot het gebruik van corticosteroïden. Dit omvat het verbieden van hun gebruik zonder medische noodzaak, wat kan leiden tot schorsingen en andere sancties voor atleten. Dopingcommissies monitoren regelmatig atleten en voeren tests uit om het gebruik van verboden middelen op te sporen.
Het is cruciaal voor atleten om zich bewust te zijn van deze regels en ervoor te zorgen dat ze de juiste procedures volgen bij het gebruik van corticosteroïden, indien nodig voor medische redenen.
Gezondheidsrisico's en ethische overwegingen
Atleten die corticosteroïden misbruiken lopen niet alleen gezondheidsrisico's, maar ondermijnen ook de integriteit van de sport. Het gebruik van deze middelen kan leiden tot langdurige gezondheidsproblemen, wat een negatieve invloed kan hebben op de carrière van een atleet.
Bovendien kunnen atleten die betrokken zijn bij dopinggevallen een slechte reputatie opbouwen, wat hun kansen op sponsors en toekomstige sportieve kansen kan beïnvloeden. Het is belangrijk dat sporters goed geïnformeerd zijn over de mogelijke gevolgen van het gebruik van deze medicijnen en dat ze ondersteuning zoeken bij hun zorgverleners als ze overwegen corticosteroïden te gebruiken voor hun sportactiviteiten.
Corticosteroïden en zwangerschap
Het gebruik van corticosteroïden tijdens de zwangerschap is een belangrijk onderwerp dat zorgvuldig moet worden overwogen. Deze medicijnen worden vaak voorgeschreven voor verschillende aandoeningen, maar hun impact op zowel de moeder als de foetus vereist aandacht.Risico's voor de moeder en de foetus
Hoewel corticosteroïden soms nodig zijn voor de behandeling van aandoeningen tijdens de zwangerschap, kunnen ze risico's met zich meebrengen voor zowel de moeder als de foetus. Het is essentieel voor zorgverleners om een grondige beoordeling te maken van de indicaties voor gebruik en de mogelijke gevolgen.
Het onterecht gebruik of de inname van onnodige doses kan leiden tot ernstige gezondheidsproblemen. Daarom moeten zorgverleners altijd de noodzaak van de behandeling bevestigen voordat ze corticosteroïden voorschrijven aan zwangere vrouwen.
Mogelijke bijwerkingen voor de moeder
Vrouwen die corticosteroïden gebruiken tijdens de zwangerschap kunnen een verhoogd risico lopen op complicaties zoals hypertensie en diabetes. Deze aandoeningen kunnen zowel de gezondheid van de moeder als de ontwikkeling van de foetus beïnvloeden.
Hypertensie kan leiden tot zwangerschapscomplicaties, zoals pre-eclampsie, die schadelijk kunnen zijn voor zowel de moeder als het kind. Diabetes, vooral als het niet goed wordt beheerd, kan ook risico's met zich meebrengen voor de foetus, zoals een verhoogd risico op een te grote baby (macrosomie) en complicaties tijdens de bevalling.
Effecten op de foetus
Er zijn aanwijzingen dat langdurig gebruik van corticosteroïden tijdens de zwangerschap kan leiden tot een verhoogd risico op aangeboren afwijkingen of groeiproblemen bij de baby. Dit kan variëren van hartafwijkingen tot problemen met de ontwikkeling van organen. Daarom is het van cruciaal belang dat zorgverleners de voordelen en risico's zorgvuldig afwegen.
Onderzoek toont aan dat vooral het eerste trimester een kritieke periode is voor de ontwikkeling van de foetus, en het gebruik van corticosteroïden in deze fase moet bijzonder voorzichtig worden benaderd.
Aanbevelingen voor gebruik
Zorgverleners moeten richtlijnen volgen voor het gebruik van corticosteroïden bij zwangere patiënten, inclusief het monitoren van de gezondheid van de moeder en de ontwikkeling van de foetus. Dit omvat het zorgvuldig afstemmen van de behandeling op de individuele behoeften van de vrouw en het op de hoogte zijn van de mogelijke bijwerkingen en risico's.
Bij de beslissing om corticosteroïden voor te schrijven, is samenwerking met een specialist, zoals een verloskundige of een gynaecoloog, vaak van belang om de beste zorg te waarborgen.
Richtlijnen voor dosisbeheer
In veel gevallen kan een laag-dosis behandeling worden overwogen om de risico's te minimaliseren, waarbij de voordelen voor de moeder worden afgewogen tegen de potentiële risico's voor de foetus. Het gebruik van de laagst mogelijke effectieve dosis is essentieel om complicaties te verminderen.
Bij het starten of voortzetten van de behandeling moeten zorgverleners de toestand van de moeder en de ontwikkeling van de foetus regelmatig evalueren, om ervoor te zorgen dat de voordelen van de behandeling opwegen tegen de risico's.
Regelmatige monitoring
Het is belangrijk dat zorgverleners regelmatig de gezondheid van de zwangere vrouw en de ontwikkeling van de foetus volgen. Dit helpt bij het identificeren van eventuele problemen vroegtijdig, zodat indien nodig aanpassingen in de behandeling kunnen worden gedaan.
Monitoring kan onder meer bestaan uit het bijhouden van bloeddruk, bloedsuikerspiegels en ultrasone onderzoeken om de groei en ontwikkeling van de foetus te volgen. Door tijdig in te grijpen kunnen zorgverleners helpen om zowel de moeder als de baby een veilige en gezonde zwangerschap te bieden.
Alternatieven voor corticosteroïden
Hoewel corticosteroïden krachtige ontstekingsremmers zijn, is er steeds meer belangstelling voor alternatieve behandelingen met minder bijwerkingen.Biologische therapieën
Biologische therapieën zijn een nieuwe klasse medicijnen die specifiek gericht zijn op bepaalde onderdelen van het immuunsysteem. Ze worden vaak gebruikt bij chronische auto-immuunziekten zoals reumatoïde artritis en psoriasis. In tegenstelling tot corticosteroïden, die het hele immuunsysteem onderdrukken, richten biologische geneesmiddelen zich op specifieke moleculen die betrokken zijn bij de ontsteking.
Niet-steroïde ontstekingsremmers (NSAIDs)
NSAIDs zijn een andere optie voor de behandeling van ontstekingen. Ze werken door het blokkeren van de enzymen die betrokken zijn bij de productie van ontstekingsmoleculen, maar in tegenstelling tot corticosteroïden hebben ze meestal minder impact op het immuunsysteem.
Immunosuppressiva
Andere immunosuppressiva kunnen ook een optie zijn voor de behandeling van auto-immuunziekten. Deze medicijnen onderdrukken de werking van het immuunsysteem, maar zijn vaak minder potent dan corticosteroïden en hebben meestal minder bijwerkingen op lange termijn.
Praktische tips voor het omgaan met corticosteroïden
Corticosteroïden zijn krachtige ontstekingsremmende medicijnen die vaak worden voorgeschreven voor aandoeningen zoals artritis, astma, allergieën, en auto-immuunziekten. Hoewel corticosteroïden effectief kunnen zijn in het verminderen van ontstekingen en pijn, kunnen ze ook bijwerkingen veroorzaken, vooral bij langdurig gebruik. Het is belangrijk om deze medicijnen goed te gebruiken en je bewust te zijn van de mogelijke risicos. Hier volgen praktische tips voor het omgaan met corticosteroïden, gericht op zowel de patiënt als diens omgeving.Volg nauwkeurig het voorgeschreven schema
Het is essentieel om corticosteroïden precies zoals voorgeschreven door je arts in te nemen. Dit betekent dat je de aanbevolen dosis niet moet overschrijden of te veel moet afbouwen zonder overleg met je arts. Soms kan het nodig zijn om de dosis geleidelijk te verlagen om ontwenningsverschijnselen te voorkomen. Zorg ervoor dat je het medicijn op hetzelfde tijdstip elke dag inneemt om een constante werking te garanderen. Als je een dosis hebt gemist, neem dan contact op met je arts voor instructies.Wees alert op bijwerkingen
Corticosteroïden kunnen verschillende bijwerkingen veroorzaken, vooral bij langdurig gebruik. Veel voorkomende bijwerkingen zijn gewichtstoename, verhoogde bloedsuikerspiegel, hoge bloeddruk, verhoogd risico op infecties en osteoporose (botontkalking). Het is belangrijk om alert te zijn op veranderingen in je lichaam en bijwerkingen snel te melden bij je arts. Regelmatige medische controles kunnen helpen om deze bijwerkingen vroegtijdig te detecteren en te beheren.Neem voorzorgsmaatregelen voor botgezondheid
Langdurig gebruik van corticosteroïden kan de botten verzwakken en het risico op osteoporose verhogen. Om je botgezondheid te beschermen, is het belangrijk om voldoende calcium en vitamine D in je voedingspatroon op te nemen. Daarnaast kan je arts je mogelijk een botversterkend medicijn aanraden. Gewichtdragende oefeningen, zoals wandelen of joggen, kunnen ook helpen om je botten sterk te houden. Overleg met je arts over een geschikt plan voor het onderhouden van gezonde botten.Vermijd infecties en bescherm je immuunsysteem
Corticosteroïden kunnen je immuunsysteem onderdrukken, waardoor je vatbaarder bent voor infecties. Het is belangrijk om goede hygiënepraktijken te volgen, zoals regelmatig handen wassen en het vermijden van contact met mensen die ziek zijn. Zorg er ook voor dat je alle aanbevolen vaccinaties krijgt, zoals griep- en pneumokokkenvaccinaties, om jezelf te beschermen tegen infecties. Als je merkt dat je vaker ziek wordt of infecties hebt die moeilijk te behandelen zijn, bespreek dit dan met je arts.Let op je gewicht en eetpatroon
Corticosteroïden kunnen leiden tot gewichtstoename, vooral door verhoogde eetlust en vochtretentie. Het is belangrijk om een evenwichtig voedingspatroon te volgen, met veel groenten, fruit, magere eiwitten en volkoren producten. Beperk je inname van zout en suiker, omdat deze de vochtretentie kunnen verergeren. Regelmatige lichaamsbeweging kan ook helpen om je gewicht onder controle te houden en je algehele gezondheid te bevorderen. Praat met je arts of een diëtist voor advies over het aanpassen van je voedingspatroon.Monitor je bloedsuikerspiegel
Corticosteroïden kunnen de bloedsuikerspiegel verhogen, wat vooral belangrijk is voor mensen die al diabetes hebben. Het is belangrijk om je bloedsuikerspiegel regelmatig te controleren, zoals aanbevolen door je arts, en je medicijnen en dieet dienovereenkomstig aan te passen. Als je merkt dat je bloedsuikerspiegel moeilijk onder controle te houden is, overleg dan met je arts over mogelijke veranderingen in je behandelplan.Bescherm je huid
Corticosteroïden kunnen de huid dunner maken en de genezing van wonden vertragen, wat het risico op blauwe plekken of huidinfecties verhoogt. Het is belangrijk om voorzichtig te zijn bij het uitvoeren van dagelijkse activiteiten die kunnen leiden tot verwondingen. Gebruik een milde, hydraterende crème om je huid te verzorgen en voorkom uitdroging. Als je merkt dat je huid snel kwetsbaar wordt of wondjes moeilijk genezen, bespreek dit dan met je arts voor mogelijke aanpassingen in je behandeling.Hanteer emotionele en mentale gezondheid
Langdurig gebruik van corticosteroïden kan invloed hebben op je stemming, wat kan leiden tot gevoelens van prikkelbaarheid, angst of depressie. Het is belangrijk om je mentale gezondheid in de gaten te houden en je arts te raadplegen als je veranderingen in je stemming ervaart. In sommige gevallen kan therapie of aanpassing van de medicatie nuttig zijn. Regelmatige lichaamsbeweging, ontspanningstechnieken en sociale steun kunnen helpen om je emotioneel welzijn te bevorderen.Raadpleeg regelmatig je arts voor opvolging
Corticosteroïden moeten regelmatig worden beoordeeld door een arts, vooral bij langdurig gebruik. Dit helpt om de effectiviteit van de behandeling te evalueren en eventuele bijwerkingen vroegtijdig te detecteren. Regelmatige controles kunnen ook helpen om je bloeddruk, bloedsuikerspiegel en andere belangrijke gezondheidsparameters in de gaten te houden. Volg het advies van je arts op om je gezondheid op lange termijn te beschermen.Neem voorzorgsmaatregelen bij stoppen met corticosteroïden
Als je corticosteroïden moet stoppen, is het belangrijk om dit geleidelijk te doen, vooral na langdurig gebruik. Abrupt stoppen kan leiden tot ontwenningsverschijnselen, zoals vermoeidheid, spier- of gewrichtspijn, en verminderde werking van de bijnieren. Je arts zal een plan opstellen om de dosis langzaam te verminderen, zodat je lichaam zich kan aanpassen aan het stoppen met de medicatie. Volg dit plan zorgvuldig op en bespreek eventuele zorgen of symptomen met je arts.Misvattingen rond corticosteroïden
Corticosteroïden zijn krachtige medicijnen die vaak worden voorgeschreven voor een breed scala aan aandoeningen, van ontstekingen tot auto-immuunziekten. Ondanks hun effectiviteit bestaan er veel misvattingen over het gebruik van corticosteroïden, de bijwerkingen en de noodzaak van deze behandelingen. Dit artikel bespreekt enkele van de meest voorkomende misvattingen rond corticosteroïden.Corticosteroïden veroorzaken altijd gewichtstoename
Een veelvoorkomende misvatting is dat het gebruik van corticosteroïden altijd leidt tot aanzienlijke gewichtstoename. Hoewel het waar is dat langdurig gebruik van corticosteroïden soms kan leiden tot gewichtstoename, is dit niet altijd het geval. De mate van gewichtstoename varieert afhankelijk van de dosis, de duur van het gebruik en de gevoeligheid van de persoon voor de bijwerkingen. Kortdurend gebruik of gebruik in lage doses heeft vaak weinig tot geen effect op het gewicht. Het is ook mogelijk om het gewicht te beheersen door middel van gezonde voeding en regelmatige lichaamsbeweging, zelfs tijdens het gebruik van corticosteroïden.Corticosteroïden zijn altijd schadelijk voor het lichaam
Veel mensen denken dat het gebruik van corticosteroïden altijd schadelijk is voor het lichaam. Hoewel langdurig en onjuist gebruik van deze medicijnen inderdaad bijwerkingen kan veroorzaken, zoals overgewicht en botverlies, zijn ze ook essentieel voor de behandeling van bepaalde ziekten en aandoeningen. Wanneer corticosteroïden volgens het voorschrift van een arts worden gebruikt, kunnen ze zeer effectief zijn in het verminderen van ontstekingen en het bevorderen van herstel bij aandoeningen zoals kanker, astma, artritis en andere auto-immuunziekten. Het risico op bijwerkingen kan vaak worden geminimaliseerd door de dosis te verlagen of door alternatieve behandelingsopties te overwegen.Corticosteroïden kunnen alleen oraal worden ingenomen
Een andere misvatting is dat corticosteroïden alleen oraal kunnen worden ingenomen in de vorm van tabletten of vloeistoffen. In werkelijkheid zijn er verschillende manieren om corticosteroïden toe te dienen, afhankelijk van de aandoening. Ze kunnen bijvoorbeeld ook lokaal worden toegepast in de vorm van crèmes of inhalers voor aandoeningen zoals hoofd- en nekpijn of astma. Daarnaast kunnen ze ook geïnjecteerd worden in gewrichten of weefsels om ontstekingen te verminderen, wat vaak voorkomt bij spieren en gewrichtsaandoeningen.Corticosteroïden zijn verslavend
Er bestaat de misvatting dat corticosteroïden verslavend zijn, maar dit is niet het geval. Corticosteroïden zijn geen verslavende middelen, zoals sommige andere medicijnen. Het is wel mogelijk om afhankelijk te worden van de medicatie als deze over langere tijd in te hoge doses wordt gebruikt, wat kan leiden tot ontwenningsverschijnselen bij het abrupt stoppen. Dit is echter geen verslaving, maar eerder een afkicken van de fysieke effecten van het medicijn. Daarom is het belangrijk dat corticosteroïden altijd onder toezicht van een arts worden gebruikt en dat de dosis langzaam wordt afgebouwd wanneer het niet langer nodig is.Corticosteroïden moeten altijd abrupt worden gestopt
Sommige mensen geloven dat wanneer ze geen corticosteroïden meer nodig hebben, ze het medicijn abrupt kunnen stoppen. Dit is echter gevaarlijk en kan leiden tot ernstige bijwerkingen, zoals een pijn in het lichaam of hormonale onbalans. Het stoppen met corticosteroïden moet altijd geleidelijk gebeuren, onder begeleiding van een arts. Dit zorgt ervoor dat het lichaam zich kan aanpassen en voorkomt ontwenningssymptomen die kunnen optreden als het medicijn te snel wordt stopgezet.Corticosteroïden werken onmiddellijk
Er wordt vaak aangenomen dat corticosteroïden onmiddellijk verlichting bieden van ontstekingen en pijn. Hoewel ze krachtig zijn in het verminderen van ontstekingen, kunnen ze enige tijd nodig hebben om volledig effectief te zijn, vooral bij langdurig gebruik. Het kan enkele dagen of weken duren voordat het volledige effect van corticosteroïden merkbaar is, afhankelijk van de aandoening en de vorm van toediening. Het is belangrijk geduldig te zijn en de behandeling voort te zetten zoals voorgeschreven door de arts.Lees verder
© 2016 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Syndroom van CushingHet syndroom van Cushing kenmerkt zich vooral door vetzucht aan de romp en aan het gelaat. De ziekte komt het mest bij v…
Syndroom van CushingHet syndroom van Cushing kenmerkt zich vooral door vetzucht aan de romp en aan het gelaat. De ziekte komt het mest bij v…
 De gevaren van therapieontrouw: medicijnen niet innemenWanneer u een aandoening heeft krijgt u medicijnen voorgeschreven, om deze goed te laten werken is het belangrijk om dez…
De gevaren van therapieontrouw: medicijnen niet innemenWanneer u een aandoening heeft krijgt u medicijnen voorgeschreven, om deze goed te laten werken is het belangrijk om dez…
 Neoral medicatie bij orgaantransplantatie, auto-immuunziekteCiclosporone is de stof waarmee het afweersysteem wordt onderdrukt, zodat complicaties na ingrijpende operaties en ontst…
Neoral medicatie bij orgaantransplantatie, auto-immuunziekteCiclosporone is de stof waarmee het afweersysteem wordt onderdrukt, zodat complicaties na ingrijpende operaties en ontst…
 Het gevaar van resistentie voor antibioticaHonderden jaren terug was een simpele bacteriële infectie vaak dodelijk omdat er geen antibiotica was om de infectie mee…
Het gevaar van resistentie voor antibioticaHonderden jaren terug was een simpele bacteriële infectie vaak dodelijk omdat er geen antibiotica was om de infectie mee…
 Antibiotica: Geneesmiddelen tegen een bacteriële infectieAntibiotica zijn krachtige geneesmiddelen die worden gebruikt voor de preventie en behandeling van bacteriële infecties.…
Antibiotica: Geneesmiddelen tegen een bacteriële infectieAntibiotica zijn krachtige geneesmiddelen die worden gebruikt voor de preventie en behandeling van bacteriële infecties.…
Gerelateerde artikelen
Bijwerkingen van PrednisonPrednison wordt als medicijn voorgeschreven aan personen met bepaalde ontstekingsreacties, bepaalde vormen van bloedkank…
Bronnen en referenties
- Inleidingsfoto: OpenClipart-Vectors, Pixabay
- Corticosteroids (Systemic, Oral and Injectable) (cont.) (1), http://www.medicinenet.com/corticosteroids-oral/page2.htm, geraadpleegd op 13 juni 2016
- Corticosteroids (Systemic, Oral and Injectable) (cont.) (2), http://www.medicinenet.com/corticosteroids-oral/page3.htm, geraadpleegd op 13 juni 2016
- Corticosteroids (Systemic, Oral and Injectable) (cont.) (3), http://www.medicinenet.com/corticosteroids-oral/page4.htm, geraadpleegd op 13 juni 2016
- Corticosteroids (Systemic, Oral and Injectable) (cont.) (4), http://www.medicinenet.com/corticosteroids-oral/page5.htm, geraadpleegd op 13 juni 2016
- Corticosteroids (Systemic, Oral and Injectable) (cont.) (5), http://www.medicinenet.com/corticosteroids-oral/page6.htm, geraadpleegd op 13 juni 2016
- Corticosteroids, http://my.clevelandclinic.org/health/drugs_devices_supplements/hic_Corticosteroids, geraadpleegd op 13 juni 2016
- Corticosteroids, http://www.nhs.uk/conditions/Corticosteroid-(drugs)/Pages/Introduction.aspx, geraadpleegd op 13 juni 2016
- Steroids, https://www.nlm.nih.gov/medlineplus/steroids.html, geraadpleegd op 13 juni 2016
- Topical steroids, http://www.nhs.uk/conditions/Corticosteroid-preparations-(topical)/Pages/Introduction.aspx, geraadpleegd op 13 juni 2016
- Afbeelding bron 1: Hans, Pixabay
- Afbeelding bron 2: Dezidor, Wikimedia Commons (CC BY-3.0)
Miske (4.039 artikelen)
Laatste update: 18-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Diversen
Bronnen en referenties: 12
Laatste update: 18-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Diversen
Bronnen en referenties: 12
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.