Shock: Oorzaken, soorten, symptomen, behandeling en prognose
 Een shock is een levensbedreigende aandoening die optreedt wanneer het lichaam onvoldoende bloedstroom ontvangt. Door een tekort aan bloedstroom krijgen de cellen en organen niet genoeg zuurstof en voedingsstoffen om goed te functioneren, wat kan leiden tot orgaanschade. De klinische presentatie van een shock is zeer variabel. Patiënten met een shock hebben vaak een extreem lage bloeddruk. Afhankelijk van de specifieke oorzaak en het type shock, kunnen symptomen zoals duizeligheid, pijn op de borst, kortademigheid en een bleke huid optreden. Een shock vereist onmiddellijke behandeling en kan snel verergeren. De prognose is afhankelijk van de oorzaak, het type shock en de snelheid waarmee behandeling is gestart.
Een shock is een levensbedreigende aandoening die optreedt wanneer het lichaam onvoldoende bloedstroom ontvangt. Door een tekort aan bloedstroom krijgen de cellen en organen niet genoeg zuurstof en voedingsstoffen om goed te functioneren, wat kan leiden tot orgaanschade. De klinische presentatie van een shock is zeer variabel. Patiënten met een shock hebben vaak een extreem lage bloeddruk. Afhankelijk van de specifieke oorzaak en het type shock, kunnen symptomen zoals duizeligheid, pijn op de borst, kortademigheid en een bleke huid optreden. Een shock vereist onmiddellijke behandeling en kan snel verergeren. De prognose is afhankelijk van de oorzaak, het type shock en de snelheid waarmee behandeling is gestart.- Epidemiologie
- Mechanisme
- Oorzaken
- Soorten shock
- Risicofactoren
- Risicogroepen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling
- Prognose
- Complicaties van shock
- Preventie
- Praktische tips voor het omgaan met shock
- Herken de symptomen van shock
- Zoek onmiddellijk medische hulp
- Beheer het bloedverlies (indien van toepassing)
- Beheer de luchtwegen en ademhaling
- Hydratatie en vochtherstel
- Zorg voor rust en geruststelling
- Langdurige zorg en opvolging
- Misvattingen rond shock
- Shock is hetzelfde als flauwvallen
- Shock wordt altijd veroorzaakt door bloedverlies
- Shock kan alleen worden veroorzaakt door lichamelijk trauma
- Als iemand in shock is, is er altijd sprake van een lage bloeddruk
- Shock is altijd onmiddellijk levensbedreigend
- Shock heeft altijd een duidelijk zichtbare oorzaak
Epidemiologie
Shock is een medisch noodgeval met een aanzienlijke impact op de volksgezondheid. De prevalentie van shock varieert afhankelijk van de oorzaak, waarbij sepsis, bloedverlies en hartfalen de meest voorkomende oorzaken zijn. In de Verenigde Staten wordt schatting dat jaarlijks ongeveer 1 op de 5 patiënten op een intensivecareafdeling (ICU) gediagnosticeerd wordt met shock, waarbij het sterftecijfer aanzienlijk verschilt afhankelijk van de onderliggende oorzaak en de tijdige behandeling. Shock heeft wereldwijd invloed op zowel ontwikkelde als ontwikkelingslanden, maar in landen met beperkte toegang tot medische zorg is de mortaliteit vaak hoger.Prevalentie per type shock
Er zijn verschillende vormen van shock, zoals hypovolemische, cardiogene, obstructieve en distributieve shock, en elk type heeft een verschillende prevalentie. Hypovolemische shock, vaak veroorzaakt door ernstig bloedverlies, komt het meest voor, vooral bij trauma of interne bloedingen. Cardiogene shock wordt meestal gezien bij patiënten met ernstig hartfalen, terwijl obstructieve shock vaak voorkomt als gevolg van een mechanische blokkade, zoals een longembolie. Distributieve shock, vooral sepsis, is ook wijdverbreid en heeft de laatste jaren een stijgende incidentie door toegenomen gevallen van infecties die snel kunnen escaleren.
Regionale verschillen
De incidentie van shock kan variëren op basis van geografische locatie, vooral door verschillen in gezondheidszorginfrastructuur en toegang tot medische zorg. In ontwikkelde landen, waar geavanceerde medische technologie en vroege interventie beschikbaar zijn, zijn de overlevingskansen beter. In ontwikkelingslanden, waar vaak beperkte toegang is tot spoedeisende zorg en diagnostische middelen, kunnen de uitkomsten slechter zijn.
Mechanisme
Shock is een toestand waarbij de weefsels en organen van het lichaam onvoldoende doorbloed worden, wat leidt tot zuurstoftekort en mogelijke orgaanschade. Het mechanisme van shock kan variëren afhankelijk van de onderliggende oorzaak, maar het gezamenlijke effect is een verstoring van de circulatie die resulteert in onvoldoende perfusie van de weefsels.Hypovolemische shock
Bij hypovolemische shock is er een aanzienlijk verlies van bloed of lichaamsvloeistoffen, wat resulteert in een afname van het bloedvolume en een vermindering van de veneuze terugkeer naar het hart. Dit leidt tot een verlaagde cardiale output en onvoldoende perfusie van de organen. De bloeddruk daalt, en vitale organen, zoals de nieren en het hart, krijgen niet genoeg zuurstof.
Cardiogene shock
In het geval van cardiogene shock is het hart niet in staat om voldoende bloed te pompen. Dit kan het gevolg zijn van een hartinfarct, ernstige hartklepafwijkingen of myocarditis. Door de verminderde hartfunctie wordt er onvoldoende bloed naar de organen gepompt, wat resulteert in lage bloeddruk en weefselhypoxie.
Obstructieve shock
Obstructieve shock ontstaat wanneer een fysieke blokkade de bloedstroom belemmert. Dit kan veroorzaakt worden door aandoeningen zoals longembolie, spanningspneumothorax of pericardiale tamponade. Deze blokkades verminderen het bloedvolume dat naar het hart terugkeert, wat resulteert in een verlaagde cardiale output.
Distributieve shock
Distributieve shock, vaak geassocieerd met sepsis, is het gevolg van een ernstige ontstekingsreactie die leidt tot vasodilatatie en een verlaagde perifere vaatweerstand. Dit zorgt ervoor dat bloedvaten verwijden en het bloed zich in de extremiteiten ophoopt, waardoor er onvoldoende bloed naar de vitale organen stroomt. Dit type shock kan ook optreden bij anafylaxie of neurologische schade.
Oorzaken
Een shock ontstaat door onvoldoende bloedtoevoer naar de lichaamsweefsels, meestal als gevolg van problemen met de bloedsomloop. De oorzaken van een shock zijn divers en omvatten:- Bepaalde geneesmiddelen die de hartfunctie of bloeddruk aanzienlijk verlagen
- Een laag bloedvolume door hevige bloedingen of uitdroging
- Hartproblemen zoals een hartaanval of hartfalen
- Veranderingen in de bloedvaten door een infectie of ernstige allergische reacties
- Het toxisch shocksyndroom, een vorm van shock veroorzaakt door een infectie
- Ernstige brandwonden of uitgebreide verwondingen
- Chronische aandoeningen zoals leverfalen en nierinsufficiëntie
Soorten shock
Cardiogene shockCardiogene shock ontstaat wanneer het hart niet effectief bloed kan pompen. Dit kan worden veroorzaakt door schade aan de hartspier, vaak door een groot hartinfarct. Andere oorzaken zijn abnormale hartritmes, cardiomyopathie (hartspieraandoening), myocarditis (ontsteking van de hartspier), congestief hartfalen, en klepaandoeningen.
Symptomen van cardiogene shock zijn onder andere:
- Bewustzijnsverlies
- Duizeligheid
- Bleke huid
- Drukkend gevoel op de borstkas
- Snelle hartslag
- Kortademigheid
- Koude handen
- Misselijkheid
- Pijn langs de kaaklijn
- Schouderpijn
- Zwakke pols
- Zweten
Hypovolemische shock
Hypovolemische shock is de meest voorkomende vorm van shock en wordt gekenmerkt door een verminderd circulerend bloedvolume. Dit kan optreden door ernstige bloedingen, uitdroging, of vochtverlies uit de bloedsomloop. Risicofactoren zijn onder andere diabetische ketoacidose, diabetes insipidus, en ernstige snijwonden.
Symptomen van hypovolemische shock omvatten:
- Blauwe lippen
- Blauwe nagels
- Bloed braken
- Bloed in de ontlasting
- Bloed in urine
- Duizeligheid
- Bleke huid
- Opgezwollen buik
- Oppervlakkige ademhaling
- Hoofdpijn
- Misselijkheid
- Pijn op de borst
- Verwardheid
Distributieve shock
Bij distributieve shock is er sprake van een lage bloeddruk door verwijding van de bloedvaten. Dit kan veroorzaakt worden door een systemische infectie (septische shock), ernstige allergische reacties zoals anafylaxie, of een ruggenmergletsel (neurogene shock).
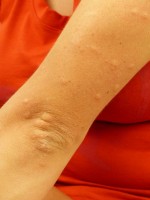 Netelroos kan optreden bij anafylactische shock / Bron: Hans, Pixabay
Netelroos kan optreden bij anafylactische shock / Bron: Hans, PixabayAnafylactische shock, of anafylaxie, is een ernstige en levensbedreigende allergische reactie die kan optreden na blootstelling aan allergenen zoals voedsel (bijvoorbeeld noten en schaaldieren), medicijnen (zoals penicilline of NSAID's), latex, of insectenbeten. Symptomen verschijnen meestal binnen vijftien minuten na blootstelling.
Symptomen van anafylaxie zijn:
- Ademhalingsproblemen
- Braken
- Duizeligheid
- Gezwollen keel en mond
- Hoge hartslag
- Jeukende huid
- Hoesten
- Netelroos
- Niesen
- Wheezing (piepend geluid bij uitademing)
Neurogene shock
Neurogene shock ontstaat door schade aan de cervicale wervelkolom, wat leidt tot een uitgebreide verwijding van de bloedvaten. Dit veroorzaakt een ongelijke bloedverdeling in het lichaam, vaak door een ernstig letsel aan het centrale zenuwstelsel, ruggenmergletsel of hersenschade.
Oorzaken van neurogene shock zijn vaak auto-ongelukken, schotwonden, sportblessures of onjuiste toediening van spinale anesthesie.
Symptomen van neurogene shock zijn onder andere:
- Duizeligheid
- Lage bloeddruk
- Langzame hartslag (bradycardie)
- Nekletsel
- Zwakke pols
- Flauwvallen
- Onderkoeling
- Pijn op de borst
- Verkleurde lippen
Septische shock
Septische shock ontstaat door een infectie, meestal veroorzaakt door grampositieve bacteriën, die het immuunsysteem activeert. Deze ontsteking kan de bloeddruk verlagen, waardoor organen onvoldoende zuurstof en bloed ontvangen, wat kan leiden tot een septische shock.
Symptomen van septische shock omvatten:
- Bewustzijnsverlies
- Braken
- Desoriëntatie
- Diarree
- Duizeligheid
- Lage bloeddruk
- Onduidelijke spraak
- Snelle hartslag
- Warme huid
- Ernstige Spierpijn
- Koorts
- Kortademigheid
Obstructieve shock
Obstructieve shock ontstaat door fysieke obstructies van de grote bloedvaten of het hart zelf. Voorbeelden zijn:
- Aortastenose (vernauwing van de aortaklep)
- Harttamponade (bloed of vloeistoffen in het hartzakje)
- Longembolie (afsluiting van een slagader in de longen)
- Klaplong
- Hemothorax (bloed in de ruimte tussen borstwand en long)
Symptomen van obstructieve shock zijn:
- Bewustzijnsverlies
- Bleekheid
- Concentratieproblemen
- Klamme huid
- Licht gevoel in het hoofd
- Plotselinge toename van de hartslag met een zwakke pols
- Snelle maar oppervlakkige ademhaling
- Verminderde urineproductie
- Kortademigheid
- Koude handen en voeten
- Pijn op de borst
- Verwardheid
- Zweten
Risicofactoren
Er zijn verschillende risicofactoren die de kans op het ontwikkelen van shock kunnen verhogen. Deze risicofactoren zijn afhankelijk van het type shock en de onderliggende oorzaak.Leeftijd
Ouderen hebben een verhoogd risico op het ontwikkelen van shock, vooral bij aandoeningen zoals hartfalen, infecties en trauma. De fysiologische veranderingen die optreden met de leeftijd kunnen de reactie van het lichaam op shock beïnvloeden.
Chronische ziekten
Patiënten met chronische ziekten, zoals diabetes, hypertensie en hart- of longziekten, lopen een hoger risico op het ontwikkelen van shock. Deze ziekten kunnen de bloedcirculatie en de werking van vitale organen verzwakken, waardoor het lichaam minder goed bestand is tegen acute stress.
Trauma en chirurgie
Traumatische verwondingen, vooral bij ernstig bloedverlies, zijn een belangrijke risicofactor voor hypovolemische shock. Grote chirurgische ingrepen kunnen ook het risico op shock verhogen door verlies van bloed en schade aan organen.
Infecties
Sepsis is een belangrijke risicofactor voor distributieve shock. Ernstige infecties die zich snel verspreiden, kunnen leiden tot systemische ontstekingsreacties die de bloeddruk verlagen en de bloedsomloop verstoren.
Risicogroepen
Er zijn specifieke risicogroepen die vatbaarder zijn voor het ontwikkelen van shock, afhankelijk van factoren zoals leeftijd, onderliggende gezondheidstoestand en blootstelling aan risicofactoren.Ouderen
Ouderen hebben vaker comorbiditeiten zoals hart- en vaatziekten, diabetes en verminderde immuniteit, wat hun risico op het ontwikkelen van shock verhoogt. De verminderde fysiologische reserve maakt het moeilijker voor ouderen om de effecten van shock te weerstaan.
Patiënten met hart- of vaatziekten
Mensen met een geschiedenis van hartfalen, hartinfarcten of andere ernstige hart- en vaatziekten hebben een verhoogd risico op cardiogene shock, vooral als de hartfunctie al verzwakt is.
Patiënten met infecties
Patiënten die immunosuppressieve behandelingen ondergaan, zoals chemotherapie of langdurig gebruik van corticosteroïden, lopen een verhoogd risico op sepsis en distributieve shock.
Alarmsymptomen
Shock kan zich op verschillende manieren manifesteren, afhankelijk van het type en de onderliggende oorzaak. Het is cruciaal om alarm te slaan bij vroege tekenen van shock om tijdig medische interventie te kunnen bieden.Hypotensie
Een van de vroege tekenen van shock is een daling van de bloeddruk, vooral systolisch onder 90 mmHg, wat kan wijzen op onvoldoende perfusie van de organen. Dit is een belangrijk alarmsymptoom dat onmiddellijke medische aandacht vereist.
Snelle hartslag en ademhaling
Bij shock probeert het lichaam te compenseren voor verminderde zuurstofvoorziening door de hartslag en ademhaling te verhogen. Tachycardie en tachypneu zijn vaak voorkomende symptomen bij alle vormen van shock.
Bleekheid en koude, klamme huid
Door verminderde bloedcirculatie naar de huid kan de patiënt een bleek en klam uiterlijk vertonen, wat vaak wordt gezien bij hypovolemische en cardiogene shock.
 Na stabilisatie van de patiënt kan een bloedonderzoek volgen / Bron: Frolicsomepl, Pixabay
Na stabilisatie van de patiënt kan een bloedonderzoek volgen / Bron: Frolicsomepl, PixabayDiagnose en onderzoeken
De diagnose van shock is meestal gebaseerd op symptomen en lichamelijk onderzoek. De arts let op verlaagde polsdruk, een zwakke pols en een snelle hartslag. Vaak is er geen tijd voor uitgebreide diagnostiek en is een onmiddellijke behandeling vereist. Zodra de patiënt stabiel is, kunnen verdere onderzoeken zoals bloedonderzoek en beeldvormende technieken (CT-scan, MRI-scan, echografie, röntgenfoto) worden uitgevoerd.Behandeling
Eerste hulpBij vermoeden van een shock moet onmiddellijk medische hulp worden ingeschakeld. Eerste hulp bij shock omvat het controleren van de luchtwegen, ademhaling en circulatie van de patiënt. Indien nodig moet beademing en reanimatie worden gestart. Zelfs als de patiënt zelfstandig kan ademen, moet de ademhalingssnelheid om de vijf minuten worden gecontroleerd totdat hulp arriveert. Een bewusteloze patiënt zonder verwondingen aan hoofd, nek of rug kan in de shockpositie worden geplaatst: op de rug met de benen ongeveer dertig centimeter opgetild. Indien het optillen van de benen pijn veroorzaakt of mogelijk letsel met zich meebrengt, moet de patiënt plat blijven liggen. De patiënt moet warm en comfortabel blijven; strakke kleding kan worden losgemaakt. Bij braken of veel kwijlen moet de patiënt met het hoofd naar één kant worden gedraaid om verstikking te voorkomen, mits er geen vermoeden van een wervelkolomletsel is. De patiënt mag niets via de mond innemen en niet verplaatst worden bij vermoeden van een ruggenmergletsel.
Professionele medische behandeling
De behandeling van shock is afhankelijk van de onderliggende oorzaak. De arts zal zorgen voor een open luchtweg en voldoende ademhaling. Elke bloeding moet worden gestopt, wat mogelijk een operatie of embolisatie vereist. Vaak wordt intraveneuze vochttoediening of een bloedtransfusie toegepast. Het handhaven van een normale lichaamstemperatuur en het gebruik van vasopressoren kunnen nodig zijn. Bij patiënten met distributieve shock worden vaak breedspectrum- en organism-specifieke antibiotica toegediend.
Prognose
De prognose bij shock hangt sterk af van de snelheid van diagnose en behandeling, de onderliggende oorzaak en de algehele gezondheid van de patiënt.Overleving bij vroegtijdige interventie
Bij tijdige interventie kan de overlevingskans aanzienlijk verbeteren, vooral bij hypovolemische en cardiogene shock. In sommige gevallen kan het lichaam zich volledig herstellen, terwijl in andere gevallen langdurige orgaanschade kan optreden.
Complicaties bij late behandeling
Wanneer shock niet snel wordt behandeld, kunnen complicaties optreden, zoals multi-orgaanfalen, waarbij meerdere vitale organen falen, wat de prognose aanzienlijk verslechtert.
Complicaties van shock
OrganschadeWanneer shock niet tijdig wordt behandeld, kan dit leiden tot langdurige schade aan organen zoals de nieren, lever, en hart. Dit kan resulteren in leverfalen, nierinsufficiëntie, en hartfalen.
Sepsis
Bij septische shock kan de infectie zich uitbreiden en een sepsis veroorzaken, wat de toestand van de patiënt verder kan verergeren en de behandeling bemoeilijken.
Longcomplicaties
Langdurige lage zuurstoftoevoer kan leiden tot acute respiratoire distress syndroom (ARDS), wat ernstige ademhalingsproblemen met zich meebrengt.
Meerdere orgaanfalen
In ernstige gevallen kan shock leiden tot multipeel orgaanfalen, waarbij meerdere organen tegelijkertijd falen, wat vaak resulteert in een slechte prognose en hoge mortaliteit.
Bloedstollingsstoornissen
Shock kan het risico op bloedstollingsstoornissen verhogen, zoals disseminated intravascular coagulation (DIC), wat kan leiden tot oncontroleerbare bloedingen en tromboses.
Neurologische schade
Onvoldoende bloedstroom naar de hersenen kan resulteren in neurologische schade zoals langdurige bewusteloosheid, verwardheid, en mogelijk blijvende hersenschade.
Cardiovasculaire complicaties
Patiënten met cardiogene shock kunnen ernstige cardiovasculaire complicaties ontwikkelen, zoals hartritmestoornissen en congestief hartfalen.
Preventie
Hoewel niet alle gevallen van shock te voorkomen zijn, kunnen bepaalde preventieve maatregelen helpen het risico te verlagen.Vroegtijdige herkenning van risicofactoren
Door het identificeren van risicofactoren, zoals infecties en hart- en vaatziekten, kan het risico op shock verminderd worden. Preventie van sepsis en het adequaat behandelen van infecties kan het aantal gevallen van distributieve shock aanzienlijk verlagen.
Gezonde levensstijl en medische zorg
Het handhaven van een gezonde levensstijl met een evenwichtig voedingspatroon, regelmatige lichaamsbeweging en controle van chronische ziekten kan het risico op het ontwikkelen van shock verminderen.
Vermijden van risicofactoren
Preventie van shock omvat het vermijden van hartziekten, valongelukken, ernstige verwondingen, uitdroging en andere risicofactoren. Patiënten met bekende allergieën (zoals voor insectenbeten) moeten altijd adrenaline bij zich hebben voor noodgevallen.
Praktische tips voor het omgaan met shock
Herken de symptomen van shock
Shock is een ernstige medische aandoening die optreedt wanneer er onvoldoende bloed naar de organen en weefsels van het lichaam wordt gepompt, wat leidt tot zuurstoftekort. Dit kan het gevolg zijn van verschillende oorzaken, zoals ernstig bloedverlies, infecties, allergische reacties, hartproblemen of trauma. Het herkennen van de symptomen is cruciaal voor een snelle en effectieve behandeling.Symptomen van shock kunnen onder andere zijn: een snelle hartslag, zweten, bleekheid, koude en klamme huid, snelle ademhaling, verwardheid, duizeligheid of flauwvallen, en in ernstige gevallen bewustzijnsverlies. Het is belangrijk om onmiddellijk medische hulp in te roepen als je vermoedt dat iemand in shock is, omdat de conditie snel kan verslechteren en levensbedreigend kan zijn.
Zoek onmiddellijk medische hulp
Shock is een medisch noodgeval en vereist onmiddellijke behandeling. Bel direct de hulpdiensten als je vermoedt dat iemand in shock verkeert. In afwachting van de medische hulp is het belangrijk om de patiënt rustig te houden, stress te verminderen en te proberen de bloedsomloop te stabiliseren.Probeer de persoon in een liggende positie te krijgen met de benen omhoog, tenzij er sprake is van ernstig letsel, zoals bij hoofd-, rug- of beenblessures. Bedek de persoon met een deken of kleding om lichaamswarmte te behouden, aangezien shock vaak gepaard gaat met koude rillingen en een daling van de lichaamstemperatuur. Probeer niet te veel te bewegen of te verplaatsen, omdat dit de situatie kan verergeren.
Beheer het bloedverlies (indien van toepassing)
Als shock het gevolg is van ernstig bloedverlies, bijvoorbeeld door een ongeluk of verwonding, is het essentieel om snel actie te ondernemen om het bloeden te stoppen. Dit kan gedaan worden door druk uit te oefenen op de wond met een schoon doek of verband. Het aanbrengen van stevige druk kan helpen om de bloeding te verminderen en verdere schade te voorkomen. Als het mogelijk is, probeer de wond te bedekken om infectie te voorkomen.Als er sprake is van meerdere verwondingen of als het bloeden niet stopt, blijf dan druk uitoefenen en blijf kalm totdat medische hulp arriveert. Probeer het slachtoffer niet te laten opstaan of bewegen, omdat dit de bloedsomloop verder kan verstoren.
Beheer de luchtwegen en ademhaling
Shock kan ook invloed hebben op de ademhaling, waardoor de persoon moeite kan hebben met het verkrijgen van voldoende zuurstof. Zorg ervoor dat de luchtwegen vrij zijn en dat de persoon gemakkelijk kan ademen. Als de persoon in shock bewusteloos is, is het belangrijk om de zogenaamde stabiele zijligging toe te passen om te voorkomen dat de luchtwegen blokkeren.In sommige gevallen, zoals bij anafylactische shock (door een allergische reactie), kan het nodig zijn om een epinefrine-injectie toe te dienen als de persoon hiervoor medicatie heeft. Dit kan helpen om de symptomen van de allergische reactie te verlichten en de ademhaling te stabiliseren.
Hydratatie en vochtherstel
Shock kan leiden tot uitdroging en een verlies van vocht, wat de situatie verder kan verergeren. Als de persoon bij bewustzijn is en in staat is om te slikken, kan het nuttig zijn om kleine hoeveelheden water te geven om het vochtpeil aan te vullen. Vermijd echter het geven van te veel vloeistof, aangezien dit kan leiden tot aspiratie of een verhoogde belasting van het hart bij bepaalde soorten shock, zoals cardiogene shock.In medische omgevingen wordt vaak intraveneuze (IV) vloeistoftherapie toegediend om snel het vloeistofniveau in het lichaam te herstellen. Dit helpt om de bloeddruk te stabiliseren en de vitale organen van voldoende zuurstof te voorzien.
Zorg voor rust en geruststelling
Shock kan zowel fysiek als emotioneel traumatisch zijn voor de patiënt. Het is belangrijk om de patiënt gerust te stellen en kalm te houden terwijl je wacht op medische hulp. Stress en paniek kunnen de situatie verergeren, zowel voor de patiënt als voor de omgeving. Het aanbieden van rustige, geruststellende woorden kan helpen om de angst van de patiënt te verlichten en het herstelproces te ondersteunen.Zorg ervoor dat de omgeving rustig en comfortabel is. Vermijd te veel mensen om de patiënt heen, omdat dit onnodige afleiding en druk kan veroorzaken. Geef de patiënt het gevoel dat ze in goede handen zijn, zelfs als de situatie ernstig lijkt.
Langdurige zorg en opvolging
Na de acute fase van shock zal de patiënt waarschijnlijk intensieve medische zorg en monitoring nodig hebben. Dit kan ziekenhuisopname en langdurige zorg omvatten, afhankelijk van de oorzaak en de ernst van de shock. Het is essentieel om medische instructies op te volgen voor herstel en preventie van herhaalde episodes van shock.Langdurige zorg kan ook revalidatie en fysiotherapie omvatten, vooral als de patiënt een langdurige ziekenhuisopname heeft gehad. Het herstelproces kan weken tot maanden duren, afhankelijk van de oorzaak van de shock en de algehele gezondheid van de patiënt.
Als de shock het gevolg was van een chronische aandoening, zoals hartfalen of infectie, kan het nodig zijn om het behandelplan aan te passen om herhaling van shock te voorkomen. Het monitoren van vitale functies en het aanpassen van medicatie kunnen helpen om de algehele gezondheid van de patiënt te verbeteren en het risico op herhaalde episodes te minimaliseren.
Misvattingen rond shock
Shock is een ernstige medische toestand waarbij het lichaam niet in staat is om voldoende bloed naar vitale organen te pompen. Het kan leiden tot ernstige complicaties en zelfs de dood als het niet snel wordt behandeld. Er zijn echter verschillende misvattingen over shock, wat kan leiden tot verwarring en vertraging in de juiste zorg.Shock is hetzelfde als flauwvallen
Hoewel zowel shock als flauwvallen leiden tot een verminderde bloedtoevoer naar de hersenen, zijn ze geen identieke toestanden. Flauwvallen (ook wel syncope genoemd) is vaak tijdelijk en wordt meestal veroorzaakt door een plotselinge daling van de bloeddruk. Shock daarentegen is een veel ernstigere toestand die een veel bredere invloed heeft op het lichaam en onmiddellijke medische aandacht vereist om te voorkomen dat organen beschadigd raken.Shock wordt altijd veroorzaakt door bloedverlies
Hoewel bloedverlies een veelvoorkomende oorzaak van shock is, kunnen er ook andere oorzaken zijn, zoals ernstige infecties (huidinfectie), hartproblemen, of een ernstige allergische reactie. Shock kan ook optreden bij ernstige brandwonden, een zware aanval van astma of trauma, zelfs zonder dat er direct bloedverlies is.Shock kan alleen worden veroorzaakt door lichamelijk trauma
Shock kan verschillende oorzaken hebben die niet noodzakelijk fysiek trauma omvatten. Bijvoorbeeld, infecties (sepsis), ernstige hartziekten, en allergische reacties kunnen allemaal leiden tot shock, zelfs zonder dat er sprake is van letsel of verwonding. De oorzaak van de shock moet altijd snel worden geïdentificeerd om een gerichte behandeling mogelijk te maken.Als iemand in shock is, is er altijd sprake van een lage bloeddruk
Hoewel shock vaak gepaard gaat met een lage bloeddruk, is dit niet altijd het geval. In sommige gevallen, zoals bij sepsis, kan de bloeddruk aanvankelijk normaal of zelfs verhoogd zijn. Het is belangrijk om andere symptomen, zoals verhoogde hartslag, bleekheid of zwakte, in overweging te nemen bij het vaststellen van shock.Shock is altijd onmiddellijk levensbedreigend
Hoewel shock een ernstige medische toestand is, hoeft het niet altijd onmiddellijk levensbedreigend te zijn als het snel wordt herkend en behandeld. Er zijn verschillende vormen van shock, en sommige kunnen effectief worden behandeld met interventies zoals vloeistoftoediening, medicatie of zelfs chirurgie, afhankelijk van de oorzaak. Vroegtijdige behandeling is essentieel om de overlevingskansen te verbeteren.Shock heeft altijd een duidelijk zichtbare oorzaak
Sommige vormen van shock, zoals de zogenaamde cardiogene shock, kunnen zich ontwikkelen zonder dat er een onmiddellijk duidelijke oorzaak is. Dit kan optreden bij hartfalen, waar het hart niet in staat is om effectief bloed te pompen, zonder dat er direct een trauma of verwonding heeft plaatsgevonden. Het is belangrijk dat artsen verschillende mogelijke oorzaken van shock onderzoeken om de juiste behandeling te kunnen starten.Shock is een medische noodsituatie die snel behandeld moet worden. Het is belangrijk om niet te onderschatten dat het verschillende oorzaken kan hebben en dat de symptomen niet altijd voor de hand liggen.