Distributieve shock: Abnormale verdeling van bloedstroom
 Een distributieve shock, ook wel vaatverwijdende shock genoemd, ontstaat wanneer de bloedstroom niet goed verdeeld is in de kleinste bloedvaten (haarvaten of capillairen). Dit leidt tot onvoldoende bloedtoevoer naar de weefsels en organen van het lichaam. Er zijn verschillende soorten distributieve shock, elk met eigen oorzaken en behandelingen. Typische kenmerken zijn een lage bloeddruk en een snelle hartslag. Het is cruciaal om de oorzaak van de shock snel te identificeren en te behandelen om de kans op overleving te vergroten.
Een distributieve shock, ook wel vaatverwijdende shock genoemd, ontstaat wanneer de bloedstroom niet goed verdeeld is in de kleinste bloedvaten (haarvaten of capillairen). Dit leidt tot onvoldoende bloedtoevoer naar de weefsels en organen van het lichaam. Er zijn verschillende soorten distributieve shock, elk met eigen oorzaken en behandelingen. Typische kenmerken zijn een lage bloeddruk en een snelle hartslag. Het is cruciaal om de oorzaak van de shock snel te identificeren en te behandelen om de kans op overleving te vergroten.- Epidemiologie
- Mechanisme
- Oorzaken
- Risicofactoren
- Risicogroepen
- Soorten en oorzaken van distributieve shock
- Anafylactische shock
- Neurogene shock
- Septische shock
- Bijniercrisis
- Systemisch inflammatoir respons syndroom (SIRS)
- Toxisch shocksyndroom
- Geassocieerde symptomen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling van distributieve shock
- Prognose en overleving
- Complicaties
- Preventie
- Praktische tips voor het omgaan met distributieve shock: abnormale verdeling van bloedstroom
- Wat is distributieve shock?
- Herken de symptomen van distributieve shock
- Hoe kun je distributieve shock behandelen?
- Hoe kun je distributieve shock voorkomen?
- Wanneer moet je contact opnemen met een arts?
- Tabel: Behandelopties voor distributieve shock
- Misvattingen rond distributieve shock
- Distributieve shock is altijd het gevolg van bloedverlies
- Distributieve shock is te behandelen met alleen bloedtransfusies
- Alle vormen van distributieve shock zijn hetzelfde
- Symptomen van distributieve shock zijn altijd zichtbaar en duidelijk
- Mensen met distributieve shock hebben altijd een verhoogde hartslag
- Distributieve shock is gemakkelijk te behandelen met medicijnen
- Distributieve shock komt alleen voor bij oudere mensen
Epidemiologie
Algemene epidemiologie van distributieve shockDistributieve shock is een zeldzame, maar potentieel fatale aandoening die zich voordoet wanneer er een misverhouding is tussen het bloedvolume en de capaciteit van de bloedvaten om dit volume te bevatten. Dit resulteert in een verminderde doorbloeding van de vitale organen. De prevalentie varieert afhankelijk van de onderliggende oorzaak van de distributieve shock. Sepsis is de meest voorkomende oorzaak, maar andere vormen, zoals anafylaxie en neurogene shock, komen ook voor. Distributieve shock kan zich snel ontwikkelen en vereist onmiddellijke medische interventie.
Geografische en leeftijdsgebonden variaties
De incidentie van distributieve shock verschilt tussen verschillende landen en bevolkingsgroepen. In ontwikkelde landen is sepsis de grootste oorzaak van distributieve shock, met een hoog aantal gevallen dat wordt gezien bij patiënten in intensivecare-afdelingen. In sommige landen waar toegang tot medische zorg beperkt is, kunnen trauma en infecties een grotere bijdrage leveren aan het aantal gevallen. De incidentie neemt toe met de leeftijd, vooral bij ouderen, die vaak een verzwakt immuunsysteem en onderliggende chronische aandoeningen hebben.
Risicofactoren voor distributieve shock
Distributieve shock kan elke patiënt treffen, maar de risicofactoren zijn divers. Patiënten met verzwakte immuunsystemen, zoals die met kanker of hiv, lopen een verhoogd risico op sepsis en andere vormen van distributieve shock. Andere risicofactoren zijn trauma, ernstige brandwonden, chirurgische ingrepen, en allergische reacties. Patiënten die immuunsuppressieve therapieën ontvangen, hebben eveneens een verhoogd risico op het ontwikkelen van shock.
Mechanisme
Vasodilatatie en verlies van vasculaire toonHet belangrijkste mechanisme bij distributieve shock is de vaatverwijding (vasodilatatie), die het resultaat is van een verstoring van het regulerende mechanisme van de bloedvaten. In sepsis bijvoorbeeld veroorzaken bacteriële toxines een ontstekingsreactie die leidt tot de verwijding van bloedvaten, waardoor het bloedvolume niet effectief door het lichaam wordt gepompt. Dit resulteert in een onvoldoende perfusie van vitale organen, ondanks dat het circulerende bloedvolume normaal of verhoogd is.
Endotheliale disfunctie en verhoogde permeabiliteit
Endotheliale cellen in de bloedvaten spelen een cruciale rol bij het reguleren van de doorlaatbaarheid van de vaatwand. In distributieve shock leidt de ontstekingsreactie tot een beschadiging van het endotheel, waardoor de vaatwand doorlaatbaarder wordt. Dit verhoogt de kans op het lekken van vloeistof uit de bloedvaten naar de omliggende weefsels, wat bijdraagt aan de daling van het effectieve circulerende bloedvolume.
Minder goede reactieve mechanismen
Normaal gesproken, wanneer het lichaam een shock ervaart, probeert het door het vernauwen van de bloedvaten de bloeddruk te verhogen. Bij distributieve shock is dit mechanisme vaak verstoord. De autonome zenuw- en hormonale responsen, zoals de afgifte van adrenaline en aldosteron, worden niet goed gereguleerd, wat bijdraagt aan de verergering van de symptomen.
Oorzaken
SepsisSepsis is de meest voorkomende oorzaak van distributieve shock en ontstaat wanneer een infectie het lichaam overneemt, wat leidt tot een ontstekingsreactie in het hele lichaam. Deze ontstekingsreactie veroorzaakt een grote hoeveelheid mediatoren, zoals cytokinen, die vasodilatatie en verhoogde vasculaire permeabiliteit veroorzaken. De bloeddruk daalt hierdoor dramatisch, wat leidt tot onvoldoende doorbloeding van vitale organen.
Anafylaxie
Anafylaxie is een ernstige allergische reactie die kan leiden tot distributieve shock. Het mechanisme is vergelijkbaar met dat van sepsis, met de afgifte van histamine en andere ontstekingsmediatoren die de bloedvaten verwijden en het circulerende bloedvolume in de weefsels laten lekken. Dit kan snel leiden tot een gevaarlijke daling van de bloeddruk.
Neurogene shock
Neurogene shock ontstaat meestal door een trauma aan het ruggenmerg, waarbij het zenuwstelsel niet in staat is om de vaattonus te reguleren. Dit leidt tot vasodilatatie en een drastische daling van de bloeddruk. Deze vorm van shock is relatief zeldzaam, maar kan zeer ernstig zijn bij patiënten met hoog ruggenmergletsel.
Risicofactoren
Chronische ziektenPatiënten met chronische ziekten zoals hart- of vaatziekten, diabetes, of nierziekte hebben een verhoogd risico op het ontwikkelen van distributieve shock. Deze patiënten kunnen al een verzwakte circulatie hebben, waardoor hun lichaam minder goed in staat is om te reageren op de stressfactoren die shock veroorzaken.
Immuundeficiënties
Patiënten met een verzwakt immuunsysteem, bijvoorbeeld als gevolg van hiv, kankerbehandelingen, of immunosuppressieve therapieën, zijn vatbaarder voor infecties, wat hen een hoger risico op sepsis geeft. Sepsis is een belangrijke oorzaak van distributieve shock.
Trauma en grote operaties
Patiënten die een ernstig trauma hebben meegemaakt of grote operaties ondergaan, lopen een verhoogd risico op distributieve shock. Het verlies van bloed of vloeistoffen kan het circulerende bloedvolume verlagen, terwijl de ontstekingsrespons en de daaropvolgende vasodilatatie bijdragen aan de shock.
Risicogroepen
OuderenOuderen hebben een verhoogd risico op distributieve shock door hun verzwakte immuunsysteem, verminderde vaatgezondheid, en de hogere prevalentie van chronische ziekten. Ze kunnen moeilijker reageren op infecties en andere stressfactoren, wat hun kans op het ontwikkelen van shock verhoogt.
Patiënten met onderliggende infecties
Patiënten die lijden aan infecties zoals longontsteking, urineweginfecties of buikinfecties hebben een verhoogd risico op sepsis en dus op distributieve shock. Dit geldt met name voor mensen die al een verzwakt immuunsysteem hebben of oudere patiënten.
Patiënten die immunosuppressiva gebruiken
Patiënten die immunosuppressieve therapieën gebruiken, zoals na een orgaantransplantatie of bij de behandeling van auto-immuunziekten, hebben een hoger risico op infecties, wat hen kwetsbaarder maakt voor sepsis en distributieve shock.
Soorten en oorzaken van distributieve shock
Distributieve shock ontstaat door overmatige vaatverwijding (vasodilatatie) en een ongecontroleerde verdeling van de bloedstroom. Dit resulteert in onvoldoende weefselperfusie, wat kan leiden tot schade aan vitale organen. Bij anafylactische shock kunnen symptomen optreden door blootstelling aan allergenen of medicijnen / Bron: Stevepb, Pixabay
Bij anafylactische shock kunnen symptomen optreden door blootstelling aan allergenen of medicijnen / Bron: Stevepb, PixabayAnafylactische shock
Anafylaxie is een ernstige en plotselinge allergische reactie die kan leiden tot anafylactische shock. Bij anafylaxie heeft de patiënt vaak een voorgeschiedenis van blootstelling aan een bepaald antigeen, hoewel dit niet altijd het geval is. Dit antigeen veroorzaakt de vorming van IgE-antilichamen die zich hechten aan mestcellen en basofielen. Bij herhaalde blootstelling aan hetzelfde antigeen komt histamine vrij uit deze cellen, wat leidt tot uitgebreide vaatverwijding en lekkage van vloeistof uit de haarvaten. Oorzaken kunnen onder andere allergische reacties op geneesmiddelen of toxines zijn, evenals zware metaalvergiftiging.Neurogene shock
Neurogene shock wordt gekenmerkt door een verminderde sympathische stimulatie, wat resulteert in een verlaagde vaattonus. Dit type shock wordt vaak veroorzaakt door hersentrauma of ruggenmergletsel.Septische shock
Septische shock is de meest voorkomende vorm van distributieve shock en ontstaat door een ernstige infectie, meestal door bacteriën. Echter, ook virussen, schimmels en parasieten kunnen betrokken zijn. De infectieplaatsen die vaak leiden tot septische shock zijn de borstkas, de buik en het urogenitale kanaal. Deze shock ontstaat door een overmatige immuunrespons op de infectie, wat leidt tot een systemische afgifte van cytokines. Deze cytokines veroorzaken vaatverwijding en lekkage van vloeistof uit de haarvaten. Septische shock kan ook leiden tot septische cardiomyopathie, een aandoening van de hartspier die bijdraagt aan de shocktoestand (hartspieraandoening).Bijniercrisis
Een distributieve shock kan ook ontstaan door een bijniercrisis, waarbij er onvoldoende productie van steroïde hormonen is. Oorzaken van bijnierinsufficiëntie die kunnen leiden tot een distributieve shock omvatten:- acute verergering van chronische bijnierinsufficiëntie
- onderdrukking van de bijnierfunctie door toegediende steroïden
- verwijdering of beschadiging van de bijnieren
- hypopituïtarisme (gebrek aan hormonen door de hypofyse)
- metabool falen in de hormoonproductie
Systemisch inflammatoir respons syndroom (SIRS)
Een andere veelvoorkomende oorzaak van distributieve shock is het systemische inflammatoire respons syndroom (SIRS), veroorzaakt door niet-infectieuze aandoeningen zoals pancreatitis (alvleesklierontsteking) en brandwonden.Toxisch shocksyndroom
Het toxisch shocksyndroom wordt veroorzaakt door een infectie met Staphylococcus aureus en groep A streptokokken-exotoxinen. Deze exotoxinen stimuleren de afgifte van cytokines, wat resulteert in vasodilatatie en capillaire lekkage.Geassocieerde symptomen
Verlaagde bloeddrukEen van de meest kenmerkende symptomen van distributieve shock is een aanzienlijke daling van de bloeddruk. Dit kan leiden tot duizeligheid, flauwvallen, en een verhoogd risico op orgaanfalen.
Snelle hartslag
In een poging om het verminderde bloedvolume te compenseren, kan het hart sneller gaan kloppen. Deze tachycardie is een poging van het lichaam om de bloedcirculatie te verbeteren.
Bleke, koude huid
De huid kan bleek en koud aanvoelen als gevolg van de verminderde bloedstroom naar de perifere weefsels. In sommige gevallen kan de huid blauwachtig of verkleurd lijken, wat wijst op onvoldoende zuurstofopname.
Alarmsymptomen
Verlies van bewustzijnVerlies van bewustzijn is een ernstig alarmsymptoom bij distributieve shock en kan wijzen op een kritieke daling van de bloeddruk. Dit vereist onmiddellijke medische interventie.
Snelle ademhaling en cyanose
Een snelle ademhaling en cyanose (blauwe verkleuring van de lippen of huid) kunnen optreden wanneer de zuurstoftoevoer naar de organen en weefsels onvoldoende is. Dit zijn alarmsymptomen die onmiddellijke medische aandacht vereisen.
Ernstige zwakte en vermoeidheid
Ernstige zwakte en vermoeidheid, samen met een verhoogde hartslag en bloeddruk, kunnen wijzen op het begin van distributieve shock. Dit kan voorafgaan aan een meer geavanceerde shocktoestand.
Diagnose en onderzoeken
VraaggesprekDe arts begint met een grondige medische geschiedenis, waarbij informatie van de patiënt zelf, de hulpdiensten, familieleden of andere getuigen wordt verzameld. Het is belangrijk om eventuele allergieën en een geschiedenis van anafylaxie te identificeren. De arts moet ook weten welke medicijnen de patiënt gebruikt, aangezien het gebruik van steroïden en antihypertensiva soms ernstige reacties kan veroorzaken. Veel patiënten hebben een reeds verzwakt immuunsysteem of zijn recentelijk opgenomen in het ziekenhuis, wat kan bijdragen aan het risico van shock.
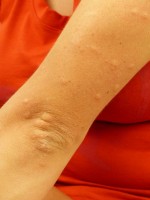 Netelroos kan een aanwijzing zijn voor anafylaxie / Bron: Hans, Pixabay
Netelroos kan een aanwijzing zijn voor anafylaxie / Bron: Hans, PixabayTijdens het lichamelijk onderzoek let de arts op symptomen van infectie zoals kortademigheid, hoesten, koorts, koude rillingen, misselijkheid, braken, buikpijn en pijn bij het plassen. Warme ledematen kunnen wijzen op vaatverwijding. Het is belangrijk om de huid zorgvuldig te onderzoeken op tekenen van infectie, zoals cellulitis (huidinfectie met rode en gezwollen huid), huidzweren of huidabces. Het verschijnen van netelroos kan wijzen op anafylaxie. Een grondig onderzoek van de luchtwegen, ademhaling, hart en circulatie is verder noodzakelijk.
De arts kan de volgende bevindingen doen tijdens het onderzoek:
- een lage zuurstofverzadiging
- een veranderde mentale toestand
- verlaagde bloeddruk
- verminderde urineproductie
- versnelde ademhaling
- versnelde hartslag
- hypothermie (onderkoeling) of hyperthermie (verhoogde lichaamstemperatuur)
 Bloedonderzoek is cruciaal bij het diagnosticeren van distributieve shock / Bron: Frolicsomepl, Pixabay
Bloedonderzoek is cruciaal bij het diagnosticeren van distributieve shock / Bron: Frolicsomepl, PixabayDe arts voert diverse diagnostische onderzoeken uit om de oorzaak van de shock te bevestigen en te evalueren. Dit kan omvatten:
- een ECG (hartfilmpje)
- een echografie
- een urineonderzoek
- een bloedonderzoek
Behandeling van distributieve shock
De behandeling van distributieve shock richt zich op het corrigeren van de onderliggende oorzaak en het stabiliseren van de bloeddruk. Vloeistoftoediening via een ader (intraveneus) is vaak de eerste stap. Daarnaast kunnen vasoactieve geneesmiddelen worden toegediend, zoals vasopressoren en inotropen. Hydrocortison kan worden toegepast bij patiënten bij wie de lage bloeddruk niet reageert op vochtbehandeling en vasopressoren, wat kan wijzen op bijnierinsufficiëntie. Bij patiënten met septische shock worden antimicrobiële geneesmiddelen toegediend om de infectie te bestrijden. In sommige gevallen is chirurgische ingreep nodig, bijvoorbeeld bij necrotiserende fasciitis (weefselversterf door een vleesetende bacterie), cholangitis (ontsteking van de galwegen met koorts en buikpijn), een abces, darmischemie of geïnfecteerde medische hulpmiddelen. Bij anafylactische shock is de behandeling met epinefrine (adrenaline) cruciaal. Alcoholgebruik kan de overlevingskansen beïnvloeden / Bron: Jarmoluk, Pixabay
Alcoholgebruik kan de overlevingskansen beïnvloeden / Bron: Jarmoluk, PixabayPrognose en overleving
Een snelle behandeling is essentieel voor een betere overlevingskans. Septische shock is vaak geassocieerd met hoge mortaliteit en is een van de belangrijkste niet-cardiale doodsoorzaken op de intensivecare-afdeling. Andere factoren die het sterfterisico verhogen zijn:- alcoholgebruik
- infecties door Pseudomonas (bacteriële infecties bij verzwakte patiënten)
- oudere leeftijd
- een slechte functionele status voorafgaand aan de shock
- verhoogd serumlactaat
- verzwakt immuunsysteem
- positieve bloedkweken
Patiënten die goed reageren op de vochttoediening en geen orgaanfalen vertonen, hebben doorgaans een gunstige prognose.
Complicaties
OrgaanfalenEen van de meest ernstige complicaties van distributieve shock is orgaanfalen. Dit kan de nieren, lever, longen en het hart beïnvloeden. Indien niet tijdig behandeld, kan dit leiden tot meervoudig orgaanfalen, wat fataal kan zijn.
Infectie en sepsis
Sepsis kan zelf een complicatie zijn van distributieve shock, vooral bij patiënten met een reeds verzwakt immuunsysteem. Het kan de shock verder verergeren en de prognose verslechteren.
Longoedeem
Longoedeem, of vochtophoping in de longen, kan optreden als gevolg van distributieve shock. Het verhindert de efficiënte uitwisseling van zuurstof en kooldioxide in de longen en kan leiden tot ademhalingsproblemen.
Preventie
Vroege herkenning van risicofactorenVroege herkenning en behandeling van risicofactoren voor distributieve shock, zoals infecties en chronische ziekten, kunnen helpen om het risico te verminderen. Dit omvat de vaccinatie tegen veelvoorkomende infecties en het zorgvuldig beheren van onderliggende aandoeningen.
Optimalisatie van medische zorg
Het optimaliseren van medische zorg, inclusief het gebruik van antibiotica bij sepsis en de juiste behandeling van allergieën en trauma, kan het risico op het ontwikkelen van distributieve shock verminderen. Vroege interventie en snelle toegang tot intensivecarezorg zijn cruciaal voor de prognose.
Aanpassingen in de therapie
Bij patiënten die vatbaar zijn voor distributieve shock, zoals ouderen of patiënten met een verzwakt immuunsysteem, kunnen medicatiewijzigingen en therapieën die het immuunsysteem versterken, een preventieve rol spelen in het verminderen van de incidentie van shock.
Praktische tips voor het omgaan met distributieve shock: abnormale verdeling van bloedstroom
Distributieve shock is een medische aandoening waarbij er een abnormale verdeling van de bloedstroom in het lichaam plaatsvindt. Dit kan leiden tot een verminderde bloedtoevoer naar vitale organen, wat ernstige gevolgen kan hebben voor je gezondheid. Het is belangrijk om distributieve shock snel te herkennen en tijdig te behandelen. In dit artikel geven we praktische tips voor het omgaan met deze aandoening en het minimaliseren van de risico’s.Wat is distributieve shock?
Distributieve shock ontstaat wanneer de bloedvaten in het lichaam verwijden, waardoor er onvoldoende bloed naar vitale organen wordt gepompt. Dit kan gebeuren als gevolg van verschillende oorzaken, zoals een ernstige allergische reactie (anafylaxie), infecties (sepsis), of neuromusculaire problemen die de bloedvaten verwijden. Als gevolg hiervan kan het lichaam niet voldoende zuurstof en voedingsstoffen naar de weefsels transporteren, wat kan leiden tot orgaanfalen.Er zijn verschillende vormen van distributieve shock, afhankelijk van de onderliggende oorzaak. Bij sepsis bijvoorbeeld, leidt een infectie tot een abnormale reactie van het immuunsysteem, wat de bloedvaten verwijdt en de bloeddruk verlaagt. Bij anafylaxie kan een allergische reactie dezelfde effecten veroorzaken.
Herken de symptomen van distributieve shock
Distributieve shock kan zich snel ontwikkelen, en het is cruciaal om de symptomen tijdig te herkennen. De meest voorkomende tekenen van distributieve shock zijn onder andere:- Een lage bloeddruk die niet reageert op normale behandelingen
- Snelle hartslag (tachycardie)
- Bleke of koude huid
- Duizeligheid of flauwvallen
- Moeilijk ademhalen of kortademigheid
- Verwardheid of bewustzijnsverlies
Als je of iemand anders deze symptomen ervaart, is het van essentieel belang om onmiddellijk medische hulp in te schakelen. Tijdige behandeling kan het verschil maken tussen herstel en ernstige complicaties.
Hoe kun je distributieve shock behandelen?
De behandeling van distributieve shock richt zich op het stabiliseren van de bloedcirculatie en het verbeteren van de zuurstoftoevoer naar de vitale organen. Er zijn verschillende stappen die genomen kunnen worden om deze aandoening te behandelen:- Zorg voor voldoende zuurstof: Een van de eerste maatregelen bij distributieve shock is het toedienen van zuurstof. Dit helpt de organen te voorzien van de benodigde zuurstof, vooral als er een onvoldoende bloedtoevoer is. Het kan nodig zijn om zuurstof via een masker of een beademingsapparaat toe te dienen, afhankelijk van de ernst van de situatie.
- Vloeistoftoediening: Een andere belangrijke stap in de behandeling is het toedienen van vloeistoffen. Dit kan via intraveneuze (IV) infusie gebeuren. Het doel van deze vloeistoftoediening is om het circulerende bloedvolume te verhogen, zodat de bloeddruk kan worden gestabiliseerd en de bloedstroom naar de organen hersteld wordt.
- Medicatie om de bloeddruk te verhogen: In sommige gevallen kan het nodig zijn om medicijnen toe te dienen die de bloeddruk verhogen, zoals vasopressoren. Deze medicijnen zorgen ervoor dat de bloedvaten zich vernauwen, wat helpt om de bloeddruk te verhogen en de bloedstroom naar vitale organen te verbeteren.
- Behandeling van de onderliggende oorzaak: Naast het stabiliseren van de bloedcirculatie, is het belangrijk om de onderliggende oorzaak van de distributieve shock te behandelen. Dit kan variëren van het toedienen van antibiotica voor een infectie (bij sepsis) tot het behandelen van een allergische reactie met epinefrine (bij anafylaxie). Het aanpakken van de oorzaak is essentieel om het herstel te bevorderen en te voorkomen dat de shock terugkeert.
Hoe kun je distributieve shock voorkomen?
Hoewel distributieve shock in veel gevallen niet volledig te voorkomen is, zijn er verschillende maatregelen die je kunt nemen om het risico op het ontwikkelen van deze aandoening te verkleinen:- Beheer infecties snel en effectief: Infecties zijn een veelvoorkomende oorzaak van distributieve shock, vooral bij sepsis. Het is belangrijk om infecties tijdig te behandelen met antibiotica en andere geschikte medicatie. Zorg ervoor dat je goed voor jezelf zorgt, je handen regelmatig wast en contact met besmette mensen vermijdt, vooral als je een verzwakt immuunsysteem hebt.
- Vermijd allergische reacties: Als je bekend bent met allergieën, is het essentieel om je blootstelling aan allergenen te vermijden. Zorg ervoor dat je altijd een epinefrine auto-injector bij je hebt als je gevoelig bent voor ernstige allergische reacties (anafylaxie). In geval van een allergische reactie is snel handelen noodzakelijk.
- Regelmatige controle van medische aandoeningen: Als je lijdt aan een aandoening die het risico op distributieve shock verhoogt, zoals een hart- of vaatziekte, zorg dan voor regelmatige medische controles. Het goed beheren van je gezondheid en het tijdig behandelen van complicaties kan helpen om de kans op shock te verkleinen.
Wanneer moet je contact opnemen met een arts?
Als je symptomen van distributieve shock ervaart, is het essentieel om onmiddellijk contact op te nemen met een arts of spoedeisende hulp. Distributieve shock kan snel verergeren en ernstige gevolgen hebben, dus het is belangrijk om snel medische hulp te krijgen. Als je een onderliggende aandoening hebt die het risico op shock verhoogt, zorg dan voor regelmatige controleafspraken bij je arts om mogelijke problemen vroegtijdig op te sporen en te behandelen.Tabel: Behandelopties voor distributieve shock
Deze tabel biedt een overzicht van de belangrijkste behandelingen voor distributieve shock, afhankelijk van de onderliggende oorzaak en de ernst van de aandoening.| Behandeling | Oorzaak van shock | Doel van behandeling | Toepassing |
|---|---|---|---|
| Zuurstoftherapie | Algemeen | Verhogen van zuurstoftoevoer naar organen | Toedienen van zuurstof via masker of beademingsapparaat |
| Vloeistoftoediening | Algemeen | Verhogen van bloedvolume en stabiliseren van bloeddruk | Intravenieuze vloeistoffen om circulerend bloedvolume te herstellen |
| Vasopressoren | Sepsis, anafylaxie | Verhogen van bloeddruk door vernauwen van bloedvaten | Medicijnen zoals norepinefrine of dopamine |
| Antibiotica | Sepsis | Behandeling van infectie die shock veroorzaakt | Intravenieuze toediening van breed-spectrum antibiotica |
| Epinefrine | Anafylaxie | Behandeling van ernstige allergische reacties | Injectie van epinefrine bij allergische reacties |