Polymyalgia rheumatica: Ontstekingsziekte aan spieren
 Polymyalgia rheumatica is een reumatische auto-immuunaandoening die voornamelijk bij oudere volwassenen voorkomt. De aandoening kenmerkt zich door ontsteking van de spieren en soms de slagaders. Dit leidt tot pijn en stijfheid in de schouder- en bekkengordel, met name in de ochtend. Hoewel een medicamenteuze behandeling doorgaans snel verlichting biedt, zijn er mogelijke complicaties, zowel door medicijngebruik als door ontsteking van de slagaders. Een zorgvuldige medische opvolging is essentieel. De symptomen verdwijnen vaak na enkele jaren.
Polymyalgia rheumatica is een reumatische auto-immuunaandoening die voornamelijk bij oudere volwassenen voorkomt. De aandoening kenmerkt zich door ontsteking van de spieren en soms de slagaders. Dit leidt tot pijn en stijfheid in de schouder- en bekkengordel, met name in de ochtend. Hoewel een medicamenteuze behandeling doorgaans snel verlichting biedt, zijn er mogelijke complicaties, zowel door medicijngebruik als door ontsteking van de slagaders. Een zorgvuldige medische opvolging is essentieel. De symptomen verdwijnen vaak na enkele jaren.- Synoniemen
- Epidemiologie van polymyalgia rheumatica
- Oorzaken: Auto-immuunaandoening
- Symptomen en klachten
- Pijn en stijfheid in schouders en heupen
- Giant cell arteritis
- Diagnose en onderzoeken
- Behandeling via medicijnen en fysieke inspanning
- Medicijnen
- Fysieke inspanning
- Prognose van polymyalgia rheumatica
- Complicaties door corticosteroïden en giant cell arteritis
- Langdurig gebruik van corticosteroïden
- Giant cell arteritis
- Preventie
- Praktische tips voor het omgaan met polymyalgia rheumatica
- Pijn en stijfheid verminderen
- Regelmatig overleg met je arts
- Ontstekingsremmend eten
- Omgaan met vermoeidheid
- Misvattingen rond polymyalgia rheumatica
- Polymyalgia rheumatica is een vorm van artritis.
- Alleen ouderen kunnen polymyalgia rheumatica krijgen.
- Polymyalgia rheumatica veroorzaakt altijd hevige pijn.
- Bloedonderzoek kan polymyalgia rheumatica altijd vaststellen.
- Corticosteroïden genezen polymyalgia rheumatica volledig.
- Polymyalgia rheumatica heeft geen invloed op andere organen.
- Gezonde voeding heeft geen invloed op polymyalgia rheumatica.
Synoniemen
Polymyalgia rheumatica (PMR) kent verschillende alternatieve benamingen, zoals:- Het syndroom van Forestier
- Ontstekingsreuma
- Polymyalgia arteriitica
- Spierreuma (een term die vaak in de volksmond wordt gebruikt)
Epidemiologie van polymyalgia rheumatica
Polymyalgia rheumatica komt jaarlijks voor bij ongeveer 59 op de 100.000 mensen ouder dan vijftig jaar. De aandoening komt vooral voor bij blanke vrouwen en is de meest voorkomende inflammatoire aandoening bij ouderen. De ziekte verschijnt zelden bij mensen jonger dan vijftig jaar. De meeste patiënten worden getroffen rond de zeventigste levensjaar.Oorzaken: Auto-immuunaandoening
Polymyalgia rheumatica is een auto-immuunaandoening waarbij het immuunsysteem de eigen bindweefsels aanvalt, wat leidt tot ontsteking van de spieren en sporadisch van de slagaders. De exacte oorzaak van deze auto-immuunziekte is nog niet volledig begrepen. Het wordt vermoed dat de aandoening kan ontstaan na een ontsteking in de bursae (slijmbeurzen), wat kan leiden tot uitstralingspijn naar andere lichaamsdelen. Als de ontsteking aanwezig is in de schouder- en heupspieren, kan deze voelbaar zijn in de bovenarmen en dijen. Er wordt ook gesuggereerd dat de aandoening een gevolg kan zijn van een infectie, maar aanvullend onderzoek is nodig om deze hypothese te bevestigen (anno augustus 2024).Symptomen en klachten
Pijn en stijfheid in schouders en heupen
De ontsteking bij polymyalgia rheumatica leidt tot uitgebreide spierstijfheid en spierpijn aan beide zijden van het lichaam, met name in de schoudergordel en de heupgordel (billen, heupen, dijen), evenals in de nek en bovenarmen. De symptomen ontstaan vaak snel, binnen enkele dagen tot weken. Pijn en stijfheid zijn meestal het ergst in de ochtend en verbeteren vaak gedurende de dag. Dit kan praktische problemen veroorzaken, zoals moeite met het aankleden of het borstelen van het haar, en het opstaan vanuit een zittende positie kan pijnlijk zijn. De symptomen verergeren vaak na perioden van inactiviteit.Andere vaak voorkomende symptomen zijn onder andere:
- Een depressie
- Een verminderde eetlust
- Zwelling van de handen, onderarmen en soms de voeten (zeldzaam)
- Gewichtsverlies
- Het carpaal tunnel syndroom (tintelingen en zwakte in hand, pols en arm)
- Koorts
- Slaapstoornissen
- Vermoeidheid en gebrek aan energie
- Zwakte
Giant cell arteritis
Ongeveer 5-15 procent van de patiënten met polymyalgia rheumatica ontwikkelt 'giant cell arteritis', ook bekend als temporale arteritis. Deze aandoening veroorzaakt ontsteking van de bloedvaten (vasculitis), meestal in de slagaders van de hoofdhuid en het hoofd. Onbehandeld kan giant cell arteritis leiden tot verlies van het gezichtsvermogen.Symptomen van giant cell arteritis zijn onder andere:
- Aangezichtspijn
- Verlies van eetlust
- Eenzijdige hoofdpijn, vooral rond de slaap
- Gevoeligheid van de hoofdhuid
- Griepachtige symptomen
- Kaakpijn bij het eten
- Keelpijn
- Koorts
- Tongpijn
- Vermoeidheid
- Visuele veranderingen zoals tijdelijk wazig gezichtsvermogen, dubbelzien of blindheid
Diagnose en onderzoeken
 Een bloedonderzoek is noodzakelijk voor de diagnose / Bron: Frolicsomepl, Pixabay
Een bloedonderzoek is noodzakelijk voor de diagnose / Bron: Frolicsomepl, PixabayDe diagnose van polymyalgia rheumatica kan klinisch uitdagend zijn, maar diverse onderzoeken helpen bij het uitsluiten van andere ziekten en bevestigen van de diagnose. Na een gedetailleerd gesprek met de patiënt en lichamelijk onderzoek volgt meestal een volledig bloedonderzoek. Bij ontstekingsziekten wordt een verhoogde bezinkingssnelheid (BSE) van de rode bloedcellen waargenomen. Indien er vermoeden bestaat van giant cell arteritis, voert de arts een biopsie van de temporale ader uit om de diagnose te bevestigen.
Differentiële diagnose
Er zijn diverse aandoeningen met symptomen die lijken op die van polymyalgia rheumatica. Röntgenfoto's kunnen helpen om aandoeningen die de botten of gewrichten aantasten te onderscheiden van spierproblemen. Differentiële diagnoses zijn onder andere:
- Fibromyalgie (chronische aandoening met pijn en vermoeidheid)
- Hypothyreoïdie (traag werkende schildklier)
- Polymyositis (auto-immuunaandoening met spierzwakte)
- Reumatoïde artritis (ontsteking van gewrichten en organen)
- Systemische lupus erythematosus (auto-immuunziekte)
- Ziekte van Kahler (kanker in plasmacellen met botpijn) of andere vormen van kanker
Behandeling via medicijnen en fysieke inspanning
De behandeling van polymyalgia rheumatica begint meestal direct na de diagnose en omvat medicatie in combinatie met fysieke inspanningen. Medicijnen kunnen de symptomen verlichten / Bron: Stevepb, Pixabay
Medicijnen kunnen de symptomen verlichten / Bron: Stevepb, PixabayMedicijnen
De behandeling bestaat vaak uit corticosteroïden zoals prednison, die krachtige ontstekingsremmers zijn. Regelmatige bloedonderzoeken zijn noodzakelijk om de reactie op de behandeling te volgen. De meeste patiënten ervaren snelle verlichting van symptomen met corticosteroïden. In sommige gevallen kan aanvullend gebruik van medicijnen zoals methotrexaat of azathioprine nodig zijn, waarbij de steroïdencursus geleidelijk wordt afgebouwd. Het doel is om de laagst mogelijke dosis corticosteroïden te gebruiken om symptomen onder controle te houden, aangezien langdurig gebruik van hoge doses kan leiden tot complicaties. Bij milde gevallen kunnen NSAID's zoals ibuprofen en naproxen worden voorgeschreven.Fysieke inspanning
Regelmatige lichaamsbeweging, met voldoende rustperiodes, is aanbevolen om de functie en het bewegingsbereik van de spieren te behouden. Activiteiten zoals wandelen, fietsen en zwemmen zijn nuttig voor patiënten met polymyalgia rheumatica.Prognose van polymyalgia rheumatica
De symptomen van polymyalgia rheumatica verdwijnen vaak na enkele jaren, hoewel de ziekte in sommige gevallen tot maximaal vijf jaar kan aanhouden. De meeste patiënten ervaren binnen twee jaar verlichting van de klachten door medicamenteuze behandeling.Complicaties door corticosteroïden en giant cell arteritis
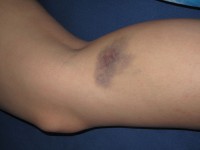 Langdurig gebruik van corticosteroïden kan leiden tot complicaties zoals blauwe plekken / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)
Langdurig gebruik van corticosteroïden kan leiden tot complicaties zoals blauwe plekken / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)Langdurig gebruik van corticosteroïden
Complicaties van langdurig gebruik van corticosteroïden kunnen onder andere zijn:- Agitatie
- Angst
- Blauwe plekken
- Broze botten (botontkalking)
- Cataract (vertroebeling van de ooglens)
- Een dunner wordende huid
- Gewichtstoename
- Hoge bloeddruk (hypertensie)
- Verhoogde bloedsuikerspiegel (hyperglykemie)
- Giant cell arteritis
- Slapeloosheid
Om complicaties van langdurig gebruik van corticosteroïden te voorkomen, kan de arts aanvullende medicijnen voorschrijven zoals:
- Calciumsupplementen en vitamine D-supplementen (indien nodig)
- Medicijnen tegen botontkalking
- Maagbeschermers
Giant cell arteritis
Bij aanwezigheid van giant cell arteritis kunnen de volgende complicaties optreden:- Blindheid
- Vorming van een aneurysma (uitstulping van een slagader)
- Bloedvatvernauwing (vasoconstrictie)
Preventie
Het voorkomen van polymyalgia rheumatica zelf is momenteel niet mogelijk, omdat de exacte oorzaken en risicofactoren nog niet volledig begrepen zijn. Echter, het nemen van enkele voorzorgsmaatregelen kan helpen bij het verminderen van complicaties en het bevorderen van een betere gezondheid:[LIST]
Regelmatige medische controle: Volg regelmatig medische controles en bloedonderzoeken om vroegtijdig complicaties door medicijngebruik te detecteren.
Gezonde levensstijl: Een gezonde levensstijl, inclusief een evenwichtig voedingspatroon en regelmatige lichaamsbeweging, kan helpen om de algemene gezondheid te verbeteren en mogelijke bijwerkingen van de medicatie te verminderen.
Medicatie nauwkeurig volgen: Volg de voorschriften van uw arts nauwkeurig op en bespreek eventuele bijwerkingen of zorgen die u heeft over de medicatie.
Preventieve medicatie: Indien aanbevolen door uw arts, gebruik preventieve medicatie zoals calciumsupplementen en maagbeschermers om complicaties van corticosteroïden te voorkomen.
Alert op symptomen van giant cell arteritis: Wees alert op symptomen van giant cell arteritis, zoals hoofdpijn, gezichtsverlies of kaakpijn, en zoek onmiddellijk medische hulp indien deze symptomen optreden.
Het volgen van deze preventieve maatregelen kan helpen bij het minimaliseren van de risico's en complicaties geassocieerd met polymyalgia rheumatica en de behandeling ervan.