Spierpijn: Oorzaken van pijn aan spieren (pijnlijke spieren)
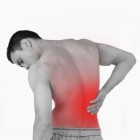 Vrijwel iedereen krijgt op een bepaald moment in het leven te maken met spierpijn (myalgie). Dit kan zowel één enkele spier als meerdere spieren, evenals ligamenten, pezen en fascia (peesvliezen die de spieren bedekken), betreffen. Spierpijn kan ontstaan door een breed scala aan aandoeningen, infecties en omgevingsfactoren. Vaak worden spieren pijnlijk door spanning, letsel of overmatig gebruik. Afhankelijk van de oorzaak kunnen er naast spierpijn ook andere symptomen optreden. Hoewel er diverse zelfzorgmaatregelen mogelijk zijn bij spierpijn, is het verstandig om medisch advies in te winnen wanneer bepaalde alarmsymptomen zich voordoen. De professionele behandeling en prognose hangen sterk af van de ernst en de onderliggende oorzaak van de spierpijn.
Vrijwel iedereen krijgt op een bepaald moment in het leven te maken met spierpijn (myalgie). Dit kan zowel één enkele spier als meerdere spieren, evenals ligamenten, pezen en fascia (peesvliezen die de spieren bedekken), betreffen. Spierpijn kan ontstaan door een breed scala aan aandoeningen, infecties en omgevingsfactoren. Vaak worden spieren pijnlijk door spanning, letsel of overmatig gebruik. Afhankelijk van de oorzaak kunnen er naast spierpijn ook andere symptomen optreden. Hoewel er diverse zelfzorgmaatregelen mogelijk zijn bij spierpijn, is het verstandig om medisch advies in te winnen wanneer bepaalde alarmsymptomen zich voordoen. De professionele behandeling en prognose hangen sterk af van de ernst en de onderliggende oorzaak van de spierpijn.- Epidemiologie van spierpijn
- Mechanisme van spierpijn
- Spiervermoeidheid en overbelasting
- Lactaatvorming en verzuring
- Spierkrampen
- Spierbeschadiging door letsel
- Chronische aandoeningen van de spieren
- Oorzaken: Aandoeningen die pijnlijke spieren kunnen veroorzaken
- Auto-immuunziekten
- Bindweefselaandoeningen
- Chronisch vermoeidheidssyndroom
- Claudicatio intermittens
- Dystonie
- Fibromyalgie
- Hartinfarct
- Hiv/aids
- Hypotonie
- Hypovitaminose D
- Infecties
- Inspanningsintolerantie
- Mastocytose
- Osteomalacie
- Overtraining syndroom
- Perifere neuropathie
- RSI - Repetitive Strain Injury
- Rhabdomyolyse
- Stofwisselingsziekten
- Syndroom van Guillain-Barré
- Vitamine B12-tekort
- Ziekte van Lyme
- Omgevingsfactoren die kunnen leiden tot spierpijn
- Belasting op spieren
- Medicatie
- Omgevingsfactoren
- Stress
- Temperatuur
- Verkeerslawaai
- Risicofactoren van pijn aan spieren
- Risicogroepen
- Atleten en actieve personen
- Ouderen
- Mensen met onderliggende gezondheidsproblemen
- Mensen die onvoldoende opwarming en afkoeling doen
- Patiënten met een sedentair leven
- Mensen met onjuiste houding of bewegingstechnieken
- Symptomen van spierpijn
- Alarmsymptomen
- Diagnose en onderzoeken
- Zelfzorg bij myalgie
- Professionele medische zorg bij spierpijn
- Prognose
- Complicaties van spierpijn
- Preventie van pijnlijke spieren
- Praktische tips voor het omgaan met spierpijn
- Gebruik pijnstillers om de pijn te verlichten
- Breng warmte of kou aan
- Rust en herstel zijn essentieel
- Zorg voor een goed post-workout herstel
- Blijf in beweging met lichte oefeningen
- Zorg voor een goede houding
- Gebruik massage of foamrolling
- Let op je voeding en hydratatie
- Raadpleeg een arts als de pijn aanhoudt
- Voorkom spierpijn met een goede warming-up en cooling-down
- Misvattingen rond spierpijn
- Spierpijn is altijd het gevolg van overbelasting
- Spierpijn kan niet worden verlicht zonder medicijnen
- Spierpijn is altijd een teken van ernstige schade aan de spieren
- Spierpijn gaat altijd vanzelf over zonder behandeling
- Spierpijn is alleen een probleem voor atleten
- Spierpijn wordt altijd veroorzaakt door een spierblessure
- Er is geen relatie tussen spierpijn en voeding
- Rust is de enige manier om spierpijn te verlichten
Epidemiologie van spierpijn
Spierpijn is een veelvoorkomend symptoom dat mensen van alle leeftijden en achtergronden kan treffen. De epidemiologie van spierpijn varieert echter afhankelijk van verschillende factoren zoals leeftijd, geslacht, activiteitenniveau en onderliggende gezondheidsproblemen.Prevalentie van spierpijn
Studies tonen aan dat spierpijn een van de meest voorkomende klachten is in de algemene bevolking. Het wordt geschat dat tussen de 20% en 30% van de volwassenen in een bepaalde periode spierpijn ervaart. Dit percentage kan hoger zijn onder specifieke populaties, zoals atleten of mensen die fysiek zwaar werk verrichten, waarbij de prevalentie kan oplopen tot 50% of meer.
Leeftijdsgerelateerde verschillen
Leeftijd speelt een belangrijke rol bij de frequentie van spierpijn. Jongeren, vooral atleten, kunnen spierpijn ervaren als gevolg van overbelasting of blessures. Bij ouderen daarentegen is spierpijn vaak gerelateerd aan degeneratieve aandoeningen zoals artritis of spierschade door veroudering. Onderzoek toont aan dat oudere volwassenen vaker chronische spierpijn rapporteren, wat kan bijdragen aan een verminderde levenskwaliteit.
Geslacht en spierpijn
Er zijn ook verschillen in de frequentie van spierpijn tussen mannen en vrouwen. Vrouwen rapporteren vaak hogere niveaus van spierpijn dan mannen, wat kan worden toegeschreven aan hormonale schommelingen, vooral rond de menstruatiecyclus, en verschillen in spiermassa en -structuur. Vrouwen zijn ook meer geneigd om chronische pijnsyndromen, zoals fibromyalgie, te ontwikkelen, die zich manifesteren als wijdverspreide spierpijn.
Invloed van levensstijl en activiteitenniveau
Levensstijl en activiteitenniveau hebben ook een significante impact op de prevalentie van spierpijn. Mensen die regelmatig aan fysieke activiteit doen, zoals sporters, kunnen spierpijn ervaren na intensieve training of blessures. Aan de andere kant kunnen sedentaire levensstijlen ook leiden tot spierpijn door zwakte en stijfheid. Het is opmerkelijk dat spierpijn als gevolg van sedentaire levensstijl vaak wordt gerapporteerd door mensen met een zittend beroep.
Geografische variaties
Geografische verschillen kunnen ook van invloed zijn op de prevalentie van spierpijn. Bepaalde culturen of regio's kunnen hogere of lagere niveaus van spierpijn rapporteren, afhankelijk van hun levensstijl, werkgewoonten en toegang tot gezondheidszorg. Dit kan bijdragen aan variaties in rapportage en diagnose van spierpijn.
Mechanisme van spierpijn
Spierpijn ontstaat wanneer de spiervezels worden belast, beschadigd of geïrriteerd. Dit kan leiden tot ontstekingen, spierspanning, en chemische veranderingen in de spiercellen, wat pijn veroorzaakt. Er zijn verschillende mechanismen die spierpijn kunnen verklaren:Spiervermoeidheid en overbelasting
Na een periode van intensieve fysieke activiteit, vooral wanneer de spieren niet gewend zijn aan de belasting, kunnen kleine scheurtjes in de spiervezels ontstaan. Dit wordt vaak aangeduid als 'vertraagde spierpijn' (DOMS, delayed onset muscle soreness). De scheurtjes veroorzaken ontstekingen, wat leidt tot pijn en stijfheid. Deze pijn komt meestal pas 12 tot 48 uur na de activiteit opzetten.Lactaatvorming en verzuring
Wanneer de spieren tijdens zware inspanning meer energie nodig hebben dan het zuurstofaanbod kan leveren, kan het lichaam overgaan op anaerobe stofwisseling. Dit resulteert in de productie van melkzuur (lactaat), wat zich in de spieren ophoopt en een branderig gevoel kan veroorzaken. Dit proces is tijdelijk en verdwijnt vaak na rust.Spierkrampen
Spierkrampen ontstaan wanneer een spier plotseling en onwillekeurig samentrekt en zich niet goed kan ontspannen. Dit kan leiden tot acute, intense pijn. Krampen kunnen worden veroorzaakt door uitdroging, elektrolytenonbalans, overbelasting, of een slechte doorbloeding.Spierbeschadiging door letsel
Bij een blessure, zoals een verrekking, verstuiking, of scheuring van de spier, kunnen de spiervezels ernstig worden beschadigd. Dit veroorzaakt acute pijn en vaak zwelling of blauwe plekken. Spierblessures kunnen variëren van mild tot ernstig en vereisen soms medische behandeling.Chronische aandoeningen van de spieren
Bij chronische aandoeningen, zoals fibromyalgie of spierontstekingen (myositis), kunnen de spieren constant pijn doen. Bij deze aandoeningen is de pijn vaak wijdverspreid en kan het verergeren bij bepaalde activiteiten of zonder duidelijke reden.Oorzaken: Aandoeningen die pijnlijke spieren kunnen veroorzaken
Spierpijn kan ook wijzen op een onderliggende infectie of aandoening. In dergelijke gevallen kunnen patiënten last krijgen van systemische spierpijn, waarbij pijn door het hele lichaam ervaren wordt.Auto-immuunziekten
Auto-immuunziekten kunnen leiden tot myalgie. Bij deze ziekten valt het immuunsysteem het eigen lichaam aan, wat leidt tot ontsteking van de spieren en gewrichten, resulterend in zwelling en pijn.- Dermatomyositis (kenmerkt zich door huiduitslag en spierproblemen)
- Multiple sclerose
- Polymyositis: veroorzaakt ernstige pijn en spierzwakte
- Reumatoïde artritis (ontsteking van gewrichten en organen)
- Spierreuma
- Systemische lupus erythematosus
Bindweefselaandoeningen
Bindweefselaandoeningen kunnen ook spierpijn veroorzaken. Enkele voorbeelden zijn:- Ehlers-Danlos-syndroom (kenmerkt zich door overmatig flexibele gewrichten, elastische en beschadigbare huid, en afwijkingen aan de bloedvaten)
- Stickler-syndroom
- Systemische lupus erythematosus
Chronisch vermoeidheidssyndroom
Het chronisch vermoeidheidssyndroom (CVS) is een complexe aandoening gekenmerkt door aanhoudende vermoeidheid die niet verbetert met rust en niet kan worden verklaard door een medische aandoening. Dit syndroom gaat vaak gepaard met spierpijn, gewrichtspijn, en andere symptomen zoals geheugenproblemen en slaapproblemen. De exacte oorzaak van CVS is onbekend, maar het kan verband houden met infecties, immunologische dysfunctie, en psychologische factoren. Spierpijn bij CVS wordt vaak beschreven als een branderigheid of doffe pijn, die de dagelijkse activiteiten aanzienlijk kan beïnvloeden.Claudicatio intermittens
Claudicatio intermittens, ook bekend als ‘intermitterend hinken’, 'etalagebenen' of ‘angina cruris’, is een aandoening waarbij de patiënt pijn in de benen ervaart, vooral in de kuiten, tijdens inspanning. Deze pijn is het gevolg van een verminderde bloedtoevoer naar de beenspieren. Bij vergevorderde gevallen kan de pijn ook in rust aanwezig zijn. In zeldzame gevallen kan deze perifere vaataandoening (beenpijn en kramp aan been) de armen aantasten. Claudicatio intermittens kan optreden bij arteriosclerose (slagaderverkalking), tromboangiitis obliterans, aortastenose (vernauwing van de aortaklep), en polyarteriitis nodosa (bloedvatziekte met variabele symptomen). De aandoening is meestal goed behandelbaar.Dystonie
Bij de bewegingsstoornis dystonie treden herhaaldelijke, onvrijwillige samentrekkingen op in een getroffen spiergroep. Dit resulteert in milde tot matige schokkerige, onwillekeurige bewegingen die gepaard gaan met spierpijn. Medicijnen en chirurgische ingrepen kunnen worden ingezet om de symptomen te beheersen. Hoofdpijn komt voor bij fibromyalgie / Bron: Geralt, Pixabay
Hoofdpijn komt voor bij fibromyalgie / Bron: Geralt, PixabayFibromyalgie
Een veelvoorkomende oorzaak van spierpijn is fibromyalgie. Deze aandoening veroorzaakt wijdverspreide spier- en skeletpijn, vaak gepaard met geheugenproblemen, stemmingsstoornissen, angst, slaapproblemen, vermoeidheid en hoofdpijn. De pijn is vaak dof en aanhoudend, en treft zowel de gewrichten als de spieren en ligamenten.Hartinfarct
Een hartinfarct kan leiden tot verschillende symptomen, waaronder pijn op de borst en uitstralende pijn naar de armen, schouders, nek, kaak of rug. Hoewel spierpijn niet het meest voor de hand liggende symptoom is, kan het optreden als gevolg van de verminderde bloedstroom naar de hartspier, wat kan resulteren in pijn in de bovenste ledematen. Mensen die een hartinfarct hebben gehad, kunnen ook spierpijn ervaren als gevolg van stress en angst die gepaard gaan met de gebeurtenis. Vroegtijdige herkenning en behandeling van een hartinfarct zijn cruciaal om verdere schade te voorkomen.Hiv/aids
Hiv/aids is een virus dat het immuunsysteem aanvalt en de kans op opportunistische infecties vergroot. Patiënten met hiv/aids kunnen spierpijn ervaren als gevolg van het virus zelf of als bijwerking van bepaalde antiretrovirale medicijnen. Deze spierpijn kan variëren van milde tot ernstige pijn en kan het gevolg zijn van een verminderde spiermassa, neurologische complicaties, of secundaire infecties die ontstaan door een verzwakt immuunsysteem.Hypotonie
Hypotonie is een aandoening gekenmerkt door lage spierspanning, wat kan leiden tot een verminderde spierkracht en spierzwakte. Personen met hypotonie kunnen spierpijn ervaren door de extra inspanning die nodig is om dagelijkse activiteiten uit te voeren. Deze aandoening kan optreden als gevolg van genetische factoren, neurologische aandoeningen, of als bijwerking van bepaalde medicijnen. Het is essentieel om de onderliggende oorzaak van hypotonie te behandelen om de spierkracht en -functie te verbeteren.Hypovitaminose D
Hypovitaminose D, of tekort aan vitamine D, kan leiden tot verschillende gezondheidsproblemen, waaronder spierpijn en zwakte. Vitamine D is cruciaal voor de bot- en spiergezondheid, en een tekort kan resulteren in spieratrofie en verhoogde gevoeligheid voor pijn. Dit tekort komt vaak voor bij mensen met een beperkte blootstelling aan zonlicht, slechte voeding, of bepaalde medische aandoeningen die de opname van vitamine D beïnvloeden. Aanvulling met vitamine D kan helpen de spierfunctie en pijn te verbeteren.Infecties
Sommige infecties kunnen spierpijn veroorzaken. Ze kunnen ook myositis (spierontsteking met pijn en zwakte in de spieren) veroorzaken door direct in het spierweefsel door te dringen of door stoffen af te geven die spiervezels beschadigen. Enkele infecties die bekend staan om spierpijn te veroorzaken zijn:- Bronchitis (ontsteking van de luchtpijpvertakkingen)
- Ebola (infectieziekte met bloedingen)
- Een keelontsteking
- Een oorontsteking
- Een spierabces
- Een urineweginfectie
- Griep
- Hemorragische koorts (ernstig ziektebeeld met koorts en bloedingen)
- Knokkelkoorts (virale infectie met koorts en huiduitslag)
- Malaria (infectieziekte met koorts, geelzucht en zwakte)
- Polio (virusziekte met gehele of gedeeltelijke verlamming)
- Rocky Mountain spotted fever (tekenziekte met koorts)
- Toxoplasmose (infectie met symptomen aan hersenen en ogen)
- Trichinose (rondworminfectie)
- Ziekte van Bornholm (virale infectie met pijn op de borst)
- Ziekte van Lyme (bacteriële infectie door tekenbeet)
Inspanningsintolerantie
Inspanningsintolerantie is een aandoening waarbij een persoon niet in staat is om fysiek actief te zijn zonder significante symptomen, zoals extreme vermoeidheid of spierpijn. Dit kan optreden als gevolg van verschillende factoren, waaronder hart- of longziekten, of andere chronische aandoeningen. Personen met inspanningsintolerantie kunnen ervaren dat zelfs lichte activiteiten leiden tot spierpijn, wat hun algehele activiteitenniveau en levenskwaliteit beïnvloedt. Het is belangrijk om een medisch onderzoek te ondergaan om de oorzaak van deze intolerantie vast te stellen.Mastocytose
Mastocytose is een huidaandoening die wordt gekenmerkt door een abnormale ophoping van mestcellen in de huid en andere delen van het lichaam. Deze aandoening kan leiden tot verschillende symptomen, waaronder jeuk, huiduitslag en spierpijn. De pijn kan het gevolg zijn van ontstekingsreacties die optreden wanneer mastcellen worden geactiveerd, wat leidt tot ongemak en gevoeligheid in de spieren. Behandeling kan gericht zijn op het beheersen van symptomen en het verminderen van de mestcelactiviteit.Osteomalacie
Osteomalacie is een aandoening waarbij de botten verzachten, vaak als gevolg van een tekort aan vitamine D of een tumor. Deze aandoening kan leiden tot spierpijn, vooral in de onderrug en ledematen, doordat verzwakte botten de omliggende spieren onder druk zetten. Osteomalacie kan ernstige gevolgen hebben voor de mobiliteit en algehele gezondheid van een persoon. Vroegtijdige diagnose en behandeling, zoals vitamine D-supplementen en voedingsaanpassingen , zijn cruciaal om de symptomen te verlichten.Overtraining syndroom
Overtraining syndroom is een aandoening die ontstaat als gevolg van te veel fysieke activiteit zonder voldoende rust. Dit kan leiden tot aanhoudende vermoeidheid, prestatieverlies en spierpijn. De pijn wordt vaak ervaren als een doffe of branderige sensatie in de spieren, die verergerd kan worden door verdere inspanning. Het overtraining syndroom kan ook gepaard gaan met andere symptomen zoals slaapstoornissen, stemmingswisselingen en een verlaagd immuunsysteem. Herstel van dit syndroom vereist meestal een combinatie van rust, herstelstrategieën en aanpassingen in de trainingsroutine.Perifere neuropathie
Perifere neuropathie is een aandoening die optreedt wanneer perifere zenuwen beschadigd zijn, wat leidt tot symptomen zoals pijn, zwakte, gevoelloosheid en tintelingen, vooral in de handen en voeten. Spierpijn kan het gevolg zijn van de verstoring van zenuwsignalering, wat leidt tot abnormale pijnsensaties en spierzwakte. Deze aandoening kan het gevolg zijn van diabetes, infecties, en toxines, en vereist een multidisciplinaire benadering voor behandeling en beheer.RSI - Repetitive Strain Injury
RSI (Repetitive Strain Injury) verwijst naar een overbelastingsblessure door herhaaldelijk dezelfde bewegingen uit te voeren, wat ontstekingen en schade aan de zachte weefsels (spieren, zenuwen, gewrichten, pezen en peesmantels) veroorzaakt. RSI omvat vele gelokaliseerde verwondingen, zoals:- Een golferselleboog (schade aan pezen aan de binnenkant van de elleboog) en tenniselleboog (pijn aan de buitenkant van de elleboog)
- Het carpaal tunnel syndroom (tintelingen en/of zwakte in de hand)
- Pijnsyndromen die zich over het lichaam verspreiden, zoals het cervicobrachiale pijnsyndroom of chronisch pijnsyndroom
- Trigger finger (vastzittende positie van een gebogen vinger)
Bekende risicofactoren voor RSI zijn:
- De spieren te lang in dezelfde houding houden
- Gebrek aan variatie in het soort werk
- Herhaald en langdurig gebruik van de armen
- Onvoldoende herstelpauzes nemen
- Te snel werken
- Werken in koude omstandigheden
Symptomen die mogelijk optreden bij RSI zijn onder andere:
- Brandende, pijnlijke of schietende pijn
- Chronisch koude handen, vooral de vingertoppen
- Gebrek aan kracht
- Gevoelloosheid
- Onhandigheid
- Problemen met het uitvoeren van dagelijkse activiteiten zoals het openen van deuren, hakken van groenten, of het openen van een kraan
- Spier- en/of gewrichtspijn, tintelingen of ongemak in de nek, armen, polsen, vingers of schouders
- Tremoren (bevingen)
- Vermoeidheid
- Zwakte in de handen of onderarmen (het uitvoeren van zelfs eenvoudige taken kan moeilijk zijn)
De symptomen kunnen verdwijnen wanneer de patiënt stopt met de overbelastende activiteit. Het kan enkele uren tot dagen duren voordat de klachten volledig zijn verdwenen. Bij sommige patiënten kan RSI chronisch worden. Extra stress op het werk of het nemen van onvoldoende pauzes kan de symptomen verergeren en verlengen.
Rhabdomyolyse
Rhabdomyolyse is een ernstig syndroom dat ontstaat door beschadiging van de skeletspieren, waarbij spierweefsel afbreekt en vrijkomt in de bloedbaan. Deze afbraak kan leiden tot ernstige complicaties zoals nierfalen. Rhabdomyolyse kan worden veroorzaakt door diverse factoren, waaronder virale myositis, druk op de spieren (compressieletsel), het gebruik van bepaalde medicijnen (zoals fibraten, statines, ACE-remmers), cocaïne, retrovirale medicijnen, of een ernstig kaliumtekort in het bloed (hypokaliëmie).Stofwisselingsziekten
Spierpijn kan ook het gevolg zijn van stofwisselingsziekten, waaronder:- bijnierinsufficiëntie (onvoldoende productie van hormonen door de bijnieren)
- Carnitine palmitoyltransferase II-tekort
- Het syndroom van Conn (verhoogde productie van aldosteron door de bijnieren)
- Hyperthyreoïdie (overactieve schildklier): Spierpijn kan ontstaan door vochtretentie (opstapeling van vocht), wat de spieren doet opzwellen en druk kan uitoefenen op zenuwen.
- Hypogonadisme (onvoldoende ontwikkeling van de geslachtsklieren)
- Hypokaliëmie (kaliumtekort): Kalium is essentieel voor de spierfunctie en -groei; een tekort kan leiden tot spierpijn.
- Hypothyreoïdie (te traag werkende schildklier)
- Postorgasmisch ziektesyndroom
- Diabetes mellitus (suikerziekte)
Syndroom van Guillain-Barré
Het syndroom van Guillain-Barré is een auto-immuunziekte waarbij het lichaam zijn eigen zenuwen aanvalt. Dit kan leiden tot spierzwakte, pijn en een verminderd vermogen om te bewegen. Spierpijn is vaak een van de eerste symptomen en kan variëren van mild tot ernstig. De pijn kan het gevolg zijn van ontstekingen in de zenuwen en de spieren, en kan progressief verergeren naarmate de ziekte vordert. Vroegtijdige medische interventie is cruciaal voor het beheersen van symptomen en het bevorderen van herstel.Vitamine B12-tekort
Een tekort aan vitamine B12 kan leiden tot neurologische problemen en spierpijn. Vitamine B12 is essentieel voor de aanmaak van rode bloedcellen en de werking van het zenuwstelsel. Een tekort kan leiden tot symptomen zoals zwakte, vermoeidheid, tintelingen en pijn in de ledematen. Spierpijn kan ontstaan door schade aan de zenuwen of door de verminderde zuurstoftoevoer naar de spieren. Het is belangrijk om dit tekort tijdig te diagnosticeren en te behandelen met vitamine B12-supplementen of een voedingspatroon dat rijk is aan deze voedingsstof.Ziekte van Lyme
De ziekte van Lyme is een infectieziekte die wordt veroorzaakt door de bacterie Borrelia, die wordt overgedragen via tekenbeten. Een veelvoorkomend symptoom van de ziekte van Lyme is spierpijn, die kan variëren in intensiteit en locatie. Spierpijn kan optreden als gevolg van de ontsteking die wordt veroorzaakt door de infectie, evenals door de invloed op het zenuwstelsel. Vroegtijdige diagnose en behandeling met antibiotica zijn essentieel om de ziekte te beheersen en verdere complicaties te voorkomen.Omgevingsfactoren die kunnen leiden tot spierpijn
Belasting op spieren
Spierpijn ontstaat vaak door (over)belasting van de spieren. Dit kan veroorzaakt worden door overmatig gebruik van de spieren of door spierletsel. De oorzaak is vaak duidelijk, aangezien de pijn meestal begint tijdens of direct na een activiteit of letsel. De pijn is vaak gelokaliseerd en kan één of meerdere spieren betreffen.Medicatie
Het gebruik of de afbouw van bepaalde medicijnen kan spierpijn veroorzaken bij sommige patiënten. Deze bijwerking komt vaker voor bij vrouwen dan bij mannen. De spierpijn kan leiden tot problemen met dagelijkse taken, zoals lopen of traplopen, en kan ernstige vermoeidheid veroorzaken. Het is belangrijk om een arts te raadplegen als spierpijn optreedt door medicatie, zodat eventueel een alternatief voorgeschreven kan worden. Geneesmiddelen die spierpijn kunnen veroorzaken zijn onder andere:- Barbituraten (oudere klasse van geneesmiddelen die het centrale zenuwstelsel onderdrukken)
- Benzodiazepinen (medicatie voor angst en slaapproblemen)
- Hooggedoseerde corticosteroïden (krachtige ontstekingsremmers die het immuunsysteem onderdrukken)
- Opioïden (krachtige pijnstillende middelen)
- Statines (cholesterolverlagende middelen)
Ook de afbouw van cafeïne en alcohol kan spierproblemen veroorzaken bij sommige patiënten.
Omgevingsfactoren
Omgevingsfactoren zoals temperatuur, luchtvochtigheid en hoogte kunnen ook bijdragen aan spierpijn. In omgevingen met hoge luchtvochtigheid kan het lichaam harder moeten werken om de temperatuur te reguleren, wat kan leiden tot spiervermoeidheid en pijn.Stress
Chronische stress kan bijdragen aan spierpijn door de spanning die het op de spieren uitoefent. Stress kan leiden tot spierspanning, vooral in de nek, schouders en rug, wat resulteert in pijn en ongemak. Technieken zoals ontspanningsoefeningen en mindfulness kunnen helpen om stress te verminderen en spierpijn te verlichten.Temperatuur
Extreem koude of warme temperaturen kunnen ook invloed hebben op de spieren. Bij koude temperaturen kunnen spieren stijf worden, wat leidt tot pijn en ongemak. Aan de andere kant kunnen hoge temperaturen leiden tot oververhitting en spiervermoeidheid, vooral tijdens intensieve lichamelijke activiteit. Het is belangrijk om het lichaam goed te hydrateren en beschermende maatregelen te nemen in extreme weersomstandigheden.Verkeerslawaai
Langdurige blootstelling aan verkeerslawaai kan indirect leiden tot spierpijn door de verhoogde stressniveaus die het kan veroorzaken. Dit kan resulteren in spierspanning, vooral in de nek en schouders. Geluidsisolatie en het vermijden van drukke straten kunnen helpen om deze stress te verminderen.Deze omgevingsfactoren kunnen bijdragen aan de ontwikkeling van spierpijn en het is belangrijk om ze in overweging te nemen bij het beoordelen van de oorzaken van spierpijn bij patiënten.
Risicofactoren van pijn aan spieren
Bepaalde aandoeningenSommige medische aandoeningen kunnen een significante rol spelen bij het ervaren van spierpijn. Aandoeningen zoals HIV/aids, chronisch vermoeidheidssyndroom, en mastocytose zijn enkele voorbeelden. Deze aandoeningen kunnen de manier waarop het lichaam reageert op stress en inspanning beïnvloeden, wat kan leiden tot verhoogde spiersensibiliteit en pijn. Het is belangrijk voor patiënten met deze aandoeningen om zich bewust te zijn van hun symptomen en om tijdig medische hulp te zoeken voor een betere beheersing van hun situatie.
Genetische aanleg
Genetische factoren kunnen de vatbaarheid voor spierpijn beïnvloeden. Sommige patiënten hebben een erfelijke aanleg voor spierziekten of aandoeningen zoals osteomalacie, die gepaard gaan met spierpijn. Dit kan het herstel van spieren na inspanning bemoeilijken en de kans op pijn vergroten. Patiënten met een familiegeschiedenis van spierproblemen dienen extra voorzichtig te zijn bij fysieke activiteiten en regelmatig hun gezondheid te laten controleren.
Leeftijd
Naarmate mensen ouder worden, is het gebruikelijk dat de spiermassa en kracht afnemen. Dit verouderingsproces kan de kans op spierpijn verhogen, vooral na fysieke activiteit. Bij ouderen neemt ook het herstelvermogen af, waardoor ze vatbaarder worden voor langdurige spierpijn. Het is cruciaal dat oudere patiënten zich aanpassen aan hun veranderende lichaam, wat kan inhouden dat ze hun trainingsschema’s herzien en geschiktere oefeningen kiezen die passen bij hun fysieke conditie.
Medicatiegebruik
Bepaalde medicijnen kunnen spierpijn als bijwerking veroorzaken. Voorbeelden hiervan zijn opioïden, barbituraten, en benzodiazepinen. Het is essentieel voor patiënten om met hun arts te overleggen als zij spierpijn ervaren in verband met medicatie, zodat alternatieven overwogen kunnen worden. Het kan ook nuttig zijn voor patiënten om bijwerkingen en veranderingen in hun toestand zorgvuldig te documenteren om hun arts te helpen bij het vinden van de juiste oplossing.
Onvoldoende lichamelijke activiteit
Een sedentaire levensstijl kan leiden tot verzwakte spieren, wat de kans op pijn bij fysieke activiteit vergroot. Regelmatige lichaamsbeweging helpt om de spierkracht te behouden en de spieren voor te bereiden op intensievere activiteiten, waardoor de kans op blessures en spierpijn afneemt. Patiënten worden aangemoedigd om een actieve levensstijl te omarmen, met aandacht voor evenwichtige activiteiten die zowel kracht- als flexibiliteitstraining omvatten.
Overmatige lichaamsbeweging
Aan de andere kant kan overmatige of ongebruikelijke lichaamsbeweging leiden tot spierpijn, vooral bij beginners of bij patiënten die een lange pauze hebben genomen. Tijdens intensieve training kunnen microtrauma's in de spieren ontstaan, wat resulteert in pijn en stijfheid. Het is belangrijk voor patiënten om te luisteren naar hun lichaam en hun trainingsintensiteit geleidelijk op te bouwen om blessures te voorkomen.
Risicofactoren in de omgeving
Omgevingsfactoren zoals temperatuur, luchtvochtigheid en zelfs geluidsniveaus kunnen invloed hebben op de spiergezondheid. Extreme weersomstandigheden, zoals koude of vochtige omgevingen, kunnen leiden tot stijfheid en pijn in de spieren, vooral bij patiënten met bestaande spierproblemen. Het kan nuttig zijn voor patiënten om zich aan te passen aan deze omstandigheden door geschikte kleding te dragen en hun activiteiten hierop af te stemmen.
Slaapgebrek
Onvoldoende slaap heeft een negatieve impact op het herstel van het lichaam, inclusief de spieren. Chronische slapeloosheid kan leiden tot een verhoogde gevoeligheid voor pijn en spierspanning, waardoor spierpijn kan verergeren. Patiënten moeten prioriteit geven aan een goede nachtrust door een gezonde slaaproutine te ontwikkelen en indien nodig hulp te zoeken bij slaapproblemen.
Stress en psychologische factoren
Psychologische stress kan leiden tot verhoogde spierspanning en pijn. Patiënten die veel stress ervaren, hebben vaak verhoogde spierspanning in de nek, schouders en rug, wat kan resulteren in spierpijn. Technieken voor stressmanagement, zoals meditatie en ademhalingsoefeningen, kunnen helpen om deze spanning te verminderen en het algehele welzijn te verbeteren.
Slechte voeding
Een ongezond voedingspatroon dat onvoldoende voedingsstoffen bevat, zoals eiwitten, vitamines en mineralen, kan de spiergezondheid negatief beïnvloeden. Tekorten aan voedingsstoffen zoals vitamine D of magnesium kunnen bijdragen aan spierzwakte en pijn, waardoor het lichaam minder goed in staat is om zich te herstellen na inspanning. Een evenwichtig voedingspatroon is cruciaal voor het behoud van een goede spiergezondheid en kan patiënten helpen om hun algehele welzijn te verbeteren.
Door bewust te zijn van deze risicofactoren en proactief maatregelen te nemen, kunnen patiënten hun risico op pijnlijke spieren verminderen en hun kwaliteit van leven verbeteren.
Risicogroepen
Hoewel spierpijn iedereen kan overkomen, zijn er specifieke risicogroepen die meer kans hebben om spierpijn te ervaren. Deze groepen kunnen variëren afhankelijk van hun activiteitenniveau, gezondheidsstatus of specifieke aandoeningen.Atleten en actieve personen
Atleten en mensen die regelmatig intensieve fysieke activiteit uitvoeren, zoals hardlopen, gewichtheffen of teamsporten, hebben een verhoogd risico op spierpijn door overbelasting of blessures. De spieren worden regelmatig zwaar belast, wat de kans op spierbeschadiging vergroot, vooral wanneer de intensiteit van de activiteit wordt verhoogd of de spieren niet voldoende tijd krijgen om te herstellen.Ouderen
Oudere volwassenen hebben vaak meer kans op spierpijn door een verminderde spiermassa en kracht, wat kan leiden tot overbelasting bij dagelijkse activiteiten. Het herstel van spierbeschadiging verloopt trager bij ouderen, waardoor de kans op langdurige spierpijn groter is. Bovendien kunnen gezondheidsproblemen zoals artritis of osteoporose de spieren verder verzwakken, wat de kans op pijn vergroot.Mensen met onderliggende gezondheidsproblemen
Patiënten met chronische ziekten zoals diabetes, hypothyreoïdie, of chronisch vermoeidheidssyndroom kunnen gevoeliger zijn voor spierpijn. Deze aandoeningen kunnen de spierfunctie beïnvloeden en de spieren kwetsbaarder maken voor pijn en beschadiging. Bij patiënten met fibromyalgie, bijvoorbeeld, is er vaak sprake van wijdverspreide spierpijn zonder een duidelijke oorzaak.Mensen die onvoldoende opwarming en afkoeling doen
Een risicogroep voor spierpijn zijn mensen die intensieve fysieke activiteit uitvoeren zonder adequate opwarming of afkoeling. Opwarming helpt de spieren soepel te maken en verhoogt de bloedstroom, terwijl afkoelen helpt om spanning te verminderen en de spieren sneller te herstellen. Het overslaan van deze stappen verhoogt de kans op spierbeschadiging en pijn.Patiënten met een sedentair leven
Mensen die een sedentair (zittend) leven leiden, kunnen vatbaarder zijn voor spierpijn als gevolg van spierzwakte of verkorte spieren. Dit kan leiden tot ongemak bij zelfs eenvoudige activiteiten, zoals opstaan of lopen. Spierzwakte en verkorte spieren kunnen leiden tot een verhoogd risico op blessures en pijn bij matige of zware fysieke activiteit.Mensen met onjuiste houding of bewegingstechnieken
Een verkeerde houding of techniek tijdens dagelijkse activiteiten, zoals tillen, zitten of sporten, kan leiden tot spierpijn. Spiergroepen kunnen overbelast raken als de bewegingen niet goed worden uitgevoerd. Dit kan de spieren verzwakken, wat de kans op pijn vergroot, vooral bij mensen die niet goed geïnstrueerd zijn in de juiste technieken voor bijvoorbeeld sport of werkactiviteiten.Symptomen van spierpijn
Pijn aan spieren of spiergroepenPatiënten kunnen plotseling milde tot ernstige spierpijn ervaren, die enkele dagen tot weken kan aanhouden, afhankelijk van de intensiteit en oorzaak van de pijn. De pijn kan variëren van dof tot ondraaglijk en kan zich voordoen in vrijwel elk lichaamsdeel, zoals de nek, handen, benen en rug. Naast de pijn kunnen spierstijfheid en spierspasmen ook aanwezig zijn, vooral bij chronische myalgie. Het is niet ongebruikelijk dat de getroffen spieren gevoelig zijn bij aanraking, en de huid kan rood en gezwollen zijn.
Afhankelijk van het getroffen gebied en de onderliggende oorzaak kunnen er aanvullende symptomen optreden. Myalgie in de nek kan bijvoorbeeld leiden tot nekpijn, een zwaar gevoel in het hoofd en occipitale hoofdpijn (hoofdpijn aan de achterkant van het hoofd). Myalgie in de borstkas kan ademhalingsproblemen veroorzaken. Aangezien het hart ook een spier is, kan spierpijn in het hart leiden tot een onregelmatige hartslag of zelfs een hartstilstand. Het is cruciaal dat patiënten alert zijn op de aard en locatie van de pijn, omdat dit kan helpen bij het identificeren van de onderliggende oorzaak.
 Vermoeidheid kan optreden bij spierpijn / Bron: Concord90, Pixabay
Vermoeidheid kan optreden bij spierpijn / Bron: Concord90, PixabaySystemische symptomen die samen met spierpijn kunnen optreden zijn vermoeidheid, slaaptekort, koorts, rillingen, braken, misselijkheid, en duizeligheid. Chronische spierpijn kan ook gepaard gaan met psychische symptomen zoals angst en depressie. Deze systemische symptomen kunnen een significante impact hebben op de algehele kwaliteit van leven van de patiënt, wat het nog belangrijker maakt om de symptomen tijdig te herkennen en aan te pakken.
Het is van belang dat patiënten de symptomen van spierpijn in combinatie met andere verschijnselen goed in de gaten houden. Bij aanhoudende of ernstige symptomen is het raadzaam om medisch advies in te winnen, zodat een gerichte diagnose en behandeling kan worden ingesteld.
Alarmsymptomen
Hoewel spierpijn meestal vanzelf verdwijnt, kunnen aanhoudende symptomen wijzen op een ernstiger probleem. Het is van cruciaal belang dat patiënten alert zijn op bepaalde alarmsymptomen en contact opnemen met een arts als de volgende symptomen optreden:Koorts en koude rillingen
Koorts en koude rillingen samen met spierpijn kunnen wijzen op een infectie of ontsteking in het lichaam. Deze symptomen kunnen wijzen op ernstige aandoeningen die onmiddellijke medische aandacht vereisen. Als deze symptomen zich voordoen, is het belangrijk om een arts te raadplegen om de oorzaak te achterhalen en een passende behandeling te starten.
Ademhalingsproblemen
Ademhalingsproblemen kunnen samen met spierpijn optreden, vooral als de spieren die betrokken zijn bij de ademhaling zijn aangetast. Dit kan leiden tot kortademigheid, piepende ademhaling of een gevoel van beklemming op de borst. Dit zijn ernstige symptomen die snel moeten worden beoordeeld door een zorgverlener.
Duizeligheid en misselijkheid
Duizeligheid en misselijkheid kunnen wijzen op een onderliggende aandoening die aandacht vereist. Als deze symptomen zich voordoen in combinatie met spierpijn, kan dit een indicatie zijn van een systemisch probleem dat verder onderzoek behoeft. Braken kan ook een gevolg zijn van de onderliggende oorzaak en moet serieus worden genomen.
Huiduitslag
Huiduitslag in combinatie met spierpijn kan wijzen op een allergische reactie, infectie of een auto-immuunziekte. Dit kan gepaard gaan met andere symptomen zoals jeuk of ontsteking en vereist vaak onmiddellijke medische evaluatie.
Stijve nek
Een stijve nek in combinatie met spierpijn kan een teken zijn van een ernstige aandoening, zoals meningitis. Dit symptoom moet nooit worden genegeerd, vooral niet als het gepaard gaat met andere systemische symptomen.
Ernstige spierpijn en extreme spierzwakte
Ernstige spierpijn of extreme spierzwakte kunnen wijzen op ernstige spierziekten of andere medische aandoeningen. Als de pijn ondraaglijk wordt of als de patiënt moeite heeft met het bewegen van bepaalde lichaamsdelen, is het noodzakelijk om zo snel mogelijk medische hulp in te roepen.
Geen verbetering na zelfzorgmaatregelen
Als er geen verbetering van de pijn optreedt na zelfzorgmaatregelen, zoals rust, ijsapplicatie of pijnstillers, kan dit een indicatie zijn dat er een ernstigere onderliggende aandoening aanwezig is. Het is essentieel om dit met een arts te bespreken om verdere complicaties te voorkomen.
Plotselinge pijn na wijziging van medicatie
Plotselinge pijn na een wijziging van medicatie kan duiden op een bijwerking of een allergische reactie op het nieuwe medicijn. Dit kan ook wijzen op interacties tussen geneesmiddelen die serieus moeten worden genomen.
Zwakte of parese van een ledemaat
Zwakte of parese van een ledemaat is een alarmteken dat niet mag worden genegeerd. Dit kan wijzen op ernstige neurologische of musculaire aandoeningen en vereist onmiddellijke evaluatie door een medische professional.
Het is belangrijk dat patiënten deze alarmsymptomen serieus nemen en tijdig medische hulp zoeken om mogelijke complicaties of ernstige aandoeningen te voorkomen.
Diagnose en onderzoeken
Myalgie kan wijzen op een onderliggende aandoening. De arts zal proberen de oorzaak te achterhalen, vooral bij ernstige en langdurige symptomen. De diagnose wordt gesteld op basis van verschillende factoren en onderzoeken.Medische voorgeschiedenis
Een gedetailleerde medische voorgeschiedenis is cruciaal voor het diagnosticeren van myalgie. De arts zal vragen naar eerdere aandoeningen, huidige symptomen, medicatiegebruik en eventuele familiegeschiedenis van spier- of gewrichtsaandoeningen. Dit helpt bij het identificeren van mogelijke oorzaken en risicofactoren die bijdragen aan de spierpijn.
Lichamelijk onderzoek
Tijdens het lichamelijk onderzoek zal de arts de getroffen spiergroepen en andere relevante delen van het lichaam beoordelen. Dit omvat het testen van de spierkracht, reflexen en bewegingsbereik. De arts zal ook letten op tekenen van zwelling, roodheid of andere afwijkingen die kunnen wijzen op een onderliggende aandoening.
Laboratoriumtests
Laboratoriumtests kunnen nuttig zijn om specifieke aandoeningen uit te sluiten of te bevestigen. Dit kan bloedonderzoek omvatten om te controleren op ontstekingsmarkers, infecties, hormonale onevenwichtigheden of tekorten aan voedingsstoffen. In sommige gevallen kan de arts ook urineonderzoek of andere lichaamsvloeistoffen aanvragen om een beter beeld van de gezondheidstoestand van de patiënt te krijgen.
Beeldvormende onderzoeken
Beeldvormende onderzoeken zoals röntgenfoto's, MRI-scans of CT-scans kunnen helpen bij het visualiseren van de spieren, gewrichten en omliggende structuren. Deze onderzoeken kunnen afwijkingen of schade aan de spieren of botten aan het licht brengen, wat kan bijdragen aan de diagnose. Beeldvorming is vooral nuttig als er vermoedens zijn van blessures, tumoren of andere anatomische problemen.
Diagnostische procedures
In sommige gevallen kan de arts ook diagnostische procedures aanbevelen, zoals een spierbiopsie of elektro-myografie (EMG). Een spierbiopsie houdt in dat er een klein stukje spierweefsel wordt verwijderd voor verder onderzoek, terwijl EMG helpt om de elektrische activiteit van de spieren te meten. Deze tests kunnen belangrijke informatie bieden over de functie en gezondheid van de spieren.
Het stellen van de juiste diagnose is essentieel voor het bepalen van de meest effectieve behandeling en het aanpakken van de onderliggende oorzaak van myalgie.
Zelfzorg bij myalgie
Om pijn te verlichten en het comfort te verbeteren, kunnen de volgende maatregelen nuttig zijn:Activiteitsmanagement
Het is cruciaal om activiteiten die de spieren belasten te stoppen, vooral als deze leiden tot pijn of ongemak. Dit kan verdere schade of verergering van de pijn voorkomen. Patiënten kunnen het aangedane gebied optillen of adequaat ondersteunen om pijn en zwelling te verminderen. Het is ook nuttig om regelmatig de benen te strekken, vooral bij langdurig zitten. Dit bevordert de bloedsomloop en kan helpen om stijfheid en spanning in de spieren te verminderen.
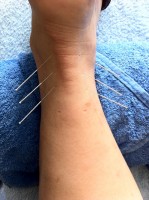 Accupunctuur kan verlichting bieden bij spierpijn / Bron: Fusiontherapy, Pixabay
Accupunctuur kan verlichting bieden bij spierpijn / Bron: Fusiontherapy, PixabayEr zijn verschillende alternatieve behandelingen die verlichting kunnen bieden bij spierpijn. Acupunctuur is een techniek die gebruikmaakt van fijne naalden om specifieke punten op het lichaam te stimuleren, wat kan helpen om pijn te verminderen. Homeopathie richt zich op het gebruik van natuurlijke remedies die de zelfgenezing van het lichaam bevorderen. Ook yoga en meditatie kunnen bijdragen aan de vermindering van stress en spanning in de spieren. Zachte massage kan helpen om de bloedcirculatie te verbeteren en de spieren te ontspannen, wat kan leiden tot een vermindering van pijn en ongemak.
Hydratatie en voeding
Hydratatie is een essentieel aspect van zelfzorg bij spierpijn. Voldoende water en gezonde dranken, zoals sappen, kokoswater en elektrolytenoplossingen, zijn belangrijk om uitdroging te voorkomen. Uitdroging kan spierkrampen en pijn verergeren. Daarnaast is het van cruciaal belang om te zorgen voor een adequate inname van voedingsstoffen en vitamines. Een evenwichtig voedingspatroon dat rijk is aan eiwitten, omega-3-vetzuren, en andere belangrijke voedingsstoffen kan helpen bij het herstel van spierweefsel en het verminderen van ontstekingen.
Gebruik van hulpmiddelen
Het toepassen van hulpmiddelen zoals drukverbanden kan nuttig zijn bij het verminderen van zwelling en het bieden van ondersteuning aan pijnlijke spieren. Het gebruik van warmte of koude op de pijnlijke spieren kan ook helpen. Warmte bevordert de bloedsomloop en ontspant de spieren, terwijl koude behandeling ontstekingen kan verminderen en pijn kan verlichten. Warmte kan worden aangebracht met behulp van verwarmingskussens, warme doeken of een warm bad. Koude compressen kunnen bestaan uit ijs of een koud pak dat op de pijnlijke plekken wordt aangebracht.
Medicatie
Bij aanhoudende of ernstige spierpijn kunnen patiënten overwegen om vrij verkrijgbare niet-steroïdale anti-inflammatoire geneesmiddelen (NSAID’s), zoals aspirine, te gebruiken. Deze medicijnen kunnen helpen om pijn en ontsteking te verminderen. Daarnaast kunnen vrij verkrijgbare pijnstillers, zoals paracetamol, worden ingezet voor symptomatische verlichting. Het is belangrijk om de instructies op de verpakking te volgen en bij twijfel een arts te raadplegen, vooral als er andere medische aandoeningen of medicatie in het spel zijn.
Rust en herstel
Voldoende rust nemen is van groot belang voor het herstel van de spieren. Dit geeft het lichaam de kans om te herstellen van eventuele ontstekingen en om spierweefsel te regenereren. Het is raadzaam om voldoende slaap te krijgen en stress te verminderen, aangezien deze factoren een aanzienlijke invloed kunnen hebben op het herstelproces. Patiënten worden aangemoedigd om opwarmoefeningen te doen voordat ze beginnen met trainen of fysieke activiteiten. Dit helpt om de spieren voor te bereiden op inspanning en kan de kans op blessures en spierpijn verminderen.
Door deze zelfzorgmaatregelen toe te passen, kunnen patiënten de symptomen van spierpijn beter beheersen en hun algehele comfort verbeteren.
Professionele medische zorg bij spierpijn
De arts zal enerzijds gericht zijn op het verlichten van de spierpijn en anderzijds op het behandelen van de onderliggende oorzaak indien aanwezig.Fysiotherapie
Fysiotherapie speelt een belangrijke rol in de behandeling van myalgie. Fysiotherapeuten kunnen een gepersonaliseerd oefenprogramma opstellen dat gericht is op het vergroten van de flexibiliteit en kracht van de pijnlijke spieren. Dit kan onder andere inhouden dat patiënten leren hoe ze hun spieren op een veilige manier kunnen rekken en versterken. Daarnaast biedt fysiotherapie technieken zoals manuele therapie, dry needling en elektrotherapie, die kunnen helpen bij het verlichten van pijn en het bevorderen van herstel. Het doel is om de functie van de spieren te verbeteren en patiënten te helpen hun dagelijkse activiteiten weer op te pakken zonder pijn.
Medicatie
Medicatie kan een essentiële rol spelen in het management van spierpijn. Artsen kunnen verschillende soorten medicijnen voorschrijven, afhankelijk van de oorzaak en ernst van de pijn. Anti-inflammatoire geneesmiddelen zoals NSAID's (niet-steroïdale ontstekingsremmers) zijn vaak de eerste keuze om pijn en ontsteking te verminderen. In meer complexe gevallen kunnen artsen overwegen om spierontspanners, opioïden of zelfs antidepressiva voor neuropathische pijn voor te schrijven. Het is cruciaal dat patiënten deze medicijnen onder toezicht van een arts gebruiken om risico's op bijwerkingen te minimaliseren.
Diagnostische onderzoeken
Een grondige diagnose is noodzakelijk om de juiste behandeling voor spierpijn vast te stellen. Artsen kunnen verschillende diagnostische onderzoeken uitvoeren, waaronder bloedtesten, om ontstekingen of infecties op te sporen, en beeldvormende technieken zoals röntgenfoto's, MRI- of CT-scans om de structuur van de spieren en omliggende weefsels te evalueren. Deze onderzoeken helpen bij het identificeren van eventuele onderliggende aandoeningen, zoals spieraandoeningen, hernia's of andere pathologieën die spierpijn kunnen veroorzaken.
Interventionele behandelingen
In sommige gevallen zijn interventionele behandelingen nodig om spierpijn effectief te beheersen. Dit kan bestaan uit injecties met corticosteroïden of hyaluronzuur in de pijnlijke gebieden, die helpen om ontsteking te verminderen en de pijn te verlichten. Dergelijke behandelingen zijn vaak nuttig voor patiënten met chronische spierpijn of pijn die niet reageert op traditionele therapieën. Het is belangrijk dat deze procedures worden uitgevoerd door ervaren zorgverleners in een gecontroleerde omgeving om complicaties te voorkomen.
Multi-disciplinaire aanpak
Een multi-disciplinaire aanpak is vaak het meest effectief voor patiënten met spierpijn die ook lijden aan andere gezondheidsproblemen. Dit kan inhouden dat zorgverleners zoals reumatologen, orthopedisch chirurgen, fysiotherapeuten en psychologen samenwerken om een holistische behandelingsbenadering te bieden. Deze samenwerking zorgt ervoor dat zowel de fysieke als emotionele aspecten van pijn worden aangepakt. Dit is cruciaal voor het verbeteren van de algehele levenskwaliteit van patiënten en kan leiden tot betere behandelresultaten.
Professionele medische zorg is essentieel voor patiënten met spierpijn, omdat het gericht is op zowel symptoombestrijding als het aanpakken van de onderliggende oorzaken. Door samen te werken met verschillende zorgprofessionals kunnen patiënten een uitgebreid behandelplan krijgen dat specifiek is afgestemd op hun unieke situatie en behoeften.
Prognose
De prognose van spierpijn varieert sterk van patiënt tot patiënt en is afhankelijk van verschillende factoren, zoals de oorzaak, de ernst van de pijn en de algehele gezondheidstoestand van de patiënt.Acute spierpijn
Bij veel patiënten is spierpijn tijdelijk en kan deze binnen enkele dagen tot weken vanzelf verdwijnen. Dit geldt vaak voor acute spierpijn veroorzaakt door overbelasting of een specifieke activiteit. Met de juiste zelfzorgmaatregelen en indien nodig professionele begeleiding, zoals fysiotherapie, kunnen deze patiënten meestal snel herstellen en hun normale activiteiten hervatten.
Chronische spierpijn
Voor andere patiënten kan spierpijn chronisch worden, wat betekent dat de pijn gedurende langere tijd aanhoudt of regelmatig terugkeert. Chronische spierpijn kan het gevolg zijn van een onderliggende aandoening, zoals fibromyalgie of een spierziekte, en kan gepaard gaan met andere symptomen zoals vermoeidheid en depressie. De behandeling van chronische spierpijn vereist vaak een meer multidisciplinaire aanpak en kan langdurige aanpassing in levensstijl en therapieën vereisen.
Invloed van onderliggende aandoeningen
De prognose wordt ook beïnvloed door eventuele onderliggende aandoeningen. Patiënten met aandoeningen zoals reumatoïde artritis of lupus kunnen bijvoorbeeld een grotere kans hebben op aanhoudende spierpijn. In dergelijke gevallen is het van cruciaal belang om de onderliggende ziekte effectief te behandelen om de symptomen te verlichten. De samenwerking met verschillende zorgverleners kan essentieel zijn om een optimale prognose te waarborgen.
Behandelingsrespons
Hoe goed een patiënt reageert op behandelingen, zoals medicatie, fysiotherapie of andere interventies, heeft ook invloed op de prognose. Patiënten die vroegtijdig medische hulp zoeken en zich houden aan aanbevolen behandelingsplannen hebben doorgaans een betere prognose. Het identificeren van de juiste behandelingsstrategieën kan de ernst en frequentie van spierpijn verminderen en de algehele kwaliteit van leven verbeteren.
Langetermijnperspectief
Voor sommige patiënten kan spierpijn een chronische aandoening worden die levenslange aandacht vereist. Het is belangrijk voor deze patiënten om regelmatig contact te onderhouden met hun zorgverleners en deel te nemen aan revalidatieprogramma's om hun toestand te monitoren en te beheersen. Door een actieve rol te spelen in hun zorg kunnen patiënten de impact van spierpijn op hun leven minimaliseren en hun functionele capaciteiten behouden.
Al met al is de prognose van spierpijn complex en varieert deze afhankelijk van verschillende factoren. Vroege detectie, juiste behandeling en een goed begrip van de onderliggende oorzaken kunnen bijdragen aan een betere uitkomst voor patiënten met spierpijn.
Complicaties van spierpijn
Spierpijn, hoewel vaak tijdelijk en zelfbeperkend, kan in sommige gevallen leiden tot complicaties die de algehele gezondheid en levenskwaliteit van patiënten beïnvloeden. Het is belangrijk om deze complicaties te begrijpen, vooral wanneer spierpijn aanhoudend of ernstig is.Beperkingen in mobiliteit
Chronische of ernstige spierpijn kan leiden tot beperkingen in mobiliteit. Patiënten kunnen moeite hebben met dagelijkse activiteiten, zoals lopen, traplopen of zelfs staan. Deze beperkingen kunnen leiden tot een sedentaire levensstijl, wat verder kan bijdragen aan spierzwakte en stijfheid, waardoor een vicieuze cirkel ontstaat van pijn en verminderde functionaliteit.
Psychologische gevolgen
Spierpijn kan ook psychologische gevolgen hebben. Patiënten met chronische pijn ervaren vaak angst, depressie en stress als gevolg van hun aandoening. De voortdurende pijn kan de stemming beïnvloeden en leiden tot sociale isolatie, wat het herstel verder kan bemoeilijken. Het is cruciaal om aandacht te besteden aan de mentale gezondheid van patiënten die lijden aan aanhoudende spierpijn.
Ontwikkeling van chronische pijnsyndromen
Bij sommige patiënten kan spierpijn leiden tot de ontwikkeling van chronische pijnsyndromen, zoals fibromyalgie. Dit syndroom gaat vaak gepaard met wijdverspreide pijn, vermoeidheid, en andere systemische symptomen. De ontwikkeling van dergelijke syndromen kan de behandeling bemoeilijken en vereisen dat patiënten een multidisciplinaire aanpak volgen om zowel fysieke als psychologische symptomen te beheren.
Verhoogd risico op letsel
Patiënten die lijden aan spierpijn, vooral als deze het gevolg is van overbelasting of letsel, lopen een verhoogd risico op nieuwe blessures. Verminderde kracht en mobiliteit kunnen leiden tot een onjuiste lichaamshouding of beweging, wat kan resulteren in verdere spier- of gewrichtsblessures. Het is belangrijk dat patiënten voorzichtig zijn en geschikte maatregelen nemen om zichzelf te beschermen.
Invloed op de kwaliteit van leven
De algehele kwaliteit van leven van patiënten kan ernstig worden aangetast door spierpijn. Pijn kan het dagelijks functioneren, sociale interacties en werkprestaties beïnvloeden. Patiënten kunnen moeite hebben om hun gebruikelijke activiteiten uit te voeren, wat leidt tot frustratie en gevoelens van ontoereikendheid. Dit kan op zijn beurt leiden tot vermijdingsgedrag, waardoor ze zich meer terugtrekken uit sociale situaties en hun leven beperken.
Impact op slaap
Spierpijn kan ook een aanzienlijke invloed hebben op de slaapkwaliteit van patiënten. De pijn kan het moeilijk maken om in slaap te vallen of door te slapen, wat kan leiden tot slaaptekort en vermoeidheid overdag. Slechte slaapkwaliteit kan de algehele gezondheid verder schaden en bijdragen aan psychologische problemen, zoals angst en depressie.
Chronische vermoeidheid
Bij sommige patiënten kan spierpijn leiden tot chronische vermoeidheid. Deze toestand kan het gevolg zijn van een combinatie van constante pijn, beperkte mobiliteit, en slaapstoornissen. Chronische vermoeidheid kan de energie en motivatie van patiënten aantasten, wat het herstel verder belemmert en de kwaliteit van leven beïnvloedt.
Het is van belang dat patiënten die lijden aan spierpijn tijdig medische hulp zoeken om complicaties te voorkomen en hun algehele gezondheid en welzijn te waarborgen. Het identificeren van de oorzaak van spierpijn en het ontwikkelen van een geschikt behandelplan zijn cruciaal om de risico's op complicaties te minimaliseren.
Preventie van pijnlijke spieren
Het voorkomen van spierpijn is essentieel voor het handhaven van een goede lichamelijke gezondheid en het verbeteren van de algehele levenskwaliteit. Door een aantal strategieën en gewoonten te implementeren, kunnen patiënten het risico op pijnlijke spieren aanzienlijk verminderen.Adequate warming-up
Een goede warming-up voor lichamelijke activiteiten is cruciaal om spierpijn te voorkomen. Door de spieren voor te bereiden op inspanning door middel van lichte oefeningen en rek- en strekoefeningen, kan de doorbloeding worden bevorderd en de kans op blessures worden verkleind. Dit helpt om de spieren soepel te houden en voorbereid te zijn op intensievere activiteit.
Evenwichtig voedingspatroon
Een voedingspatroon dat rijk is aan essentiële voedingsstoffen, zoals eiwitten, vitamines en mineralen, is belangrijk voor spierherstel en -groei. Patiënten moeten ervoor zorgen dat ze voldoende voedingsstoffen binnenkrijgen om spierpijn te minimaliseren en de algehele spiergezondheid te bevorderen. Het consumeren van voldoende fruit, groenten, volle granen en magere eiwitten kan bijdragen aan het herstel en de opbouw van spierweefsel.
Gecontroleerde trainingsintensiteit
Wanneer patiënten beginnen met een nieuw trainingsregime of terugkeren na een periode van inactiviteit, is het belangrijk om de intensiteit van de oefeningen geleidelijk op te bouwen. Dit voorkomt overbelasting van de spieren en helpt bij het opbouwen van kracht en uithoudingsvermogen zonder onnodige stress te veroorzaken. Door een gecontroleerde aanpak te hanteren, kunnen patiënten hun spieren de tijd geven om zich aan te passen aan nieuwe uitdagingen.
Juiste techniek
Patiënten moeten altijd aandacht besteden aan de juiste techniek en vorm tijdens oefeningen. Het verkeerd uitvoeren van bewegingen kan leiden tot blessures en overbelasting van de spieren. Het kan nuttig zijn om begeleiding te zoeken van een ervaren trainer of fysiotherapeut om ervoor te zorgen dat oefeningen correct worden uitgevoerd. Een goede techniek minimaliseert de kans op letsel en maximaliseert de effectiviteit van de training.
Kruistraining
Het integreren van verschillende soorten oefeningen in een trainingsroutine, bekend als kruistraining, kan ook bijdragen aan het voorkomen van spierpijn. Door de spieren op verschillende manieren te gebruiken, kan de kans op overbelasting van specifieke spiergroepen worden verminderd en kan de algehele spierkracht worden verbeterd. Dit kan ook helpen om de motivatie hoog te houden en de trainingsroutine interessant te maken.
Regelmatige lichaamsbeweging
Consistente en regelmatige lichaamsbeweging is een effectieve manier om spierpijn te voorkomen. Door regelmatig te bewegen, kunnen spieren sterk en flexibel blijven, wat helpt om blessures en pijn te verminderen. Het is aan te raden om zowel aerobe oefeningen als krachttraining in het trainingsschema op te nemen voor een evenwichtige spierontwikkeling. Dit ondersteunt ook de algehele gezondheid en het welzijn.
Regelmatige medische controles
Ten slotte is het belangrijk dat patiënten regelmatig medische controles ondergaan om eventuele onderliggende aandoeningen of risicofactoren voor spierpijn tijdig te identificeren. Door vroegtijdig in te grijpen, kunnen patiënten gepaste maatregelen nemen om spierpijn te voorkomen. Dit kan ook helpen om eventuele chronische aandoeningen tijdig aan te pakken.
Rust en herstel
Voldoende rust en herstel zijn cruciaal voor spiergezondheid. Patiënten moeten regelmatig pauzes inlassen tussen trainingen om hun spieren de tijd te geven om te herstellen. Dit helpt niet alleen om spierpijn te verminderen, maar voorkomt ook overbelasting en blessures. Herstel is een essentieel onderdeel van elk trainingsprogramma.
Stressmanagement
Chronische stress kan bijdragen aan spierspanning en pijn. Patiënten moeten effectieve stressmanagementtechnieken toepassen, zoals meditatie, yoga of ademhalingsoefeningen, om spierspanning te verminderen en de algehele spierspanning te verlagen. Het bevorderen van een goede mentale gezondheid is essentieel voor het behoud van een gezonde spierfunctie. Stressverlichting kan ook bijdragen aan een betere slaap, wat op zijn beurt het herstel bevordert.
Voldoende hydratatie
Hydratatie speelt een belangrijke rol in het behoud van spiergezondheid. Voldoende waterinname is cruciaal voor de optimale werking van de spieren en helpt om spierkrampen en pijn te voorkomen. Patiënten dienen ervoor te zorgen dat ze genoeg water drinken, vooral tijdens en na lichamelijke inspanning. Het drinken van hydratatieoplossingen kan ook nuttig zijn, vooral na intense trainingen.
Door deze preventieve maatregelen in hun dagelijks leven te integreren, kunnen patiënten het risico op pijnlijke spieren minimaliseren en hun algehele welzijn bevorderen.
Praktische tips voor het omgaan met spierpijn
Spierpijn kan verschillende oorzaken hebben, zoals intensieve fysieke activiteit, een blessure, of zelfs spanning door stress. Of het nu gaat om spierpijn na een zware training of pijn door een slechte houding, er zijn verschillende manieren om ermee om te gaan. Het doel is om de pijn te verlichten en je herstel te bevorderen. Hier volgen enkele praktische tips om spierpijn te verlichten en te voorkomen dat het zich verder ontwikkelt.Gebruik pijnstillers om de pijn te verlichten
Als de spierpijn hevig is, kan het gebruik van pijnstillers zoals paracetamol of ibuprofen helpen om de pijn te verminderen. Deze medicijnen werken ontstekingsremmend en kunnen je verlichting bieden zodat je dagelijkse activiteiten weer makkelijker kunt uitvoeren. Het is belangrijk om de aanbevolen dosering te volgen en de medicijnen niet langer te gebruiken dan nodig.Breng warmte of kou aan
Koude en warmtebehandelingen kunnen beide effectief zijn bij het verlichten van spierpijn, afhankelijk van de aard van de pijn. Koude behandelingen, zoals een ijszak of een koud kompres, kunnen helpen bij acute blessures door de bloedvaten te vernauwen en zwelling te verminderen. Warmte, zoals een warm bad of een verwarmingskussen, helpt bij het ontspannen van gespannen spieren en bevordert de bloedcirculatie. Het kan een goed idee zijn om beide behandelingen af te wisselen om de pijn te verlichten.Rust en herstel zijn essentieel
Rust is belangrijk voor het herstel van je spieren. Bij spierpijn is het belangrijk om te luisteren naar je lichaam en overbelasting te vermijden. Als je spierpijn het gevolg is van een fysieke activiteit, probeer dan zware oefeningen of activiteiten te vermijden totdat de pijn afneemt. Het nemen van voldoende rust geeft je spieren de kans om zich te herstellen en helpt voorkomen dat de pijn verergert.Zorg voor een goed post-workout herstel
Als de spierpijn het gevolg is van een intensieve training, is het belangrijk om goed voor je spieren te zorgen na de oefening. Stretching helpt om de spieren te ontspannen en de flexibiliteit te verbeteren, wat spierpijn kan verlichten. Zorg er ook voor dat je goed hydrateert, aangezien uitdroging spierkrampen en pijn kan verergeren. Het is ook belangrijk om een goede eiwitten- en koolhydraatrijke maaltijd te nuttigen om je spieren te voeden en herstel te bevorderen.Blijf in beweging met lichte oefeningen
Hoewel het belangrijk is om rust te nemen, kan het ook helpen om lichte oefeningen te doen om de bloedcirculatie te verbeteren. Dit kan het herstelproces versnellen. Denk hierbij aan zachte wandelingen, lichte yoga of simpele stretchoefeningen. Het doel is om de spieren soepel te houden zonder ze te overbelasten. Dit voorkomt stijfheid en kan helpen de pijn te verminderen.Zorg voor een goede houding
Spierpijn kan ook veroorzaakt worden door een slechte houding, bijvoorbeeld bij langdurig zitten of staan. Als je merkt dat je pijn hebt door een slechte houding, probeer dan bewust je lichaam in een betere positie te plaatsen. Gebruik ergonomische meubels en zorg voor een stoel die je rug goed ondersteunt. Neem regelmatig pauzes om op te staan en je lichaam te bewegen om stijfheid te voorkomen.Gebruik massage of foamrolling
Een zachte massage of het gebruik van een foamroller kan helpen om de spieren te ontspannen en opgebouwde spanning te verlichten. Massage helpt de bloedsomloop te verbeteren en kan het herstelproces versnellen. Een foamroller is een handig hulpmiddel om zelf de spieren te masseren, vooral in gebieden die moeilijk bereikbaar zijn, zoals de rug of de bovenbenen. Gebruik een foamroller voorzichtig en zonder te veel druk om verdere spierblessures te voorkomen.Let op je voeding en hydratatie
Voeding speelt een belangrijke rol in het herstel van spierpijn. Zorg ervoor dat je een evenwichtig voedingspatroon hebt met voldoende eiwitten, vitamines en mineralen die de spierherstel bevorderen. Magnesium is bijvoorbeeld belangrijk voor spierfunctie en kan helpen om spierpijn te verlichten. Eet daarnaast voldoende gezonde vetten en koolhydraten om je energie te herstellen. Hydratatie is ook cruciaal; drink voldoende water om spierkrampen te voorkomen en het herstel te bevorderen.Raadpleeg een arts als de pijn aanhoudt
Als de spierpijn langer dan een paar dagen aanhoudt, heviger wordt, of gepaard gaat met zwelling of blauwe plekken, is het belangrijk om een arts te raadplegen. Dit kan wijzen op een ernstigere blessure, zoals een verreking, verstuiking, of spierbeschadiging. Een arts kan de oorzaak van de pijn vaststellen en een geschikt behandelplan voorstellen. Ook als je vermoedt dat de pijn verband houdt met een medische aandoening, zoals fibromyalgie, is het raadzaam om een arts te raadplegen.Voorkom spierpijn met een goede warming-up en cooling-down
Om spierpijn in de toekomst te voorkomen, is het belangrijk om altijd een goede warming-up en cooling-down te doen voor en na lichamelijke activiteiten. Een warming-up zorgt ervoor dat je spieren soepel worden en zich voorbereiden op inspanning, terwijl een cooling-down helpt om de spieren na de training langzaam weer tot rust te brengen. Dit vermindert de kans op spierpijn en blessures aanzienlijk.Met deze praktische tips kun je de spierpijn beter beheren en sneller herstellen. Het belangrijkste is om goed voor je spieren te zorgen door ze te voeden, te hydrateren en rust te nemen wanneer dat nodig is. Door deze voorzorgsmaatregelen te nemen, kun je je spierpijn verlichten en in de toekomst voorkomen.