Ziekte van Kahler: Kanker van plasmacellen met botpijn
 De ziekte van Kahler, ook bekend als multipel myeloom, is een progressieve vorm van bloedkanker die ontstaat in de plasmacellen, een type witte bloedcel. Deze cellen maken deel uit van het immuunsysteem, dat het lichaam beschermt tegen ziektekiemen en andere schadelijke stoffen. Bij de ziekte van Kahler verzamelen de aangetaste plasmacellen zich in het beenmerg en in het vaste deel van de botten. Symptomen kunnen onder andere botpijn, nierfalen, frequente infecties en anemie (bloedarmoede) omvatten. Deze zeldzame aandoening treft vooral oudere mannen van Afro-Amerikaanse afkomst. De behandelopties variëren en de prognose is sterk afhankelijk van individuele factoren, met uitkomsten die kunnen variëren van gunstig tot zeer somber.
De ziekte van Kahler, ook bekend als multipel myeloom, is een progressieve vorm van bloedkanker die ontstaat in de plasmacellen, een type witte bloedcel. Deze cellen maken deel uit van het immuunsysteem, dat het lichaam beschermt tegen ziektekiemen en andere schadelijke stoffen. Bij de ziekte van Kahler verzamelen de aangetaste plasmacellen zich in het beenmerg en in het vaste deel van de botten. Symptomen kunnen onder andere botpijn, nierfalen, frequente infecties en anemie (bloedarmoede) omvatten. Deze zeldzame aandoening treft vooral oudere mannen van Afro-Amerikaanse afkomst. De behandelopties variëren en de prognose is sterk afhankelijk van individuele factoren, met uitkomsten die kunnen variëren van gunstig tot zeer somber.
- Synoniemen van de ziekte van Kahler
- Epidemiologie van de ziekte van Kahler
- Mechanisme
- Oorzaken van de kanker van plasmacellen
- Risicofactoren
- Risicogroepen
- Symptomen van de ziekte van Kahler
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling van de ziekte van Kahler
- Prognose van de ziekte van Kahler
- Complicaties van myeloom
- Preventie van de ziekte van Kahler
- Praktische tips voor het omgaan met de ziekte van Kahler
- Volg een behandelplan en medische opvolging nauwgezet
- Beheer vermoeidheid effectief
- Hanteer een evenwichtig voedingspatroon
- Zorg voor een sterk immuunsysteem
- Ondersteun je emotionele welzijn
- Beheer pijnklachten effectief
- Blijf fysiek actief binnen je mogelijkheden
- Plan financiële en praktische ondersteuning
- Ondersteun mantelzorgers
- Wees alert op symptomen van progressie
- Maak gebruik van patiëntenorganisaties en hulpmiddelen
- Misvattingen rond ziekte van Kahler
- De ziekte van Kahler is altijd fataal
- De ziekte van Kahler komt alleen voor bij oudere volwassenen
- De ziekte van Kahler veroorzaakt altijd pijn
- De ziekte van Kahler kan niet worden behandeld
- De ziekte van Kahler wordt altijd ontdekt door bloedonderzoek
- De ziekte van Kahler wordt altijd gekarakteriseerd door verhoogde calciumwaarden
- De ziekte van Kahler heeft altijd een slechte prognose
Synoniemen van de ziekte van Kahler
De ziekte van Kahler (MM) staat ook bekend onder de volgende synoniemen:- medullair plasmacytoom
- morbus Kahler
- multiple myeloma
- multiple myeloom
- myelomatose
- myeloom
- plasmacel dyscrasie
- plasmacel myeloom
- ziekte van Kahler-Bozzolo
Epidemiologie van de ziekte van Kahler
De ziekte van Kahler, of multipel myeloom, is een kanker die ontstaat in plasmacellen, een type witte bloedcel dat antilichamen produceert. Het komt vooral voor bij ouderen en heeft wereldwijd een stijgende prevalentie door de vergrijzing van de bevolking.Prevalentie en incidentie
In Nederland wordt de incidentie van multipel myeloom geschat op ongeveer 5-6 gevallen per 100.000 mensen per jaar. Het is een relatief zeldzame vorm van kanker, maar de prevalentie neemt toe naarmate de bevolking ouder wordt, met een piek bij mensen boven de 65 jaar. Wereldwijd komt de ziekte vaker voor in ontwikkelde landen dan in ontwikkelingslanden.
Regionale verschillen
Er zijn regionale verschillen in de prevalentie van de ziekte van Kahler, waarbij Noord-Amerika en Europa hogere incidentiecijfers vertonen in vergelijking met Afrika en Azië. Dit kan deels te maken hebben met genetische factoren en verschillen in gezondheidszorgsystemen en diagnostische mogelijkheden.
Mechanisme
De ziekte van Kahler wordt gekarakteriseerd door een kwaadaardige proliferatie van plasmacellen in het beenmerg. Deze plasmacellen produceren abnormale hoeveelheden antilichamen, die niet effectief zijn in het bestrijden van infecties, maar wel schadelijke gevolgen hebben voor het lichaam.Mutaties in plasmacellen
Multipel myeloom ontstaat wanneer een normale plasmacel mutaties ondergaat, wat leidt tot de ongecontroleerde proliferatie van abnormale plasmacellen. Deze cellen accumuleren in het beenmerg en produceren monoklonale antilichamen (m-proteïne), wat zorgt voor de typische symptomen van de ziekte.
Invasie van het beenmerg
De abnormale plasmacellen verdringen gezonde bloedcellen in het beenmerg, wat leidt tot verminderde productie van rode bloedcellen, witte bloedcellen en bloedplaatjes. Dit kan resulteren in bloedarmoede, verhoogde vatbaarheid voor infecties en verhoogde bloedingstendensen.
Oorzaken van de kanker van plasmacellen
Functie van bloedcellenDe ziekte van Kahler ontwikkelt zich in het beenmerg, het sponsachtige weefsel in het midden van de meeste botten. Het beenmerg produceert rode bloedcellen, witte bloedcellen en bloedplaatjes. Rode bloedcellen (erytrocyten) vervoeren zuurstof door het lichaam, witte bloedcellen (leukocyten) maken deel uit van het immuunsysteem, en bloedplaatjes (trombocyten) zijn essentieel voor bloedstolling. Bij de ziekte van Kahler ontstaan afwijkingen in plasmacellen, een type witte bloedcel.
Genetische mutatie tijdens het leven
De precieze oorzaak van de ziekte van Kahler is niet volledig begrepen. Soms ontstaan genetische mutaties in plasmacellen tijdens het leven die niet erfelijk zijn. Deze mutaties kunnen leiden tot ongecontroleerde celgroei en proliferatie. Het kenmerkende van de ziekte van Kahler is de overmatige groei van deze plasmacellen.
Anatomie en gevolgen
Het kwaadaardige gezwel in het beenmerg veroorzaakt botafbraak, wat kan leiden tot fracturen van lange beenderen of ingezakte wervels. Deze kunnen druk uitoefenen op het ruggenmerg (ruggenmergcompressie) en hypercalciëmie (verhoogd calciumgehalte in het bloed) veroorzaken. De kanker kan ook leiden tot anemie, neutropenie (laag aantal neutrofielen), trombocytopenie (tekort aan bloedplaatjes) en de productie van paraproteïnen. Deze paraproteïnen kunnen soms symptomen van hyperviscositeit (verhoogde viscositeit van het bloed) veroorzaken. Nierinsufficiëntie is een ander gevolg, vaak door de accumulatie van toxische eiwitten geproduceerd door abnormale plasmacellen. Bovendien leidt de ziekte vaak tot verlaagde niveaus van normale immunoglobulinen, wat bijdraagt aan frequente luchtweginfecties.
Erfelijkheid
De ziekte van Kahler is meestal niet erfelijk, maar ontstaat uit somatische mutaties in plasmacellen. Soms komt de ziekte vaker voor in bepaalde families, hoewel er geen specifieke erfelijke patronen zijn vastgesteld.
Risicofactoren
Er zijn verschillende risicofactoren die het ontstaan van de ziekte van Kahler kunnen bevorderen. De meeste van deze factoren zijn gerelateerd aan genetische predisposities, leeftijd en omgevingsfactoren.Leeftijd en geslacht
Multipel myeloom komt vaker voor bij oudere patiënten, meestal boven de 65 jaar. Het komt vaker voor bij mannen dan bij vrouwen, hoewel de reden hiervoor nog niet volledig begrepen wordt. De incidentie stijgt aanzienlijk bij patiënten ouder dan 70 jaar.
Genetische aanleg
Patiënten met een familiegeschiedenis van multipel myeloom of andere bloedziekten hebben een verhoogd risico op het ontwikkelen van de ziekte. Specifieke genetische afwijkingen, zoals veranderingen in de chromosomen van de plasmacellen, spelen een belangrijke rol bij de ontwikkeling van de ziekte.
Risicogroepen
Er zijn bepaalde patiëntengroepen die een verhoogd risico lopen op het ontwikkelen van multipel myeloom, gebaseerd op zowel genetische als omgevingsfactoren.Ouderen
De meeste gevallen van multipel myeloom worden vastgesteld bij ouderen, met een piekincidentie boven de 70 jaar. Dit komt waarschijnlijk doordat de afweermechanismen van het lichaam verzwakken naarmate men ouder wordt, waardoor kankerachtige cellen minder snel worden gedetecteerd en geëlimineerd.
Etniciteit
Patiënten van Afrikaanse afkomst hebben een hoger risico op het ontwikkelen van multipel myeloom dan mensen van Europese of Aziatische afkomst. Dit kan te maken hebben met genetische factoren die invloed hebben op de immuunrespons en de neiging van plasmacellen om ongecontroleerd te prolifereren.
Symptomen van de ziekte van Kahler
De symptomen van de ziekte van Kahler variëren sterk en kunnen aanvankelijk asymptomatisch zijn. Meestal ontwikkelt de ziekte zich rond de leeftijd van 65 jaar en kan leiden tot ernstige complicaties. De symptomen zijn voornamelijk te wijten aan de aantasting van bloedcellen, botten en het optreden van hypercalciëmie.Bloed
Tekort aan rode bloedcellen
Abnormale plasmacellen produceren eiwitten die normale bloedcellen aantasten, wat resulteert in anemie (bloedarmoede). Symptomen van anemie zijn onder andere vermoeidheid, zwakte en een ongewoon bleke huid.
Tekort aan witte bloedcellen
Naast anemie kan een tekort aan witte bloedcellen (leukopenie) optreden, wat leidt tot een verzwakt immuunsysteem. Dit verhoogt het risico op infecties zoals longontsteking en andere luchtweginfecties.
Tekort aan bloedplaatjes
Trombocytopenie (een verminderd aantal bloedplaatjes) kan leiden tot abnormale bloedingen en blauwe plekken. Symptomen van hyperviscositeit door trombocytopenie kunnen hoofdpijn, verwardheid, loopstoornissen, duizeligheid, nystagmus (wiebelogen), visusstoornissen door hemorragische retinopathie en nierinsufficiëntie omvatten.
Bot
Abnormale plasmacellen vormen tumoren in het bot, wat leidt tot botpijn en een verhoogd risico op fracturen. Deze tumoren kunnen ook druk uitoefenen op zenuwen, wat resulteert in gevoelloosheid of zwakte in armen of benen. Botafbraak kan vooral optreden in de schedel, wervelkolom, ribben en bekken.
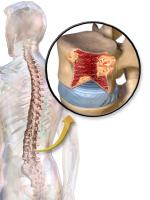 Illustratie van de meest voorkomende plaats van botletsels in de wervels / Bron: Blausen Medical Communications, Inc., Wikimedia Commons (CC BY-3.0)
Illustratie van de meest voorkomende plaats van botletsels in de wervels / Bron: Blausen Medical Communications, Inc., Wikimedia Commons (CC BY-3.0)De afbraak van botweefsel veroorzaakt een verhoogd calciumgehalte in het bloed (hypercalciëmie). Dit kan leiden tot misselijkheid, verlies van eetlust, overmatige dorst, vermoeidheid, spierzwakte en verwardheid. Hypercalciëmie kan ook nierfalen en frequent urineren veroorzaken, en kan nefrocalcinose (calciumafzettingen in de nieren) verergeren. Nierfalen komt voor bij 20-30% van de patiënten met de ziekte van Kahler.
Alarmsymptomen
De ziekte van Kahler wordt vaak pas in een later stadium gediagnosticeerd, aangezien de symptomen zich vaak langzaam ontwikkelen. Er zijn echter een aantal alarmsymptomen die kunnen wijzen op de aanwezigheid van de ziekte.Pijn in botten en rug
Een van de eerste symptomen van de ziekte van Kahler is pijn in de botten, vaak in de rug, ribben of heupen. Deze pijn wordt veroorzaakt door de ophoping van abnormale plasmacellen in het beenmerg, die de botstructuur aantasten.
Bloedarmoede en vermoeidheid
Veel patiënten ervaren een gevoel van extreme vermoeidheid, wat vaak het gevolg is van bloedarmoede door de verminderde productie van gezonde bloedcellen. Deze vermoeidheid kan significant het dagelijks functioneren aantasten.
Diagnose en onderzoeken
Lichamelijk onderzoekTijdens het lichamelijk onderzoek noteert de arts de symptomen van de patiënt. Dit kan wijzen op de ziekte van Kahler, maar verdere diagnostische tests zijn nodig voor een definitieve diagnose.
Diagnostische onderzoeken
De diagnose van de ziekte van Kahler wordt bevestigd door verschillende onderzoeken, waaronder:
- beenmergpunctie
- bloedonderzoek (kan hypercalciëmie en mogelijk pancytopenie onthullen)
- CT-scan
- MRI-scan
- PET-scan
- röntgenfoto van het skelet (toont botafbrekende letsels, vooral in de schedel)
- urineonderzoek
Diagnostische criteria
Voor de diagnose van een myeloom moeten ten minste twee van de volgende drie diagnostische kenmerken aanwezig zijn:
- radiologisch bewijs van lytische botletsels
- een toename van plasmacellen in het beenmerg
- de aanwezigheid van paraproteïnen of Bence Jones-eiwitten
Bij een symptomatisch myeloom moet ook bewijs van orgaanfalen aanwezig zijn, zoals bloedarmoede, botafbraak, nierinsufficiëntie, hypercalciëmie en terugkerende infecties.
Differentiële diagnose
De symptomen van de ziekte van Kahler kunnen lijken op die van andere aandoeningen, zoals:
- maligne lymfoom
- botmetastasen (uitzaaiingen van kanker in het bot)
- monoklonale gammopathie van onbepaalde betekenis
- de ziekte van Waldenström
Behandeling van de ziekte van Kahler
ZelfzorgZelfzorgmaatregelen omvatten het drinken van voldoende vocht om de nierfunctie te ondersteunen, het treffen van voorzorgsmaatregelen om infecties te voorkomen en goede hygiëne om de progressie van symptomen te vertragen.
Professionele medische zorg
De behandeling van de ziekte van Kahler hangt af van de ernst van de ziekte en de aanwezigheid van symptomen. Bij asymptomatische patiënten is behandeling mogelijk niet nodig, maar regelmatige controle is noodzakelijk. Wanneer symptomen aanwezig zijn, richt de behandeling zich op het voorkomen van complicaties en het verlengen van de levensduur.
Behandeling van bloedstoornissen
Behandeling kan bestaan uit chemotherapie, stamceltransplantatie en bloedtransfusies bij bloedarmoede. Bij patiënten met hyperviscositeit moet de transfusie zorgvuldig worden beheerd. Bij infecties wordt antibiotica toegediend en jaarlijks wordt een griepvaccinatie aanbevolen.
Behandeling van botpijn
Botpijn kan worden behandeld met radiotherapie, systemische chemotherapie of hoge doses dexamethason (corticosteroïden). NSAID's worden vermeden omdat ze het risico op nierfalen verhogen. Bisfosfonaten worden vaak voorgeschreven om de botafbraak te remmen. Pathologische fracturen kunnen worden behandeld met orthopedische chirurgie zoals kyfoplastiek of vertebroplastiek, die nuttig zijn voor het herstellen van botletsels in de wervelkolom.
Prognose van de ziekte van Kahler
De prognose van patiënten met de ziekte van Kahler is sterk afhankelijk van de ernst van de ziekte, de leeftijd van de patiënt en de reactie op behandelingen. De gemiddelde overleving varieert, maar met de recente vooruitgangen in de behandeling kunnen veel patiënten een langere levensduur hebben dan voorheen.Levensverwachting en behandelingsopties
Patiënten die tijdig worden gediagnosticeerd en behandeld, hebben een aanzienlijk betere prognose dan degenen die in een later stadium worden gediagnosticeerd. Behandelingen zoals chemotherapie, stamceltransplantatie en gerichte therapieën hebben de levensverwachting voor veel patiënten verbeterd.
Verergering van de ziekte
In sommige gevallen kan de ziekte zich snel ontwikkelen, wat leidt tot ernstige complicaties zoals nierfalen, infecties en fracturen door verzwakte botten. Deze patiënten hebben vaak een minder gunstige prognose.
Complicaties van myeloom
Enkele ernstige complicaties van de ziekte van Kahler zijn:- Hyperviscositeit: Bij hoge concentraties van paraproteïne in het bloed kan een plasmaferese nodig zijn om het plasma te verwijderen en te vervangen.
- Nierinsufficiëntie: Hypercalciëmie kan leiden tot nierfalen, dat vaak langdurige peritoneale of hemodialyse vereist. Behandeling omvat rehydratie en het gebruik van bisfosfonaten zoals pamidronaat.
- Ruggenmergcompressie: Behandeling omvat dexamethason, gevolgd door radiotherapie.
Preventie van de ziekte van Kahler
Erfelijke factorenHoewel de ziekte van Kahler meestal niet erfelijk is, kunnen mensen met een familiegeschiedenis van de aandoening mogelijk een verhoogd risico hebben. Voor deze individuen is het nuttig om regelmatig medische controles te ondergaan en genetisch advies in te winnen.
Blootstelling aan risicoverhogende factoren
Vermijden van overmatige blootstelling aan risicofactoren zoals straling en bepaalde chemische stoffen kan het risico op het ontwikkelen van de ziekte van Kahler helpen verminderen. Dit omvat het naleven van veiligheidsprotocollen bij het werken met schadelijke stoffen en het beperken van blootstelling aan industriële straling.
Algemene gezondheidsmaatregelen
Een gezonde levensstijl kan helpen om het risico op diverse ziekten, inclusief kanker, te verminderen. Dit omvat:
- Een evenwichtige voeding: Het handhaven van een dieet rijk aan groenten, fruit en volle granen kan de algehele gezondheid bevorderen.
- Regelmatige lichaamsbeweging: Voldoende fysieke activiteit kan bijdragen aan een gezonde lichaamsmassa en algemeen welzijn.
- Vermijden van roken en overmatig alcoholgebruik: Het vermijden van deze risicofactoren kan helpen het risico op verschillende vormen van kanker te verlagen.
- Regelmatige medische controles: Regelmatige gezondheidsscreenings kunnen helpen bij het vroegtijdig opsporen van potentiële problemen.
Vaccinatie en infectiepreventie
Omdat patiënten met de ziekte van Kahler een verhoogd risico hebben op infecties, kunnen vaccinaties zoals de griepprik nuttig zijn voor preventie. Het handhaven van goede hygiëne en het vermijden van contact met mensen die besmettelijke ziekten hebben, kan ook bijdragen aan een betere gezondheid.
Praktische tips voor het omgaan met de ziekte van Kahler
De ziekte van Kahler, ook bekend als multipel myeloom, is een vorm van kanker die de plasmacellen in het beenmerg aantast. Het omgaan met deze ziekte vereist een combinatie van medische zorg, zelfzorg en praktische ondersteuning. Hier zijn uitgebreide tips om patiënten en hun omgeving te helpen bij het omgaan met de ziekte.Volg een behandelplan en medische opvolging nauwgezet
Werk nauw samen met je arts om een individueel behandelplan op te stellen. Dit kan chemotherapie, immunotherapie, stamceltransplantatie of andere behandelingen omvatten. Zorg ervoor dat je alle afspraken bijwoont en de voorgeschreven therapie volgt.Vraag naar regelmatige controles om de voortgang van de behandeling te evalueren. Noteer eventuele bijwerkingen of nieuwe symptomen en bespreek deze tijdens je afspraken.
Beheer vermoeidheid effectief
Vermoeidheid is een veelvoorkomend symptoom bij de ziekte van Kahler. Plan je dag met voldoende rustmomenten en luister naar je lichaam. Prioriteer taken die belangrijk zijn en verdeel fysieke activiteiten over de dag.Creëer een rustige slaapomgeving en volg een consistent slaapschema. Overweeg ontspanningstechnieken zoals meditatie of ademhalingsoefeningen om stress te verminderen en de slaapkwaliteit te verbeteren.
Hanteer een evenwichtig voedingspatroon
Eet gevarieerd en voedzaam om je lichaam te ondersteunen tijdens de behandeling. Focus op voedingsmiddelen rijk aan eiwitten, vitaminen en mineralen, zoals mager vlees, vis, noten, groenten en fruit.Vermijd rauwe of onvoldoende verhitte voedingsmiddelen als je immuunsysteem verzwakt is. Bespreek met een diëtist of voedingsdeskundige hoe je specifieke behoeften kunt invullen, bijvoorbeeld bij gewichtsverlies of misselijkheid.
Zorg voor een sterk immuunsysteem
Neem maatregelen om infecties te voorkomen, zoals regelmatig handen wassen en het vermijden van drukke openbare ruimtes tijdens griepseizoenen. Zorg dat je vaccinaties up-to-date zijn, in overleg met je arts.Vraag familie en vrienden om extra voorzichtig te zijn bij verkoudheid of griep. Overweeg het dragen van een mondmasker in risicovolle situaties.
Ondersteun je emotionele welzijn
De diagnose van de ziekte van Kahler kan emotioneel zwaar zijn. Zoek steun bij een psycholoog, therapeut of lotgenotengroep om je gevoelens te bespreken en copingstrategieën te ontwikkelen.Zorg voor regelmatige sociale interactie met vrienden en familie om gevoelens van isolatie te verminderen. Overweeg mindfulness- of yogalessen om stress en angst te verminderen.
Beheer pijnklachten effectief
Pijn door botafbraak is een veelvoorkomend symptoom. Bespreek pijnbestrijdingsopties met je arts, zoals medicatie, fysiotherapie of alternatieve therapieën zoals acupunctuur.Gebruik hulpmiddelen zoals een wandelstok of braces om druk op aangetaste botten te verminderen. Creëer een comfortabele thuisomgeving met ergonomische meubels en hulpmiddelen.
Blijf fysiek actief binnen je mogelijkheden
Lichte fysieke activiteiten, zoals wandelen of rek- en strekoefeningen, kunnen helpen om spierkracht en flexibiliteit te behouden. Overleg met een fysiotherapeut over een passend oefenprogramma.Vermijd zware inspanning of activiteiten die je botten extra belasten. Kies voor veilige en gecontroleerde bewegingen om het risico op blessures te minimaliseren.
Plan financiële en praktische ondersteuning
Behandelingen kunnen financieel belastend zijn. Neem contact op met je zorgverzekeraar om te begrijpen welke kosten worden gedekt. Vraag eventueel hulp aan sociale diensten of patiëntenorganisaties.Overweeg hulp bij huishoudelijke taken of boodschappen als je energie beperkt is. Maak gebruik van hulpmiddelen zoals maaltijdbezorgdiensten of huishoudelijke hulp.
Ondersteun mantelzorgers
Als je een mantelzorger hebt, erken dan hun inspanningen en moedig hen aan om ook voor zichzelf te zorgen. Bespreek samen hoe taken kunnen worden verdeeld en vraag om aanvullende hulp indien nodig.Zorg dat mantelzorgers toegang hebben tot informatie en middelen, zoals workshops of steungroepen, om beter voorbereid te zijn op hun rol.
Wees alert op symptomen van progressie
Let op tekenen van verslechtering, zoals ongewone pijn, vermoeidheid of infecties. Neem onmiddellijk contact op met je arts bij nieuwe of verergerde klachten.Houd een dagboek bij van je symptomen en de effecten van behandelingen. Dit kan helpen om veranderingen tijdig op te merken en aan te kaarten bij je zorgteam.
Maak gebruik van patiëntenorganisaties en hulpmiddelen
Zoek contact met patiëntenorganisaties voor informatie, ondersteuning en praktische hulpmiddelen. Deze groepen kunnen ook helpen bij het vinden van lotgenoten en het delen van ervaringen.Overweeg het gebruik van apps of planners om je afspraken, medicatie en symptomen bij te houden. Dit kan overzicht en structuur bieden tijdens je behandeling.
Misvattingen rond ziekte van Kahler
De ziekte van Kahler, ook wel bekend als multiple myeloom, is een vorm van kanker die de plasmacellen in het beenmerg aantast. Het wordt gekarakteriseerd door de productie van abnormale eiwitten en een verstoring van de normale bloedcelproductie. Er zijn echter verschillende misvattingen over deze ziekte die de diagnose en behandeling beïnvloeden.De ziekte van Kahler is altijd fataal
Hoewel de ziekte van Kahler ernstig is en levensbedreigend kan zijn, betekent dit niet dat het altijd fataal is. Met de juiste behandelingen, zoals chemotherapie en radiotherapie, kunnen veel patiënten hun ziekte onder controle houden en een goede levenskwaliteit behouden. De prognose kan sterk variëren afhankelijk van de behandeling en het stadium van de ziekte.De ziekte van Kahler komt alleen voor bij oudere volwassenen
Hoewel de ziekte van Kahler vaker voorkomt bij oudere volwassenen, kan het ook jongere mensen treffen. Het risico op het ontwikkelen van de ziekte neemt toe met de leeftijd, maar het kan ook bij mensen van middelbare leeftijd of jonger worden gediagnosticeerd.De ziekte van Kahler veroorzaakt altijd pijn
Pijn is een veelvoorkomend symptoom bij de ziekte van Kahler, vooral als gevolg van botafbraak door de aanwezigheid van abnormale cellen. Echter, sommige patiënten ervaren nauwelijks pijn of kunnen deze beheersen met medicijnen. De ernst van de pijn varieert per persoon en hangt af van het stadium van de ziekte.De ziekte van Kahler kan niet worden behandeld
Er bestaat een misvatting dat de ziekte van Kahler niet behandelbaar is. Dit is niet waar. Er zijn verschillende behandelingsopties beschikbaar, waaronder medicatie, chemotherapie, bestraling, en stamceltransplantaties. De behandelingsopties zijn afhankelijk van het stadium van de ziekte en de gezondheid van de patiënt.De ziekte van Kahler wordt altijd ontdekt door bloedonderzoek
Hoewel bloedonderzoeken een belangrijk hulpmiddel zijn bij de diagnose van de ziekte van Kahler, kan de aandoening ook ontdekt worden door andere tests, zoals beeldvormende onderzoeken en biopsieën van het beenmerg. Vaak wordt het ontdekt nadat een patiënt symptomen vertoont die verder worden onderzocht.De ziekte van Kahler wordt altijd gekarakteriseerd door verhoogde calciumwaarden
Verhoogde calciumwaarden zijn een veelvoorkomend symptoom van de ziekte van Kahler, maar niet elke patiënt vertoont dit teken. Het is belangrijk om te begrijpen dat de ziekte zich op verschillende manieren kan manifesteren, en niet iedereen heeft dezelfde symptomen of bloedwaarden.De ziekte van Kahler heeft altijd een slechte prognose
De prognose voor patiënten met de ziekte van Kahler varieert afhankelijk van verschillende factoren, zoals de algehele gezondheid van de patiënt, het stadium van de ziekte, en hoe goed de patiënt reageert op behandelingen. Veel patiënten met de ziekte van Kahler kunnen hun ziekte beheersen met de juiste behandelingen en een goed opvolgingsplan.Lees verder
Gerelateerde artikelen
Bronnen en referenties
- Inleidingsfoto: Nephron, Wikimedia Commons (CC BY-SA-3.0)
- Geraadpleegd op 4 augustus 2017:
- MYELOMA, boek: Clinical Medicine, Door: Parveen Kumar, Michael Clark, Uitgever: Elsevier, ISBN: 9780702029936, blz. 484
- Geraadpleegd op 9 januari 2017:
- * What is myeloma?, https://www.myeloma.org.uk/information/what-is-myeloma/
- * Myeloma, boek: Clinical Medicine, Door: Parveen Kumar, Michael Clark, Uitgever: Elsevier, ISBN: 9780702029936, blz. 484-486
- * Coëlho, Medisch Zakwoordenboek, digitale editie, versie 2010
- Biological mechanisms linking obesity and cancer risk: new perspectives, Annu Rev Med. 2010;61:301-16. doi: 10.1146/annurev.med.080708.082713., https://www.ncbi.nlm.nih.gov/pubmed/19824817, geraadpleegd op 4 juni 2016
- Multiple myeloma, https://en.wikipedia.org/wiki/Multiple_myeloma#cite_note-9, geraadpleegd op 4 juni 2016
- Multiple myeloma, https://ghr.nlm.nih.gov/condition/multiple-myeloma#sourcesforpage, geraadpleegd op 4 juni 2016
- Multiple Myeloma, https://www.nlm.nih.gov/medlineplus/multiplemyeloma.html, geraadpleegd op 4 juni 2016
- Multiple Myeloma Complications, http://www.mayoclinic.org/diseases-conditions/multiple-myeloma/basics/complications/con-20026607, geraadpleegd op 4 juni 2016
- Multiple Myeloma Differential Diagnoses - Medscape Reference, http://emedicine.medscape.com/article/204369-differential, geraadpleegd op 4 juni 2016
- Multiple Myeloma Risk Factors, http://www.mayoclinic.org/diseases-conditions/multiple-myeloma/basics/risk-factors/con-20026607, geraadpleegd op 4 juni 2016
- Multiple Myeloma Tests & Diagnosis, http://www.mayoclinic.org/diseases-conditions/multiple-myeloma/basics/tests-diagnosis/con-20026607, geraadpleegd op 4 juni 2016
- Multiple Myeloma Treatments & Drugs, http://www.mayoclinic.org/diseases-conditions/multiple-myeloma/basics/tests-diagnosis/con-20026607, geraadpleegd op 4 juni 2016
- What's the Outlook for Multiple Myeloma?: Prognosis, Life Expectancy, and Survival Rates, http://www.healthline.com/health/cancer/multiple-myeloma-outlook, geraadpleegd op 4 juni 2016
- Afbeelding bron 1: Blausen Medical Communications, Inc., Wikimedia Commons (CC BY-3.0)
Reactie
N. Straatman, 25-02-2018
Graag stel ik een vraag:
Mijn oma van moeders kant, is overleden aan de gevolgen van de Ziekte van Kahler.
Zelf ben ik (nu 46 jaar) gezegend met 2 auto immuunaandoeningen van de huid. De laatste tijd heb ik dagelijks even last van jeukende benen en pijn in de botten van m'n benen.
Is bij mij de ziekte van Kahler iets om in de gaten te houden, of staat de kans hiervan compleet los van mijn situatie?
Vriendelijke groet,
Natascha
Reactie infoteur, 26-02-2018
Hoi Natascha
De Stichting tegen Kanker meldt dat erfelijkheid geen rol speelt bij het verschijnen van de aandoening, maar de precieze oorzaak van de aandoening is nog niet gekend.
Zie ook: https://www.kanker.be/alles-over-kanker/alle-types-kanker/multipel-myeloom-ziekte-van-kahler/oorzaken
Ik zou met je klachten even naar de huisarts gaan voor een goede diagnose.
Laatste update: 08-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 18
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.