Ependymoom: Tumor in hersenen of ruggenmerg
Een ependymoom is een zeldzame vorm van een tumor in de hersenen of het ruggenmerg die ontstaat uit één van de ondersteunende cellen van het centrale zenuwstelsel. De primaire kwaadaardige tumor veroorzaakt onder andere epileptische aanvallen, zwakte, hoofdpijn, misselijkheid en braken, afhankelijk van de locatie van de tumor. Enkele beeldvormende onderzoeken en een biopsie zijn nodig voor het stellen van de diagnose. De arts verwijdert zoveel mogelijk van de tumorcellen tijdens een operatie, maar door de complexiteit hiervan blijven vaak nog resterende cellen over. De vooruitzichten zijn individueel bepaald.- Epidemiologie ependymomen
- Mechanisme
- Oorzaken ependymoom
- Risicofactoren
- Risicogroepen
- Symptomen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling via operatie, radiotherapie en/of chemotherapie
- Prognose van de tumor in de hersenen en het ruggenmerg
- Complicaties
- Preventie
- Preventie
- Praktische tips voor het omgaan met een ependymoom
- Begrijp wat een ependymoom is en hoe het jou beïnvloedt
- Bereid je voor op medische behandelingen
- Beheer vermoeidheid en energieverlies
- Pas je dagelijkse activiteiten aan jouw situatie aan
- Zorg goed voor je mentale gezondheid
- Betrek je omgeving bij jouw situatie
- Blijf actief betrokken bij je medische zorg
- Misvattingen rond ependymoom
- Ependymomen komen alleen voor bij kinderen
- Een ependymoom veroorzaakt altijd hoofdpijn
- Ependymomen zijn altijd kwaadaardig
- Een operatie is altijd voldoende om een ependymoom te behandelen
- Ependymomen beïnvloeden alleen de hersenen
- Beeldvorming kan een ependymoom altijd correct identificeren
- Ependymomen kunnen niet uitzaaien
Epidemiologie ependymomen
Ependymomen treffen zowel kinderen als volwassenen. Ze zijn relatief zeldzaam bij volwassenen, goed voor 2-3% van de primaire hersentumoren. Ze zijn echter de zesde meest voorkomende hersentumor bij kinderen. Ongeveer 30% van de ependymomen wordt gediagnosticeerd bij kinderen jonger dan drie jaar. Tumoren van de fossa posterior (achterste deel van de hersenen) komen veel vaker voor bij kinderen, en ruggenmergtumoren zijn dan weer vaker gemeld bij volwassenen. Mannen kampen daarnaast iets vaker dan vrouwen met deze tumor. De kanker treedt voorts vaker op bij blanke mensen dan bij mensen met een andere huidskleur.Mechanisme
Een ependynoom is een type hersentumor die ontstaat uit de ependymale cellen, die de ventrikels van de hersenen en het ruggenmerg bekleden. Deze tumoren kunnen zich ontwikkelen in het centrale zenuwstelsel, voornamelijk in de hersenen en het ruggenmerg. De groei van ependynomen kan leiden tot verhoogde druk binnen de hersenen, waardoor neurologische symptomen ontstaan.Oorsprong van het ependymoom
Het ependymoom ontstaat uit de ependymale cellen die de ventrikels en het ruggenmerg omhullen. Deze cellen spelen een belangrijke rol bij de productie en circulatie van hersenvocht. Wanneer deze cellen oncontroleerbaar beginnen te groeien, ontstaan tumoren. De tumorgroei is vaak lokaal, maar kan ook in andere delen van het centrale zenuwstelsel uitbreiden.
Groei en expansie
De groei van een ependynoom kan zowel langzaam als agressief zijn, afhankelijk van de specifieke kenmerken van de tumor. De tumoren kunnen zich uitbreiden naar nabijgelegen structuren in de hersenen of het ruggenmerg, wat kan leiden tot verhoogde intracraniële druk. Deze toename in druk veroorzaakt symptomen zoals hoofdpijn, misselijkheid, en visuele veranderingen.
Neurologische effecten
De ontwikkeling van een ependynoom kan aanzienlijke neurologische effecten hebben, afhankelijk van de locatie van de tumor. Aangezien ependynomen zich vaak ontwikkelen in of nabij belangrijke hersenstructuren, kan hun aanwezigheid leiden tot verminderde motorische functie, spraakproblemen, of cognitieve stoornissen, afhankelijk van waar de tumor zich bevindt.
Oorzaken ependymoom
De oorzaken van ependynomen zijn niet volledig begrepen, maar er zijn verschillende factoren die bijdragen aan het ontstaan van deze tumoren. Ependynomen ontstaan uit de ependymale cellen, die de ventrikels van de hersenen en het ruggenmerg bekleden. De exacte mechanismen die leiden tot de transformatie van deze cellen in tumoren zijn complex en multifactorieel. Genetische predisposities, omgevingsfactoren en blootstelling aan straling spelen een belangrijke rol bij de ontwikkeling van ependynomen.Genetische factoren
Genetische factoren spelen een cruciale rol bij het ontstaan van ependynomen. Patiënten met genetische syndromen zoals neurofibromatose type 2 (NF2) hebben een aanzienlijk verhoogd risico op het ontwikkelen van ependynomen. NF2 is een autosomaal dominante aandoening die gekarakteriseerd wordt door de vorming van tumoren in het centrale zenuwstelsel, waaronder ependymomen. De aanwezigheid van specifieke genetische mutaties kan leiden tot de ongecontroleerde groei van ependymale cellen, wat resulteert in tumoren.
Blootstelling aan straling
Een andere belangrijke oorzaak van ependynomen is blootstelling aan ioniserende straling. Personen die in het verleden zijn blootgesteld aan bestraling voor de behandeling van andere vormen van kanker, bijvoorbeeld in de kindertijd of adolescentie, lopen een verhoogd risico om een ependynoom te ontwikkelen. Straling kan genetische schade veroorzaken in de ependymale cellen, wat leidt tot tumorgroei. De langdurige effecten van straling op het centrale zenuwstelsel zijn goed gedocumenteerd, en de kans op het ontwikkelen van een ependynoom neemt toe naarmate de blootstelling aan straling groter is.
Omgevingsfactoren
Hoewel genetische factoren en straling de grootste risicofactoren zijn voor het ontstaan van ependynomen, kunnen ook omgevingsfactoren een rol spelen. Er wordt onderzocht of bepaalde chemische stoffen of infecties bijdragen aan de ontwikkeling van ependynomen. Er is echter onvoldoende bewijs om een direct verband te leggen tussen omgevingsfactoren en de ontwikkeling van ependymomen, hoewel het mogelijk is dat langdurige blootstelling aan schadelijke stoffen of infecties het risico verhoogt.
Familiaire geschiedenis
Een familiaire geschiedenis van ependymomen of andere tumoren van het centrale zenuwstelsel kan het risico verhogen. In sommige gevallen kunnen genetische mutaties die van generatie op generatie worden doorgegeven, bijdragen aan de ontwikkeling van deze tumoren. Patiënten met een familielid dat een ependynoom heeft gehad, kunnen genetisch getest worden om hun eigen risico in te schatten en vroege detectie mogelijk te maken.
Leeftijd en geslacht
Ependynomen kunnen zich op elke leeftijd ontwikkelen, maar ze komen het meest voor bij kinderen en jongvolwassenen. De meeste gevallen van ependynomen worden vastgesteld tussen de leeftijd van 20 en 40 jaar. Er is geen duidelijk geslachtsverschil in de incidentie van ependynomen, hoewel sommige onderzoeken aangeven dat mannen iets vaker getroffen worden dan vrouwen.
Risicofactoren
Er zijn verschillende risicofactoren die de kans op het ontwikkelen van een ependynoom kunnen verhogen. Hoewel de precieze oorzaak van ependynomen onbekend is, zijn er factoren die een verhoogd risico met zich meebrengen. Deze factoren omvatten genetische predispositie, eerdere blootstelling aan straling, en andere omgevingsfactoren.Genetische predispositie
Genetische factoren spelen een belangrijke rol bij de ontwikkeling van ependynomen. Patiënten met bepaalde genetische syndromen, zoals neurofibromatose type 2 (NF2), lopen een verhoogd risico om ependynomen te ontwikkelen. NF2 is geassocieerd met de vorming van tumoren in het centrale zenuwstelsel, waaronder ependynomen.
Blootstelling aan straling
Een andere belangrijke risicofactor is de blootstelling aan ioniserende straling, bijvoorbeeld door eerdere behandelingen voor kanker, zoals bestraling van de hersenen of het ruggenmerg. Deze blootstelling kan de genetische integriteit van ependymale cellen verstoren, wat leidt tot tumorgroei.
Omgevingsfactoren
Naast genetische en stralingsfactoren, kunnen omgevingsfactoren ook bijdragen aan het risico op het ontwikkelen van een ependynoom. Er wordt onderzocht of bepaalde chemische stoffen of infecties een rol spelen bij het verhogen van het risico op tumoren in het centrale zenuwstelsel, hoewel de resultaten van dit onderzoek tot nu toe gemengd zijn.
Risicogroepen
Er zijn specifieke risicogroepen die een verhoogde kans hebben op het ontwikkelen van een ependynoom. Het identificeren van deze groepen is belangrijk voor vroegtijdige detectie en behandeling.Patiënten met neurofibromatose type 2
Patiënten met neurofibromatose type 2 (NF2) hebben een genetische aanleg voor het ontwikkelen van verschillende tumoren, waaronder ependynomen. NF2 wordt gekarakteriseerd door de vorming van goedaardige tumoren in het centrale zenuwstelsel, en deze patiënten hebben een verhoogd risico op het ontwikkelen van ependymomen.
Patiënten die zijn blootgesteld aan straling
Patiënten die eerder werden behandeld met straling voor andere medische aandoeningen, zoals kanker, lopen een verhoogd risico op het ontwikkelen van ependynomen. Dit geldt vooral voor mensen die bestraling hebben ondergaan in de kindertijd of adolescentie, aangezien de hersenen in deze fasen van het leven nog in ontwikkeling zijn en kwetsbaarder kunnen zijn voor stralingsschade.
Ouderen
Hoewel ependynomen vaker worden gediagnosticeerd bij jongere patiënten, kunnen ze ook optreden bij ouderen. De kans op het ontwikkelen van een ependynoom neemt toe met de leeftijd, vooral bij ouderen die andere gezondheidsproblemen hebben die het immuunsysteem kunnen beïnvloeden.
Symptomen
Ependymomen zijn zachte, grijze of rode tumoren die cysten (abnormaal gevormde holten in het lichaam) of minerale verkalkingen bevatten. De tumoren verschijnen zowel in het halfrond van de hersenen (het grootste deel van de hersenen) als in het cerebellum (kleine hersenen) of in de ruggengraat (veelal het onderste deel). Vaak komen deze voor in het achterste deel van de hersenen (de fossa posterior). Wanneer de hersentumoren zich in het halfrond van de hersenen bevinden, veroorzaken ze epileptische aanvallen, functieverlies, zwakte of gevoelloosheid in bepaalde lichaamsdelen. Tumoren die zich in de kleine hersenen bevinden, veroorzaken een ophoping van cerebrospinale vloeistof waardoor een waterhoofd (te veel hersen- en ruggenmergvocht in de schedel) ontstaat. Hydrocefalie kenmerkt zich door hoofdpijn of een snel toenemende hoofdomtrek bij zuigelingen en is vaak het eerste symptoom van een ependymoom. Prikkelbaarheid, slapeloosheid en braken ontstaan bij de groei van de tumor. Bij oudere kinderen en volwassenen zijn misselijkheid, braken en hoofdpijn de meest voorkomende symptomen.Alarmsymptomen
Ependynomen kunnen leiden tot een reeks alarmsymptomen, afhankelijk van de locatie en de grootte van de tumor. Het is belangrijk om deze symptomen snel te herkennen, aangezien vroege diagnose en behandeling de prognose kunnen verbeteren.Hoofdpijn en misselijkheid
Een van de meest voorkomende symptomen van een ependynoom is hoofdpijn, vaak gepaard met misselijkheid. Dit komt door de verhoogde intracraniële druk die optreedt wanneer de tumor zich uitzet en in de hersenstructuren drukt. Hoofdpijn die verergert, vooral in de ochtend, is een alarmerend teken.
Visuele veranderingen
Patiënten met een ependynoom kunnen ook visuele veranderingen ervaren, zoals wazig zien of verlies van gezichtsvermogen aan één kant. Deze symptomen ontstaan wanneer de tumor de zenuwen in de hersenen beïnvloedt die verantwoordelijk zijn voor het gezichtsvermogen.
Motorische en cognitieve stoornissen
Afhankelijk van de locatie van de tumor kunnen ependynomen leiden tot motorische of cognitieve stoornissen. Dit kan variëren van zwakte of verlamming in een ledemaat tot problemen met geheugen of spraak. Dergelijke symptomen kunnen wijzen op een tumor die druk uitoefent op belangrijke hersengebieden die motorische of cognitieve functies reguleren.
Epileptische aanvallen
In sommige gevallen kan een ependynoom leiden tot epileptische aanvallen. Deze aanvallen ontstaan wanneer de tumor hersenactiviteit verstoort. Epileptische aanvallen kunnen zich manifesteren als onwillekeurige bewegingen, bewustzijnsverlies of verward gedrag.
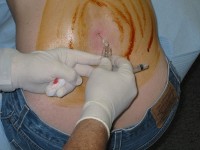 Ruggenprik / Bron: Brainhell, Wikimedia Commons (CC BY-SA-3.0)
Ruggenprik / Bron: Brainhell, Wikimedia Commons (CC BY-SA-3.0)Diagnose en onderzoeken
Net als bij andere hersentumoren zijn beeldvormende onderzoeken zoals een CT-scan of MRI-scan nodig. Hiermee bepaalt de arts de grootte en de verspreiding van een tumor en stelt hij de diagnose van de aanwezigheid van een ependymoom vast. De bevestiging van de diagnose gebeurt aan de hand van een chirurgische biopsie, waarbij de arts een stukje hersenweefsel verwijdert. Andere nuttige diagnostische instrumenten omvatten een lumbale punctie (ruggenprik: onderzoek van hersenvocht) en een elektro-encefalografie (EEG: hersenfilmpje).Behandeling via operatie, radiotherapie en/of chemotherapie
De behandeling van deze ernstige hersentumor gebeurt door een multidisciplinair team dat bestaat uit neurochirurgen, neuro-oncologen en radiotherapeuten.Chirurgie is de meest effectieve therapie voor ependymomen. Het volledig verwijderen van deze tumor(en) is echter complex vanwege de locatie diep in de hersenen. De tumoren liggen namelijk vaak dichtbij vitale hersenstructuren. Afhankelijk van de locatie van de tumor verwijdert de neurochirurg een groot deel van de tumor via een craniotomie. Dit is een operatie waarbij de chirurg een opening maakt in de schedel van de patiënt. Indien de arts een ependymoom niet kan verwijderen vanwege de locatie, voert de arts een biopsie of gedeeltelijke verwijdering van de tumor uit. Bij een gedeeltelijke verwijdering van de tumor krijgt de patiënt nog radiotherapie (bestralingstherapie) en chemotherapie. Chemotherapie is over het algemeen niet effectief bij patiënten met een ependymoom.
Prognose van de tumor in de hersenen en het ruggenmerg
De prognose voor kinderen met ependymomen varieert sterk, afhankelijk van de kenmerken van de tumor en andere factoren zoals de plaats van de tumor en de hoeveelheid die de chirurg heeft verwijderd. De belangrijkste factor voor het bepalen van de vooruitzichten van de patiënt is de hoeveelheid van de tumor die de chirurg heeft verwijderd. Patiënten bij wie de tumoren volledig verwijderd zijn, hebben een veel betere prognose dan patiënten waarbij de chirurg de ependymomen niet volledig heeft kunnen verwijderen. Ondanks dat sommige patiënten een goede en snelle behandeling krijgen, is niet elke patiënt te genezen. Af en toe komen patiënten door een ependymoom te overlijden. De vijfjaarsoverleving bedraagt 81,86%. De vooruitzichten zijn het beste voor de leeftijdsgroep 20-44 jaar (90,8%), en nemen af naarmate patiënten verouderen. Zo bedraagt de vijfjaarsoverleving bij de leeftijdsgroep van 75+ nog 61,9%.Complicaties
Ependymomen kunnen verschillende complicaties met zich meebrengen:Hersenfunctiestoornissen
Afhankelijk van de locatie van de tumor kunnen er functiestoornissen optreden, zoals problemen met motoriek, coördinatie en cognitieve functies. Tumoren die nabij vitale hersenstructuren liggen, kunnen leiden tot ernstige neurologische uitval.
Hydrocefalie
Een ophoping van cerebrospinale vloeistof kan leiden tot waterhoofd (hydrocefalie), wat druk op de hersenen kan uitoefenen en verdere neurologische schade kan veroorzaken.
Infecties
Na een operatie kan er een risico op infecties zijn, zowel in de operatiewond als in de hersenen zelf. Dit kan het herstelproces bemoeilijken en de behandeling compliceren.
Herhaling van de tumor
Er bestaat een risico dat de tumor terugkeert, zelfs na behandeling. Regelmatige controle is daarom noodzakelijk om eventuele recidieven tijdig te detecteren en te behandelen.
Preventie
Hoewel er geen specifieke manieren zijn om een ependymoom te voorkomen, kunnen de volgende maatregelen helpen bij het beheer en de vroege detectie van de ziekte:Vroege diagnose
Vroege opsporing van symptomen en regelmatige medische controles kunnen helpen bij het tijdig identificeren van een ependymoom, wat belangrijk is voor een effectieve behandeling.
Ondersteuning bij symptomen
Behandeling van symptomen zoals hoofdpijn, misselijkheid of neurologische problemen kan de kwaliteit van leven verbeteren en bijdragen aan een beter algemeen welzijn.
Multidisciplinair beheer
Een multidisciplinair team, waaronder neurochirurgen, oncologen en radiotherapeuten, kan zorgen voor een uitgebreide benadering van de behandeling en het beheer van de ziekte, wat de kans op complicaties en terugkeer van de tumor kan verminderen.
Preventie
Hoewel er geen specifieke manieren zijn om een ependymoom te voorkomen, kunnen de volgende maatregelen helpen bij het beheer en de vroege detectie van de ziekte:Vroege diagnose
Vroege opsporing van symptomen en regelmatige medische controles kunnen helpen bij het tijdig identificeren van een ependymoom, wat belangrijk is voor een effectieve behandeling.
Ondersteuning bij symptomen
Behandeling van symptomen zoals hoofdpijn, misselijkheid of neurologische problemen kan de kwaliteit van leven verbeteren en bijdragen aan een beter algemeen welzijn.
Multidisciplinair beheer
Een multidisciplinair team, waaronder neurochirurgen, oncologen en radiotherapeuten, kan zorgen voor een uitgebreide benadering van de behandeling en het beheer van de ziekte, wat de kans op complicaties en terugkeer van de tumor kan verminderen.
Praktische tips voor het omgaan met een ependymoom
Begrijp wat een ependymoom is en hoe het jou beïnvloedt
Een ependymoom is een zeldzame vorm van een tumor die ontstaat in de ependymale cellen van de hersenen of het ruggenmerg. Deze aandoening kan uiteenlopende symptomen veroorzaken, zoals hoofdpijn, misselijkheid, evenwichtsproblemen en veranderingen in cognitieve of motorische vaardigheden. Het is belangrijk om te begrijpen hoe de tumor jouw dagelijks leven beïnvloedt en welke medische stappen nodig zijn, zoals operaties, bestraling of andere behandelingen.Vraag je arts om een gedetailleerde uitleg van je diagnose, de prognose en de behandelmogelijkheden. Door goed geïnformeerd te zijn, kun je betere keuzes maken over je gezondheid en behandelingen. Overweeg om een notitieboekje mee te nemen naar afspraken om aantekeningen te maken en vragen voor te bereiden.
Bereid je voor op medische behandelingen
Een ependymoom wordt vaak behandeld met een combinatie van chirurgie, bestraling en in sommige gevallen chemotherapie. Bespreek met je medisch team wat je kunt verwachten tijdens en na deze behandelingen. Informeer naar de mogelijke bijwerkingen en hoe je hiermee kunt omgaan.Als je een operatie moet ondergaan, zorg er dan voor dat je thuis alles klaar hebt staan voor je herstel. Denk aan comfortabele kleding, hulp bij huishoudelijke taken en een rustige ruimte waar je kunt uitrusten. Bespreek met je arts of je revalidatie nodig hebt, zoals fysiotherapie of cognitieve therapie, om je herstel te ondersteunen.
Beheer vermoeidheid en energieverlies
Vermoeidheid is een veelvoorkomend probleem bij patiënten met een ependymoom, vooral tijdens en na behandelingen. Plan je dag zo dat je voldoende rustmomenten hebt. Probeer je activiteiten over de dag te spreiden in plaats van alles tegelijk te doen.Eet een evenwichtig voedingspatroon om je energieniveau stabiel te houden. Kies voor voedzame maaltijden met voldoende eiwitten, groenten en complexe koolhydraten. Vermijd cafeïne en suikerrijke snacks laat op de dag, omdat deze je slaap kunnen verstoren. Overweeg om een slaaproutine te ontwikkelen die je helpt om voldoende en kwalitatief goede nachtrust te krijgen.
Pas je dagelijkse activiteiten aan jouw situatie aan
Leven met een ependymoom kan betekenen dat je sommige dagelijkse activiteiten moet aanpassen. Vraag om hulp bij zware of vermoeiende taken, zoals schoonmaken of boodschappen doen. Gebruik hulpmiddelen zoals een boodschappenkarretje of ergonomische keukenapparatuur om fysieke belasting te verminderen.Als je last hebt van cognitieve veranderingen, zoals concentratieproblemen of geheugenverlies, maak dan gebruik van hulpmiddelen zoals agenda’s, herinneringsapps of notitiebriefjes. Dit kan je helpen om je dagelijkse taken beter te organiseren.
Zorg goed voor je mentale gezondheid
De diagnose en behandeling van een ependymoom kunnen een emotionele impact hebben. Het is normaal om gevoelens van angst, verdriet of onzekerheid te ervaren. Zoek ondersteuning bij een therapeut, een psycholoog of een lotgenotengroep. Het delen van je ervaringen met anderen die in een vergelijkbare situatie zitten kan zeer waardevol zijn.Overweeg ontspanningstechnieken zoals yoga, meditatie of mindfulness om stress te verminderen. Maak tijd voor activiteiten die je vreugde brengen en die je helpen om even afleiding te vinden van je zorgen.
Betrek je omgeving bij jouw situatie
Praat openlijk met je familie, vrienden en collega’s over je diagnose en hoe ze je kunnen ondersteunen. Geef duidelijk aan wat je nodig hebt, zoals praktische hulp, emotionele steun of begrip voor je situatie.Overweeg om een familielid of vriend mee te nemen naar doktersafspraken om je te helpen bij het onthouden van informatie en het stellen van vragen. Als je kinderen hebt, leg de situatie op een gepaste manier uit en geef hen de ruimte om hun gevoelens te uiten.
Blijf actief betrokken bij je medische zorg
Een ependymoom vereist vaak langdurige medische opvolging om je gezondheid te bewaken en mogelijke recidieven vroegtijdig te detecteren. Zorg ervoor dat je regelmatig afspraken plant bij je arts en eventuele controle-MRI’s of scans bijhoudt. Stel vragen over je behandeling en wees niet bang om een second opinion te vragen als je twijfelt over een bepaald advies.Gebruik een medisch dagboek om je symptomen, behandelingen en afspraken bij te houden. Dit kan je helpen om veranderingen in je gezondheid snel te signaleren en om betere gesprekken te voeren met je arts. Een proactieve houding draagt bij aan een betere controle over je situatie.