Coeliakie: Maag- en darmproblemen door eten van gluten
 Coeliakie is een chronische aandoening waarbij ontsteking van het slijmvlies in het bovenste gedeelte van de dunne darm, het duodenum, optreedt als reactie op de consumptie van gluten. Gluten is een eiwit dat voorkomt in granen zoals tarwe, haver, gerst en rogge. Deze ontsteking leidt tot een afname van de darmvlokken (villi), wat resulteert in een verminderde opname van voedingsstoffen en kan een breed scala aan symptomen veroorzaken. Het vermijden van gluten in de voeding kan de symptomen aanzienlijk verbeteren, en een strikt glutenvrij dieet is cruciaal voor het beheer van de aandoening. Patiënten die zich aan dit dieet houden, hebben vaak een uitstekende prognose.
Coeliakie is een chronische aandoening waarbij ontsteking van het slijmvlies in het bovenste gedeelte van de dunne darm, het duodenum, optreedt als reactie op de consumptie van gluten. Gluten is een eiwit dat voorkomt in granen zoals tarwe, haver, gerst en rogge. Deze ontsteking leidt tot een afname van de darmvlokken (villi), wat resulteert in een verminderde opname van voedingsstoffen en kan een breed scala aan symptomen veroorzaken. Het vermijden van gluten in de voeding kan de symptomen aanzienlijk verbeteren, en een strikt glutenvrij dieet is cruciaal voor het beheer van de aandoening. Patiënten die zich aan dit dieet houden, hebben vaak een uitstekende prognose.- Synoniem coeliakie
- Epidemiologie
- Mechanisme
- Oorzaken: Problemen door glutenconsumptie
- Risicofactoren
- Risicogroepen
- Ziekten geassocieerd met coeliakie
- Symptomen: Vaak maag- en darmproblemen
- Alarmsymptomen
- Diagnostisch onderzoek
- Differentiële diagnose
- Behandeling: Glutenvrij eten
- Voeding
- Prognose
- Complicaties
- Preventie
- Praktische tips voor het leven met / omgaan met coeliakie
- Volg een strikt glutenvrij voedingspatroon
- Leer omgaan met kruisbesmetting
- Let goed op verborgen gluten in bewerkte producten
- Zorg voor een evenwichtig voedingspatroon met voldoende voedingsstoffen
- Bereid maaltijden thuis en kies voor verse, onbewerkte voedingsmiddelen
- Wees alert op symptomen van voedingstekorten
- Communiceer goed met restaurantpersoneel en bij sociale evenementen
- Vraag om genetisch advies als je familieleden hebt met coeliakie
- Zoek therapie of ondersteuning bij de emotionele impact van coeliakie
- Onderhoud je gezondheid met regelmatige controleafspraken
- Misvattingen rond coeliakie
- Coeliakie is een voedselallergie
- Je kunt een beetje gluten eten zonder problemen
- Coeliakie komt alleen bij kinderen voor
- Mensen met coeliakie zijn altijd ondergewicht
- Coeliakie is makkelijk vast te stellen met een bloedtest
- Een glutenvrij dieet is voldoende om alle klachten te verhelpen
- Coeliakie heeft geen invloed op andere organen
Synoniem coeliakie
Een ander veelgebruikte term voor coeliakie is "glutengevoelige enteropathie".Epidemiologie
Coeliakie is een chronische auto-immuunziekte die de dunne darm aantast bij patiënten die gluten consumeren. De prevalentie varieert wereldwijd, maar het wordt vaak als ondergediagnosticeerd beschouwd, vooral in landen waar de diagnose niet routinematig wordt gesteld. De prevalentie van coeliakie is de laatste jaren gestegen door verbeterde diagnostische methoden en een grotere bewustwording van de aandoening.Prevalentie wereldwijd
De prevalentie van coeliakie varieert per regio, met hogere percentages in landen zoals Noord-Amerika en Europa. In Noord-Amerika wordt de prevalentie geschat op ongeveer 1 op de 100 mensen, terwijl in sommige Europese landen zoals Finland en Zweden de prevalentie kan oplopen tot 1 op de 80. In andere delen van de wereld, zoals Azië en Afrika, wordt coeliakie minder vaak gediagnosticeerd, wat deels te wijten is aan de minder gangbare aanwezigheid van gluten in de traditionele diëten en een lagere mate van bewustzijn van de ziekte.
Verhouding man-vrouw
Coeliakie komt vaker voor bij vrouwen dan bij mannen, met een ratio van ongeveer 2:1. Deze genderverschillen kunnen verband houden met genetische factoren, hormonale invloeden en de manier waarop auto-immuunziekten zich manifesteren bij verschillende geslachten.
Ouderen en coeliakie
Hoewel coeliakie vaak wordt gediagnosticeerd bij kinderen of jongvolwassenen, kan de aandoening zich ook in de volwassenheid ontwikkelen, vooral bij ouderen. Bij oudere patiënten kan coeliakie een atypische presentatie hebben, waardoor de diagnose vertraagd kan worden. Dit benadrukt de noodzaak van vroege opsporing, vooral bij mensen die langdurig klachten hebben zonder een duidelijke oorzaak.
Mechanisme
Het mechanisme van coeliakie is complex en omvat genetische en immuunfactoren die leiden tot schade aan de dunne darm bij blootstelling aan gluten. Gluten is een eiwit dat voorkomt in tarwe, gerst en rogge en is de belangrijkste trigger voor de immuunrespons bij mensen met coeliakie.Immuunrespons
In coeliakie leidt de inname van gluten tot een abnormale immuunrespons in de dunne darm. Het lichaam herkent gluten als een vreemd agens en activeert het immuunsysteem, wat resulteert in ontsteking van de dunne darm. Deze ontsteking veroorzaakt schade aan de villi (darmvlokken), waardoor de opname van voedingsstoffen wordt belemmerd. Na verloop van tijd kan dit leiden tot malabsorptie van belangrijke voedingsstoffen.
Genetische aanleg
Coeliakie wordt sterk beïnvloed door genetische factoren. De meerderheid van de patiënten heeft de HLA-DQ2 of HLA-DQ8 genen, die verantwoordelijk zijn voor de predispositie voor de ziekte. Het hebben van een eerste graads familielid met coeliakie verhoogt het risico om zelf de aandoening te ontwikkelen. Er wordt echter gedacht dat genetische aanleg alleen niet voldoende is; omgevingsfactoren zoals voeding en infecties spelen ook een rol.
Gluten en darmbeschadiging
Gluten veroorzaakt bij mensen met coeliakie een immuunreactie die de darmvlokken aantast, wat resulteert in verminderde absorptie van voedingsstoffen. Deze beschadiging kan leiden tot diarree, gewichtsverlies en een algemeen gevoel van vermoeidheid. Als de ziekte onbehandeld blijft, kan het leiden tot meer ernstige complicaties, zoals osteoporose, onvruchtbaarheid en zelfs darmkanker.
Oorzaken: Problemen door glutenconsumptie
Gluten is een eiwit dat voorkomt in granen zoals tarwe, haver, gerst en rogge. Het is te vinden in een breed scala aan voedingsmiddelen, maar ook in niet-voedingsproducten zoals medicijnen, vitaminen, supplementen, lippenbalsem en zelfs de lijm op postzegels en enveloppen. Coeliakie is een auto-immuunziekte waarbij het immuunsysteem een abnormale reactie vertoont op gluten, met name op het gliadine-eiwit. Deze reactie veroorzaakt schade aan de darmvilli in het duodenum, wat leidt tot een verminderde opname van voedingsstoffen zoals ijzer, vitaminen en andere essentiële stoffen. Deze voedingsdeficiënties veroorzaken verschillende symptomen en gezondheidsproblemen. De exacte oorzaak van coeliakie is onbekend, maar erfelijkheid en omgevingsfactoren spelen mogelijk een rol.Erfelijkheid
Binnen bepaalde families komt coeliakie vaker voor, maar de manier waarop de aandoening wordt overgedragen is nog niet volledig begrepen. Ongeveer 10-15% van de eerstegraads familieleden van een patiënt met coeliakie kan de aandoening hebben, vaak zonder symptomen. Bij identieke tweelingen is de kans ongeveer 70% dat beide tweelingen coeliakie hebben. De genen HLA-DQ2 (Doai * 0501, DQBI * 0201) en HLA-DQ8 (DQAI * 0301, DQBI * 0302) zijn sterk geassocieerd met coeliakie. Meer dan 90% van de patiënten met coeliakie heeft het HLA-DQ2-gen, terwijl dit slechts 20-30% in de algemene bevolking betreft. Andere genen, zoals die op chromosoomregio's 19p13.1, 11q, 5q31-33 en 6q21-22, evenals de gencluster CD28 / CTLA4 / ILO5, zijn eveneens betrokken bij de aandoening.
Omgevingsfactoren
Er is discussie over de rol van borstvoeding en de leeftijd waarop gluten in de voeding worden geïntroduceerd als risicofactoren voor coeliakie. Wat wel zeker is, is dat een rotavirusinfectie (met symptomen zoals braken en diarree in de kindertijd) het risico op het ontwikkelen van coeliakie kan verhogen.
Risicofactoren
De ontwikkeling van coeliakie wordt beïnvloed door verschillende risicofactoren, zowel genetisch als omgevingsgerelateerd. Het begrijpen van deze risicofactoren kan helpen bij het identificeren van mensen die een verhoogd risico lopen op de ziekte.Genetische predispositie
Zoals eerder genoemd, wordt coeliakie sterk geassocieerd met bepaalde HLA-genen, vooral HLA-DQ2 en HLA-DQ8. Patiënten die deze genetische markers hebben, lopen een verhoogd risico op het ontwikkelen van de aandoening, hoewel niet iedereen met deze genetische aanleg coeliakie ontwikkelt.
Voeding en omgevingsfactoren
Hoewel genetische factoren belangrijk zijn, kunnen omgevingsfactoren zoals de timing van gluteninname bij kinderen, infecties en andere invloeden de ontwikkeling van coeliakie triggeren. Het wordt bijvoorbeeld verondersteld dat vroege blootstelling aan gluten, of een infectie tijdens de vroege kindertijd, het risico op het ontwikkelen van coeliakie kan verhogen.
Familiegeschiedenis
Een familiegeschiedenis van coeliakie verhoogt het risico om zelf de aandoening te ontwikkelen. Mensen met een eerste graads familielid (ouders, broers of zussen) met coeliakie hebben een verhoogd risico en moeten alert zijn op symptomen van de aandoening.
Risicogroepen
Er zijn verschillende risicogroepen die een verhoogde kans hebben om coeliakie te ontwikkelen. Deze groepen omvatten mensen met een genetische aanleg, patiënten met andere auto-immuunziekten en bepaalde demografische groepen.Patiënten met andere auto-immuunziekten
Mensen met andere auto-immuunziekten, zoals type 1 diabetes, hypothyreoïdie of lupus, hebben een verhoogd risico om coeliakie te ontwikkelen. Het immuunsysteem is al verstoord in deze patiënten, wat hen vatbaarder maakt voor de ontwikkeling van andere auto-immuunziekten, waaronder coeliakie.
Kinderen en adolescenten
Coeliakie wordt vaak gediagnosticeerd in de kindertijd, vooral bij kinderen die gevoelig zijn voor gluten. Dit maakt kinderen een risicogroep, vooral diegenen die een familiegeschiedenis van de ziekte hebben of al een andere auto-immuunziekte vertonen.
Ouderen
Oudere patiënten kunnen ook een verhoogd risico hebben op coeliakie, hoewel de aandoening vaak moeilijker te diagnosticeren is bij ouderen. Symptomen kunnen milder zijn of verkeerd worden toegeschreven aan andere aandoeningen, waardoor de ziekte vaak wordt gemist.
Ziekten geassocieerd met coeliakie
Patiënten met coeliakie hebben een verhoogd risico op verschillende aandoeningen, waaronder atopie (erfelijke overgevoeligheid), auto-immuunziekten zoals schildklieraandoeningen, diabetes mellitus type 1 (suikerziekte), reumatoïde artritis (ontsteking van gewrichten en organen), systemische lupus erythematosus en het syndroom van Sjögren (aandoening die symptomen aan ogen, mond en keel veroorzaakt). Andere geassocieerde ziekten zijn onder andere ontstoken darmziekte, darmkanker, lactose-intolerantie (symptomen bij het consumeren van melk en zuivelproducten), primaire biliaire cirrose (galwegaandoening met leververharding), chronische leverziekte, interstitiële longziekte (littekens en ontsteking in de longen), de ziekte van Addison (onvoldoende productie van hormonen door bijnieren), het syndroom van Down en epilepsie. IgA-deficiëntie komt ook vaker voor bij patiënten met coeliakie. Chronische complicaties kunnen onder andere osteoporose (verlies van botmassa met risico op botbreuken) omvatten, zelfs bij patiënten die een strikt glutenvrij dieet volgen. Vaak zijn de fysieke symptomen niet-specifiek en gepaard met bloedarmoede en ondervoeding.Symptomen: Vaak maag- en darmproblemen
De symptomen van coeliakie zijn zeer variabel en kunnen de spijsvertering beïnvloeden, maar ook andere lichaamsdelen en psychische gezondheid kunnen aangetast worden.Vaak voorkomende symptomen
Veel patiënten met coeliakie zijn asymptomatisch en de aandoening wordt vaak alleen ontdekt bij een routinematig bloedonderzoek. De symptomen kunnen uiteenlopend en vaak niet-specifiek zijn, zoals vermoeidheid en malaise (een algemeen gevoel van ziekte) in combinatie met bloedarmoede (anemie). Maag- en darmproblemen komen vaak voor, zoals:
- onverteerde voedselresten in de ontlasting
- diarree of vetdiarree
- constipatie
- winderigheid
- verminderde eetlust
- buikpijn
- chronische buikpijn
- misselijkheid
- overgeven
- oprispingen (boeren)
- opgeblazen gevoel
- groene ontlasting
- stinkende ontlasting
- gewichtsverlies (of soms een gewichtstoename)
Zeldzame symptomen
Bij coeliakie kunnen zeldzame complicaties optreden, zoals neuszweren en tetanie (spierkrampen als gevolg van elektrolytenstoornissen). Andere zeldzame symptomen zijn osteomalacie (verweking van de botten, wat kan leiden tot botbreuken) en ernstige ondervoeding, die kan resulteren in perifeer oedeem (vochtophoping in de extremiteiten). Neurologische symptomen kunnen onder andere paresthesie (tintelingen), ataxie (coördinatie- en evenwichtsproblemen door verkalking in de hersenen), spierzwakte, of polyneuropathie (verminderd pijngevoel, verlamming, prikkelingen en tintelingen in handen en voeten) zijn. De prognose voor deze zeldzame symptomen kan variëren.
Chronische symptomen
Bij een chronische vorm van coeliakie kunnen symptomen zoals mondzweren en stomatitis (ontsteking van het slijmvlies in en rond de mond) frequent voorkomen. Andere mogelijke symptomen zijn onvruchtbaarheid en neuropsychiatrische klachten zoals angst en depressie. Bovendien kunnen de darmen door een verminderde opname van essentiële voedingsstoffen verschillende problemen veroorzaken, waaronder:
- Afwezigheid van menstruatie
- Jeukende huid met huiduitslag (zoals dermatitis herpetiformis)
- Onverklaarbaar kort gestalte
- Epileptische aanvallen
- Gemakkelijk blauwe plekken ontwikkelen
- Gewrichtspijn
- Groeivertraging bij kinderen
- Haaruitval
- Neusbloedingen
- Spierkrampen
- Tintelingen of gevoelloosheid in handen of voeten
- Vermoeidheid
Symptomen bij kinderen
Bij kinderen komen vaak symptomen zoals prikkelbaarheid of kieskeurig gedrag voor. Daarnaast kunnen ook de volgende symptomen optreden:
- Defecten in het tandglazuur en veranderingen in de tandkleur
- Diarree, constipatie, vette of stinkende ontlasting, misselijkheid of braken
- Slechte gewichtstoename
- Vertraagde groei en een kleiner dan gemiddeld gestalte
- Vertraagde puberteit
Alarmsymptomen
Coeliakie kan een breed scala aan symptomen veroorzaken, die variëren van mild tot ernstig. Het herkennen van alarmsymptomen is cruciaal voor een vroege diagnose en behandeling.Gastro-intestinale symptomen
De meest voorkomende symptomen van coeliakie zijn gastro-intestinaal van aard, zoals chronische diarree, buikpijn, opgeblazen gevoel en gewichtsverlies. Deze symptomen zijn vaak het gevolg van de beschadiging van de darmvlokken, die de absorptie van voedingsstoffen verstoren.
Vermoeidheid en algemene malaise
Vermoeidheid is een veelvoorkomend symptoom bij coeliakie, vaak als gevolg van malabsorptie van essentiële voedingsstoffen zoals ijzer en foliumzuur. Dit kan leiden tot bloedarmoede, wat bijdraagt aan een algemeen gevoel van malaise en verminderde energie.
Huidproblemen
Huiduitslag, zoals dermatitis herpetiformis, kan ook een alarmsymptoom zijn van coeliakie. Dit is een jeukende, blaarachtige uitslag die vaak voorkomt op de ellebogen, knieën en rug. Het is een specifieke uitdrukking van coeliakie die de huid aantast.
Diagnostisch onderzoek
De diagnose coeliakie kan uitdagend zijn door de variabiliteit van de symptomen. Diverse onderzoeken kunnen helpen bij het stellen van de diagnose.Biopsie
Een biopsie van de dunne darm wordt beschouwd als de gouden standaard voor de diagnose. Hierbij worden meerdere biopten (weefselmonsters) genomen uit het tweede deel van het duodenum. De biopsie kan een afvlakking van de darmvilli onthullen, hoewel endoscopische afwijkingen niet altijd zichtbaar zijn.
Bloedonderzoek
Bij aanhoudende diarree, foliumzuurdeficiëntie of ijzertekort, een familiegeschiedenis van coeliakie, of een auto-immuunziekte, kan een uitgebreid bloedonderzoek worden uitgevoerd. Milde of matige anemie komt bij ongeveer de helft van de patiënten voor. Folaatdeficiëntie, vaak geassocieerd met macrocytose (grote rode bloedcellen), is gebruikelijk, terwijl een vitamine B12-tekort zeldzaam is. IJzertekort door slechte absorptie is frequenter. Soms is het cholesterolgehalte verlaagd. In ernstige gevallen kunnen osteomalacie (laag calcium en hoog fosfaat) en hypoalbuminemie (verlaagd albumine in het bloed) worden vastgesteld.
Ontlastingsonderzoek
Bij een ontlastingsonderzoek kan de arts vetmalabsorptie opmerken, soms door witte stipjes in de ontlasting.
HLA-typing
HLA-DQ2 is aanwezig bij 90-95% van de patiënten met coeliakie, terwijl HLA-DQ8 bij ongeveer 8% van de patiënten voorkomt. De afwezigheid van beide allelen heeft een hoge negatieve voorspellende waarde voor coeliakie. HLA-typering kan nuttig zijn om de ziekte uit te sluiten, vooral bij patiënten die reeds glutenvrij eten.
Radiologie
Een röntgenonderzoek van de dunne darm kan afwijkingen aantonen. Radiologische onderzoeken zijn ook nuttig voor het opsporen van complicaties zoals een lymfoom.
Botdensitometrie
Een DXA-scan, ook bekend als botdensitometrie of botdichtheidsmeting, is essentieel voor alle patiënten vanwege het risico op osteoporose.
Draadloze endoscopie
Een endoscopie kan nodig zijn om darmafwijkingen op te sporen, vooral als er vermoed wordt dat de patiënt lijdt aan een complicatie.
Eliminatiedieet
Om te bevestigen of gluten de oorzaak zijn van de maag- en darmproblemen, kan de arts een eliminatiedieet voorstellen. Dit houdt in dat verdachte voedingsmiddelen worden weggelaten en vervolgens weer geïntroduceerd.
Absorptietest
Absorptietests kunnen abnormale resultaten opleveren, maar deze worden zelden uitgevoerd omdat ze niet cruciaal zijn voor de diagnose.
Differentiële diagnose
Een grondig onderzoek is nodig om andere aandoeningen uit te sluiten die symptomen vertonen die lijken op coeliakie:- Bacteriële gastro-enteritis (buikgriep veroorzaakt door bacteriën)
- Bacteriële overgroei in de dunne darm met darmgerelateerde symptomen
- Bloedarmoede door ijzertekort (ferriprieve anemie)
- Collagene colitis (dikkedarmontsteking met diarree en krampen) en lymfatische colitis
- Cytomegalovirus
- Cytomegalovirus colitis
- De ziekte van Crohn (aandoening gekenmerkt door buikpijn, diarree en gewichtsverlies)
- Eiwitverlies enteropathie
- Enteropathie-type T-cellymfoom
- Eosinofiele gastro-enteritis
- Giardiasis (infectie van de dunne darm met diarree en buikkrampen)
- Prikkelbaredarmsyndroom (symptomen van diarree en obstipatie)
- Hypoalbuminemie
- Hypocalciëmie (verlaagd calciumgehalte in het bloed)
- Hypokaliëmie (tekort aan kalium in het bloed)
- Hypomagnesiëmie (tekort aan magnesium in het bloed)
- Hypothyreoïdie (een traag werkende schildklier)
- Immunoglobuline A-tekort
- Jejunoileitis
- Malabsorptie (problemen met de opname van voedingsstoffen)
- Non-Hodgkin lymfoom (kanker in lymfocyten van het immuunsysteem met vergrote lymfeklieren en algemene symptomen)
- Virale gastro-enteritis (buikgriep veroorzaakt door een virus)
Behandeling: Glutenvrij eten
Coeliakie is momenteel niet te genezen, maar de symptomen kunnen wel worden beheerd. De behandeling begint vaak met het aanvullen van ontbrekende mineralen en vitaminen, zoals ijzer, foliumzuur, calcium en vitamine D. Deze aanvulling is noodzakelijk om de tekorten aan te vullen. De belangrijkste behandelingsmethode is echter een levenslang glutenvrij dieet. Het elimineren van gluten uit de voeding, inclusief haver, tarwe, gerst en rogge, leidt meestal tot een klinische verbetering binnen enkele dagen tot weken. De morfologische verbetering kan echter maanden tot jaren duren, vooral bij volwassenen. Na de diagnose en het starten van de behandeling worden vaak vervolgonderzoeken zoals bloedonderzoek en soms opnieuw een biopsie uitgevoerd om de effectiviteit van de behandeling te controleren. Indien de symptomen niet verbeteren ondanks strikt naleven van een glutenvrij dieet, kan de arts besluiten om opnieuw een biopsie te nemen. Bij twijfelachtige diagnose mag de patiënt tijdelijk gluten herintroduceren. Indien de symptomen terugkeren, bevestigt dit vaak de diagnose coeliakie.Voeding
KruisbesmettingEr bestaat altijd een risico op kruisbesmetting bij voedingsproducten. Dit betekent dat producten die van nature glutenvrij zijn, soms verontreinigd kunnen raken als ze op dezelfde productielijn worden geproduceerd of samen verpakt worden met glutenbevattende voedingsmiddelen.
Uitdagingen bij eten buiten
Het eten in restaurants, op het werk, op school of tijdens sociale bijeenkomsten kan een uitdaging vormen. Het is verstandig om vooraf contact op te nemen met de eetgelegenheid om te informeren naar glutenvrije opties. Door de wijdverspreide aanwezigheid van tarwe en gerst in voedsel en medicijnen is het van cruciaal belang om etiketten zorgvuldig te lezen voordat je voedsel of medicatie aanschaft. Hoewel het volgen van een glutenvrij dieet uitdagend kan zijn, is het mogelijk om een gezonde en evenwichtige voeding te handhaven.
Advies van ondersteunende organisaties
Patiënt ondersteunende organisaties bieden waardevolle informatie en advies over voeding, recepten en glutenvrije producten. Het wordt aangeraden om advies te vragen aan een diëtist die gespecialiseerd is in coeliakie en glutenvrije voeding. Deze zorgverlener kan ook ondersteuning bieden bij bijkomende aandoeningen die voortkomen uit coeliakie, zoals diabetes, lactose-intolerantie, tekorten aan vitamines of mineralen (zoals vitamine A) en problemen met gewichtstoename of -verlies.
Voedingsmiddelen die geschikt zijn
De meeste patiënten met coeliakie kunnen haver verdragen, op voorwaarde dat deze niet verontreinigd is met gluten tijdens de productie (kies voor glutenvrije haver). Granen zonder gerstemout of tarwe zijn eveneens toegestaan. Rijst, aardappelen, zuivel, fruit en groenten zijn van nature glutenvrij en veilig om te consumeren. Vlees, gevogelte en vis zijn ook geschikt, mits ze niet gepaneerd zijn en zonder glutenvrije sauzen worden bereid.
Voedingsmiddelen om te vermijden
Patiënten met coeliakie dienen de volgende voedingsmiddelen te vermijden:
- Bier
- Brood, bagels, croissants, broodjes
- Cakes, donuts en taarten
- Crackers en vele kant-en-klare snacks, zoals chips
- Croutons
- Gepaneerde voedingsmiddelen
- De meeste granen
- Hosties
- Jus
- Marinades, sauzen, soja en teriyakisauzen
- Pannenkoeken en wafels
- Pasta
- Pizza
- Saladedressings (sommige)
- Snoepjes (sommige)
- Soepen (de meeste)
- Vleeswaren, hotdogs, salami of worst
- Vullingen
Prognose
De prognose voor patiënten met een correcte diagnose en behandeling is doorgaans uitstekend. Ondanks het advies om strikt glutenvrij te eten, houden veel patiënten zich niet altijd aan het dieet, maar behouden zij toch een goede gezondheid. Voor patiënten die niet reageren op het dieet en behandeling met corticosteroïden, zijn de vooruitzichten minder gunstig. Sommige patiënten vertonen geen verbetering ondanks het strikt naleven van het dieet.Complicaties
BotafwijkingenDe lange-termijn effecten van een glutenvrij dieet zijn nog niet volledig duidelijk, maar osteoporose en andere botziekten kunnen ook optreden bij patiënten die strikt glutenvrij eten. Onvoldoende naleving van het dieet kan leiden tot slechtere resultaten.
Kanker
Hoewel coeliakie niet direct een verhoogd risico op kanker veroorzaakt, wordt het wel geassocieerd met een verhoogd risico op T-cel lymfoom, colitis jejunitis (ontsteking van de dikke en dunne darm) en/of een carcinoom (kanker op huid, slijmvliezen en organen). De incidentie van T-cel lymfoom en dunne darm adenocarcinoom is verhoogd bij mensen met coeliakie. Ulceratieve jejunitis kan zich presenteren met koorts, buikpijn, een darmperforatie (perforatie van de darm) en bloedingen. De diagnose wordt vaak bevestigd met een bariumtest, hoewel soms een laparotomie (chirurgisch openen van de buik) met biopsie nodig is. Behandeling kan corticosteroïden (krachtige ontstekingsremmers) en immunosuppressieve geneesmiddelen omvatten. Ook slokdarmkanker (symptomen zijn slikproblemen en eetproblemen) en andere vormen van kanker buiten het maagdarmkanaal komen vaker voor bij coeliakie. Het risico op kanker lijkt niet direct afhankelijk van de duur van de ziekte, maar een strikt glutenvrij dieet kan het risico verlagen.
Preventie
Omdat de precieze oorzaak van coeliakie onbekend is, zijn er geen specifieke preventieve maatregelen beschikbaar. Het bewustzijn van risicofactoren kan echter bijdragen aan een vroege diagnose en behandeling, wat de kans op een gezond en langdurig leven vergroot.Praktische tips voor het leven met / omgaan met coeliakie
Coeliakie is een chronische aandoening waarbij het immuunsysteem van het lichaam abnormaal reageert op gluten, een eiwit dat voorkomt in tarwe, rogge, gerst en hun afgeleiden producten. Deze reactie veroorzaakt schade aan de dunne darm en kan leiden tot een breed scala aan symptomen, zoals buikpijn, diarree, vermoeidheid en gewichtsverlies. Het belangrijkste aspect van het leven met coeliakie is het strikt vermijden van gluten, omdat dit de enige manier is om symptomen te voorkomen en verdere schade aan de darm te beperken. Hieronder volgen enkele praktische tips voor het dagelijks omgaan met coeliakie.Volg een strikt glutenvrij voedingspatroon
Het belangrijkste aspect van coeliakie is het vermijden van gluten in je voedingspatroon. Dit betekent dat je alle voedingsmiddelen die gluten bevatten, zoals brood, pasta, gebak, pizza en veel bewerkte producten, moet vermijden. Zelfs kleine hoeveelheden gluten kunnen schadelijk zijn, dus het is essentieel om altijd de etiketten van producten zorgvuldig te controleren en om alleen glutenvrije producten te kiezen. Er zijn veel glutenvrije alternatieven beschikbaar, zoals glutenvrij brood, pasta en snacks, die je kunt gebruiken in plaats van hun traditionele tegenhangers.Leer omgaan met kruisbesmetting
Kruisbesmetting is een groot risico voor mensen met coeliakie. Dit gebeurt wanneer glutenhoudende producten in contact komen met glutenvrije producten, bijvoorbeeld via hetzelfde keukengerei, de snijplank of het bakpapier. Om kruisbesmetting te voorkomen, is het belangrijk om in de keuken een strikt scheidingssysteem te hanteren. Gebruik aparte snijplanken, messen en bakgerei voor glutenvrije producten. Zorg er ook voor dat je je handen goed wast en dat je oppervlakken goed schoonmaakt voordat je glutenvrije maaltijden bereidt. Ook in restaurants is het belangrijk om te vragen naar de mogelijkheden om kruisbesmetting te vermijden.Let goed op verborgen gluten in bewerkte producten
Veel bewerkte voedingsmiddelen bevatten verborgen gluten, zelfs als het etiket dit niet direct aangeeft. Dit kan het geval zijn bij soepen, sauzen, vleeswaren, snoep en zelfs sommige kruidenmengsels. Het is belangrijk om altijd de ingrediëntenlijst zorgvuldig te lezen en te controleren of er glutenbevattende ingrediënten zoals tarwezetmeel of gemodificeerd zetmeel in het product zitten. Het is aan te raden om glutenvrije producten te kiezen die gecertificeerd zijn, zodat je er zeker van kunt zijn dat ze veilig zijn voor je voedingspatroon.Zorg voor een evenwichtig voedingspatroon met voldoende voedingsstoffen
Wanneer je glutenvrij eet, is het belangrijk om ervoor te zorgen dat je alle benodigde voedingsstoffen binnenkrijgt. Sommige glutenvrije producten kunnen minder vezels en belangrijke vitaminen of mineralen bevatten. Zorg ervoor dat je voldoende vezels eet door groenten, fruit, noten, zaden en glutenvrije granen zoals quinoa en boekweit in je voeding op te nemen. Daarnaast kan het nuttig zijn om met je arts of diëtist te overleggen om eventuele tekorten aan voedingsstoffen zoals ijzer, calcium of vitamine D op te sporen en aan te vullen met supplementen indien nodig.Bereid maaltijden thuis en kies voor verse, onbewerkte voedingsmiddelen
Het bereiden van maaltijden thuis is een van de beste manieren om ervoor te zorgen dat je glutenvrij eet. Door zelf te koken, heb je volledige controle over de ingrediënten en kun je de kans op kruisbesmetting vermijden. Kies zoveel mogelijk voor verse en onbewerkte voedingsmiddelen, zoals groenten, fruit, vlees, vis en peulvruchten. Vermijd bewerkte voedingsmiddelen die gluten kunnen bevatten, of controleer altijd zorgvuldig de ingrediëntenlijst. Glutenvrije meelsoorten zoals amandelmeel, rijstmeel en maïszetmeel kunnen worden gebruikt om glutenvrije gebakken producten te maken.Wees alert op symptomen van voedingstekorten
Omdat coeliakie invloed heeft op de opname van voedingsstoffen in de dunne darm, kunnen er tekorten aan belangrijke vitamines en mineralen ontstaan. Symptomen van tekorten, zoals vermoeidheid, broze nagels, botpijn of een bleek gezicht, kunnen optreden. Als je dergelijke symptomen ervaart, is het belangrijk om contact op te nemen met je arts. Regelmatige controle van je bloedwaarden is essentieel om ervoor te zorgen dat je voedingspatroon geen tekorten veroorzaakt. Je arts kan je eventueel supplementen aanbevelen om deze tekorten aan te vullen.Communiceer goed met restaurantpersoneel en bij sociale evenementen
Wanneer je uit eten gaat of deelneemt aan sociale evenementen, is het belangrijk om duidelijk te communiceren over je coeliakie. Vraag altijd of het restaurant glutenvrije opties aanbiedt en leg uit dat je een medische aandoening hebt die het absoluut noodzakelijk maakt om gluten te vermijden. In sommige gevallen kun je het beste van tevoren bellen om te vragen of ze kunnen voldoen aan de eisen van een glutenvrij dieet. Bij sociale evenementen, zoals verjaardagen of familiefeesten, kan het helpen om zelf glutenvrij voedsel mee te nemen, zodat je zeker weet dat je veilig kunt eten.Vraag om genetisch advies als je familieleden hebt met coeliakie
Coeliakie heeft een genetische component, wat betekent dat als je familieleden hebt die de aandoening hebben, je zelf een verhoogd risico kunt hebben om het ook te ontwikkelen. Het kan nuttig zijn om genetisch advies in te winnen, zodat je beter begrijpt of je risico hebt op het ontwikkelen van coeliakie. Dit kan ook helpen bij het vroegtijdig opsporen van de ziekte als je symptomen begint te vertonen. Bij de diagnose kan je arts je mogelijk ook aanraden om je kinderen te laten testen, aangezien coeliakie vaker voorkomt in families.Zoek therapie of ondersteuning bij de emotionele impact van coeliakie
Het leven met coeliakie kan mentaal belastend zijn, vooral omdat het naleven van een strikt glutenvrij dieet invloed heeft op je dagelijks leven en sociale activiteiten. Het kan leiden tot gevoelens van isolatie, angst of frustratie. Het is belangrijk om ondersteuning te zoeken bij een therapeut of via een steungroep voor patiënten met coeliakie. Zo kun je leren om de emotionele aspecten van de ziekte beter te hanteren en je strategieën ontwikkelen om ermee om te gaan, zonder dat het je dagelijkse leven teveel belemmert.Onderhoud je gezondheid met regelmatige controleafspraken
Het is essentieel om regelmatig naar je arts te gaan voor controleafspraken, zodat eventuele schade aan je darmwand of andere complicaties op tijd worden opgespoord. Bij coeliakie kan het langer duren voordat je symptomen verdwijnen, zelfs als je strikt glutenvrij eet, dus het is belangrijk om nauwlettend je gezondheid in de gaten te houden. Je arts kan bloedonderzoeken uitvoeren om je voedingsstatus te controleren en te zorgen dat er geen langdurige schade ontstaat.Door deze praktische tips te volgen, kun je het leven met coeliakie beter beheren en je gezondheid op de lange termijn beschermen. Het strikt volgen van een glutenvrij voedingspatroon, het letten op verborgen gluten en het zorgen voor een evenwichtig voedingspatroon zijn essentieel voor het behouden van een goede gezondheid. Met geduld, planning en ondersteuning kun je de impact van coeliakie minimaliseren en genieten van een gezond en actief leven.
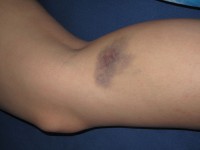 Blauwe plekken komen soms voor /
Blauwe plekken komen soms voor /