Auto-immuun hepatitis: symptomen, oorzaken en behandeling
Auto-immuun hepatitis (AIH) is een ziekte waarbij de lever ontstoken is doordat het afweersysteem zich tegen de lever richt. De oorzaak is onbekend. Er zijn mensen die gedurende langere tijd niets merken van auto-immuun hepatitis. Als ze wel klachten hebben, dan uit zich dat vaak in vermoeidheid, verminderde eetlust, geelzucht (een gele verkleuring van de huid en oogwit) en pijn rechtsboven in de buik, waar de lever ligt. De buik kan ook opgezet zijn als gevolg van vochtophopingen. Behandeling is nodig. Zonder behandeling is 80% van de mensen met deze leverziekte binnen vijf jaar overleden. De levensverwachting is ongeveer gelijk aan die van een gezond persoon als de behandeling goed aanslaat. Het is belangrijk dat je therapietrouw bent en de aanwijzingen van de arts goed opvolgt. Voorts is het verstandig dat je bij auto-immuun hepatitis gezonde voeding tot je neemt.- Wat is auto-immuun hepatitis?
- Ontregeling van het immuunsysteem
- Behandeling geboden om leverschade te voorkomen
- Epidemiologie van auto-immuun hepatitis: wie, waar en waarom
- Twee vormen AIH
- Type 1
- Type 2
- Anatomie en fysiologie van de lever in relatie tot auto-immuun hepatitis
- Symptomen van auto-immuun hepatitis
- Oorzaken van AIH
- Virusinfecties: een potentieel startpunt van de immuunreactie
- Genetische aanleg: een kwetsbaarheid in de bouwstenen
- Vrouwelijke hormonen: een extra risico voor vrouwen
- Omgevingsfactoren: verborgen triggers in ons dagelijks leven
- Voeding en darmgezondheid: invloed op het immuunsysteem
- Stress: een ontregelaar van het immuunsysteem
- De rol van andere auto-immuunziekten
- Risicofactoren
- Onderzoek en diagnose
- Anamnese en lichamelijk onderzoek
- Bloedonderzoek
- Beeldvormend onderzoek
- Leverbiopsie
- Behandeling van auto-immuun hepatitis
- Medicatie
- Levertransplantatie
- Leefstijlaanpassingen en aanvullende behandelingen
- Voeding (dieet) en alcohol
- Praktische tips en zelfzorgmaatregelen voor auto-immuun hepatitis
- Pas je voedingspatroon aan
- Houd een energiedagboek bij
- Houd je lever gezond
- Slim omgaan met medicijnen
- Leer je grenzen kennen
- Ondersteun je immuunsysteem
- Vermijd schadelijke stoffen
- Zorg voor een goede nachtrust
- Blijf in beweging, maar overdrijf niet
- Onderhoud je sociale contacten
- Vooruitzichten (prognose)
- Vooruitzichten zijn verbeterd
- Leverkanker
- Nieuwe ontwikkelingen
- Complicaties
Wat is auto-immuun hepatitis?
Ontregeling van het immuunsysteem
Auto-immuun hepatitis (AIH) is leverontsteking die ontstaat wanneer het immuunsysteem van het lichaam zich tegen de eigen levercellen keert. De precieze oorzaak van auto-immuun hepatitis is onduidelijk, maar genetische en omgevingsfactoren lijken een rol te spelen bij het ontstaan van deze leverziekte. Ligging van de lever / Bron: Nerthuz/Shutterstock.com
Ligging van de lever / Bron: Nerthuz/Shutterstock.comBehandeling geboden om leverschade te voorkomen
Onbehandelde auto-immuun hepatitis kan leiden tot littekenvorming van de lever (levercirrose) en uiteindelijk tot leverfalen. Wanneer auto-immuun hepatitis vroegtijdig wordt gediagnosticeerd en behandeld, kan het vaak goed onder controle worden gehouden met geneesmiddelen die het immuunsysteem onderdrukken. Een levertransplantatie kan een optie zijn als auto-immuun hepatitis niet reageert op medicamenteuze behandeling of wanneer de ziekte in een vergevorderd stadium is.Epidemiologie van auto-immuun hepatitis: wie, waar en waarom
Auto-immuun hepatitis (AIH) is een zeldzame maar complexe leveraandoening waarbij het immuunsysteem het eigen leverweefsel aanvalt. Dit proces leidt tot ontsteking en, zonder behandeling, tot progressieve leverbeschadiging. AIH komt wereldwijd voor, maar regionale verschillen in prevalentie, geslacht en leeftijdsgroepen, genetische gevoeligheid en zelfs klimaatinvloeden geven een boeiend inzicht in de verspreiding en risicofactoren van deze ziekte. Hier volgt een diepgaand overzicht van de epidemiologische aspecten van auto-immuun hepatitis, gericht op Nederland, België, de Nederlandse overzeese gebiedsdelen en de mondiale context.Algemene prevalentie en geografische verschillen
Wereldwijd schommelt de prevalentie van AIH tussen 10 en 25 gevallen per 100.000 personen, met een iets hogere incidentie in Westerse landen. In Europa en Noord-Amerika ligt het percentage hoger dan in Zuidoost-Azië en Afrika. Dit komt waarschijnlijk door genetische, omgevingsfactoren en verschillen in diagnostische mogelijkheden. In Nederland bedraagt de geschatte prevalentie ongeveer 15 per 100.000 inwoners, met jaarlijks circa 1.7 nieuwe gevallen per 100.000. In België zijn de cijfers vergelijkbaar, hoewel exacte nationale gegevens beperkt zijn.
Nederlandse overzeese gebiedsdelen: Er zijn geen specifieke prevalentiegegevens over AIH in de Caribische delen van het Koninkrijk der Nederlanden, maar men vermoedt dat de lagere prevalentie vergelijkbaar is met andere landen in het Caribische gebied, waar de genetische diversiteit en andere leefomstandigheden waarschijnlijk bijdragen aan een lager risico.
 Auto-immuun hepatitis wordt veel vaker gezien bij vrouwen dan bij mannen / Bron: Clker Free Vector Images, Pixabay
Auto-immuun hepatitis wordt veel vaker gezien bij vrouwen dan bij mannen / Bron: Clker Free Vector Images, PixabayAIH komt vaker voor bij vrouwen dan bij mannen, met een verhouding van ongeveer 3:1. Deze genderdiscrepantie wordt wereldwijd waargenomen, maar is vooral uitgesproken in Westerse populaties. Bij vrouwelijke patiënten, met name van kind- en jonge volwassen leeftijd, wordt AIH vaker gediagnosticeerd. Dit komt waarschijnlijk door een combinatie van hormonale en genetische factoren. In Nederland en België bijvoorbeeld bestaat meer dan 70% van de AIH-diagnoses uit vrouwelijke patiënten, een trend die ook geldt voor andere auto-immuunziekten.
Leeftijdsgroepen: kinderen en volwassenen
AIH komt vooral voor bij volwassenen, met een piekincidentie rond het derde en vierde decennium van het leven. Kinderen kunnen echter ook worden getroffen door AIH, waarbij de ziekte vaak een agressiever verloop heeft. In Nederland en België krijgen kinderen in slechts ongeveer 10% van de AIH-gevallen de diagnose, maar onder deze groep is de progressie vaak sneller, en zij vereisen doorgaans intensieve behandeling om permanente leverschade te voorkomen.
In het Midden-Oosten en Azië wordt de ziekte bij kinderen vaker gemeld dan in Europa en Noord-Amerika, wat mogelijk wijst op regionale verschillen in genetische gevoeligheid. Wereldwijd ligt het percentage AIH-diagnoses bij kinderen rond de 5-10%, terwijl dit in Nederland en België rond de 10-12% ligt.
Invloed van klimaat en omgeving
Hoewel AIH geen seizoensgebonden ziekte is, kunnen bepaalde klimaatomstandigheden indirecte invloeden hebben. Warme, vochtige klimaten, zoals in de Caribische delen van Nederland, hebben een lagere incidentie van auto-immuunziekten in het algemeen, waarschijnlijk door verschillen in leefstijl, blootstelling aan zonlicht (en daarmee vitamine D-niveaus), en infectieuze omgevingsfactoren die het immuunsysteem kunnen beïnvloeden. Vitamine D speelt een bekende rol in de immuunregulatie, en mensen die in koudere klimaten wonen met minder zonlicht, zoals in Nederland en België, hebben vaker een vitamine D-tekort, wat mogelijk bijdraagt aan de hogere prevalentie van AIH in deze gebieden.
Genetische en etnische gevoeligheid
Genetica speelt een significante rol bij AIH. Het HLA-genotype, specifiek HLA-DR3 en HLA-DR4, wordt sterk geassocieerd met een verhoogd risico op het ontwikkelen van AIH. Deze genetische markers komen vaker voor in Europese en Noord-Amerikaanse populaties, wat mogelijk bijdraagt aan de hogere AIH-prevalentie in deze regio’s. In Nederland en België is bij AIH-patiënten vaak een genetische aanleg met HLA-DR3 of HLA-DR4 vastgesteld. Studies hebben aangetoond dat deze genetische markers de ziekte zowel beïnvloeden in termen van vatbaarheid als de ernst van het verloop.
Etnische verschillen zijn ook zichtbaar. In Noord-Europa en Noord-Amerika komt AIH bijvoorbeeld vaker voor bij mensen van Europese afkomst dan bij Afro-Amerikaanse of Aziatische populaties. Dit is te zien in de lage incidentie van AIH in Zuidoost-Azië en Afrika, waar genetische aanleg voor auto-immuunziekten als geheel lager is. In de Caribische delen van het Koninkrijk der Nederlanden zijn deze genetische risicofactoren mogelijk minder aanwezig, wat een lagere incidentie kan verklaren.
Andere risicofactoren: hormonale invloeden en levensstijl
Naast genetische factoren kunnen hormonale invloeden AIH beïnvloeden, vooral bij vrouwen. Zwangerschap, anticonceptie en hormoonschommelingen kunnen AIH-symptomen verergeren, en vrouwen ervaren vaak een toename in symptomen na de menopauze. Het effect van hormonale veranderingen verklaart deels waarom AIH vaker voorkomt bij vrouwen.
Levensstijlfactoren, zoals roken en voeding, hebben ook invloed op het immuunsysteem en daarmee mogelijk op de vatbaarheid voor AIH. Hoewel deze factoren niet direct als oorzaken worden beschouwd, kunnen ze bijdragen aan een verhoogd risico in combinatie met genetische aanleg. Roken, bijvoorbeeld, wordt vaker geassocieerd met een verstoorde immuunbalans en kan mogelijk de kans op auto-immuunreacties verhogen.
Voorbeelden en casussen in de epidemiologie
Om deze epidemiologische gegevens concreet te maken, zijn er enkele voorbeelden die de cijfers illustreren:
- Vrouwen in de twintig met AIH: In Nederland en België zien specialisten een toename van AIH-diagnoses bij vrouwen tussen 20 en 30 jaar, vaak na hormonale veranderingen of stressvolle levensgebeurtenissen. Deze jonge vrouwen ontwikkelen doorgaans de type 1-vorm van AIH, die vaak beter behandelbaar is dan type 2, maar wel een langdurige medicatie vereist.
- Kinderen in het Midden-Oosten: Uit onderzoeken blijkt dat kinderen in het Midden-Oosten, zoals in Saoedi-Arabië, eerder en vaker AIH ontwikkelen. Deze kinderen vertonen vaak agressieve symptomen en hebben een verhoogd risico op leverfalen, wat mogelijk samenhangt met genetische aanleg en omgevingsfactoren zoals blootstelling aan infecties en dieetpatronen.
Twee vormen AIH
Er zijn twee vormen van auto-immuunhepatitis: Type 1, de meest voorkomende, treft vooral jonge vrouwen en is vaak verbonden met andere auto-immuunziekten. Type 2 komt minder vaak voor en treft meestal meisjes tussen 2 en 14 jaar.Type 1
Type 1 AIH, het "klassieke" type, is ook het meest voorkomend. Ongeveer 80% van de gediagnosticeerde gevallen valt onder type 1, en het kan iedereen treffen. Type 1 omvat anti-gladde spierantilichamen (ASMA) die de gladde spiercellen in de lever aanvallen. Type 1 wordt ook wel "lupoïde hepatitis" genoemd omdat de klinische symptomen lijken op die van systemische lupus erythematosus. Een ASMA-bloedtest kan helpen om ze van elkaar te onderscheiden.Type 2
Type 2 AIH is zeldzamer en vaak ernstiger. Het komt doorgaans voor op jongere leeftijd, meestal tijdens de kindertijd, en verloopt sneller dan type 1. Type 2 omvat anti-lever-niermicrosoom-antilichamen type 1 (anti-LKM-1) of anti-levercytosol type 1-antilichamen (anti-LC1). Anti-LKM-1-antilichamen richten zich op een eiwit in de levercellen dat cytochroom P450-2D6 (CYP2D6) wordt genoemd. Anti-LC1-antilichamen zijn leverantilichamen die specifiek zijn voor type 2 AIH.Anatomie en fysiologie van de lever in relatie tot auto-immuun hepatitis
De lever is het grootste interne orgaan en onmisbare chemische fabriek van het lichaam. Verborgen in de rechterbovenhoek van de buikholte, vervult de lever een indrukwekkende reeks functies die de spijsvertering, stofwisseling en immuunsysteem ondersteunen. Voor mensen met auto-immuun hepatitis (AIH) verandert dit orgaan echter in een kwetsbaar doelwit. Door een misleidende immuunreactie raakt het leverweefsel ontstoken, wat na verloop van tijd kan leiden tot littekenvorming en verminderde functionaliteit. Om de impact van AIH volledig te begrijpen, is het essentieel om de anatomie en fysiologie van de lever te verkennen en te begrijpen hoe deze ingenieuze structuur werkt – en kwetsbaar wordt – bij auto-immuun hepatitis.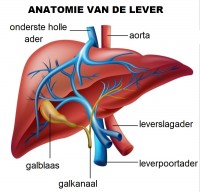 Anatomie van de lever / Bron: BlueRingMedia/Shutterstock.com
Anatomie van de lever / Bron: BlueRingMedia/Shutterstock.comDe lever bestaat uit twee grote lobben: een rechter- en een linkerlob, gescheiden door een smalle band van bindweefsel. Deze lobben herbergen duizenden kleine, zeshoekige leverlobben, of lobuli, die als microscopische functionele eenheden werken. Elke lobulus bevat hepatocyten – levercellen die essentiële functies uitvoeren – evenals bloedvaten en galgangen. Bij AIH vallen de immuuncellen juist deze hepatocyten aan, wat leidt tot ontsteking en geleidelijke schade aan het leverweefsel.
De leverlobben hebben een uitzonderlijke doorbloeding, waarbij het bloed rijk aan voedingsstoffen binnenkomt via de poortader en zuurstofrijk bloed via de leverslagader. Dit bloed wordt door de hepatocyten gefilterd, waarbij afvalstoffen worden verwerkt en voedingsstoffen worden omgezet. Bij AIH kan deze efficiënte doorbloeding juist een route worden voor immuuncellen die de hepatocyten aanvallen, wat resulteert in een chaotische verstoring van de normale leverfunctie.
Hepatocyten: de energieke celkernen van de lever
Hepatocyten vormen de ruggengraat van de lever. Ze zijn verantwoordelijk voor de productie van gal, een belangrijke vloeistof die vetten in de darmen helpt afbreken en die tevens bijdraagt aan het verwijderen van afvalstoffen. Hepatocyten verwerken voedingsstoffen, breken medicijnen en toxines af, en slaan belangrijke vitamines en mineralen op. Bij AIH komen de hepatocyten onder vuur te liggen door T-cellen, immuuncellen die in dit geval ten onrechte gezonde levercellen aanvallen. Deze aanval veroorzaakt ontsteking (hepatitis), wat het vermogen van hepatocyten om gal en andere stoffen te produceren verstoort. Deze verminderde werking kan leiden tot symptomen zoals geelzucht en vermoeidheid bij AIH-patiënten.
Galwegen: de transportkanalen van de lever
De lever produceert dagelijks gal, dat via de galwegen naar de galblaas stroomt en uiteindelijk de dunne darm bereikt. Gal bevat galzouten, bilirubine, cholesterol en andere afvalstoffen die essentieel zijn voor de vertering van vetten en de afvoer van afvalstoffen. Bij AIH kan de ontsteking zich uitbreiden naar de galwegen, een aandoening die bekend staat als "auto-immuun cholangitis". Dit kan leiden tot een verstopping van de galstroom, waardoor gal zich ophoopt in de lever en verdere schade aanricht. Dit verklaart waarom mensen met AIH vaak last hebben van een jeukende huid en geelzucht, symptomen die optreden wanneer bilirubine zich ophoopt door een geblokkeerde galstroom.
De portale en centrale venen: bloedstromen in balans
Het bloed dat door de lever stroomt, passeert zowel de poortader als de centrale venen. De poortader brengt bloed vol voedingsstoffen vanuit de darmen naar de lever, waar de hepatocyten deze verwerken en toxines neutraliseren. Nadat het bloed is gezuiverd, verlaat het de lever via de centrale venen. Bij AIH kan de ontsteking die de hepatocyten aantast, ook de bloedvaten rondom deze cellen beschadigen. Dit leidt tot verhoogde druk in de lever en kan uiteindelijk resulteren in portale hypertensie – een gevaarlijke complicatie waarbij bloed moeilijker door de lever kan stromen, wat de kans op levercirrose en leverfalen vergroot.
Het immuunsysteem: een wachter die zich tegen zijn meester keert
Bij AIH draait het immuunsysteem, dat normaal gesproken beschermend werkt, zich tegen de levercellen. Specifieke immuuncellen, zoals T-cellen en auto-antilichamen, herkennen de hepatocyten onterecht als indringers en vallen hen aan. Dit gebeurt door een proces dat auto-immuniteit wordt genoemd, waarbij het lichaam eigen cellen en weefsels niet langer als 'eigen' herkent. Deze auto-antilichamen binden zich aan de oppervlakte van de hepatocyten, wat leidt tot een cascade van ontstekingsreacties en weefselschade. Deze reactie kan worden getriggerd door genetische factoren (zoals het HLA-genotype) en mogelijk door omgevingsfactoren of infecties, die het immuunsysteem verwarren en in de aanval doen gaan tegen de lever.
Ontsteking en littekenvorming: van hepatitis naar cirrose
Bij AIH veroorzaakt de immuunreactie chronische ontsteking, die zich manifesteert in het leverweefsel. Wanneer ontsteking langer aanhoudt, treedt er littekenvorming op – een proces bekend als fibrose. Naarmate de lever steeds meer fibrose ontwikkelt, wordt het weefsel stugger en minder functioneel, wat kan leiden tot levercirrose. Cirrose beperkt de bloedtoevoer en belemmert de leverfunctie, en het verhoogt het risico op leverfalen. Voor AIH-patiënten is de behandeling gericht op het onderdrukken van de ontsteking en het voorkomen van verdere littekenvorming, om de lever zo lang mogelijk gezond te houden.
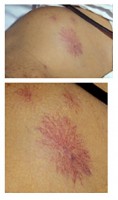 Spider naevus / Bron: Herbert L. Fred, MD and Hendrik A. van Dijk, Wikimedia Commons (CC BY-2.0)
Spider naevus / Bron: Herbert L. Fred, MD and Hendrik A. van Dijk, Wikimedia Commons (CC BY-2.0)Symptomen van auto-immuun hepatitis
De symptomen van auto-immuun hepatitis kunnen variëren van licht tot ernstig en kunnen zich plotseling voordoen. Sommige mensen hebben weinig tot geen klachten in het vroege stadium van de ziekte, terwijl anderen last hebben van symptomen die kunnen bestaan uit:- vermoeidheid;
- buikpijn;
- geelzucht: gele verkleuring van de huid en het wit van de ogen;
- een vergrote lever;
- spinvormige vlekjes op de huid (spider naevus (spinnenkop));
- huiduitslag;
- nagelafwijkingen;
- gewrichtspijn;
- bij vrouwen: het uitblijven van de menstruatie.
Oorzaken van AIH
Auto-immuun hepatitis (AIH) ontstaat door een fout in het immuunsysteem, dat normaal gesproken ontworpen is om het lichaam te beschermen tegen ziekteverwekkers zoals virussen en bacteriën. Bij AIH keert dit systeem zich echter tegen de levercellen zelf, wat leidt tot chronische ontsteking en potentieel ernstige schade. Hoewel de precieze oorzaak van AIH nog steeds in mysterie gehuld is, suggereren wetenschappelijke inzichten dat zowel genetische, hormonale als omgevingsfactoren een rol spelen in het prikkelen en overactief maken van het afweersysteem. Laten we de mogelijke oorzaken verkennen die leiden tot deze ontwrichtende auto-immuunreactie.Virusinfecties: een potentieel startpunt van de immuunreactie
Een veelbesproken theorie over de oorzaak van AIH is de rol van virusinfecties. Wanneer een virus de lever aanvalt, activeert het immuunsysteem zijn verdedigingsmechanismen om deze indringer te bestrijden. In sommige gevallen kan deze reactie zich echter “vergissen,” waardoor het immuunsysteem niet alleen het virus aanvalt, maar ook de levercellen als een bedreiging beschouwt. Deze “spiegelreactie” kan leiden tot het ontstaan van auto-immuunreacties die zich permanent tegen de lever richten. Mogelijke boosdoeners zijn hepatitis-virussen zoals hepatitis A, B of C, maar ook andere infecties, zoals het Epstein-Barr-virus, worden onderzocht. Dit laatste virus staat bekend als veroorzaker van de ziekte van Pfeiffer en kan het immuunsysteem prikkelen tot een abnormale reactie.Genetische aanleg: een kwetsbaarheid in de bouwstenen
Genetische aanleg speelt een cruciale rol in de vatbaarheid voor AIH. Wetenschappelijk onderzoek wijst erop dat specifieke genen, zoals HLA-DR3 en HLA-DR4, geassocieerd zijn met een verhoogd risico op AIH. Deze genen, die betrokken zijn bij de aansturing van het immuunsysteem, kunnen het lichaam gevoeliger maken voor auto-immuunziekten, waaronder AIH. Mensen die drager zijn van deze genetische markers hebben een hogere kans om een immuunreactie tegen eigen lichaamscellen te ontwikkelen. AIH komt vaker voor in bepaalde families en etnische groepen, wat het genetische component van deze ziekte verder ondersteunt. Toch blijft het zo dat genetica slechts één deel van de puzzel vormt, en omgevingsfactoren een belangrijke rol spelen in het “aanzetten” van deze genetische aanleg.Vrouwelijke hormonen: een extra risico voor vrouwen
AIH komt aanzienlijk vaker voor bij vrouwen dan bij mannen, met een verhouding van ongeveer 3:1. Dit wijst op de mogelijke invloed van vrouwelijke geslachtshormonen, zoals oestrogeen, op de ziekte. Oestrogeen kan het immuunsysteem activeren en lijkt het risico op auto-immuunreacties te verhogen. Sommige onderzoekers denken dat schommelingen in de hormoonhuishouding – bijvoorbeeld tijdens de puberteit, zwangerschap of menopauze – het immuunsysteem in een kwetsbare toestand kunnen brengen, waardoor de kans op een auto-immuunreactie zoals AIH toeneemt. Bij vrouwen met een hormonale stoornis, zoals PCOS (polycysteus ovariumsyndroom), is de kans op AIH mogelijk nog hoger, hoewel hier meer onderzoek naar nodig is.Omgevingsfactoren: verborgen triggers in ons dagelijks leven
Bepaalde omgevingsfactoren kunnen het immuunsysteem ontregelen en een rol spelen in het ontstaan van AIH. Blootstelling aan toxines, zoals bepaalde chemicaliën in huishoudelijke schoonmaakmiddelen, oplosmiddelen of pesticiden, wordt steeds vaker genoemd als een mogelijke trigger. Deze stoffen kunnen de levercellen beschadigen en zo een immuunrespons uitlokken die uiteindelijk tegen de eigen levercellen gericht raakt. Daarnaast kunnen ook medicijnen, zoals antibiotica en ontstekingsremmers, in zeldzame gevallen een overreactie van het immuunsysteem veroorzaken en zo bijdragen aan het ontstaan van AIH.Voeding en darmgezondheid: invloed op het immuunsysteem
De relatie tussen voeding, darmgezondheid en auto-immuunziekten krijgt steeds meer aandacht. Het blijkt dat een onevenwichtige darmflora – de populatie van micro-organismen die in de darmen leeft – het immuunsysteem kan beïnvloeden. Bij een verstoring in deze balans, bijvoorbeeld door een dieet rijk aan suikers en vetten of langdurig antibioticagebruik, kan de darmwand doorlaatbaar worden voor bepaalde stoffen. Dit wordt ook wel “lekkende darm” genoemd. Bij mensen met een genetische aanleg kan een lekkende darm leiden tot een verstoorde immuunrespons die ook de lever aantast, waardoor het risico op AIH toeneemt.Stress: een ontregelaar van het immuunsysteem
Chronische stress is een bekende factor die het immuunsysteem kan verzwakken of juist overactief kan maken. Bij langdurige stress produceert het lichaam grote hoeveelheden cortisol, een hormoon dat het immuunsysteem beïnvloedt. Door de hoge cortisolspiegels kan het immuunsysteem in de war raken, wat in sommige gevallen leidt tot auto-immuunreacties. Bij mensen met een genetische aanleg voor AIH kan stress dus een trigger zijn die het immuunsysteem aanzet tot een aanval op de eigen levercellen. Bovendien hebben veel AIH-patiënten aangegeven dat hun eerste symptomen verschenen of verergerden in tijden van hoge stress, wat de hypothese verder ondersteunt.De rol van andere auto-immuunziekten
AIH komt relatief vaak voor in combinatie met andere auto-immuunziekten, zoals coeliakie, reumatoïde artritis, en systemische lupus erythematosus (SLE). Dit verschijnsel, bekend als “auto-immuun clustering,” suggereert dat mensen met een aanleg voor een auto-immuunziekte vatbaarder zijn voor het ontwikkelen van meerdere aandoeningen. Bepaalde genetische en immuun-gerelateerde kenmerken die een rol spelen bij AIH, kunnen overlappen met die van andere auto-immuunziekten. Voor patiënten kan dit betekenen dat het hebben van een andere auto-immuunziekte hun risico op AIH verhoogt, en het kan zelfs zijn dat beide ziekten gelijktijdig worden gediagnosticeerd.Risicofactoren
Factoren die het risico op auto-immuun hepatitis kunnen verhogen, zijn:Het vrouwelijke geslacht
Hoewel zowel mannen als vrouwen deze aandoening kunnen ontwikkelen, komt AIH vaker voor bij vrouwen.
Een geschiedenis van bepaalde infecties
Auto-immuun hepatitis kan zich ontwikkelen nadat je besmet bent met de mazelen, herpes simplex of het Epstein-Barr-virus (wat de ziekte van Pfeiffer veroorzaakt, ook wel klierkoorts genoemd, vanwege opgezette klieren). De ziekte wordt ook gekoppeld aan hepatitis A, B of C.
Predispositie
Er zijn aanwijzingen dat een aanleg voor auto-immuun hepatitis een rol speelt bij het ontstaan ervan. Er is een verhoogd risico door erfelijke factoren op de ontwikkeling van auto-immuun hepatitis. Deze predispositie wordt ook genetische of erfelijke aanleg genoemd.
Mensen met een auto-immuunziekte
Mensen die al een auto-immuunziekte hebben, zoals coeliakie, reumatoïde artritis, colitis ulcerosa, diabetes type-1 of hyperthyroïdie (de ziekte van Graves en de ziekte van Hashimoto), ontwikkelen eerder auto-immuun hepatitis.
Blootstelling aan bepaalde medicijnen
Bepaalde medicijnen kunnen een immuunrespons in het lichaam uitlokken die mogelijk een auto-immuunreactie tegen de lever veroorzaakt. Medicijnen zoals statines, minocycline (een antibioticum), en hydralazine (gebruikt voor hoge bloeddruk) worden in verband gebracht met door geneesmiddelen geïnduceerde hepatitis. Dit type reactie kan soms ook leiden tot de ontwikkeling van chronische AIH, vooral bij mensen met een genetische aanleg voor auto-immuunziekten.
Chronische stress
Langdurige of chronische stress stress kan het immuunsysteem verzwakken of overactiveren, wat het risico op auto-immuunziekten verhoogt. Chronische stress leidt tot verhoogde cortisolspiegels, wat de balans in het immuunsysteem verstoort en mogelijk een trigger kan zijn voor AIH, vooral bij mensen met een bestaande aanleg voor auto-immuniteit.
Hormonale schommelingen
Schommelingen in vrouwelijke hormonen, zoals oestrogeen, kunnen een rol spelen bij het ontstaan van AIH, wat zou kunnen verklaren waarom de ziekte vaker voorkomt bij vrouwen. Periodes van hormonale verandering, zoals tijdens de puberteit, zwangerschap of menopauze, kunnen het immuunsysteem extra gevoelig maken en zo een trigger zijn voor het ontstaan van AIH.
Voedings- en darmgezondheid
Een ongezond dieet en een verstoorde darmflora kunnen het immuunsysteem beïnvloeden en de kans op auto-immuunreacties vergroten. Een disbalans in de darmflora kan leiden tot een doorlaatbare darmwand, wat wordt geassocieerd met een verhoogd risico op auto-immuunziekten, inclusief AIH. Bij een gevoelig immuunsysteem kan dit bijdragen aan een ontregeling die de lever aanvalt.
Omgevingsfactoren zoals toxines en chemische stoffen
Blootstelling aan bepaalde toxines en chemicaliën, zoals oplosmiddelen, pesticiden of zware metalen, kan het immuunsysteem in de war brengen en mogelijk het risico op AIH vergroten. Deze stoffen kunnen de lever irriteren en een immuunrespons triggeren, die in sommige gevallen resulteert in een chronische auto-immuunreactie tegen het leverweefsel.
Vitamine D-tekort
Vitamine D speelt een cruciale rol in het reguleren van het immuunsysteem. Een tekort aan deze vitamine, wat vaak voorkomt in landen met minder zonlicht, wordt in verband gebracht met een verhoogd risico op auto-immuunziekten, inclusief AIH. Mensen met een chronisch lage vitamine D-spiegel lopen mogelijk meer kans om een auto-immuunreactie in de lever te ontwikkelen, vooral als zij andere risicofactoren voor AIH hebben.
Geografische en klimatologische factoren
Mensen die in koudere klimaten wonen, waar de blootstelling aan zonlicht en dus de productie van vitamine D lager is, hebben mogelijk een verhoogd risico op AIH. Deze geografische factor kan ook samenhangen met genetische aanleg, aangezien mensen met een Europese achtergrond een hogere kans op AIH lijken te hebben dan mensen uit bijvoorbeeld Aziatische of Afrikaanse regio’s.
Onderzoek en diagnose
Anamnese en lichamelijk onderzoek
De arts zal bij vermoeden van auto-immuun hepatitis een aantal onderzoeken uitvoeren. Eerst stelt de arts je allerlei vragen over je gezondheid (anamnese) en daarna verricht hij uitgebreid lichamelijk onderzoek. Het kan zijn dat de arts voelt dat de lever vergroot is. Afname van bloed voor onderzoek / Bron: Istock.com/Jovanmandic
Afname van bloed voor onderzoek / Bron: Istock.com/JovanmandicBloedonderzoek
Met bloedonderzoek kan bekeken worden of de lever ontstoken is. Verhoogde waarden van sommige leverenzymen kunnen daarop wijzen. Voorts kan de aanwezigheid van bepaalde antistoffen in het bloed een aanwijzing zijn in de richting van auto-immuun hepatitis.Beeldvormend onderzoek
Met een echo kan de lever bekeken worden.Leverbiopsie
Aan de hand van een leverbiopsie wordt de definitieve diagnose gesteld. Hierbij neemt de arts een klein stukje weefsel van de lever weg, een zogeheten 'biopt', voor microscopisch onderzoek. De arts gebruikt hiervoor vaak een buisje waardoor een holle naald door de huid in de lever wordt gebracht. De naald kan desgewenst ook via de bloedvaten ingebracht worden.Behandeling van auto-immuun hepatitis
De behandeling van auto-immuun hepatitis richt zich op het afremmen van de chronische leverontsteking, het verlichten van symptomen en het voorkomen van permanente leverschade zoals levercirrose. Doel is om de levercellen tot rust te brengen, zodat bestaande ontstekingen de kans krijgen om te genezen en verdere schade aan het leverweefsel wordt voorkomen. Medicatie bij auto-immuun hepatitis / Bron: Jarmoluk, Pixabay
Medicatie bij auto-immuun hepatitis / Bron: Jarmoluk, PixabayMedicatie
De behandeling bestaat meestal uit langdurig gebruik van krachtige ontstekingsremmende medicatie. Corticosteroïden zoals prednison worden vaak voorgeschreven als eerste stap om de ontsteking snel en effectief te onderdrukken. Prednison werkt door het immuunsysteem tot rust te brengen en de aanval op de levercellen te stoppen, maar kan bij langdurig gebruik tot bijwerkingen leiden, zoals botontkalking, gewichtstoename en verhoogde bloeddruk.Daarom wordt prednison vaak gecombineerd met immuunsysteem-onderdrukkende middelen zoals azathioprine (ook bekend als imuran). Deze medicijnen helpen de dosis prednison laag te houden, wat de kans op bijwerkingen vermindert. Azathioprine werkt door de aanmaak van immuuncellen te verminderen, wat het immuunsysteem helpt te stabiliseren en voorkomt dat het de lever opnieuw aanvalt. Aangezien langdurig gebruik van deze middelen belangrijk is, kan de arts ook calcium- en vitamine D-supplementen voorschrijven om botontkalking te voorkomen.
In periodes waarin de ziekte rustig is (remissie), kan de arts de medicatiedosering verlagen naar een onderhoudsdosis. Dit is een lage, maar effectieve hoeveelheid van het medicijn die helpt om de ontsteking onder controle te houden zonder onnodige bijwerkingen. Deze dosering kan soms jarenlang worden voortgezet, afhankelijk van het ziekteverloop. Bijwerkingen zoals botontkalking, bloedsuikerschommelingen en stemmingswisselingen vereisen regelmatig medisch toezicht om de gezondheid van de patiënt op peil te houden.
Levertransplantatie
Hoewel medicatie effectief is bij het merendeel van de patiënten, kan het zijn dat de ziekte in sommige gevallen niet onder controle te krijgen is. Wanneer AIH ondanks intensieve behandeling blijft verergeren, kan de lever progressieve schade oplopen, resulterend in levercirrose of zelfs acuut leverfalen. In dergelijke gevallen is een levertransplantatie noodzakelijk om het leven van de patiënt te redden.Levertransplantatie is een intensief proces waarbij de aangetaste lever volledig wordt vervangen door een gezonde lever van een donor. Dit is meestal een ingreep die wordt overwogen bij patiënten met ernstig leverfalen of wanneer de levercirrose in een vergevorderd stadium verkeert. Na een succesvolle transplantatie kan de patiënt een goede levenskwaliteit hervatten, maar immuunonderdrukkende medicatie blijft nodig om afstoting van de nieuwe lever te voorkomen. De kans op een volledig herstel na transplantatie is hoog, hoewel de patiënt levenslang nauwlettend moet worden gecontroleerd om het functioneren van de nieuwe lever te waarborgen.
Leefstijlaanpassingen en aanvullende behandelingen
Naast medicatie en mogelijke chirurgische ingrepen zijn er aanvullende leefstijlaanpassingen die AIH-patiënten kunnen helpen om de lever gezond te houden. Een dieet rijk aan voedingsstoffen, met voldoende eiwitten en vitaminen, ondersteunt het herstel van de lever. Alcoholgebruik wordt doorgaans afgeraden, omdat het de lever extra belast. Verder is het belangrijk om regelmatig medisch toezicht te houden, waarbij bloedonderzoek wordt uitgevoerd om de leverwaarden en het effect van de medicatie nauwkeurig te volgen.Regelmatige lichaamsbeweging kan helpen om de algehele gezondheid te verbeteren en bijwerkingen zoals gewichtstoename door prednison onder controle te houden. Door de lever te ondersteunen met een gezonde leefstijl, kunnen patiënten hun kansen op een rustig ziekteverloop maximaliseren en de kans op complicaties zoals levercirrose verkleinen.
 Meer water drinken / Bron: Mimagephotography/Shutterstock.com
Meer water drinken / Bron: Mimagephotography/Shutterstock.comVoeding (dieet) en alcohol
De meeste mensen met auto-immuun hepatitis wordt geadviseerd om een normaal gezond dieet te eten en een gezonde leefstijl aan te houden. Idealiter onthoudt iedereen met een ontsteking van de lever zich van alcohol, of drinkt het slechts in zeer kleine hoeveelheden (in overleg met de arts). Als je leverontsteking hebt, kan alcohol het risico en de snelheid van het ontwikkelen van levercirrose verhogen.Kortom, volg een gezond dieet met veel groenten, fruit, volle granen, magere eiwitten en gezonde vetten zodat je voldoende voedingsstoffen binnenkrijgt, hetgeen je algemene gezondheid ten goede komt. Vermijd bewerkte voedingsmiddelen met suikers en kunstmatige toevoegingen, omdat deze ontstekingen kunnen bevorderen. Beperk je zoutinname om vochtretentie en hoge bloeddruk te voorkomen en matig je alcoholgebruik om de lever te ontlasten. Blijf voorts goed gehydrateerd (drink meer water!) en raadpleeg zo nodig een diëtist.
Praktische tips en zelfzorgmaatregelen voor auto-immuun hepatitis
Auto-immuun hepatitis is een pittige diagnose, maar met de juiste zelfzorg kun je grip krijgen op je situatie en je dagelijks leven verbeteren. Hieronder vind je een uitgebreide lijst met praktische tips, waaronder een paar minder bekende pareltjes. Geen zweverige dingen, maar concrete, nuttige adviezen waar je écht iets aan hebt. 💪Pas je voedingspatroon aan
Bij auto-immuun hepatitis kan voeding een sleutelrol spelen in hoe je je voelt. Kies voor een anti-inflammatoir dieet. Denk hierbij aan voedingsmiddelen die ontstekingsremmend werken, zoals vette vis (zalm, makreel), veel verse groenten, en fruit met antioxidanten (zoals blauwe bessen). Vermijd bewerkte voedingsmiddelen en blijf weg van suikerrijke snacks, die je immuunsysteem alleen maar meer belasten.👉 Pro-tip: Drink voldoende water, liefst gefilterd, om gifstoffen sneller uit je lichaam te krijgen. Voeg een schijfje citroen toe voor een natuurlijke boost.
Houd een energiedagboek bij
Chronische vermoeidheid is een veelvoorkomende klacht. Door een energiedagboek bij te houden, krijg je inzicht in wanneer je pieken en dalen hebt. Noteer wat je doet, hoe je je voelt, en of er triggers zijn. Dit helpt je om je dag beter in te plannen. Zo kun je bijvoorbeeld zwaardere taken opschuiven naar momenten waarop je energie hebt.👉 Innovatieve twist: Gebruik een app zoals "Daylio" om dit digitaal bij te houden, compleet met grafieken.
 Botanische tekening / Bron: Walther Otto M?ller, Wikimedia Commons (Publiek domein)
Botanische tekening / Bron: Walther Otto M?ller, Wikimedia Commons (Publiek domein)Houd je lever gezond
Je lever heeft het zwaar, dus geef ‘m wat liefde. Kies voor kruiden die bekendstaan om hun leverondersteunende eigenschappen, zoals mariadistel (beschermt levercellen) en paardenbloemwortel (ondersteunt de spijsvertering).👉 Let op: Overleg altijd met je arts voordat je supplementen probeert.
Slim omgaan met medicijnen
Sommige medicijnen kunnen je lever extra belasten. Bespreek met je arts welke pijnstillers veilig zijn voor jou. Paracetamol klinkt onschuldig, maar kan in hoge doseringen schadelijk zijn. En vergeet niet altijd je medicatie-instructies te volgen.👉 Onverwachte tip: Controleer ook over-the-counter producten zoals kruidenmiddelen of vitamines op hun invloed op de lever.
Leer je grenzen kennen
Overspannen of te druk? Dat kan je symptomen verergeren. Stel duidelijke grenzen en leer "nee" zeggen zonder schuldgevoel. Het is geen luxe, maar een noodzaak. Plan bewust herstelmomenten in, zoals een rustige wandeling in de buitenlucht of simpelweg een halfuurtje met een boek.👉 Praktische tip: Zet herinneringen in je telefoon om pauzes in te lassen.
Ondersteun je immuunsysteem
Je immuunsysteem heeft een beetje ondersteuning nodig, maar je wilt het niet te hard stimuleren. Focus op voedingsstoffen zoals vitamine D, omega-3 vetzuren, en zink. Deze helpen om het immuunsysteem in balans te houden.👉 Eet slim: Kies voor voedselbronnen zoals noten, eieren, en avocado’s in plaats van alleen supplementen.
Vermijd schadelijke stoffen
Je lever werkt al hard genoeg. Vermijd dus blootstelling aan schadelijke stoffen zoals alcohol (ja, zelfs die ene glas wijn) en sigarettenrook. Ook huishoudelijke schoonmaakmiddelen met agressieve chemicaliën kunnen een negatief effect hebben.👉 Duurzaam alternatief: Maak je eigen schoonmaakmiddelen met baking soda en azijn. Goedkoop én vriendelijk voor je lever.
Zorg voor een goede nachtrust
Herstel begint in je slaap. Een vast slaapritme, waarbij je elke avond rond dezelfde tijd gaat slapen, kan wonderen doen. Creëer een rustgevende routine: dim de lichten een uur voor bedtijd en vermijd schermen.👉 Slim idee: Probeer een natuurlijke melatoninebron, zoals kersen, als je moeite hebt met inslapen.
Blijf in beweging, maar overdrijf niet
Lichte inspanning kan je energie een boost geven en je stemming verbeteren. Maak een dagelijkse wandeling of probeer rustig te fietsen. Luister vooral naar je lichaam en stop als je merkt dat het te veel wordt.👉 Probeer eens: Gecontroleerde ademhalingsoefeningen tijdens je wandeling om extra ontspanning te krijgen.
Onderhoud je sociale contacten
Ziek zijn kan eenzaam voelen, maar het helpt om je emoties te delen. Zoek steun bij vrienden, familie, of een lotgenotengroep. Er zijn ook online communities waar je tips en ervaringen kunt uitwisselen.👉 Uniek idee: Start een groepsapp met anderen die dezelfde aandoening hebben. Samen sta je sterker.
 Overleg met de arts / Bron: Syda Productions/Shutterstock.com
Overleg met de arts / Bron: Syda Productions/Shutterstock.comVooruitzichten (prognose)
Vooruitzichten zijn verbeterd
Bij adequate behandeling hebben de meeste mensen met auto-immuun hepatitis een normale levensverwachting en voelen ze zich het grootste deel van de tijd (redelijk) goed. De behandeling voor auto-immuun hepatitis heeft de vooruitzichten enorm verbeterd. Het is erg belangrijk dat je jouw behandeling niet (te vroeg) wordt stopgezet zonder overleg met de arts, aangezien de hepatitis terug kan keren.Leverkanker
Er is een zeer klein verhoogd risico op het ontwikkelen van leverkanker, vooral als er ook sprake is van levercirrose als gevolg van auto-immuun hepatitis. Sommige artsen raden daarom regelmatige controle aan middels een bloedtoets aan en een echo van je lever.Nieuwe ontwikkelingen
De behandeling van auto-immuun hepatitis is anno 2025 volop in ontwikkeling wat betreft nieuwe medicijnen. Nieuwe behandelingen worden verder ontwikkeld en onderzocht. Deze vooruitgang is gericht op het verbeteren van behandelingsmogelijkheden en het minimaliseren van bijwerkingen voor mensen die aan deze aandoening lijden.Complicaties
Onbehandelde auto-immuun hepatitis (AIH) kan leiden tot een progressieve beschadiging van het leverweefsel, waarbij gezonde cellen worden vervangen door littekenweefsel. Dit proces, bekend als leverfibrose, kan uiteindelijk uitmonden in levercirrose, een onomkeerbare staat waarin de lever niet langer optimaal kan functioneren. Levercirrose brengt op zichzelf een reeks ernstige complicaties met zich mee die de levenskwaliteit sterk kunnen verminderen en het risico op overlijden verhogen. Hier zijn enkele van de belangrijkste complicaties van levercirrose veroorzaakt door onbehandelde AIH:Slokdarmspataderen (slokdarmvarices)
Wanneer de levercirrose verergert, raakt de bloedstroom door de lever belemmerd, wat leidt tot een verhoogde druk in de poortader, die bloed vanuit de darmen naar de lever voert. Dit staat bekend als portale hypertensie. Door deze verhoogde druk kunnen zich spataderen vormen in de slokdarm en maag. Deze spataderen zijn kwetsbaar en kunnen gemakkelijk scheuren, wat kan leiden tot levensbedreigende bloedingen. Patiënten met slokdarmspataderen (slokdarmvarices) hebben vaak last van bloedbraken en voelen zich erg zwak door het bloedverlies.
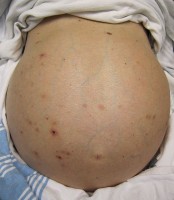 Vochtophoping in de buik (ascites) / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)
Vochtophoping in de buik (ascites) / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)(Ascites), een ophoping van vocht in de buikholte, is een veelvoorkomende complicatie van levercirrose. De combinatie van portale hypertensie en een verminderde eiwitproductie door de lever leidt tot vochtophoping in de buik. Deze ophoping veroorzaakt ongemak, een opgeblazen gevoel en ademhalingsmoeilijkheden door de druk op het middenrif. Ascites vergroot ook het risico op een ernstige infectie, bekend als spontane bacteriële peritonitis (SBP), waarbij de vochtophoping in de buik geïnfecteerd raakt en acuut medisch ingrijpen vereist.
Leverfalen
Wanneer de lever door aanhoudende ontsteking en littekenvorming zijn functies niet langer kan vervullen, ontstaat leverfalen. In dit stadium kan de lever niet meer effectief ontgiften, wat leidt tot een ophoping van schadelijke stoffen in het bloed, zoals ammoniak. Dit kan een scala aan symptomen veroorzaken, waaronder verwardheid, slaapstoornissen en een verminderd bewustzijn, een aandoening die bekend staat als hepatische encefalopathie. Leverfalen is een potentieel levensbedreigende toestand die vaak leidt tot de noodzaak van een levertransplantatie.
Leverkanker
Patiënten met levercirrose, veroorzaakt door auto-immuun hepatitis, lopen een verhoogd risico op het ontwikkelen van leverkanker, specifiek hepatocellulair carcinoom (HCC). Het voortdurende proces van celbeschadiging en herstel dat optreedt bij chronische leverziekte kan DNA-schade veroorzaken, wat de kans op kwaadaardige celgroei vergroot. Daarom worden patiënten met levercirrose regelmatig gecontroleerd op tekenen van leverkanker, vaak via beeldvormende technieken zoals echografie en bloedtesten, om vroege detectie mogelijk te maken.
Andere mogelijke complicaties van levercirrose bij auto-immuun hepatitis
Naast deze primaire complicaties kan levercirrose door AIH leiden tot een aantal andere gezondheidsproblemen:
- Verminderde weerstand tegen infecties: Door verminderde eiwitproductie en een verzwakt immuunsysteem zijn patiënten met levercirrose gevoeliger voor infecties. Dit verhoogt de kans op luchtweginfecties en urineweginfecties, en kan bij ascites-patiënten ook leiden tot spontane bacteriële peritonitis (SBP).
- Bloedingsneigingen: De lever speelt een cruciale rol in de aanmaak van stollingsfactoren, stoffen die nodig zijn om bloedingen te stoppen. Levercirrose kan leiden tot een tekort aan deze factoren, wat resulteert in een verhoogd risico op spontane bloedingen en blauwe plekken.
- Verminderde spiermassa en gewichtsverlies: Levercirrose beïnvloedt het metabolisme, waardoor patiënten gewichtsverlies en spierverlies kunnen ervaren. Dit leidt tot fysieke zwakte en vermindert de algehele conditie van de patiënt.
- Nierproblemen (hepatorenaal syndroom): Bij gevorderde leverziekte kan de verminderde doorbloeding ook de nieren aantasten, wat leidt tot nierfalen, een ernstige complicatie die hepatorenaal syndroom wordt genoemd.
Onbehandelde auto-immuun hepatitis kan dus een keten van ernstige complicaties veroorzaken die niet alleen de levenskwaliteit aantasten, maar ook het leven van de patiënt bedreigen. Tijdige en effectieve behandeling is essentieel om deze progressie te stoppen, zodat de levercellen de kans krijgen te herstellen en de functie van dit onmisbare orgaan behouden blijft.