Basaalcelcarcinoom: symptomen, oorzaak en behandeling
 Het basaalcelcarcinoom is een vorm van huidkanker, die ontstaat uit de cellen van de opperhuid. Er zijn diverse vormen huidkanker. Ongeveer 80% van alle mensen met huidkanker heeft een basaalcelcarcinoom. Personen met een licht huidtype (huidtype 1 of 2) lopen het grootste risico na frequente blootstelling aan de zon een basaalcelcarcinoom te ontwikkelen. Deze vorm van huidkanker komt vooral voor op door de zon beschenen huiddelen, zoals het gezicht, de oren, de hals en de nek. Het basaalcelcarcinoom kan op diverse manieren behandeld worden. Het basaalcelcarcinoom zaait bijna nooit uit. De vooruitzichten voor de meeste mensen met dit type huidkanker zijn dan ook goed. Ofschoon een basaalcelcarcinoom in een vroegtijdig stadium bijna altijd uitstekend is te behandelen, is voorkomen beter dan genezen. Bescherm jezelf goed tegen de zon en inspecteer regelmatig je huid op verdachte afwijkingen.
Het basaalcelcarcinoom is een vorm van huidkanker, die ontstaat uit de cellen van de opperhuid. Er zijn diverse vormen huidkanker. Ongeveer 80% van alle mensen met huidkanker heeft een basaalcelcarcinoom. Personen met een licht huidtype (huidtype 1 of 2) lopen het grootste risico na frequente blootstelling aan de zon een basaalcelcarcinoom te ontwikkelen. Deze vorm van huidkanker komt vooral voor op door de zon beschenen huiddelen, zoals het gezicht, de oren, de hals en de nek. Het basaalcelcarcinoom kan op diverse manieren behandeld worden. Het basaalcelcarcinoom zaait bijna nooit uit. De vooruitzichten voor de meeste mensen met dit type huidkanker zijn dan ook goed. Ofschoon een basaalcelcarcinoom in een vroegtijdig stadium bijna altijd uitstekend is te behandelen, is voorkomen beter dan genezen. Bescherm jezelf goed tegen de zon en inspecteer regelmatig je huid op verdachte afwijkingen.- Wat is een basaalcelcarcinoom?
- Een moedervlek die nét niet klopte
- Vorm van huidkanker
- Groeiwijze
- Verschijningsvorm
- Zonlicht
- Hoog risico
- Uitzaaiingen
- Epidemiologie
- Pathofysiologie en ontstaansmechanisme van een basaalcelcarcinoom
- Oorzaken en risicofactoren
- UV-straling
- Huidtype
- Leeftijd, verzwakt immuunsysteem en erfelijkheid
- Basaalcelcarcinoom symptomen
- Onderzoek en diagnose
- Lichamelijk onderzoek en biopsie
- Differentiaaldiagnose
- Behandeling van een basaalcelcarcinoom
- Electrocoagulatie en curettage
- Chirurgische excisie
- Cryochirurgie (bevriezing)
- Mohs (micrografische) chirurgie
- Radiotherapie (bestraling)
- Fotodynamische therapie
- Chemotherapie
- Immunotherapie
- Doelgerichte therapie
- Zelfzorg, behandeloverwegingen en praktische tips
- Zonnebrand: jouw eerste wapen tegen basaalcelcarcinoom
- UV-werende kleding: een slimme tweede laag
- Regelmatig laten checken: beter vroeg dan laat
- Fotodynamische therapie: hightech aanpak met een twist
- Mohs-chirurgie: precisiewerk op maat
- Bestralingstherapie: voor die lastige plekjes
- Huidverzorging: investeer in je eigen bescherming
- Digitale zelfcontrole: technologie als je persoonlijke assistent
- Huidverzorging: dagelijkse bescherming is geen luxe
- Innovatieve laserbehandelingen: hightech huidzorg
- CRISPR-technologie: toekomstmuziek of bijna werkelijkheid?
- Digitale huidmonitoring: je huid onder de loep
- Prognose en vooruitzichten BCC
- Risico op uitzaaiingen
- Laag-risico en hoog-risico kanker
- Immuunsysteem
- Complicaties BCC
- Preventie
Wat is een basaalcelcarcinoom?
Een moedervlek die nét niet klopte
Marjolein, een zonaanbidster in hart en nieren, genoot al jaren van haar zomers op het strand. Toch merkte ze onlangs dat dat kleine, glanzende bultje op haar neus, waar ze eerst niet veel aandacht aan schonk, niet wilde verdwijnen. “Ach, vast een puistje,” dacht ze, terwijl ze haar zonnebril opzette en weer de zon in stapte. Maar weken later begon het bultje te bloeden na een onschuldige aanraking, en besloot ze toch maar naar de huisarts te gaan. De diagnose? Basaalcelcarcinoom, een veelvoorkomende en gelukkig goed behandelbare vorm van huidkanker. Het was een wake-up call die haar kijk op zonbescherming voorgoed veranderde.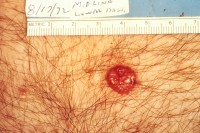 Basaalcelcarcinoom / Bron: National Cancer Institute, Wikimedia Commons (Publiek domein)
Basaalcelcarcinoom / Bron: National Cancer Institute, Wikimedia Commons (Publiek domein)Vorm van huidkanker
Het basaalcelcarcinoom (BCC) is een kanker die groeit op delen van de huid die veel zonlicht krijgen. Het is een vorm van huidkanker. Grofweg 80% van alle huidkankerpatiënten heeft een basaalcelcarcinoom. Het is de minst risicovolle vorm van huidkanker. Des te eerder het behandeld wordt, des te beter de prognose.Groeiwijze
De kans is klein dat deze vorm van kanker uitzaait van je huid naar andere delen van je lichaam, maar het kan dieper de huid ingroeien en de weefsels onder de huid aantasten, zoals botweefsel en kraakbeen. De behandeling wordt moeilijker en de kans op genezing kleiner als het basaalcelcarcinoom groter is en dieper is ingegroeid in andere weefsels.Verschijningsvorm
De tumoren beginnen als kleine glimmende bobbeltjes, meestal op je neus of andere delen van je gezicht of op het (kale) hoofd. Maar je kunt ze ook krijgen op een ander deel van je lichaam, zoals je romp, benen en armen. Als je een lichte huid hebt, heb je meer kans om deze huidkanker te krijgen.Zonlicht
Basaalcelcarcinoom groeit meestal heel langzaam en steekt vaak de kop op na vele jaren overmatige blootstelling aan ultraviolette straling (UV-straling), vaak in de vorm van zonlicht. Dit is overigens een belangrijke risicofactor voor het ontstaan van alle soorten huidkanker. Deze vorm van huidkanker komt vooral voor bij mensen van 45 jaar en ouder. Je kan het ook al krijgen op jongere leeftijd als je blootgesteld bent aan veel zonlicht en/of het frequent gebruik van de zonnebank.Hoog risico
Basaalcelcarcinomen worden ingedeeld in tumoren met een relatief laag risico en tumoren met een relatief hoog risico. Bij een hoog risico bestaat er een verhoogde kans dat de ziekte terugkeert. De behandeling wordt afgestemd op het risico dat je loopt. Tumoren met een hoog risico zijn:- sprieterige (als een spinnetje) en micronodulaire (als meerdere bolletjes) tumoren (deze zijn agressiever dan compacte of superficiële, oppervlakkige BCC's);
- tumoren in het gezicht (tumoren die dieper de huid ingroeien wordt vooral gezien in de zogeheten H-zone van het gezicht: rond de ogen, de neus, de bovenlip, de oren en de zijkant van de wangen);
- tumoren groter dan 2 cm; en
- terugkerende basaalcelcarcinomen.
Uitzaaiingen
Een basaalcelcarcinoom zaait zich zelden uit. Het kan zich wel verspreiden naar nabijgelegen weefsels of structuren, waardoor schade ontstaat. Dit is het meest zorgwekkend rond de neus, ogen en oren.Epidemiologie
Basaalcelcarcinoom (BCC), de meest voorkomende vorm van huidkanker, lijkt onschuldig maar is een stille herinnering aan hoe onze huid een levenslange geschiedenis met zonlicht vertelt. Hoewel de aandoening zelden uitzaait en goed behandelbaar is, is het belangrijk om de epidemiologie ervan te begrijpen. Dit artikel onderzoekt hoe factoren zoals leeftijd, geslacht, klimaat, leefstijl, en genetica bijdragen aan het vóórkomen van BCC in Nederland, België en wereldwijd.M/V en leeftijdsverschillen: wie krijgt basaalcelcarcinoom?
- Volwassenen: BCC komt vrijwel uitsluitend voor bij volwassenen, met een piekincidentie vanaf 50 jaar. Bij mensen boven de 70 jaar stijgt het risico aanzienlijk; uit Nederlandse cijfers blijkt dat meer dan 50% van de nieuwe gevallen in deze leeftijdsgroep valt.
- Kinderen: Basaalcelcarcinoom bij kinderen is uiterst zeldzaam en wordt meestal geassocieerd met genetische syndromen, zoals het basaalcelnaevussyndroom (Gorlin-syndroom).
- Geslachtsverschillen: Traditioneel wordt BCC vaker vastgesteld bij mannen dan bij vrouwen, met een verhouding van ongeveer 1,2:1. Dit verschil wordt vaak toegeschreven aan mannen die meer tijd buiten doorbrengen en daardoor meer zonlicht blootstellen. Echter, in jongere generaties wordt deze kloof kleiner door veranderende leefstijlen en de populariteit van zonnen bij vrouwen.
Een opvallend voorbeeld uit België toonde aan dat vrouwen onder de 40 jaar een stijgende incidentie vertonen, waarschijnlijk door frequenter gebruik van zonnebanken in de jaren ‘90 en 2000.
Klimaat en UV-straling: de zon als vriend én vijand
De zon is de belangrijkste risicofactor voor BCC, en de geografische ligging bepaalt de blootstelling aan UV-straling:
- Nederland: Ondanks een gematigd klimaat komt BCC veel voor, vooral vanwege de gewoonte om intens van de zon te genieten tijdens vakanties of op zonnige dagen. Jaarlijks worden in Nederland zo’n 40.000 nieuwe gevallen van BCC geregistreerd, met een stijgende trend door betere diagnostiek en een vergrijzende bevolking.
- Overzeese gebiedsdelen: In de tropische delen van het Koninkrijk der Nederlanden, zoals Aruba en Curaçao, wordt de huid dagelijks blootgesteld aan intense UV-straling. Hier komt BCC relatief vaker voor bij zowel locals als toeristen die zich onvoldoende beschermen.
Een studie uit Australië, het land met de hoogste incidentie van huidkanker wereldwijd, laat zien hoe een vergelijkbaar zonnig klimaat en een licht huidtype de risico’s exponentieel verhogen.
Leefstijl: zongewoonten en beroepsrisico's
BCC wordt sterk beïnvloed door leefstijlkeuzes:
 Overmatige blootstelling aan zonlicht is dé risicofactor van het basaalcelcarcinoom / Bron: Istock.com/mofles
Overmatige blootstelling aan zonlicht is dé risicofactor van het basaalcelcarcinoom / Bron: Istock.com/mofles- Zonnebaden en zonnebanken: Overmatige blootstelling aan zonlicht, vooral tijdens de kinderjaren, verhoogt het risico. Regelmatig zonnebankgebruik, vooral populair in Nederland en België in de vroege jaren 2000, heeft bijgedragen aan de toename van huidkanker bij jongere generaties.
- Beroepsrisico's: Mensen die veel buiten werken, zoals bouwvakkers en boeren, lopen een verhoogd risico. In Nederland is het risico voor buitenwerkers 43% hoger dan voor kantoorwerkers.
- Bescherming en preventie: Regelmatige toepassing van zonnebrandcrème en beschermende kleding kan het risico aanzienlijk verminderen, maar studies tonen aan dat de naleving hiervan vaak te wensen overlaat.
Een voorbeeld: In een Nederlands onderzoek gebruikte slechts 30% van de mensen die in de zon werken dagelijks zonnebrandcrème.
Voeding en levensstijl: een indirect effect
Ofschoonvoeding geen directe oorzaak is van BCC, speelt het wel een rol in huidgezondheid en herstelvermogen:
 In een kiwi zit veel vitamine C / Bron: Luc Viatour, Wikimedia Commons (CC BY-SA-2.5)
In een kiwi zit veel vitamine C / Bron: Luc Viatour, Wikimedia Commons (CC BY-SA-2.5)- Antioxidanten: Een dieet rijk aan antioxidanten, zoals vitamine C en vitamine E, kan beschermen tegen schade door vrije radicalen, veroorzaakt door UV-straling.
- Roken: Roken wordt geassocieerd met een slechtere huidkwaliteit en kan de reparatie van DNA-schade door UV-straling vertragen, wat mogelijk indirect bijdraagt aan het risico op huidkanker.
Regionale verschillen: Nederland, België en wereldwijd
- Nederland: Door betere diagnostiek en vergrijzing stijgt het aantal nieuwe gevallen elk jaar met ongeveer 5%. Vooral ouderen met een lichte huid, die veel tijd buiten doorbrengen, zijn vatbaar.
- België: In België is de incidentie vergelijkbaar met Nederland, hoewel er minder aandacht lijkt te zijn voor preventieve huidzorg. Jaarlijks worden ongeveer 30.000 nieuwe gevallen geregistreerd.
- Wereldwijd: Australië heeft met 2.000 per 100.000 mensen de hoogste incidentie van BCC. Noord-Europa en Noord-Amerika volgen, terwijl de incidentie in donkere huidtypes, zoals in Afrika, extreem laag is. Dit verschil wordt verklaard door de beschermende eigenschappen van melanine in de huid.
Genetica: wie draagt een verhoogd risico?
BCC wordt meestal veroorzaakt door omgevingsfactoren, maar genetica speelt bij sommige mensen een rol:
- Familiaire aanleg: Mensen met een familiegeschiedenis van huidkanker hebben een verhoogd risico, zelfs bij beperkte blootstelling aan de zon.
- Genetische syndromen: Het basaalcelnaevussyndroom (Gorlin-syndroom) leidt tot een verhoogde gevoeligheid voor BCC door een mutatie in het PTCH1-gen. Dit syndroom veroorzaakt vaak tientallen BCC’s al op jonge leeftijd.
- Licht huidtype: Mensen met een lichte huid, blond of rood haar en sproeten lopen een aanzienlijk hoger risico, vooral in zonnige klimaten.
Preventie en bewustzijn: lessen uit de epidemiologie
De stijgende incidentie van BCC benadrukt het belang van preventie. Publieke campagnes, zoals in Australië (“Slip, Slop, Slap”), hebben het bewustzijn over huidbescherming vergroot en laten zien dat gedragsverandering effectief kan zijn. Nederland en België kunnen veel leren van deze aanpak om de groeiende aantallen huidkankergevallen te remmen.
Slotgedachte
Basaalcelcarcinoom mag dan zelden dodelijk zijn, het blijft een aandoening die vermeden kan worden door zonbescherming en een gezonde leefstijl. Of je nu in de zon geniet op een strand in Curaçao of door de duinen wandelt in Noord-Holland, je huid onthoudt alles – zorg dus goed voor dit kostbare orgaan.
Basaalcelcarcinoom mag dan zelden dodelijk zijn, het blijft een aandoening die vermeden kan worden door zonbescherming en een gezonde leefstijl. Of je nu in de zon geniet op een strand in Curaçao of door de duinen wandelt in Noord-Holland, je huid onthoudt alles – zorg dus goed voor dit kostbare orgaan.
Pathofysiologie en ontstaansmechanisme van een basaalcelcarcinoom
Basaalcelcarcinoom (BCC) ontstaat door een combinatie van genetische schade en omgevingsfactoren die samen leiden tot ongecontroleerde celgroei in de basale laag van de epidermis. Hoewel het een relatief goedaardige vorm van huidkanker is, wordt het proces van ontstaan gekenmerkt door complexe biologische interacties. Hieronder wordt de pathofysiologie stap voor stap uitgelegd.De basale laag van de epidermis als oorsprong
Het basaalcelcarcinoom ontwikkelt zich in de basale cellen van de epidermis, de onderste laag van de opperhuid. Deze cellen zijn verantwoordelijk voor het continu vernieuwen van de huid door celdeling. De nieuwe cellen migreren naar boven en vormen uiteindelijk de hoornlaag.
Bij BCC raakt dit delicate proces van celdeling en differentiatie verstoord, waardoor cellen ongecontroleerd gaan delen en tumoren vormen.
DNA-schade door ultraviolette (UV) straling
De belangrijkste oorzaak van basaalcelcarcinoom is langdurige blootstelling aan UV-straling, met name UVB-straling. Deze straling veroorzaakt:
- Directe DNA-schade: UV-straling breekt de DNA-structuur in huidcellen, wat resulteert in mutaties.
- Inductie van pyrimidinedimeren: Deze specifieke DNA-afwijkingen verstoren de normale replicatie van DNA tijdens celdeling.
- Aantasting van reparatiemechanismen: Chronische blootstelling kan de natuurlijke DNA-reparatiemechanismen van de cel overweldigen, wat leidt tot permanente schade.
Rol van het Hedgehog-signaleringssysteem
Het Hedgehog-signaleringspad speelt een cruciale rol in de embryonale ontwikkeling en weefselhomeostase, maar raakt ontregeld bij de meeste gevallen van BCC.
- Normale functie: Het Hedgehog-pad reguleert celdeling en differentiatie.
- Ontregeling: Mutaties in het PTCH1-gen (Patched1) of SMO-gen (Smoothened) activeren het pad ongecontroleerd, wat leidt tot overmatige celdeling.
- Frequentie: Mutaties in PTCH1 zijn aanwezig in 70-90% van de BCC’s. Deze genetische afwijkingen kunnen spontaan ontstaan door UV-schade of erfelijk zijn, zoals bij het Gorlin-syndroom.
Ontstekingsreacties en immuunonderdrukking
Chronische blootstelling aan UV-straling veroorzaakt een lokale ontstekingsreactie en kan de immuunrespons van de huid onderdrukken.
- Vrije radicalen: UV-straling genereert reactieve zuurstofsoorten (ROS), die extra schade toebrengen aan DNA en cellulaire componenten.
- Immuundervinding: UV-straling vermindert de activiteit van Langerhanscellen, waardoor kankercellen kunnen ontsnappen aan immuundetectie.
Risicofactoren en genetische vatbaarheid
Naast UV-schade spelen andere factoren een rol in de pathofysiologie van BCC:
- Licht huidtype: Mensen met weinig melanine hebben minder bescherming tegen UV-schade.
- Erfelijke syndromen: Het Gorlin-syndroom (basaalcelnaevussyndroom) leidt door mutaties in PTCH1 tot een hoge frequentie van BCC’s, vaak al op jonge leeftijd.
- Chronische irritatie: Langdurige blootstelling aan carcinogene stoffen of herhaalde huidtrauma’s kan bijdragen aan het ontstaan van BCC.
Tumorgroei en invasie
Na de initiatie door DNA-schade en genmutaties volgen de volgende stappen:
- Proliferatie: Door de activering van het Hedgehog-pad en andere mutaties delen de basale cellen zich ongecontroleerd.
- Lokaal invasieve groei: Basaalcelcarcinomen groeien zelden metastatisch, maar infiltreren wel het omliggende weefsel, zoals dermis, kraakbeen of bot. Dit kan leiden tot functionele en cosmetische schade.
- Angiogenese: Tumorcellen stimuleren de vorming van nieuwe bloedvaten om zichzelf van voedingsstoffen te voorzien.
Gevolgen van langdurige onbehandelde BCC
Hoewel BCC meestal langzaam groeit en zelden uitzaait, kan onbehandelde tumorgroei leiden tot:
- Ulceratie: Chronische zweren en bloedingen in het getroffen gebied.
- Lokale destructie: Vooral in gebieden zoals het gezicht of de oren kan invasieve groei ernstige schade aanrichten aan onderliggend weefsel.
- Zeldzame metastasen: In minder dan 0,1% van de gevallen kan BCC uitzaaien naar lymfeklieren of andere organen.
Oorzaken en risicofactoren
UV-straling
Ultraviolet (UV) straling van de zon of een zonnebank is de belangrijkste oorzaak van een basaalcelcarcinoom. Overmatige blootstelling aan UV-stralen kan na verloop van tijd het DNA in de huidcellen beschadigen. Het DNA bevat de code voor de manier waarop deze cellen groeien. Deze schade aan het DNA kan kanker veroorzaken. Kanker is een kwaadaardige woekering van cellen in het lichaam. Dit proces duurt vele jaren. Toch krijgen steeds meer jongeren huidkanker. Jongeren liggen steeds vaker onder de zonnebank voor een 'lekker bruin kleurtje'.Huidtype
Personen met een licht huidtype (huidtype I-II) en die snel verbranden en weinig tot niet bruinen na blootstelling aan de zon, hebben een grotere kans om basaalcelcarcinoom te krijgen.Leeftijd, verzwakt immuunsysteem en erfelijkheid
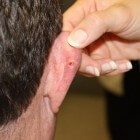
Het risico om huidkanker te krijgen neemt toe naarmate je ouder wordt. Patiënten met verzwakt afweersysteem als gevolg van een ziekte of door het langdurige gebruik van afweeronderdrukkende medicijnen in verband met een orgaantransplantatie, hebben een hoger risico op basaalcelcarcinoom. Bij grofweg 1 tot 5% van alle mensen met een BCC op jonge leeftijd of met meer basaalcelcarcinomen, speelt erfelijkheid een rol.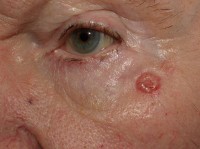 Nodulair basaalcelcarcinoom: een glad, glazig knobbeltje met een parelmoerachtige glans, soms met bloedvaatjes / Bron: Klaus D, Wikimedia Commons (CC BY-3.0)
Nodulair basaalcelcarcinoom: een glad, glazig knobbeltje met een parelmoerachtige glans, soms met bloedvaatjes / Bron: Klaus D, Wikimedia Commons (CC BY-3.0)Basaalcelcarcinoom symptomen
Een basaalcelcarcinoom is een langzaam groeiende roze, rode, bruine of huidkleurige, wat glanzende, glazige, parelachtige verhevenheid op de huid. Soms zijn er kleine bloedvaatjes zichtbaar. Basaalcelcarcinomen zijn kwetsbaar en kunnen gemakkelijk bloeden na geringe beschadiging. Het gezwelletje gaat op een gegeven ogenblik open in het midden en er ontstaat een niet genezend wondje, een vaak nattig zweertje. Daarop vormt zich korstjes die eraf kan vallen, waarna vaak weer een nieuw korstje vormt. Soms zijn er klachten van jeuk of pijn. Voorkeursplekken van een basaalcelcarcinoom zijn in het gelaat en op het (kale) hoofd.Onderzoek en diagnose
Lichamelijk onderzoek en biopsie
Om een basaalcelcarcinoom te diagnosticeren, zal de arts de huid onderzoeken. De arts zal de huidafwijking onderzoeken en de rest van je lichaam onderzoeken op eventuele huidafwijkingen. Ook verwijdert de arts een stukje weefsel voor microscopisch onderzoek. Dit wordt een biopsie genoemd. Een patholoog onderzoekt het stukje weefsel onder de microscoop en dit onderzoek zal uitwijzen of je huidkanker hebt en zo ja, welke vorm van huidkanker.Differentiaaldiagnose
Onder meer de volgende huidaandoeningen kunnen een soortgelijk beeld geven:- actinische keratose, kleine en opvallend rode, lichtbruine of huidkleurige ruwe plekjes op de huid die niet weggaan;
- angiofibroom, een goedaardig gezwel, opgebouwd uit vaat- en bindweefsel, vaak te zien als bultje op of naast de neus, de kin of in de plooien naast de mond;
- maligne melanoom, een soort huidkanker die kan ontstaan uit een moedervlek;
- melanocytaire naevus, de medische term voor een moedervlek;
- molluscum contagiosum ofwel een waterwratje;
- psoriasis;
- talgklierhyperplasie (vergrote talgklieren);
- plaveiselcelcarcinoom, de op één na meest voorkomende vorm van huidkanker;
- ziekte van Bowen.
Behandeling van een basaalcelcarcinoom
Een aantal behandelingen zijn beschikbaar voor het basaalcelcarcinoom. De keuze voor een behandeling hangt af van meerdere factoren, zoals het type, de locatie en de ernst van de tumor. Veelgebruikte behandelingen zijn:Electrocoagulatie en curettage
Deze behandeling vindt plaats onder plaatselijke verdoving en is geschikt voor oppervlakkig groeiende basaalcelcarcinomen. Met een speciaal instrument (curette) wordt de tumor weggekrabd (curettage) en vervolgens dichtgeschroeid (coagulatie). Er ontstaat een korst die er na een aantal weken afvalt.Chirurgische excisie
Bij deze procedure snijdt de arts het kankerweefsel en een omringende marge van gezonde huid weg, om er zeker van te zijn dat hij alle tumor verwijdert. In sommige gevallen kan een brede excisie worden toegepast, waarbij extra van de normale huid rondom de kanker wordt weggesneden. Dit doet men bij grotere tumoren en/of tumoren met een groeiwijze met hoog risico (de sprieterige of micronodulaire). Soms moet er huidreconstructie plaatsvinden door een (plastisch) chirurg door middel van huidtransplantatie of huidtranspositie.Cryochirurgie (bevriezing)
Het gaat hierbij om het doden van kankercellen door ze te bevriezen met vloeibare stikstof (cryochirurgie). Het is nuttig voor kankers die zeer oppervlakkig zijn en niet diep tot in de huid zijn doorgedrongen. Radiotherapie (bestraling) / Bron: Adriaticfoto/Shutterstock.com
Radiotherapie (bestraling) / Bron: Adriaticfoto/Shutterstock.comMohs (micrografische) chirurgie
Tijdens de procedure verwijdert de arts de kankercellen laag voor laag. Alle snijvlakken worden ter plekke beoordeeld. Wanneer de arts in een snijvlak een tumor aantreft, wordt dat segment nogmaals dieper en wijder weggesneden en nagekeken. Dit gaat zo door totdat er geen abnormale cellen meer worden aangetroffen. Hierdoor kan de gehele groei worden verwijderd zonder al te veel omringende gezond weefsel mee te nemen. Dit is een effectieve behandeling voor terugkerende basaalcelcarcinomen en voor degenen die een grote, diepe, snelgroeiende morpheatype hebben (dit type lijkt vaak wat op littekenweefsel en kan iets verzonken in de huid liggen), of met een BCC op het gezicht.Radiotherapie (bestraling)
Dit betreft een plaatselijke behandeling, waarbij het deel van het lichaam waar de tumor aanwezig wordt bestraald.Fotodynamische therapie
Hierbij wordt een lichtgevoelige crème of een gel op de huid aangebracht. Deze crème, een fotosensitiser genoemd, maakt de tumor gevoeliger voor licht en vooral kankercellen nemen deze stof op. Vervolgens wordt de huid een paar minuten belicht, waardoor er een chemisch proces in de kankercellen ontstaat waardoor ze doodgaan. Arts schrijft medicatie voor / Bron: Istock.com/Wavebreakmedia
Arts schrijft medicatie voor / Bron: Istock.com/WavebreakmediaChemotherapie
Een oppervlakkig groeiend basaalcelcarcinoom kan soms met lokale chemotherapie behandeld worden. Dit gebeurt in de vorm van een crème (5-fluorouracil), welke stoffen bevat die de celdeling remmen en cellen doden (cytostatica). De crème moet je een aantal weken volgens voorschrift gebruiken.Immunotherapie
Oppervlakkige basaalcelcarcinomen, die zich niet binnen één centimeter van de oogleden, neus, lippen of haarlijn bevinden, kunnen worden behandeld met lokale immunotherapie. Dit gebeurt in de vorm van een crème (imiquimod), welke het afweersysteem stimuleert om de kankercellen op te ruimen. Deze behandeling duurt in totaal 6 weken.Doelgerichte therapie
Doelgerichte therapie (targeted therapie) is een behandeling met medicijnen die zich via het bloed verspreiden en kankercellen doden of de celdeling van kankercellen remmen. Bij BCC wordt doelgerichte therapie gegeven met het medicijn vismodegib.Zelfzorg, behandeloverwegingen en praktische tips
Als je te maken krijgt met een basaalcelcarcinoom, lijkt het soms alsof de wereld even stil staat. "Waarom ik? Hoe ga ik dit aanpakken?" zijn vragen die direct door je hoofd schieten. Maar weet je wat? Je staat er niet alleen voor. Er zijn zoveel slimme, praktische én innovatieve manieren om je huid te beschermen, herstellen en sterker te maken. Het begint met de kleine stappen die je zelf kunt zetten, want een gezonde huid begint bij dagelijkse zorg.Wat je misschien niet wist, is dat je huid een ongelooflijk slim en veerkrachtig orgaan is. Geef het de juiste aandacht en ondersteuning, en het kan zichzelf vaak verbazingwekkend goed herstellen. Denk aan hightech laserbehandelingen, natuurlijke antioxidanten zoals arganolie, of zelfs apps die verdachte plekjes kunnen opsporen. Dit is niet meer het tijdperk van “afwachten en hopen op het beste.” Dit is de tijd waarin technologie en zelfzorg hand in hand gaan.
Natuurlijk blijft preventie het allerbelangrijkste. Bescherm je huid alsof je meest kostbare bezit is – want dat is het ook. Van een eenvoudige tube zonnebrand tot digitale tools die je waarschuwen voor veranderingen: er is zoveel mogelijk. En laten we eerlijk zijn, een beetje extra aandacht voor je huid geeft niet alleen bescherming, maar zorgt ook voor dat fijne gevoel van “goed bezig zijn” met jezelf.
De keuzes die je maakt, bepalen hoe sterk je huid de toekomst tegemoet gaat. Kies daarom bewust, wees lief voor jezelf, en blijf nieuwsgierig naar de nieuwste oplossingen. Want een basaalcelcarcinoom is misschien een hobbel op de weg, maar het is zeker niet het einde van het pad. Het is jouw huid, jouw gezondheid, en jouw kans om sterker terug te komen dan ooit. 💪
 Zonnebrandcrème / Bron: Asiandelight/Shutterstock.com
Zonnebrandcrème / Bron: Asiandelight/Shutterstock.comZonnebrand: jouw eerste wapen tegen basaalcelcarcinoom
“Ach, ik ben toch altijd binnen, wat kan dat zonnetje nou kwaad?” zei Evelien, 42 jaar en moeder van twee, toen de dermatoloog haar uitlegde dat haar basaalcelcarcinoom waarschijnlijk te maken had met jarenlange blootstelling aan UV-straling. Je denkt er misschien niet aan, maar zelfs op een bewolkte dag kan die zon geniepig toeslaan. Een zonnebrandcrème met minimaal SPF 30 is dus geen luxe, maar een must.Cijfers liegen er niet om: mensen die dagelijks een goede zonnebrand gebruiken, hebben tot 50% minder kans op nieuwe huidkankers. En nee, die fles uit vorig jaar zomer telt niet als ‘oké’. Zonnebrand verliest namelijk zijn werking over tijd. Tip van Evelien? Zet je zonnebrand naast je tandenborstel. Als je het in je ochtendroutine opneemt, vergeet je het minder snel.
UV-werende kleding: een slimme tweede laag
“Waarom heeft niemand me dit eerder verteld?” vroeg Tom (58) toen hij ontdekte dat UV-werende kleding tegenwoordig allesbehalve saai is. Denk aan luchtige shirts met ingebouwde zonbescherming, die perfect zijn voor een strandwandeling of fietstocht. Dit soort kleding blokkeert de meeste schadelijke stralen, zonder dat je steeds opnieuw hoeft te smeren.Wat veel mensen niet weten, is dat normale kleding niet altijd voldoende bescherming biedt. Een nat T-shirt? Dat laat UV-stralen vaak gewoon door. En lichte, dunne stoffen? Die bieden vaak net zo veel bescherming als een zeef. Tom kocht meteen een stoere pet met ingebouwde UV-bescherming. “Nu voel ik me een wandelende reclameposter voor gezond leven,” grapte hij, maar de resultaten liegen er niet om: minder schade en minder zorgen.
Regelmatig laten checken: beter vroeg dan laat
“Dat plekje zat er al jaren, maar ja, je loopt er gewoon mee door,” bekende Laura, een drukbezette manager die het altijd uitstelde om naar de dokter te gaan. Totdat het plekje begon te bloeden. Haar dermatoloog vertelde haar dat het een basaalcelcarcinoom was. Het goede nieuws? Ze was er op tijd bij, omdat het nog een oppervlakkige vorm was.Huidkanker is vaak traag groeiend, maar dat betekent niet dat je moet wachten tot je last krijgt. Dermatologen adviseren om verdachte plekjes, zoals ruwe plekjes, wondjes die niet genezen of verkleurde vlekjes, meteen te laten checken. Bonus: veel dermatologen bieden tegenwoordig digitale consulten aan. Even een foto sturen en je krijgt binnen no-time advies. Laura’s les? Stel het niet uit. Een check-up kan het verschil maken tussen een simpele behandeling en een groot probleem.
Fotodynamische therapie: hightech aanpak met een twist
Heb je weleens gehoord van fotodynamische therapie (PDT)? Het klinkt futuristisch, maar het is een slimme manier om basaalcelcarcinomen aan te pakken, vooral oppervlakkige of dunne varianten. “Het voelde een beetje alsof ik in een sci-fi film zat,” vertelde Patrick, die deze behandeling onderging. Eerst krijg je een speciale crème op het aangedane gebied, die de kankercellen gevoelig maakt voor licht. Daarna volgt een LED-lichtbehandeling. Dit licht activeert de crème en vernietigt de kankercellen, zonder dat je snijwonden of littekens krijgt.Patrick vond het een uitkomst. “Ik was eerst sceptisch, maar de pijn viel mee, en na een paar dagen was mijn huid alweer aan het herstellen.” Een bijkomend voordeel? Het is een relatief snelle behandeling die je meestal poliklinisch kunt doen. Geen gedoe met lange herstelperiodes of ziekenhuisopnames.
Mohs-chirurgie: precisiewerk op maat
Als je een behandeling zoekt die écht werkt voor hardnekkige basaalcelcarcinomen, dan is Mohs-chirurgie je beste vriend. Het klinkt misschien als iets uit een medische thriller, maar het is gewoon een slimme, gedetailleerde manier om huidkanker te verwijderen. Linda, 55 jaar en dol op tuinieren, kreeg hiermee te maken toen een plekje op haar neus maar bleef groeien. De chirurg verwijderde laagje voor laagje huid en onderzocht elk laagje direct onder de microscoop. Resultaat? Alleen het zieke weefsel ging weg, en Linda’s gezonde huid bleef grotendeels intact.Dit proces is niet alleen super effectief – het heeft een slagingspercentage van meer dan 99% – maar het is ook cosmetisch vriendelijk. Perfect voor plekken zoals je gezicht of handen, waar je littekens liever wilt vermijden. Linda’s tip? Plan iets leuks voor jezelf na de operatie. “Ik had mezelf een prachtige nieuwe tuinplant cadeau gedaan als beloning. Dat maakte de hele ervaring minder zwaar.”
Bestralingstherapie: voor die lastige plekjes
“Opereren was gewoon geen optie,” zei Henk, 68, over het basaalcelcarcinoom achter zijn oor. Gelukkig kwam bestralingstherapie om de hoek kijken. Bij deze aanpak gebruiken ze gerichte stralen om de tumorcellen uit te schakelen, zonder dat je onder het mes hoeft. Henk vond het ideaal omdat het pijnloos was en hij direct na de sessie weer verder kon met zijn dag.Wat mensen vaak niet weten, is dat bestralingstherapie niet alleen effectief is bij tumoren op lastige plekken, maar ook bij ouderen of mensen met een zwakke gezondheid. Bijwerkingen? Soms wat roodheid of jeuk, maar dat is meestal tijdelijk. Wil je het beste uit je herstel halen? Overweeg dan vitamine C in je dieet. Het ondersteunt de genezing van de huid en helpt bij weefselherstel.
Huidverzorging: investeer in je eigen bescherming
Kleine dingen maken soms het grootste verschil. Dat ontdekte Noor, 47, toen ze haar huid dagelijks begon te verzorgen met voedende crèmes. Haar dermatoloog raadde producten aan met antioxidanten zoals arganolie en vitamine E. “Het voelt een beetje als een spa-momentje thuis,” zegt Noor. Het gaat niet alleen om bescherming, maar ook om herstel.Zorg voor hydratatie, want een gezonde huid is weerbaarder tegen invloeden van buitenaf. Vergeet ook niet om regelmatig producten te gebruiken die je huidbarrière versterken. Heb je een gevoelige huid? Probeer dan een zachte, hypoallergene reiniger zonder agressieve chemicaliën. Noor’s gouden tip: “Maak er een gewoonte van. Zet je crème naast je bed, zodat je nooit vergeet om te smeren.”
Digitale zelfcontrole: technologie als je persoonlijke assistent
De tijd van "ach, ik zie wel" is voorbij. Apps voor huidmonitoring maken het nu makkelijker dan ooit om verdachte plekjes in de gaten te houden. Pieter, 39 en een fanatiek hardloper, gebruikt een app die foto’s vergelijkt en waarschuwt bij veranderingen. Hij zag hoe een klein vlekje op zijn schouder langzaam groter werd en besloot toch maar naar de dokter te gaan. Goed nieuws: hij was er op tijd bij.Deze tools zijn vooral handig als je veel moedervlekken hebt of je huid moeilijk zelf kunt controleren. Combineer het met een gezonde levensstijl en voldoende vitamine D, bijvoorbeeld door dagelijks een wandeling te maken, en je zit goed. Pieter’s advies? “Gewoon doen. Het kost je vijf minuten per maand, maar het kan je leven redden.”
Huidverzorging: dagelijkse bescherming is geen luxe
Als je denkt dat een simpele bodylotion genoeg is, denk dan nog eens na. Huidverzorging is dé basis om je huid gezond en veerkrachtig te houden, vooral als je te maken hebt met een basaalcelcarcinoom. Neem Fleur (34), die na haar diagnose besloot haar huidroutine een flinke upgrade te geven. Ze koos producten met vitamine E en zink om haar huidbarrière te versterken. Het resultaat? Minder irritatie en een gezondere uitstraling.Een gouden tip: gebruik producten met natuurlijke antioxidanten, zoals arganolie of aloë vera, en let op schadelijke ingrediënten. Kies voor crèmes zonder parabenen of parfum. Fleur ontdekte ook het belang van consistentie. “Ik gebruikte vroeger maar wat,” vertelt ze. “Nu is het een vast onderdeel van mijn ochtend en avond.”
Innovatieve laserbehandelingen: hightech huidzorg
Technologie staat niet stil, en dat is maar goed ook. Laserbehandelingen bieden een moderne manier om basaalcelcarcinomen aan te pakken. Denk aan slimme technieken die de tumorcellen gericht vernietigen, zonder veel schade aan de omliggende huid. Tim (51) koos hiervoor toen zijn basaalcelcarcinoom vlak bij zijn oog zat. “Ik was bang voor littekens, maar mijn huid herstelde bijna perfect,” zegt hij enthousiast.Laserbehandelingen zijn niet alleen effectief, maar ook snel. Je bent meestal in een paar sessies klaar. Belangrijk: combineer dit met een gezonde levensstijl en genoeg vitamine D uit voeding (denk aan vette vis of verrijkte melk). Een sterk lichaam ondersteunt je huid van binnenuit!
CRISPR-technologie: toekomstmuziek of bijna werkelijkheid?
Misschien heb je weleens gehoord van CRISPR, een techniek waarmee genen aangepast kunnen worden. Wat als je genetische vatbaarheid voor basaalcelcarcinomen hiermee aangepakt kan worden? Het klinkt futuristisch, maar wetenschappers boeken al grote stappen. Anna (29) nam deel aan een proefstudie waarbij CRISPR werd ingezet om haar huidcellen resistent te maken tegen UV-schade. “Het voelt alsof ik een deel van mijn risico’s kan wegpoetsen,” vertelt ze hoopvol.Hoewel deze aanpak nog in de kinderschoenen staat, kan het een doorbraak betekenen voor mensen met een erfelijke aanleg voor huidkanker. Anna’s tip? Blijf goed op de hoogte van nieuwe ontwikkelingen, want wat vandaag nog experimenteel is, kan morgen mainstream zijn.
Digitale huidmonitoring: je huid onder de loep
Je smartphone is niet alleen voor selfies, maar ook een krachtig hulpmiddel om je huid in de gaten te houden. Tegenwoordig zijn er apps die veranderingen in je huid registreren en waarschuwen als een plekje verdacht is. David (43) gebruikt een app die AI inzet om zijn moedervlekken te analyseren. “Het is als een dermatoloog in je broekzak,” lacht hij. Cranberrysap uit Israël / Bron: Nizzan Zvi Cohen, Wikimedia Commons (CC BY-SA-4.0)
Cranberrysap uit Israël / Bron: Nizzan Zvi Cohen, Wikimedia Commons (CC BY-SA-4.0)Prognose en vooruitzichten BCC
Als basaalcelcarcinoom tijdig en op de juiste wijze wordt behandeld, is de kans op volledig herstel groot. Soms komt een carcinoom terug na succesvol behandeld en verwijderd te zijn, maar dit is minder waarschijnlijk bij kleine laesies.Risico op uitzaaiingen
In tegenstelling tot de meeste andere kankers, verspreidt het basaalcelcarcinoom zich zelden naar andere delen van het lichaam en blijft het vaak gelokaliseerd op de plaats van oorsprong. Het blijft echter een kwaadaardige kanker, omdat het nog steeds omliggende weefsels kan infiltreren en vernietigen. Het basaalcelcarcinoom kan vitale structuren binnendringen zoals zenuwen wat leidt tot verlies van gevoel of functieverlies in het getroffen gebied.Mensen met een basaalcelcarcinoom hebben een kans van 50% om te worden gediagnosticeerd met een andere tumor in de vijf jaar na het stellen van de diagnose BCC.
Laag-risico en hoog-risico kanker
Tumoren kunnen worden ingedeeld op basis van bepaalde prognostische factoren die van invloed zijn op de vooruitzichten. Deze factoren zijn:- Omvang van de tumor: des te groter en meer diepgeworteld de plek is, des te slechter de prognose. Oppervlakkige laesies hebben een gunstige prognose.
- Begrenzing van de tumor: tumoren met een diffuse begrenzing reageren meestal minder goed op de behandeling dan tumoren die duidelijk zijn begrensd.
- Snelheid en groeipatroon: de aanwezigheid van sneller groeiende tumoren en meerdere tumoren verhoogt het risico van een Slecht behandelingsresultaat.
- Terugkerende tumoren: een recidief (een tumor die terugkeert) en waarbij dus de initiële therapie heeft gefaald, zal een minder positief resultaat hebben voor de patiënt.
Immuunsysteem
Het gebruik van immunosuppressiva na orgaantransplantatie of voor de behandeling van hiv kan leiden tot een slechter behandelresultaat.Complicaties BCC
Basaalcelcarcinoom, vaak afgekort tot BCC, staat bekend als de meest voorkomende en minst agressieve vorm van huidkanker. Maar laat je niet misleiden door het ‘milde’ imago—als het onbehandeld blijft, kan zelfs deze trage groeier complicaties veroorzaken die verder gaan dan de huid.Lokale weefselbeschadiging: een stille indringer
- Wat gebeurt er? BCC groeit langzaam, maar kan diep doordringen in omliggende weefsels, waaronder spieren, kraakbeen en zelfs botten. Dit gebeurt vooral bij lang onbehandelde tumoren.
- Voorbeeld: Hans (64) negeerde jarenlang een kleine, schilferige plek op zijn neus. Toen hij eindelijk een arts raadpleegde, bleek de tumor zich al te hebben uitgebreid naar het kraakbeen van zijn neustussenschot, wat een complexe reconstructieve operatie vereiste.
Esthetische impact: meer dan een litteken
- Wat gebeurt er? Zelfs kleine BCC’s kunnen zichtbare schade achterlaten na behandeling, vooral op prominente plekken zoals het gezicht. Chirurgische verwijdering kan leiden tot littekens en de noodzaak van reconstructieve chirurgie.
- Voorbeeld: Elise (58) onderging een Mohs-operatie voor een BCC op haar wang. Hoewel de tumor volledig werd verwijderd, voelde ze zich onzeker over het litteken, wat haar sociale leven beïnvloedde.
Herhaling: de blijvende dreiging
- Wat gebeurt er? Basaalcelcarcinomen hebben een aanzienlijke kans om terug te keren, vooral als ze op een moeilijk te behandelen plek zitten of als niet alle tumorcellen zijn verwijderd.
- Cijfer: Studies tonen aan dat tot 40% van de mensen met een eerdere BCC binnen vijf jaar een nieuwe ontwikkelen.
- Voorbeeld: Peter (72) ontdekte drie jaar na zijn eerste behandeling een nieuwe plek op zijn voorhoofd. Gelukkig kon dit in een vroeg stadium worden behandeld.
Metastase: uiterst zeldzaam, maar mogelijk
- Wat gebeurt er? In zeer zeldzame gevallen (minder dan 0,1%) kan een BCC uitzaaien naar andere delen van het lichaam, zoals de lymfeklieren of longen. Dit gebeurt meestal bij agressieve vormen, zoals het basosquameus carcinoom.Een basosquameus carcinoom is een agressieve variant van een basaalcelcarcinoom.
- Voorbeeld: Marieke (66) kreeg na een ogenschijnlijk onschuldige tumor op haar slaap te horen dat de kanker zich had verspreid naar haar lymfeklieren, wat intensieve behandeling vereiste.
Chronische pijn of functieverlies: als de tumor dieper groeit
- Wat gebeurt er? Als een BCC onbehandeld blijft, kan het zenuwen aantasten en chronische pijn veroorzaken of de functie van een gebied, zoals een ooglid of lip, verminderen.
- Voorbeeld: Anja (70) stelde de behandeling van een BCC op haar ooglid uit, wat uiteindelijk leidde tot beperkte sluiting van haar oog en een operatie om de functie te herstellen.
 Zonnebrandcrème / Bron: Asiandelight/Shutterstock.com
Zonnebrandcrème / Bron: Asiandelight/Shutterstock.comPreventie
Hoewel basaalcelcarcinomen in een vroegtijdig stadium bijna altijd uitstekend zijn te behandelen, is voorkomen beter dan genezen. Neem de volgende maatregelen in acht ter voorkoming van huidkanker:- Zoek op zonnige dagen de schaduw op, in het bijzonder tussen 10.00 en 16.00 uur.
- Zorg ervoor dat je niet verbrandt (zonnebrand is schadelijk voor de huid).
- Vermijd bruinen en maak nooit gebruik van UV-zonnebanken.
- Draag kleding die je huid beschermt tegen de zon, waaronder een breedgerande hoed en UV-blokkerende zonnebril.
- Gebruik een breed spectrum (UVA/UVB) zonnebrandcrème met een SPF van 15 of meer. Voor uitgebreide activiteiten buitenshuis, gebruik dan een waterbestendige, breed spectrum (UVA/UVB) zonnebrandcrème met een SPF van 30 of hoger.
- Breng 30 minuten voor het naar buiten gaat, twee eetlepels zonnebrandmiddel aan over je hele lichaam. Doe dit opnieuw na twee uur of na het zwemmen of overmatig zweten.
- Houd baby's uit de zon. Bescherm baby's goed tegen de zon.
- Onderzoek je huid elke maand van top tot teen op afwijkingen.
- Raadpleeg je huisarts elk jaar voor een huidonderzoek.