Plaveiselcelcarcinoom: symptomen, oorzaak en behandeling
Het plaveiselcelcarcinoom (PCC) is een courante vorm van huidkanker. Onbehandelde plaveiselcelcarcinoom kan groter groeien of uitzaaien naar andere delen van het lichaam, met ernstige gevolgen. Vroegtijdige opsporing en behandeling is daarom belangrijk. Veelvuldige blootstelling aan zonlicht gedurende een lange periode, vergroot de kans op deze vorm van kanker. Behandeling bestaat bij voorkeur uit een operatie waarbij onder plaatselijke verdoving het carcinoom volledig wordt verwijderd.- Wat is een plaveiselcelcarcinoom?
- Een vorm van huidkanker
- Uitzaaiingen
- Oorzaak plaveiselcelcarcinoom
- Risicofactoren plaveiselcelcarcinoom
- Symptomen plaveiselcelcarcinoom
- Huid en andere lichaamsdelen
- Huidaandoeningen waar het op kan lijken
- Voorkeursplekken
- Huisartsarts raadplegen
- Onderzoek en diagnose
- Weefselonderzoek
- Differentiële diagnose
- Stadium-indeling
- Behandeling plaveiselcelcarcinoom
- Operatie en bestraling
- Cryochirurgie
- Curettage en coagulatie
- Periodieke controle
- Prognose en overleving
- Complicaties
- Uitbreiding naar omliggende weefsels
- Vorming van zweren
- Lymfeklieruitzaaiingen
- Verminderde functie van aangetaste gebieden
- Mogelijke littekenvorming
- Preventie
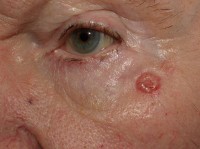 Nodulair basaalcelcarcinoom: een glad, glazig knobbeltje met een parelmoerachtige glans, soms met bloedvaatjes / Bron: Klaus D, Wikimedia Commons (CC BY-3.0)
Nodulair basaalcelcarcinoom: een glad, glazig knobbeltje met een parelmoerachtige glans, soms met bloedvaatjes / Bron: Klaus D, Wikimedia Commons (CC BY-3.0)Wat is een plaveiselcelcarcinoom?
Een vorm van huidkanker
Het plaveiselcelcarcinoom (PCC) is een vorm van huidkanker. Het is de op één na meest voorkomende vorm van huidkanker. Andere veelvoorkomende vormen van huidkanker zijn:Uitzaaiingen
Onbehandelde plaveiselcelcarcinoom kan groter groeien of uitzaaien naar andere delen van het lichaam, met ernstige gevolgen. Uitzaaiingen vinden doorgaans pas plaats wanneer de oorspronkelijke tumor vrij grote afmetingen heeft bereikt. Tevens kan deze kwaadaardige tumor van de huid kraakbeen of bot dat onder de huidtumor gelegen is binnendringen. De meeste plaveiselcelcarcinomen zijn het gevolg van langdurige blootstelling aan ultraviolette (UV) straling, bijvoorbeeld van zonlicht. Het vermijden van zonlicht is de beste bescherming tegen alle vormen van huidkanker.Oorzaak plaveiselcelcarcinoom
De volgende oorzaken worden in de literatuur gemeld:- Veelvuldige blootstelling aan zonlicht gedurende een lange periode.
- Bepaalde wrattenvirussen spelen vermoedelijk eveneens een rol bij het ontstaan van het plaveiselcelcarcinoom. Zo denken onderzoekers dat een infectie met bepaalde typen van het Humaan papillomavirus (HPV) een rol spelen in de ontwikkeling van plaveiselcel huidkanker.
- Soms treden tumoren op in chronische wonden, hardnekkige zweren en botinfecties of in gebieden van chronische huidontstekingen. Tevens kunnen ze ontwikkelen in het littekenweefsel van oude brandwonden.
- Patiënten bij wie het immuunsysteem langdurig wordt onderdrukt, hebben een verhoogd risico op het ontwikkelen van een plaveiselcelcarcinoom.
Risicofactoren plaveiselcelcarcinoom
Risicofactoren die kunnen bijdragen aan het ontwikkelen van deze vorm van huidkanker zijn onder meer:- Zonlicht. Chronische blootstelling aan zonlicht.
- Lichte huidskleur. Mensen met een lichte huidskleur lopen een groter risico dan mensen met een donker huidtype.
- Leeftijd. Plaveiselcelcarcinoom komt vooral voor bij mensen die ouder zijn dan 45 jaar.
- Sekse. Mannen lopen meer kans om plaveiselcelcarcinoom te ontwikkelen dan vrouwen, waarschijnlijk vanwege hun grotere blootstelling aan de zon.
- Voorgeschiedenis. Een persoonlijke of familiale voorgeschiedenis van huidkanker.
- Verzwakt immuunsysteem. Mensen met een verzwakt immuunsysteem of die medicijnen nemen die het immuunsysteem onderdrukken, lopen een groter risico op onder meer huidkanker.
- Zeldzame genetische afwijking. Mensen met xeroderma pigmentosum zijn extreem gevoelig voor ultraviolet licht, vooral voor zonnestraling. Zij hebben een sterk verhoogd risico op het ontwikkelen van huidkanker.
- Roken. Roken beschadigd het DNA en beschadiging van DNA kan leiden tot kanker.
 Alcohol verhoogt het risico op plaveiselcelcarcinoom / Bron: Istock.com/karelnoppe
Alcohol verhoogt het risico op plaveiselcelcarcinoom / Bron: Istock.com/karelnoppe - Chronische huidontsteking of letsel. Een persoon heeft een iets hogere kans op het ontwikkelen plaveiselcelcarcinoom als hij/zij een groot litteken heeft, een huidinfectie of een huidaandoening waarbij er sprake is van een ontsteking van de huid, zoals psoriasis.
- Alcohol. Het consumeren van alcohol verhoogt het risico op PCC van de huid. Dat blijkt uit een Amerikaanse studie van verschillende universiteiten en ziekenhuizen in Nutrition and Cancer (2016;68:545-53).¹ Des te meer alcohol, des te groter het risico. Bij vrouwen is het risico hoger dan bij mannen. Er zijn twee mogelijke redenen dat alcohol het risico vergroot. Een van de afbraakproducten van ethanol, acetaldehyde, is een kankerverwekkende stof. Daarnaast heeft alcohol een immuunsuppressieve werking als gevolg waarvan tumorvorming minder goed wordt onderdrukt door het lichaam.
Symptomen plaveiselcelcarcinoom
Huid en andere lichaamsdelen
Hoewel plaveiselcelcarcinomen zich gewoonlijk ontwikkelen op lichaamsdelen die aan de zon staan blootgesteld, kunnen ze overal in het lichaam voorkomen, zoals in het mondslijmvlies, op de anus en op de genitaliën bij zowel mannen als vrouwen. Het uiterlijk van de tumoren kan variëren, maar de meest voorkomende vormen zijn:- Een stevige, vaak ruw aanvoelende rode of huidkleurige knobbel of verhevenheid op het gezicht, onderlip, oren, nek, handen of armen, die soms kan bloeden.
- Een platte laesie met een schilferige korst op het gezicht, oren, nek, handen of armen.
- Een hardnekkig zweertje.
- Een zweer of platte, witte vlek in de mond.
- Een rode, verhoogde laesie of pijnlijke zweren op of in de anus of op de geslachtsdelen: peniscarcinoom en vulvacarcinoom.
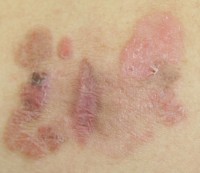 Ziekte van Bowen: roodheid en schilfering / Bron: Watplay, Wikimedia Commons (Publiek domein)
Ziekte van Bowen: roodheid en schilfering / Bron: Watplay, Wikimedia Commons (Publiek domein)Huidaandoeningen waar het op kan lijken
Het is niet altijd gemakkelijk een plaveiselcelcarcinoom in een vroeg stadium te herkennen, aangezien het veel gelijkenis vertoont met een actinische keratose en morbus bowen. Veel artsen beschouwen actinische keratosen als voorstadia van het plaveiselcelcarcinoom.Voorkeursplekken
Het plaveiselcelcarcinoom kan zoals gezegd overal op het lichaam voorkomen. Voorkeurslocaties zijn:- schedelhuid;
- oren;
- gezicht;
- lippen;
- onderarmen;
- handruggen; en
- benen.
Huisartsarts raadplegen
Des te eerder het plaveiselcelcarcinoom wordt gediagnosticeerd en behandeld, des te beter het resultaat. Raadpleeg uw huisarts wanneer u een zweertje of korstje hebt dat niet geneest binnen ongeveer twee maanden of een schilferig plekje op de huid signaleert die maar niet weg gaat.Onderzoek en diagnose
Weefselonderzoek
De diagnose wordt overwogen op grond van het klinisch beeld, maar zekerheid is alleen te verkrijgen door middel van weefselonderzoek. Hierbij wordt een stukje van de huidafwijking verwijderd voor onderzoek (biopsie). Tevens zal de arts onderzoeken of de regionale lymfeklieren vergroot aanvoelen.Differentiële diagnose
Er zijn een aantal belangrijke aandoeningen die vergelijkbaar uitziende huidlaesies kunnen veroorzaken:- Keratoacanthoom;
- basaalcelcarcinoom BCC;
- melanoom;
- actinische keratose;
- pyogeen granuloom;
- seborrhoïsche wratten (vooral als ze getraumatiseerd of geïnfecteerd zijn);
- Voetwratten of gewone wratten.
Stadium-indeling
Er worden vier stadia onderscheiden bij het plaveiselcelcarcinoom:| Stadium | Omschrijving |
|---|---|
| Stadum 0 | De tumor beperkt tot de bovenste laag van de huid. De lymfeklieren bevatten geen kankercellen. |
| Stadum 1 | De tumor is kleiner of gelijk aan 2 centimeter in omvang en is niet uitgezaaid naar de lymfeklieren in de buurt. |
| Stadum 2 | De tumor is meer dan 2 centimeter groot en heeft zich niet verspreid naar de lokale lymfeklieren. Of de tumor is:
|
| Stadium 3 | Eén van de volgende situaties doet zich voor: (a) er is 1 uitzaaiing in een regionale lymfeklier die kleiner of gelijk is aan 3 cm. (b) de tumor is doorgegroeid naar spier, bot, kraakbeen, kaak of oogholte. |
| Stadium 4 | Eén van de volgende situaties is van toepassing. (a) Er is ingroei vanuit de tumor in de schedelbasis of skelet (b) Er is 1 uitzaaiing in een regionale lymfeklier tussen de 3 en 6 cm of zijn er meerdere uitzaaiingen kleiner dan 6 cm. (c) Er is 1 uitzaaiing in een regionale lymfeklier van meer dan 6 cm. (d) Er zijn metastasen of uitzaaiingen op afstand. |
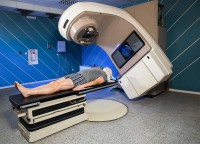 Radiotherapie (bestraling) / Bron: Adriaticfoto/Shutterstock.com
Radiotherapie (bestraling) / Bron: Adriaticfoto/Shutterstock.comBehandeling plaveiselcelcarcinoom
Operatie en bestraling
Behandeling bestaat bij voorkeur uit een operatie waarbij onder plaatselijke verdoving het carcinoom volledig wordt verwijderd. Radiotherapie is eveneens een effectieve behandelingsmethode, waarbij in meerdere zittingen de plek bestraald wordt. Vaak wordt bestraling toegepast bij grote(re) tumoren die vanwege hun ligging niet operatief verwijderd kunnen worden. Ook kan deze behandelmethode na een operatie worden toegepast bij hardnekkige tumoren, of wanneer het niet zeker is dat de hele tumor is verwijderd.Cryochirurgie
Bij cryochirurgi bevriest de arts de huidkankercellen met vloeibare stikstof. Dit wordt in plaats van een operatie gedaan bij een heel kleine tumor en wanneer er een laag risico op terugkeer van de tumor is.Curettage en coagulatie
Oppervlakkig groeiende plaveiselcelcarcinomen kunnen weggekrabd worden (curettage) en vervolgens dichtgeschroeid (coagulatie).Periodieke controle
Na de behandeling volgt periodieke controle gedurende ten minste 5 jaar, teneinde eventuele terugkeer of uitzaaiing van het plaveiselcelcarcinoom of nieuwe uitingen van huidkanker vroegtijdig op te sporen. De patiënt doet er verstandig aan om na behandeling van een plaveiselcelcarcinoom, de huid goed in de gaten te blijven houden op het ontstaan van een verdacht bultje of wondje, dat niet binnen enkele maanden vanzelf weer verdwijnt. Ook moet gelet worden op eventuele vergroting van lymfeklieren in verband met mogelijke uitzaaiingen.Prognose en overleving
Het totale sterftecijfer van cutane metastasen (uitzaaiingen) is laag (<5%), maar wanneer metastasen op afstand aanwezig zijn, is de vijfjaarsoverleving met ongeveer 25-40% slecht. Tot 95% van de metastasen en lokale recidieven worden gedetecteerd binnen vijf jaar na de eerste behandeling, met 70-90% binnen de eerste twee jaar. Plaveiselcelcarcinomen van de lippen en mond zijn gevaarlijker dan andere locaties.Drie jaar na de diagnose plaveiselcelcarcinoom zijn bijna alle personen met plaveiselcelcarcinoom nog in leven als zij stadium I hebben. Bij stadium IV is 65% van de patiënten na 1 jaar nog in leven en 45% na 3 jaar.
Complicaties
Plaveiselcelcarcinoom is een vorm van huidkanker die je serieus moet nemen. Wat misschien begint als een klein, ruw plekje op je huid, kan uitgroeien tot iets dat veel meer impact heeft als je er niet snel bij bent. Hier zijn enkele van de complicaties die kunnen optreden:Uitbreiding naar omliggende weefsels
Plaveiselcelcarcinoom kan zich diep in je huid nestelen en verspreiden naar omliggende weefsels. Wat begint als een onschuldig ogend plekje, kan uiteindelijk door de onderliggende lagen van je huid groeien en zelfs je spieren of botten aantasten. Dit maakt de behandeling complexer en kan bovendien blijvende schade aanrichten.Vorming van zweren
Als plaveiselcelcarcinoom onbehandeld blijft, kunnen er zweren ontstaan. Deze zweren zijn niet alleen pijnlijk, maar ook gevoelig voor infecties. De huid wordt kwetsbaar, gaat bloeden of etteren. Dit kan je dagelijks leven danig verstoren.Lymfeklieruitzaaiingen
Er bestaat een kans dat plaveiselcelcarcinoom zich verspreidt naar de lymfeklieren. De kanker beperkt zich dan niet langer tot de plek van oorsprong, maar verspreidt zich door je lichaam via het lymfestelsel. Dit kan zwellingen in de lymfeklieren veroorzaken en leidt tot verdere complicaties die moeilijker te behandelen zijn.Verminderde functie van aangetaste gebieden
Wanneer het carcinoom zich uitbreidt naar belangrijke delen van je lichaam, zoals je gezicht, lippen of oren, kan dit de functie van deze gebieden ernstig verstoren. Denk aan problemen met praten, eten of zien, afhankelijk van de locatie van de kanker. Deze complicaties kunnen je dagelijks leven ingrijpend veranderen en vereisen vaak intensieve medische ingrepen.Mogelijke littekenvorming
Zelfs na een succesvolle behandeling kan je huid blijvende littekens vertonen, vooral als het carcinoom groot was of diep in de huid is doorgedrongen. Deze littekens kunnen je niet alleen fysiek, maar ook emotioneel raken, omdat ze een blijvende herinnering vormen aan wat je hebt doorgemaakt. Zonnebrandcrème / Bron: Asiandelight/Shutterstock.com
Zonnebrandcrème / Bron: Asiandelight/Shutterstock.comPreventie
De kans op het krijgen van een plaveiselcelcarcinoom en andere vromen van huidkanker kun je verminderen door de volgende maatregelen te treffen:- Het vermijden van blootstelling aan de zon, vooral tijdens de piekuren, is de belangrijkste maatregel.
- Blijf op een zonnige dag binnenshuis of in de schaduw tussen 11.00 en 15.00 uur.
- Draag zonwerende kleding en een hoed met brede rand wanneer je je in de zon begeeft.
- Breng een zonnebrandcrème met ten minste een zonbeschermingsfactor (SPF) van 15 (SPF 30 voor kinderen of mensen met een bleke huid) die ook een hoge UV-bescherming (UVA) heeft.
Secundaire preventie door vroege detectie en effectief beheer is ook erg belangrijk.
Noot:
[OLIST]Hidde Boersma. Alcohol veroorzaakt huidkanker. Ned Tijdschr Geneeskd. 2016;160:C3009[/OLIST]
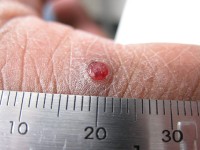 Pyogeen granuloom /
Pyogeen granuloom /