Dermatitis (ontsteking van de huid): Soorten huidontsteking
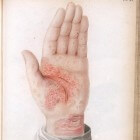 Dermatitis is de medische term voor een ontsteking van de huid. Bij de meeste patiënten kenmerkt deze veelvoorkomende en niet-besmettelijke huidontsteking zich door een rode, droge, gezwollen en jeukende huid. Ernstigere vormen van dermatitis kunnen leiden tot korstvorming, schilfers, pijnlijke scheuren of vochtige blaasjes. Er zijn vele oorzaken en soorten dermatitis bekend. De arts spoort de specifieke vorm van de huidontsteking op en stelt dan een behandeling voor.
Dermatitis is de medische term voor een ontsteking van de huid. Bij de meeste patiënten kenmerkt deze veelvoorkomende en niet-besmettelijke huidontsteking zich door een rode, droge, gezwollen en jeukende huid. Ernstigere vormen van dermatitis kunnen leiden tot korstvorming, schilfers, pijnlijke scheuren of vochtige blaasjes. Er zijn vele oorzaken en soorten dermatitis bekend. De arts spoort de specifieke vorm van de huidontsteking op en stelt dan een behandeling voor.- Epidemiologie
- Mechanisme
- Soorten dermatitis
- Atopische dermatitis
- Contactdermatitis
- Neurodermatitis
- Nummulaire dermatitis
- Periorale dermatitis
- Seborroïsche dermatitis
- Stasis dermatitis
- Oorzaken
- Risicofactoren
- Risicogroepen
- Geassocieerde symptomen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling van huidontsteking
- Zelfzorg
- Professionele medische behandeling
- Prognose
- Complicaties van dermatitis
- Preventie van huidontsteking
- Praktische tips voor het omgaan met dermatitis
- Begrijp dermatitis en herken de symptomen
- Volg het behandelingsplan van je arts en gebruik voorgeschreven medicatie
- Zorg voor je huid met milde en hydraterende producten
- Vermijd irriterende stoffen en triggers
- Zorg goed voor je mentale en emotionele gezondheid
- Beperk je blootstelling aan extreme weersomstandigheden
- Houd je omgeving schoon en hygiënisch
- Monitor je symptomen en zoek medische hulp bij verslechtering
- Pas je levensstijl aan om het herstel te bevorderen
- Misvattingen rond dermatitis (ontsteking van de huid)
- Dermatitis wordt altijd veroorzaakt door een allergie
- Alle vormen van dermatitis zijn hetzelfde
- Dermatitis kan niet worden behandeld
- Dermatitis is altijd pijnlijk
- Huidinfecties leiden altijd tot ernstige complicaties bij dermatitis
- Dermatitis komt alleen voor bij volwassenen
- Vette huid is altijd de oorzaak van dermatitis
Epidemiologie
Dermatitis is wereldwijd een veelvoorkomende huidaandoening die verschillende vormen kan aannemen, waaronder atopische dermatitis, contactdermatitis en seborrhoïsche dermatitis. De prevalentie varieert afhankelijk van de specifieke vorm van dermatitis, de leeftijd van de patiënt en de geografische locatie.Atopische dermatitis
Atopische dermatitis is de meest voorkomende vorm van dermatitis en wordt vaak gezien bij jonge kinderen. Wereldwijd wordt ongeveer 10-20% van de kinderen getroffen door deze aandoening. Bij volwassenen is de prevalentie lager, maar atopische dermatitis kan ook op latere leeftijd voorkomen. De prevalentie is hoger in geïndustrialiseerde landen, mogelijk door veranderingen in leefomstandigheden, hygiënepraktijken en voeding.
Contactdermatitis
Contactdermatitis, die zowel irritante als allergische vormen kent, is eveneens wijdverspreid. De prevalentie van allergische contactdermatitis is hoger bij volwassenen, vooral bij mensen die werken met chemische stoffen of in de gezondheidszorg. De incidentie van contactdermatitis wordt beïnvloed door de blootstelling aan irriterende stoffen en allergenen, zoals nikkel, latex, schoonmaakmiddelen en cosmetica.
Geografische variatie
De incidentie van dermatitis varieert sterk per geografische locatie. In ontwikkelde landen zoals de Verenigde Staten, Europa en Japan wordt een hogere prevalentie van atopische dermatitis gerapporteerd, wat wordt toegeschreven aan milieuvervuiling, voedingspatronen en veranderingen in de levensstijl. In ontwikkelingslanden is de prevalentie lager, hoewel het de afgelopen jaren ook daar een stijgende lijn vertoont door urbanisatie en veranderingen in voeding en hygiëne.
Leeftijd en geslacht
Dermatitis kan op elke leeftijd voorkomen, maar bepaalde vormen zijn vaker bij specifieke leeftijdsgroepen. Atopische dermatitis begint vaak in de kindertijd en kan zich verder ontwikkelen of verergeren in de volwassenheid. Seborrhoïsche dermatitis is vaak te zien bij volwassenen, met een piekincidentie tussen de 30 en 60 jaar. Wat betreft geslacht is er geen duidelijk verschil in prevalentie voor de meeste vormen van dermatitis, hoewel bij kinderen atopische dermatitis iets vaker voorkomt bij jongens dan bij meisjes.
Mechanisme
Dermatitis wordt gekarakteriseerd door een verstoorde huidbarrière en een overreactie van het immuunsysteem. De mechanismen die aan de basis liggen van deze aandoening zijn complex en multifactorieel, met genetische aanleg, omgevingsfactoren en immuunresponsen die een sleutelrol spelen.Verstoorde huidbarrière
De huidbarrière is essentieel voor het beschermen van het lichaam tegen schadelijke stoffen zoals bacteriën, irriterende stoffen en allergenen. Bij dermatitis is deze barrière vaak verzwakt, wat het makkelijker maakt voor schadelijke stoffen om de huid binnen te dringen. Dit leidt tot een verhoogde ontsteking en gevoeligheid van de huid. In gevallen van atopische dermatitis is er vaak sprake van een tekort aan bepaalde eiwitten, zoals filaggrine, die normaal gesproken de huidbarrière intact houden. Dit maakt de huid gevoeliger voor uitdroging en infecties, en vergroot de kans op ontstekingen.
Immuunrespons en ontsteking
De immuunrespons bij dermatitis is abnormaal, waarbij het immuunsysteem overreacteert op onschuldige prikkels. Dit leidt tot de productie van ontstekingsmediatoren zoals histamine en cytokinen, die de ontstekingsreactie in gang zetten. Deze mediatoren veroorzaken de typische symptomen van dermatitis, zoals jeuk, roodheid, zwelling en huidbeschadiging. De ontsteking kan variëren afhankelijk van de vorm van dermatitis. In atopische dermatitis zijn er bijvoorbeeld verhoogde niveaus van IgE (immunoglobuline E), wat de allergische reacties versterkt, terwijl bij seborrhoïsche dermatitis de ontstekingsreactie meer gericht is op de talgklieren van de huid.
Blootstelling aan omgevingsfactoren
Omgevingsfactoren spelen een belangrijke rol in de verergering van dermatitis. Blootstelling aan irriterende stoffen zoals chemische stoffen, rook, luchtvervuiling, extreme weersomstandigheden, of zelfs overmatige zeepgebruik, kan de huid verder beschadigen en ontsteking bevorderen. Het immuunsysteem reageert hierdoor sterker op de prikkels, wat leidt tot een verergering van de symptomen. In gevallen van contactdermatitis kan een directe blootstelling aan een allergisch middel, zoals nikkel of latex, een trigger zijn voor de ontstekingsreactie.
Soorten dermatitis
Atopische dermatitis
Een andere benaming voor atopische dermatitis is ‘atopisch eczeem’. Bij deze huidaandoening die vaak ontstaat in de kindertijd, heeft de patiënt een jeukende, schilferende, gezwollen huid waarbij soms blaarvorming optreedt. Dit type eczeem komt vaak voor in families en is bij veel patiënten geassocieerd met allergieën, astma (chronische ontsteking van de luchtwegen) en stress. Daarnaast speelt schade aan de huid een rol, omdat hierdoor vocht naar buiten treedt en bacteriën naar binnen dringen. De meeste patiënten met atopische dermatitis ervaren een chronisch verloop waarbij de symptomen opflakkeren en weer verdwijnen om vervolgens terug te keren.Contactdermatitis
Contactdermatitis (huiduitslag met roodheid en jeuk) veroorzaakt meestal een roze of rode jeukende huiduitslag. Het nauwkeurig vaststellen van de oorzaak van contactdermatitis is soms lastig.Allergische contactdermatitis
Bij allergische contactdermatitis reageert de huid allergisch op een stof die de huid kort of langdurig aanraakt. Zo ervaren sommige patiënten een huidontsteking door contact met Poison Ivy (gifsumak), een Noord-Amerikaanse klimplant die een irriterende olie afscheidt. Andere oorzaken zijn bloemen, kruiden, fruit, groenten, geurstoffen, haarkleurmiddelen, metalen (zoals nikkelallergie), rubber, formaldehyde en huidverzorgingsproducten.
 Irriterende contactdermatitis ontstaat bijvoorbeeld door het overmatig wassen van de handen / Bron: Gentle07, Pixabay
Irriterende contactdermatitis ontstaat bijvoorbeeld door het overmatig wassen van de handen / Bron: Gentle07, PixabayIrriterende contactdermatitis ontstaat door herhaaldelijk contact met een agressieve substantie, wat resulteert in een droge, beschadigde huid. Dit gebeurt bijvoorbeeld bij overmatig handen wassen, waarbij het water de huid uitdroogt en beschadigt bij herhaalde blootstelling.
Neurodermatitis
Patiënten met neurodermatitis (lichen simplex chronicus) ontwikkelen huidirritatie op plekken waar ze vaak uit gewoonte krabben. Veelvoorkomende locaties zijn de rug, de nek, de geslachtsdelen, de hoofdhuid, de polsen, de enkels en het gebied rond de oren. Patiënten krabben vaak zonder het te beseffen, zowel overdag als 's nachts. Hoewel de huiduitslag meestal niet uitbreidt, is de geïrriteerde huid vaak diep gerimpeld. Ook ontstaan sneller infecties in de geïrriteerde huidgebieden. Stoppen met krabben is essentieel bij dit type huidontsteking.Nummulaire dermatitis
Bij nummulaire dermatitis ontstaan opvallende muntvormige rode plakkaten op de huid, meestal op de benen, handen, armen en romp. Mannen hebben vaker last van deze aandoening dan vrouwen. De piekleeftijd ligt tussen 55 en 65 jaar. Een droge omgeving of frequente, zeer warme douches kunnen bijdragen aan het ontstaan van deze aandoening. Het gebruik van fluoride tandpasta is een mogelijke risicofactor voor periorale dermatitis / Bron: Photo Mix, Pixabay
Het gebruik van fluoride tandpasta is een mogelijke risicofactor voor periorale dermatitis / Bron: Photo Mix, PixabayPeriorale dermatitis
Periorale dermatitis presenteert zich als een rode huiduitslag rond de mond, met uitbraken rond de ogen, neus en wangen. Soms zijn er met vocht gevulde blaasjes die verschijnen en verdwijnen, gepaard gaand met jeuk en een branderig gevoel. Overmatig gebruik van op de huid aangebrachte steroïde crèmes, neussprays, inhalers of fluoride tandpasta zijn enkele risicofactoren voor periorale dermatitis.Seborroïsche dermatitis
Patiënten met seborroïsche dermatitis hebben vettige, geelachtige of roodachtige schilfers op de hoofdhuid, het gezicht of de geslachtsorganen. Wanneer de klachten zich op het gezicht voordoen, zijn meestal de wenkbrauwen of de zijkanten van de neus getroffen. Stress kan seborroïsche dermatitis verergeren. Bij aantasting van de hoofdhuid bij volwassenen wordt dit in de volksmond ‘roos’ genoemd. Patiënten met congestief hartfalen, de ziekte van Parkinson (neurologische aandoening met tremoren) en hiv hebben vaker seborroïsche dermatitis.Stasis dermatitis
Stasis dermatitis ontstaat door een slechte bloedsomloop in de benen. Risicofactoren zijn spataderen, congestief hartfalen of andere aandoeningen die chronische pijn en zwelling van de benen veroorzaken. De aders in de onderbenen slagen er niet in om het bloed efficiënt terug te voeren naar het hart, waardoor bloed, vochtophoping en zwelling in de onderbenen ontstaan. Deze zwelling leidt tot huidirritatie, vooral rond de enkels, en veroorzaakt gezwollen enkels.Oorzaken
De oorzaken van dermatitis kunnen variëren afhankelijk van de specifieke vorm van de aandoening. Dermatitis kan worden veroorzaakt door genetische factoren, omgevingsinvloeden, infecties, of een combinatie van deze elementen. Elk type dermatitis heeft zijn eigen specifieke oorzaken, maar er zijn ook overlappen tussen de verschillende vormen.Atopische dermatitis
Atopische dermatitis is de meest voorkomende vorm van dermatitis en heeft zowel genetische als omgevingsfactoren die bijdragen aan het ontstaan ervan. Genetisch gezien is atopische dermatitis vaak geassocieerd met een familiegeschiedenis van allergieën, astma of hooikoorts. Bij deze aandoening is er een verstoorde huidbarrière, waardoor allergenen en irriterende stoffen de huid kunnen binnendringen en ontstekingen kunnen veroorzaken. Omgevingsfactoren, zoals blootstelling aan huisstofmijten, schimmels, en pollen, kunnen ook bijdragen aan het ontstaan of verergeren van de aandoening.
Contactdermatitis
Contactdermatitis wordt veroorzaakt door directe blootstelling aan irriterende stoffen of allergenen. Er zijn twee vormen: irritante contactdermatitis en allergische contactdermatitis. Irritatie kan ontstaan door chemische stoffen, schoonmaakmiddelen, cosmetica, of andere agressieve stoffen die de huidbarrière beschadigen. Bij allergische contactdermatitis reageert de huid op een specifiek allergeen, zoals nikkel, latex of geurstoffen, wat leidt tot ontsteking en jeuk.
Seborrhoïsche dermatitis
Seborrhoïsche dermatitis wordt veroorzaakt door een overmatige productie van talg en de groei van een specifieke schimmel, Malassezia, op de huid. Dit kan leiden tot ontstekingen, vooral op olie-rijke gebieden zoals het gezicht, de hoofdhuid en het bovenlichaam. De exacte oorzaak is onbekend, maar het wordt vaak geassocieerd met factoren zoals stress, hormonale veranderingen, en immuunsysteemstoornissen. Mensen met een verminderde immuunfunctie, zoals HIV-patiënten, lopen een verhoogd risico op seborrhoïsche dermatitis.
Risicofactoren
Er zijn verschillende risicofactoren die de kans op het ontwikkelen van dermatitis kunnen vergroten. Deze risicofactoren kunnen zowel genetisch als omgevingsgerelateerd zijn en kunnen het optreden van dermatitis bevorderen of verergeren.Genetische factoren
Genetische aanleg speelt een cruciale rol in het ontwikkelen van dermatitis, vooral bij atopische dermatitis. Mensen met een familiegeschiedenis van allergieën, astma of andere atopische aandoeningen hebben een verhoogd risico op het ontwikkelen van dermatitis. Specifieke genetische mutaties, zoals een defect in het filaggrine-gen, kunnen de kans op het ontwikkelen van een verzwakte huidbarrière vergroten, waardoor de huid vatbaarder wordt voor irriterende stoffen en allergenen.
Omgevingsfactoren
Omgevingsfactoren spelen een belangrijke rol bij het ontwikkelen van dermatitis. Blootstelling aan luchtvervuiling, temperatuursveranderingen, overmatige zeepgebruik, of allergenen zoals stofmijten en schimmels kunnen de huidbarrière beschadigen en ontstekingen veroorzaken. In gebieden met koud of droog klimaat kan de huid droger worden, wat kan leiden tot een verergering van dermatitis, vooral bij mensen die al gevoelig zijn voor deze aandoening.
Beroepsgebonden risicofactoren
Mensen die werken in sectoren zoals de gezondheidszorg, schoonmaak of de cosmetica-industrie hebben een verhoogd risico op contactdermatitis. Blootstelling aan chemische stoffen, latex, of andere irriterende stoffen kan de huid beschadigen en ontstekingen veroorzaken. Mensen die regelmatig in contact komen met water of schoonmaakmiddelen, zoals kappers, verpleegkundigen en schoonmakers, lopen een verhoogd risico op irritante contactdermatitis.
Risicogroepen
De risicogroepen voor dermatitis omvatten mensen met een genetische aanleg, mensen die worden blootgesteld aan specifieke omgevingsfactoren, en diegenen met een verzwakt immuunsysteem. Bepaalde demografische en gezondheidsfactoren verhogen de kans op het ontwikkelen van dermatitis.Kinderen en zuigelingen
Kinderen, vooral zuigelingen, vormen een risicogroep voor het ontwikkelen van atopische dermatitis. De aandoening komt vaak voor in de vroege kinderjaren, met symptomen die zich meestal manifesteren tussen de leeftijd van 2 en 6 maanden. Kinderen met een familiegeschiedenis van allergieën, astma of eczeem hebben een verhoogd risico om deze vorm van dermatitis te ontwikkelen. Daarnaast is de huid van zuigelingen en jonge kinderen nog niet volledig ontwikkeld, wat hen vatbaarder maakt voor huidproblemen zoals dermatitis.
Volwassenen met een voorgeschiedenis van allergieën
Volwassenen die in hun jeugd atopische dermatitis hebben gehad, lopen een verhoogd risico op terugkerende of chronische vormen van dermatitis. Ook volwassenen met een geschiedenis van allergieën, astma of hooikoorts zijn vatbaarder voor dermatitis. De verhoogde productie van immunoglobuline E (IgE) en een overactief immuunsysteem kunnen bijdragen aan de ontwikkeling of verergering van dermatitis bij volwassenen.
Mensen met een verzwakt immuunsysteem
Personen met een verzwakt immuunsysteem, zoals HIV-patiënten of mensen die immunosuppressiva gebruiken, hebben een verhoogd risico op seborrhoïsche dermatitis. Deze groep heeft een verminderde capaciteit om infecties en ontstekingen te bestrijden, wat kan leiden tot een verhoogde gevoeligheid voor huidproblemen zoals dermatitis.
Beroepsmatige risicogroepen
Werknemers in beroepen waar ze regelmatig in contact komen met irriterende stoffen, zoals schoonmakers, kappers, verpleegkundigen en fabriekspersoneel, lopen een verhoogd risico op contactdermatitis. De constante blootstelling aan chemicaliën, water en reinigingsmiddelen kan de huidbarrière beschadigen, wat leidt tot irritatie en ontsteking. Het gebruik van beschermende kleding en handschoenen kan helpen om het risico op dermatitis te verlagen, maar langdurige blootstelling verhoogt de kans op de aandoening.
Geassocieerde symptomen
Dermatitis wordt vaak geassocieerd met een breed scala aan symptomen, die variëren afhankelijk van het type dermatitis en de ernst van de aandoening. De symptomen kunnen zowel lichamelijk als psychologisch van aard zijn, en ze kunnen de levenskwaliteit van de patiënt aanzienlijk beïnvloeden.Jeuk
Jeuk is een van de meest voorkomende symptomen bij alle vormen van dermatitis en kan intens zijn, wat leidt tot krabben en verdere schade aan de huid. Het is vaak het belangrijkste symptoom bij atopische dermatitis en contactdermatitis. Jeuk wordt veroorzaakt door ontstekingsmediatoren zoals histamine, die vrijkomen bij de huidreactie op irriterende stoffen of allergenen. Het krabben van de huid kan de symptomen verergeren en leiden tot secundaire infecties.
Roodheid en zwelling
Roodheid en zwelling van de huid komen vaak voor bij ontstekingsreacties in de huid, zoals bij atopische dermatitis, contactdermatitis, en seborrhoïsche dermatitis. De huid wordt vaak geïrriteerd en kan opzwellen door een verhoogde bloedtoevoer naar het getroffen gebied, die veroorzaakt wordt door de ontstekingsreactie. In sommige gevallen kan de huid gaan schilferen of korstjes vormen, vooral als er sprake is van ernstige ontsteking.
Droge, schilferige huid
Een droge, schilferige huid is typisch voor atopische dermatitis en andere vormen van dermatitis die gepaard gaan met een verstoorde huidbarrière. De huid verliest vocht en raakt uitgedroogd, wat leidt tot jeuk, irritatie en barstjes in de huid. Dit maakt het makkelijker voor bacteriën en andere pathogenen om de huid binnen te dringen, wat kan leiden tot infecties.
Blaren en zweertjes
In sommige gevallen, vooral bij contactdermatitis en allergische reacties, kunnen blaren of zweertjes ontstaan. Deze kunnen zich vormen als gevolg van het in contact komen met allergenen of irriterende stoffen. De blaren kunnen openbreken, wat leidt tot pijn, mogelijke infectie en langdurige genezing.
Verdikking van de huid
Chronische dermatitis kan leiden tot verharding en verdikking van de huid, vooral bij atopische dermatitis en eczeem. Dit wordt lichenificatie genoemd en gebeurt als gevolg van herhaaldelijk krabben of wrijven van de huid, wat leidt tot de ophoping van keratine. Verdikte, leerachtige huid kan jeuken en ongemak veroorzaken.
Alarmsymptomen
Alarmsymptomen bij dermatitis kunnen wijzen op een ernstigere vorm van de aandoening of op complicaties die onmiddellijke medische aandacht vereisen. Het is belangrijk om deze symptomen snel te herkennen en passende maatregelen te nemen om verdere schade te voorkomen.Infectie van de huid
Een van de belangrijkste alarmsymptomen bij dermatitis is het risico op een bacteriële of virale infectie van de huid. Wanneer de huid barst of open wonden heeft, kunnen bacteriën zoals Staphylococcus aureus of virussen zoals het herpes simplex-virus binnendringen. Symptomen van infectie kunnen zijn: verhoogde roodheid, pijn, etterige afscheiding of koorts. Bij een vermoeden van een infectie is onmiddellijke medische aandacht vereist.
Verergering van symptomen ondanks behandeling
Als de symptomen van dermatitis blijven verergeren, ondanks het gebruik van voorgeschreven behandelingen, kan dit wijzen op de noodzaak voor een herbeoordeling van de diagnose of behandeling. Het kan ook wijzen op een andere onderliggende aandoening, zoals een infectie of een andere huidziekte, die extra aandacht vereist.
Systemische symptomen zoals koorts
Koorts kan een signaal zijn van een ernstigere reactie of infectie, zoals bij een bacteriële huidinfectie of een allergische reactie. Als dermatitis gepaard gaat met koorts, moet de patiënt dringend worden onderzocht door een arts om de oorzaak te bepalen en de juiste behandeling in te zetten.
Diagnose en onderzoeken
De diagnose van dermatitis wordt voornamelijk gesteld op basis van de medische geschiedenis van de patiënt, klinisch onderzoek en, in sommige gevallen, aanvullende tests. Het doel van de diagnose is om het type dermatitis te bepalen en andere mogelijke oorzaken van huidproblemen uit te sluiten. In sommige gevallen kunnen aanvullende onderzoeken nodig zijn om de ernst van de aandoening te beoordelen of om comorbiditeiten te identificeren.Klinisch onderzoek en medische geschiedenis
De meeste gevallen van dermatitis worden gediagnosticeerd door een gedetailleerde medische geschiedenis en een fysiek onderzoek. Tijdens het onderzoek wordt de arts de symptomen van de patiënt grondig vragen en de huid zorgvuldig inspecteren om het type dermatitis te identificeren. Het patroon van de uitslag, de plaats van de huidbeschadiging en de ernst van de symptomen spelen een cruciale rol in het stellen van de diagnose.
Patchtesten
Patchtesten worden vaak gebruikt om allergische contactdermatitis te diagnosticeren. Tijdens deze test worden kleine hoeveelheden van verschillende stoffen op de huid aangebracht om te bepalen welke stoffen een allergische reactie veroorzaken. De test wordt doorgaans uitgevoerd op de rug van de patiënt, waar de stoffen gedurende 48 uur blijven zitten om reacties te kunnen observeren.
Bloedonderzoek
In sommige gevallen kan bloedonderzoek nodig zijn om ontstekingsniveaus, infecties of andere onderliggende gezondheidsproblemen te evalueren. Een verhoogd niveau van eosinofielen of immunoglobuline E (IgE) kan bijvoorbeeld wijzen op een allergische component bij dermatitis. Ook kan bloedonderzoek helpen om andere aandoeningen met vergelijkbare symptomen, zoals huidinfecties of auto-immuunziekten, uit te sluiten.
Huidbiopsie
In zeldzamere gevallen kan een huidbiopsie worden uitgevoerd om te helpen bij de diagnose. Een biopsie wordt vaak gedaan als de arts vermoedt dat er sprake is van een andere aandoening die dermatitis nabootst, zoals psoriasis of lupus. Bij een huidbiopsie wordt een klein stukje huid weggesneden en onder de microscoop onderzocht om te bepalen welke cellen en structuren betrokken zijn bij de ontsteking.
Microbiologische tests
Wanneer een secundaire infectie van de huid wordt vermoed, zoals bacteriële of schimmelinfecties, kan de arts microbiologische tests uitvoeren. Dit kan een kweek van huidafscheiding of een wondmonster omvatten om de aanwezigheid van pathogenen, zoals Staphylococcus aureus of schimmels, te bevestigen.
Behandeling van huidontsteking
Zelfzorg
Verschillende behandelingen zijn mogelijk bij dermatitis. Meestal volstaan leefstijlaanpassingen en huismiddeltjes, zoals het vermijden van uitlokkende factoren en het verlichten van stress. Het aanbrengen van koele, natte kompressen kalmeert de huid. Het dragen van gladde katoenen kleding voorkomt verdere huidirritatie. Wrijven of krabben aan de huid moet worden vermeden, omdat dit verdere irritatie of een bacteriële infectie kan veroorzaken. Tot slot worden milde wasmiddelen aanbevolen.Professionele medische behandeling
De arts bepaalt de oorzaak van de huidontsteking en stemt de behandeling hierop af. Een eventueel onderliggend probleem wordt behandeld. Verder kan de arts topische (op de huid aangebrachte) crèmes met corticosteroïden (krachtige ontstekingsremmers) of antihistaminica (medicatie voor het verlichten van jeuk door een allergische reactie) voorschrijven. Ook andere crèmes of lotions, zoals calcineurineremmers (die het immuunsysteem beïnvloeden), kunnen worden gebruikt. Fototherapie (behandeling met natuurlijk of kunstlicht) behoort ook tot de mogelijkheden.Prognose
De prognose voor patiënten met dermatitis is doorgaans goed, vooral wanneer de aandoening vroegtijdig wordt gediagnosticeerd en goed behandeld. De langetermijnprognose hangt af van verschillende factoren, zoals het type dermatitis, de ernst van de symptomen, de aanwezigheid van comorbiditeiten en de reactie op behandelingen. Voor sommige patiënten kan dermatitis echter chronisch zijn, met periodes van verergering en remissie.Atopische dermatitis
Atopische dermatitis heeft vaak een fluctuërend verloop, waarbij periodes van verergering afgewisseld worden met rustige periodes. Bij veel kinderen neemt de aandoening af naarmate ze ouder worden, maar bij sommige patiënten blijven de symptomen bestaan tot in de volwassenheid. De behandeling richt zich voornamelijk op het verminderen van symptomen en het voorkomen van opvlammingen, en met een juiste behandeling kunnen de meeste patiënten een vrijwel normale levenskwaliteit behouden.
Contactdermatitis
Contactdermatitis heeft over het algemeen een goede prognose, mits de patiënt wordt blootgesteld aan de veroorzakende stof wordt vermeden. Zodra de irriterende of allergene stof wordt geïdentificeerd en het contact wordt stopgezet, kunnen de meeste symptomen binnen enkele weken verbeteren. Bij ernstige gevallen, of als de patiënt herhaaldelijk wordt blootgesteld aan het allergeen, kunnen de symptomen chronisch worden.
Seborrhoïsche dermatitis
Seborrhoïsche dermatitis is vaak een chronische aandoening die in fasen komt en gaat. Hoewel het niet volledig te genezen is, kunnen de symptomen vaak effectief beheerd worden met medicinale shampoos, crèmes en andere behandelingen. Bij sommige patiënten kunnen de symptomen verergeren in de wintermaanden en verbeteren in de zomer.
Prognose bij ouderen
Bij ouderen kan dermatitis vaak moeilijker te behandelen zijn vanwege de verzwakte huidbarrière, verminderde immuunfunctie en het gebruik van andere medicijnen die de huid kunnen beïnvloeden. Ook kunnen er complicaties optreden zoals infecties en secundaire aandoeningen. Het beheersen van de symptomen en het verbeteren van de huidgezondheid wordt dan een belangrijk aspect van de behandeling.
Psychologische impact van dermatitis
De psychologische impact van dermatitis kan aanzienlijk zijn, vooral bij patiënten met chronische vormen van de aandoening. De zichtbaarheid van de uitslag en de constante jeuk kunnen leiden tot stress, angst en depressie. Het is essentieel om zowel de fysieke symptomen te behandelen als de emotionele gevolgen van de aandoening aan te pakken door middel van therapieën, zoals cognitieve gedragstherapie (CGT), om de levenskwaliteit van de patiënt te verbeteren.
Complicaties van dermatitis
Dermatitis, ofwel ontsteking van de huid, kan, als het niet goed wordt behandeld of als het chronisch wordt, leiden tot verschillende complicaties. Deze complicaties kunnen zowel de huid zelf als de algemene gezondheid beïnvloeden.Huidinfecties
Door het krabben en openhalen van de huid kunnen bacteriën, virussen of schimmels de huid binnendringen. Dit kan leiden tot:
- Bacteriële infecties: Rode, pijnlijke bultjes met pus.
- Virale infecties: Kleine vochtblaasjes die kunnen uitbreiden.
- Schimmelinfecties: Vooral in warme en vochtige huidplooien kunnen schimmels groeien en jeuk veroorzaken.
Lichen simplex chronicus
Door chronisch krabben kan de huid verdikt en leerachtig worden. Dit wordt lichen simplex chronicus genoemd. Het is een vicieuze cirkel: de jeuk leidt tot krabben, wat weer leidt tot meer jeuk.
Psychische klachten
Chronische dermatitis kan leiden tot:
- Depressie: Door de jeuk, pijn en het zichtbare karakter van de huid kunnen mensen zich onzeker en depressief voelen.
- Angst: Angst voor sociale situaties kan ontstaan door de zichtbaarheid van de huid.
- Slaapstoornissen: De jeuk kan het moeilijk maken om in slaap te vallen en te blijven.
Andere huidproblemen
In sommige gevallen kan dermatitis leiden tot andere huidproblemen, zoals:
- Pigmentveranderingen: De huid kan lichter of donkerder worden op de plaatsen waar de dermatitis heeft gezeten.
- Littekenvorming: Door ernstige krabbers of infecties kunnen littekens ontstaan.
Verergering van andere aandoeningen
Bij mensen met astma of hooikoorts kan dermatitis de klachten verergeren. Er is een verband tussen deze aandoeningen, die samen onder de noemer atopie vallen.
Preventie en behandeling
Om complicaties te voorkomen is het belangrijk om dermatitis goed te behandelen en de huid goed te verzorgen. Dit kan onder andere door:
- Het vermijden van triggers: Identificeer en vermijd stoffen die de dermatitis verergeren.
- Het gebruik van medicijnen: Crèmes, zalven en in sommige gevallen orale medicijnen kunnen de ontsteking verminderen en de jeuk verlichten.
- Vochtinbrengende crèmes: Regelmatig gebruik van vochtinbrengende crèmes helpt de huidbarrière te herstellen.
- Vermijden van krabben: Draag handschoenen tijdens het slapen om te voorkomen dat je krabt.
- Stressreductie: Stress kan dermatitis verergeren, dus zoek naar manieren om te ontspannen.
Preventie van huidontsteking
Het is belangrijk dat de huid voldoende gehydrateerd blijft, aangezien een droge huid een risicofactor is voor dermatitis. Kortstondig baden of douchen (maximaal tien minuten) en het gebruik van lauw in plaats van heet water wordt aanbevolen. Milde of geurloze verzorgingsproducten zijn het beste. De huid moet voorzichtig worden afgedroogd met een zachte handdoek. Het gebruik van ongeparfumeerde crèmes met olie helpt om de huid vochtig te houden.Praktische tips voor het omgaan met dermatitis
Begrijp dermatitis en herken de symptomen
Dermatitis is een algemene term voor ontsteking van de huid die kan leiden tot roodheid, jeuk, schilfering, blaarvorming en in sommige gevallen zelfs wondvorming. Er zijn verschillende vormen van dermatitis, zoals atopische dermatitis (eczeem), contactdermatitis, seborroïsche dermatitis en andere, maar de behandeling en zorgprincipes voor de meeste vormen zijn vergelijkbaar. Het is belangrijk om de symptomen snel te herkennen, zodat je direct de juiste zorg kunt krijgen. Symptomen kunnen plotseling verschijnen en variëren van mild tot ernstig, afhankelijk van de oorzaak en de ernst van de ontsteking.De oorzaak van dermatitis kan variëren, van allergische reacties, irritatie door stoffen, tot genetische aanleg. Het is essentieel om de specifieke vorm van dermatitis te begrijpen, omdat dit kan helpen bij het bepalen van de beste behandelingsaanpak. De behandeling kan bestaan uit het vermijden van triggers, het gebruik van medicinale crèmes of zalven, en het aanpassen van je dagelijkse routine om de huid te kalmeren.
Volg het behandelingsplan van je arts en gebruik voorgeschreven medicatie
Dermatitis kan worden behandeld met ontstekingsremmende crèmes, zoals corticosteroïden, om de ontsteking te verminderen. Afhankelijk van de ernst van de aandoening kan je arts ook andere medicijnen voorschrijven, zoals antihistaminica om de jeuk te verlichten of antibiotica als er een secundaire infectie optreedt. Het is van essentieel belang om de voorgeschreven medicijnen volgens het schema van je arts te gebruiken, zelfs als je symptomen verbeteren. Het abrupt stoppen van de behandeling kan leiden tot terugval van de symptomen.Gebruik de voorgeschreven crèmes of zalven alleen op de aangedane huid en volg nauwkeurig de dosering en duur van het gebruik. Overmatig gebruik van steroïden kan leiden tot huidverdunning of andere bijwerkingen, dus gebruik ze met voorzichtigheid en zoals voorgeschreven door je arts.
Zorg voor je huid met milde en hydraterende producten
Omdat dermatitis de huid vaak uitdroogt en irriteert, is het belangrijk om een mild huidverzorgingsregime te volgen dat de huid kalmeert en hydrateert. Kies voor een zeepvrije reiniger of een milde huidreiniger zonder geurstoffen, alcohol of andere irriterende stoffen. Na het douchen of wassen, dep de huid voorzichtig droog met een schone handdoek en breng direct een hydraterende crème aan om de huid soepel te houden en uitdroging te voorkomen.Gebruik een dikke, vettige zalf of crème die speciaal is ontwikkeld voor de gevoelige huid. Vermijd producten die geurstoffen of alcohol bevatten, omdat deze de huid kunnen irriteren. Het regelmatig aanbrengen van een vochtinbrengende crème helpt de huidbarrière te herstellen en kan het optreden van jeuk en schilfering verminderen.
Vermijd irriterende stoffen en triggers
Dermatitis kan verergeren door contact met bepaalde stoffen, zoals sterke schoonmaakmiddelen, geurige lotions, of synthetische stoffen. Het is belangrijk om uit te vinden welke stoffen je huid irriteren en deze te vermijden. Als je contactdermatitis hebt, kan het bijvoorbeeld nuttig zijn om bepaalde stoffen, zoals nikkel in sieraden, te vermijden. Bij atopische dermatitis kunnen allergenen zoals stof, pollen of huisdieren de symptomen verergeren.Draag kleding die gemaakt is van ademende stoffen, zoals katoen, en vermijd synthetische materialen die de huid kunnen irriteren. Kies voor ademende, losse kleding om wrijving en overmatige transpiratie te voorkomen, wat de huid kan verergeren.
Zorg goed voor je mentale en emotionele gezondheid
Het omgaan met dermatitis kan mentaal en emotioneel belastend zijn, vooral wanneer de symptomen de esthetische uitstraling van de huid beïnvloeden. Het kan leiden tot frustratie, schaamte of zelfs angst. Het is belangrijk om emotionele ondersteuning te zoeken om met deze gevoelens om te gaan. Praat met vrienden, familie of een therapeut over je gevoelens en ervaringen.Het kan ook nuttig zijn om deel te nemen aan een steungroep voor mensen met dermatitis, waar je ervaringen kunt delen en advies kunt krijgen van anderen die dezelfde uitdagingen doormaken. Dit kan helpen om een gevoel van gemeenschap te creëren en je mentale welzijn te ondersteunen.
Beperk je blootstelling aan extreme weersomstandigheden
Blootstelling aan extreme temperaturen, zowel kou als hitte, kan de symptomen van dermatitis verergeren. Koude, droge lucht kan de huid uitdrogen, terwijl hitte en zweten de ontsteking kunnen verergeren. Het is belangrijk om je huid te beschermen tegen extreme weersomstandigheden door het dragen van beschermende kleding. In de winter kan het dragen van handschoenen en een sjaal helpen om je huid te beschermen tegen de kou. In de zomer kan het dragen van losse, ademende kleding helpen om oververhitting en zweten te voorkomen.Gebruik een zonnebrandmiddel met een hoge SPF om je huid te beschermen tegen schadelijke UV-stralen, vooral als je huid kwetsbaar is door dermatitis. Kies voor een zonnebrandmiddel dat speciaal is ontwikkeld voor gevoelige huid en geen geurstoffen bevat.
Houd je omgeving schoon en hygiënisch
Omdat dermatitis de huid kwetsbaar maakt voor infecties, is het belangrijk om je omgeving schoon en hygiënisch te houden. Was je beddengoed, kleding en handdoeken regelmatig om bacteriën en vuil te verwijderen. Vermijd het delen van persoonlijke spullen zoals handdoeken en washandjes om verspreiding van bacteriën te voorkomen.Het is ook belangrijk om je handen regelmatig te wassen, vooral na het aanraken van de aangedane huid, om het risico op infecties te verkleinen. Als je krabt aan je huid, zorg er dan voor dat je handen schoon zijn om te voorkomen dat bacteriën in de wond komen.
Monitor je symptomen en zoek medische hulp bij verslechtering
Het is belangrijk om je symptomen goed in de gaten te houden en direct medische hulp in te schakelen als je merkt dat je toestand verergert. Bij tekenen van infectie, zoals pus, verhoogde roodheid, warmte of een toename van de pijn, moet je zo snel mogelijk contact opnemen met je arts. In sommige gevallen kan dermatitis gepaard gaan met secundaire infecties die behandeling vereisen.Als je merkt dat je medicatie niet effectief is of dat je symptomen terugkomen ondanks de behandeling, bespreek dan met je arts of er alternatieve behandelingsopties beschikbaar zijn.
Pas je levensstijl aan om het herstel te bevorderen
Naast medische zorg is het belangrijk om je levensstijl aan te passen om je huid de kans te geven te herstellen. Dit betekent voldoende rust nemen, stress vermijden en een gezond dieet volgen dat rijk is aan antioxidanten, vitamines en mineralen om de huid te ondersteunen. Zorg voor voldoende hydratatie door veel water te drinken, wat kan helpen om de huid van binnenuit te hydrateren.Vermijd roken en overmatig alcoholgebruik, omdat deze gewoonten de gezondheid van je huid negatief kunnen beïnvloeden en het herstel kunnen vertragen.