Medicatie: Bijwerkingen aan huid (huidreacties)
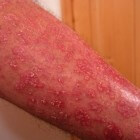 Sommige medicijnen kunnen huidreacties veroorzaken, variërend van milde klachten tot ernstige aandoeningen. De meeste medicatie-gerelateerde huidproblemen zijn mild en manifesteren zich bijvoorbeeld als bultjes of een rode huid. Deze huidproblemen verdwijnen doorgaans wanneer de patiënt stopt met het gebruik van het betreffende medicijn. Bij ernstigere huidreacties, zoals huidnecrose, is medisch advies en vaak ook behandeling noodzakelijk. De arts zal het verantwoordelijke geneesmiddel identificeren, het gebruik ervan stoppen en een ondersteunende behandeling starten. Over het algemeen zijn de vooruitzichten bij milde huidklachten goed, hoewel ernstige complicaties kunnen optreden.
Sommige medicijnen kunnen huidreacties veroorzaken, variërend van milde klachten tot ernstige aandoeningen. De meeste medicatie-gerelateerde huidproblemen zijn mild en manifesteren zich bijvoorbeeld als bultjes of een rode huid. Deze huidproblemen verdwijnen doorgaans wanneer de patiënt stopt met het gebruik van het betreffende medicijn. Bij ernstigere huidreacties, zoals huidnecrose, is medisch advies en vaak ook behandeling noodzakelijk. De arts zal het verantwoordelijke geneesmiddel identificeren, het gebruik ervan stoppen en een ondersteunende behandeling starten. Over het algemeen zijn de vooruitzichten bij milde huidklachten goed, hoewel ernstige complicaties kunnen optreden.- Epidemiologie
- Mechanisme
- Medicatie en huidproblemen
- Oorzaken van huidreacties door medicatiegebruik
- Mechanisme
- Categorieën
- Risicofactoren
- Aandoeningen
- Omgevingsfactoren
- Risicogroepen
- Symptomen
- Milde symptomen
- Ernstige symptomen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling bij bijwerkingen aan de huid door medicijnen
- Prognose
- Complicaties bij huidreacties door geneesmiddelen
- Preventie
- Praktische tips voor het omgaan met huidreacties door medicatie
- Raadpleeg je arts bij huidreacties
- Hydrateer en verzorg je huid goed
- Bescherm je huid tegen de zon
- Vermijd krabben en wrijving
- Gebruik kalmerende middelen bij jeuk
- Let op signalen van een ernstige allergische reactie
- Zorg voor voldoende hydratatie en een gezond voedingspatroon
- Misvattingen rond medicatie: Bijwerkingen aan huid (huidreacties)
- Alle huidreacties zijn een gevolg van medicatie
- Als een huidreactie optreedt, moet je stoppen met de medicatie
- Huiduitslag is altijd een teken van een ernstige allergische reactie
- Alle medicijnen veroorzaken hetzelfde soort huidreacties
- Er is geen manier om huidreacties te voorkomen bij medicijngebruik
- Als een huidreactie mild is, hoeft er niets te worden gedaan
- Huidreacties verdwijnen vanzelf zonder medische interventie
Epidemiologie
Algemene statistiekenDe prevalentie van huidreacties door medicatie is wereldwijd aanzienlijk, met schattingen die variëren afhankelijk van het type medicatie en de geanalyseerde populatie. Het komt voor bij zowel mannen als vrouwen van verschillende leeftijden, maar de incidentie is vaak hoger bij ouderen vanwege het gebruik van polyfarmacie. Studies tonen aan dat huidreacties ongeveer 2-3% van alle ziekenhuisopnames kunnen veroorzaken, wat het een belangrijk onderwerp maakt voor medische onderzoeken en behandeling.
Leeftijd en geslacht
Bij ouderen komt het vaker voor, vooral bij de gebruikelijke medicijnen zoals antibiotica, antihypertensiva en pijnstillers. Vrouwen lijken een hogere incidentie te hebben van bepaalde huidreacties, zoals contactdermatitis en urticaria, mogelijk vanwege hormonale invloeden.
Soorten medicijnen en frequentie van reacties
De frequentie van huidreacties varieert sterk afhankelijk van het type medicijn. Antibiotica, antivirale middelen, pijnstillers en anticonvulsiva worden vaak in verband gebracht met huidreacties. Bepaalde klassen van geneesmiddelen, zoals sulfonamiden, kunnen leiden tot ernstige huidreacties zoals het Stevens-Johnson-syndroom of toxische epidermale necrolyse.
Geografische variaties
Er kunnen geografische variaties zijn in de prevalentie van huidreacties door medicatie, mogelijk door verschillen in de medische praktijk, voorschrijfgedrag, en genetische factoren van de bevolking. In sommige regio’s wordt een hogere frequentie van reacties gerapporteerd bij specifieke klassen van medicijnen, afhankelijk van lokale voorschrijfgewoonten.
Mechanisme
Fysiologische reacties op medicijnenHuidreacties als gevolg van medicatie ontstaan vaak door een immunologische reactie van het lichaam op een specifiek medicijn. De meeste huidreacties zijn immunoglobuline E-gemedieerd (IgE), wat betekent dat het immuunsysteem overgevoelig reageert op de stof die het lichaam als schadelijk beschouwt.
Type reacties
Er zijn verschillende types van huidreacties die medicatie kan veroorzaken, waaronder allergische reacties (zoals urticaria en angio-oedeem), fototoxische reacties, en niet-allergische reacties zoals maculopapulaire uitslag. Sommige reacties kunnen ernstige vormen aannemen, zoals het Stevens-Johnson-syndroom of toxische epidermale necrolyse.
Immunologische processen
De meeste medicatiegerelateerde huidreacties worden gezien als een type overgevoeligheidsreactie, waarbij het immuunsysteem zich richt tegen het medicijn of zijn metabolieten. In sommige gevallen kan het immuunsysteem reageren op een specifieke component in het geneesmiddel, wat leidt tot inflammatie en huidbeschadiging.
Metabolisme van medicijnen en huidreacties
Sommige mensen kunnen bepaalde medicijnen anders metaboliseren door genetische variaties, wat kan leiden tot een verhoogde kans op huidreacties. Het gebruik van geneesmiddelen die een hoge eiwitbinding hebben, kan leiden tot een hogere concentratie van het geneesmiddel in de huid, wat allergische reacties uitlokt.
 Diverse medicijnen veroorzaken soms huidproblemen / Bron: Stevepb, Pixabay
Diverse medicijnen veroorzaken soms huidproblemen / Bron: Stevepb, PixabayMedicatie en huidproblemen
De oorzaak van huidproblemen kan te maken hebben met voorgeschreven of vrij verkrijgbare medicatie.Veelvoorkomende geneesmiddelen die huidproblemen kunnen veroorzaken, zijn onder andere:
- aluminiumhydroxide
- antibiotica en andere antimicrobiële geneesmiddelen
- anticoagulantia (antistollingsmiddelen)
- anticonvulsiva
- aspirine
- atropine
- biofarmaceutica
- bisacodyl
- chemotherapeutica
- codeïne
- digoxine
- hydrochloorthiazide
- insuline
- morfine
- multivitaminen
- niet-steroïde ontstekingsremmende geneesmiddelen (NSAID's)
- paracetamol
- prednison
- psychotrope geneesmiddelen
- spironolacton
- sulfamedicijnen
- thiamine
- warfarine
Oorzaken van huidreacties door medicatiegebruik
Het gebruik van medicijnen heeft bijgedragen aan een verhoogd levenseinde en frequentie van medicijngebruik. Deze toename heeft geleid tot meer waargenomen bijwerkingen, waaronder huidproblemen.Mechanisme
Het onderliggende mechanisme van huidreacties door medicatie kan zowel immunologisch (zoals bij geneesmiddelenallergieën) als niet-immunologisch zijn (bijvoorbeeld bij fotodermatitis of bijwerkingen van anticoagulantia). Reacties kunnen optreden bij blootstelling aan specifieke medicijnen (bijvoorbeeld fenytoïne) of zelden voorkomen (bijvoorbeeld het syndroom van Sweet na gebruik van koloniestimulerende factoren).Categorieën
Huidreacties door medicatie worden vaak ingedeeld in twee brede categorieën:- Type A-reacties: bekende bijwerkingen die grotendeels voorspelbaar zijn en vaak een farmatoxicologische oorsprong hebben.
- Type B-reacties: overgevoeligheidsreacties die vaak immuun-gemedieerd zijn en zich kunnen herhalen bij herhaalde blootstelling aan normale doseringen van een bepaald medicijn. Het mechanisme van type B-reacties is vaak minder goed begrepen dan bij type A-reacties.
Risicofactoren
Aandoeningen
Onderliggende infecties en ziekten kunnen het risico op huidreacties door medicatie verhogen. Personen met een eerdere allergische reactie op medicijnen of een geneesmiddelintolerantie lopen een verhoogd risico op huidproblemen door een ander medicijn.Omgevingsfactoren
Allergische reacties op sommige medicijnen komen vaker voor bij vrouwen dan bij mannen. Genetische factoren kunnen ook invloed hebben op de gevoeligheid voor huidreacties. Hoe meer medicijnen er worden voorgeschreven, hoe groter de kans op een allergische reactie. Er kunnen ook kruisreacties optreden bij mensen met een gevoeligheid voor verschillende medicijnen, zonnefilters, cosmetica, voedingsmiddelen of insectenbeten. Ouderen zijn vaak meer kwetsbaar voor medicatie-gerelateerde huidproblemen.Risicogroepen
Ouderen en polyfarmacieOuderen vormen een risicogroep voor huidreacties vanwege polyfarmacie en de verminderde efficiëntie van hun immuunsysteem. Ze kunnen een verhoogde gevoeligheid voor medicijnen vertonen, waardoor de kans op bijwerkingen, zoals huidreacties, toeneemt.
Patiënten met een voorgeschiedenis van allergieën
Mensen met een voorgeschiedenis van allergieën (zoals hooikoorts of astma) lopen een hoger risico op het ontwikkelen van huidreacties bij het gebruik van nieuwe medicijnen. Ze kunnen gevoeliger zijn voor allergische reacties, die de huid kunnen beïnvloeden.
Specifieke medicatiegebruikers
Patiënten die medicijnen gebruiken zoals antibiotica, antivirale middelen, en anticonvulsiva hebben een hogere kans op huidreacties. In het bijzonder, medicijnen zoals penicilline, sulfonamiden en anti-epileptica worden vaak in verband gebracht met ernstige huidreacties zoals het Stevens-Johnson-syndroom.
Genetische aanleg
Bepaalde genetische factoren kunnen de gevoeligheid voor medicamenteuze huidreacties beïnvloeden. Voor sommige medicijnen zijn genetische variaties bekend die de kans op huidreacties verhogen, zoals voor het geneesmiddel abacavir, dat kan leiden tot ernstige huiduitslag bij patiënten met een bepaalde genetische marker (HLA-B*5701).
Symptomen
Huidproblemen door medicatie kunnen direct na inname of pas na enkele dagen tot weken optreden. Bijna elk lichaamsdeel kan getroffen worden.Milde symptomen
De meest voorkomende huidreacties zijn morbilliforme uitslag (die lijkt op mazelen) of erythemateuze uitslag (rode huid) in ongeveer 90% van de gevallen. Minder vaak voorkomende uitbarstingen kunnen lijken op netelroos (urticaria), papels, pustels, bultjes, blaren, of angio-oedeem (zwelling van diepere huidlagen), vaak veroorzaakt door ACE-remmers. Andere mogelijke huidreacties zijn fotosensitiviteit of fototoxiciteit (overdreven zonnebrand), fotoallergie (eczeem op zonbelichte huid), hyperpigmentatie (donkere huidvlekken) of hypopigmentatie (lichtere huidvlekken), en in zeldzame gevallen eczeem of psoriasis.Ernstige symptomen
Enkele voorbeelden van ernstige huidreacties door medicatie zijn:- acute gegeneraliseerde exanthemateuze pustulosis (AGEP)
- anafylaxie (ernstige allergische reactie) vaak als gevolg van angio-oedeem
- erythema multiforme
- erytrodermie
- het geneesmiddel-geïnduceerd overgevoeligheidssyndroom
- het Stevens-Johnson-syndroom (SJS)
- huidnecrose
- lupus
- overgevoeligheidsvasculitis
- serumziekte (aandoening met koorts, huiduitslag en gewrichtspijn)
- toxische epidermale necrolyse (TEN)
Deze ernstige huidreacties zijn meestal overgevoeligheidsreacties en kunnen levensbedreigend zijn.
Alarmsymptomen
Ernstige huiduitslagBij ernstige huidreacties kunnen symptomen zoals grote, pijnlijke huiduitslag of blaren ontstaan, wat duidt op een potentieel gevaarlijke reactie zoals het Stevens-Johnson-syndroom of toxische epidermale necrolyse. Dit vereist onmiddellijke medische aandacht.
Zwelling en roodheid
Roodheid, zwelling of jeuk die gepaard gaat met het gebruik van een medicijn kan een alarmteken zijn voor een allergische huidreactie. Het is belangrijk dat patiënten aandacht besteden aan deze symptomen, vooral als ze gepaard gaan met ademhalingsmoeilijkheden of zwelling van de lippen en ogen.
Koorts en pijnlijke huid
Koorts in combinatie met een pijnlijke huiduitslag kan wijzen op een systemische reactie, wat kan duiden op een ernstige bijwerking. Dit is een signaal dat onmiddellijke medische evaluatie noodzakelijk is.
Oogklachten en bloeden
Patiënten die tekenen van bloedingen in de huid (bijvoorbeeld blauwe plekken zonder trauma) of oogproblemen zoals pijn, wazig zicht of oogontsteking ervaren, moeten onmiddellijk medische hulp inroepen. Deze symptomen kunnen wijzen op een ernstig effect van medicatie op de huid.
 Een bloedonderzoek is vaak nodig / Bron: Frolicsomepl, Pixabay
Een bloedonderzoek is vaak nodig / Bron: Frolicsomepl, PixabayDiagnose en onderzoeken
De diagnose van huidreacties door medicatie wordt voornamelijk gesteld door het onderzoeken van de medische geschiedenis en het uitvoeren van een klinisch onderzoek. Het is cruciaal om informatie te verkrijgen over de timing van de huiduitslag in relatie tot het gebruik van het medicijn om het type reactie te kunnen categoriseren. Aangezien huidproblemen vaak andere aandoeningen nabootsen, kan de diagnose enige tijd duren. Een huidbiopsie, bloedonderzoek of immunologisch onderzoek kan nuttig zijn voor verdere evaluatie. Om schade aan de organen uit te sluiten, kunnen aanvullende beeldvormende onderzoeken zoals een thoraxfoto (röntgenfoto van de borstkas), echografie, CT-scan of MRI-scan nodig zijn.Behandeling bij bijwerkingen aan de huid door medicijnen
De eerste stap in de behandeling is het identificeren en stoppen van het verantwoordelijke medicijn. Bij milde huiduitslag zijn systemische steroïden meestal niet nodig. Topische (op de huid toegepaste) corticosteroïden kunnen op korte termijn worden gebruikt om de symptomen te verminderen. Vochtinbrengende middelen kunnen royaal en frequent worden toegepast. Netelroos reageert vaak op antihistaminica, hoewel deze zelden effectief zijn bij andere medicatie-uitbarstingen. Bij ernstige huidreacties is ziekenhuisopname vaak noodzakelijk voor verdere behandeling.Prognose
Herstel van huidreactiesDe prognose voor patiënten met huidreacties door medicatie varieert afhankelijk van de ernst van de reactie. Mildere reacties, zoals een rash of jeuk, verdwijnen vaak binnen enkele dagen na het stoppen met het medicijn.
Langdurige gevolgen
Ernstigere huidreacties kunnen langdurige gevolgen hebben, zoals littekens of pigmentveranderingen. Bij een aandoening zoals toxische epidermale necrolyse kunnen patiënten blijvende schade aan de huid ervaren, zelfs na herstel van de acute fase.
Recidief van huidreacties
Er is een kans op herhaling van huidreacties bij patiënten die opnieuw in contact komen met hetzelfde medicijn. Daarom is het belangrijk om zorgvuldig de voorgeschiedenis van medicatiegebruik te controleren en alternatieve behandelingen te overwegen.
Impact op de algehele gezondheid
In sommige gevallen kunnen huidreacties het immuunsysteem beïnvloeden, wat leidt tot systemische complicaties. Het is essentieel dat deze reacties op tijd worden herkend om de gezondheid van de patiënt te beschermen.
Complicaties bij huidreacties door geneesmiddelen
Ernstige huidreacties kunnen leiden tot complicaties zoals littekens, blindheid en zelfs overlijden, vooral bij aandoeningen zoals toxische epidermale necrolyse. Deze ernstige huidreacties kunnen gepaard gaan met een pijnlijke huid en snelle, wijdverspreide huidafbraak, die meestal meer dan 30% van het lichaamsoppervlak aantast. Secundaire infecties en sepsis (bloedvergiftiging) zijn belangrijke complicaties, evenals een longontsteking.Preventie
Het voorkomen van huidproblemen door medicatie kan een uitdaging zijn, maar enkele strategische benaderingen kunnen het risico verkleinen:Medische geschiedenis en allergieën
Voorkom huidreacties door het verstrekken van een gedetailleerde medische geschiedenis aan uw arts, inclusief eerdere allergische reacties of intoleranties voor medicijnen. Dit helpt de arts bij het kiezen van de veiligste medicatie en het minimaliseren van het risico op bijwerkingen.
Voorlichting en informatie
Vraag uw arts en apotheker om informatie over mogelijke bijwerkingen van voorgeschreven medicijnen. Zorg ervoor dat u op de hoogte bent van de symptomen van huidreacties, zodat u snel kunt handelen indien nodig.
Testen en monitoring
Overweeg, indien aanbevolen door uw arts, huidtests of allergietests voordat u een nieuw medicijn begint. Bij langdurig gebruik van medicatie is regelmatige monitoring en evaluatie van huidreacties belangrijk om eventuele problemen vroegtijdig te detecteren.
Gecontroleerd gebruik van medicijnen
Gebruik medicijnen uitsluitend volgens de aanwijzingen van uw arts. Vermijd het aanpassen van doseringen of het stopzetten van medicatie zonder eerst medisch advies in te winnen.
Vermijden van bekende triggers
Als u weet dat u gevoelig bent voor bepaalde medicijnen of stoffen, zoals zonnefilters of cosmetica, probeer dan deze triggers te vermijden of bespreek alternatieven met uw arts.
Gebruik van beschermende producten
Gebruik zonnebrandcrème of beschermende kleding indien u een medicijn gebruikt dat gevoeligheid voor zonlicht veroorzaakt. Dit kan helpen bij het voorkomen van fotosensitiviteit of fototoxiciteit.
Goede huidverzorging
Houd uw huid goed gehydrateerd met vochtinbrengende middelen. Dit helpt om de huidbarrière te versterken en kan de kans op huidproblemen door medicatie verminderen.
Vroegtijdig ingrijpen
Neem onmiddellijk contact op met uw arts als u een huidreactie opmerkt na het starten van een nieuw medicijn. Vroegtijdige interventie kan helpen om ernstige complicaties te voorkomen.