Slokdarmontsteking: symptomen en behandeling oesofagitis
 Een slokdarmontsteking is een ontsteking van het slijmvlies van de slokdarm (oesofagus). De medische benaming van een slokdarmontsteking is oesofagitis. Symptomen van slokdarmontsteking zijn onder meer pijn bij het slikken en slikproblemen en pijn in de buurt van het borstbeen, soms uitstralend naar de rug of de schouderbladen. De behandeling van slokdarmontsteking is afhankelijk van de oorzaak. Vaak bestaat behandeling uit leefstijl- en voedingsaanpassingen, medicijnen en/of een operatie. De oorzaken van slokdarmontsteking of oesofagitis reageren gewoonlijk goed op behandeling, maar sommige oorzaken, vereisen langdurige behandeling.
Een slokdarmontsteking is een ontsteking van het slijmvlies van de slokdarm (oesofagus). De medische benaming van een slokdarmontsteking is oesofagitis. Symptomen van slokdarmontsteking zijn onder meer pijn bij het slikken en slikproblemen en pijn in de buurt van het borstbeen, soms uitstralend naar de rug of de schouderbladen. De behandeling van slokdarmontsteking is afhankelijk van de oorzaak. Vaak bestaat behandeling uit leefstijl- en voedingsaanpassingen, medicijnen en/of een operatie. De oorzaken van slokdarmontsteking of oesofagitis reageren gewoonlijk goed op behandeling, maar sommige oorzaken, vereisen langdurige behandeling.- Kernpunten
- Wat is een slokdarmontsteking?
- Slokdarmontsteking oorzaak
- Risicofactoren oesofagitis
- Refluxoesofagitis
- Eosinofiele esophagitis
- Medicijn-geïnduceerde esophagitis
- Infectieuze oesofagitis
- Slokdarmontsteking symptomen
- Oesofagitis diagnose en onderzoek
- Slokdarmontsteking behandeling
- Medicatie
- Leefstijl- en voedingsaanpassingen
- Prognose ontsteking aan de slokdarm
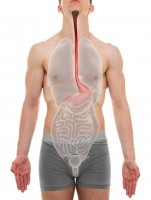 Slokdarm / Bron: Decade3d/Shutterstock.com
Slokdarm / Bron: Decade3d/Shutterstock.comKernpunten
- Een slokdarmontsteking duidt op een ontsteking van het slijmvlies van de slokdarm.
- Het regelmatig terugvloeien van zure maaginhoud in de slokdarm, is een van de belangrijkste oorzaken.
- Pijn bij het slikken en slikproblemen zijn veelvoorkomende symptomen van een slokdarmontsteking.
- De behandeling van een slokdarmontsteking is afhankelijk van de onderliggende oorzaak.
Wat is een slokdarmontsteking?
Een slokdarmontsteking is een ontsteking van het slijmvlies van de slokdarm (oesofagus). Doorgeslikt voedsel gaat via de slokdarm, die ongeveer 25-30 cm lang is, naar de maag. Op het einde van de slokdarm gaat een sluitspier of sfincter even open als er voedsel passeert en nadien sluit deze weer hermetisch. Deze barrière tussen slokdarm en maag voorkomt dat het voedsel de verkeerde kant opgaat en vermijdt dat maagzuur in contact komt met de slokdarm. De bekleding van de slokdarm is niet bestand tegen dit bijtende zuur. De meest voorkomende oorzaak van oesofagitis is gastro-oesofageale refluxziekte (GERD). Hiervan spreekt men als iemand frequent last heeft van terugvloeiend maagzuur. De medische benaming van slokdarmontsteking is oesofagitis.Slokdarmontsteking oorzaak
Slokdarmontsteking kan worden veroorzaakt door één van de volgende factoren:- Regelmatig terugvloeien (oftewel 'reflux') van zure maaginhoud in de slokdarm (GERD);
- Frequent braken;
- Middenrifsbreuk (hernia diafragmatica);
- Geneesmiddelen die de slokdarm irriteren, zoals:
- aspirine en anti-inflammatoire middelen (bijvoorbeeld ibuprofen of naproxen);
- medicatie voor osteoporose (bisfosfonaten), zoals alendronaat, ibandronaat, of risedronaat;
- antibiotica, zoals clindamycine of tetracycline.
- Vitaminen en mineralen (supplementen), zoals vitamine C, ijzer en kalium.
- Virussen, schimmels, bacteriën of ziekten die het immuunsysteem verzwakken, bijvoorbeeld hiv, diabetes of nierproblemen.
- Bepaalde ziekten die het moeilijk maken om te slikken, zoals sclerodermie.
- Allergieën, vaak voedselallergieën, vooral voor vis, melk, noten, soja, of eieren.
 Chocolade / Bron: Africa Studio/Shutterstock.com
Chocolade / Bron: Africa Studio/Shutterstock.comRisicofactoren oesofagitis
De risicofactoren voor slokdarmontsteking variëren en zijn afhankelijk van de oorzaak.Refluxoesofagitis
Factoren die het risico van gastro-oesofageale refluxziekte (GERD) verhogen en dus de kans op refluxoesofagitis vergroten, zijn:- Eten voordat je naar bed gaat;
- Voedingsfactoren, zoals teveel alcohol, cafeïne, chocolade en pepermunt;
- Te grote en vette maaltijden.
Een aantal voedingsmiddelen kunnen symptomen van GERD of refluxoesofagitis verergeren:
- Voedingsmiddelen op basis van tomaten;
- Citrusvruchten;
- Cafeïne;
- Alcohol;
 Knoflook / Bron: Istock.com/Mallivan
Knoflook / Bron: Istock.com/Mallivan - Gekruid voedsel;
- Knoflook en uien;
- Chocolade;
- Pepermunt of dranken met munt.
Eosinofiele esophagitis
Risicofactoren voor eosinofiele oesofagitis, of allergiegerelateerde esophagitis, kunnen bestaan uit:- Een geschiedenis van bepaalde allergische reacties waaronder allergische rhinitis, astma en atopisch eczeem.
- Een familiegeschiedenis van eosinofiele esophagitis
Medicijn-geïnduceerde esophagitis
Factoren die het risico van geneesmiddelen-geïnduceerde esophagitis vergroten zijn onder meer- Het inslikken van een pil met weinig of geen water;
- Het innemen van een pil terwijl je ligt;
- Het innemen van een pil vlak voor het slapen;
- Oudere leeftijd, mogelijk vanwege ouderdomsverschijnselen van de spieren van de slokdarm of een verminderde productie van speeksel;
- Het innemen van grote of vreemd gevormde pillen.
Infectieuze oesofagitis
Risicofactoren voor infectieuze oesofagitis hebben vaak betrekking op medicijnen, zoals steroïden en antibiotica. In het bijzonder mensen met diabetes hebben een verhoogd risico op candida-oesofagitis. Andere oorzaken van infectieuze oesofagitis kunnen betrekking hebben op een slechte werking van het immuunsysteem. Dit kan worden veroorzaakt door een immuunstoornis, hiv/aids, of bepaalde vormen van kanker. Ook kunnen bepaalde kankerbehandelingen en geneesmiddelen die het immuunsysteem onderdrukken (immunosuppressiva) de kans op infectieuze oesofagitis verhogen.Slokdarmontsteking symptomen
Symptomen van slokdarmontsteking zijn onder meer:- branderige slokdarm, keelpijn, pijn bij het slikken en slikproblemen;
- Pijn op de borst of in de buurt van het borstbeen: branderig of drukkend gevoel. Soms straalt de pijn uit naar de rug of de schouderbladen.
- brandend maagzuur (zure reflux of zuurbranden);
- (Soms) bloedverlies bij de zweer, welke in de ontlasting terechtkomt of - in zeer ernstige gevallen - kan worden opgebraakt;
- Slokdarmperforatie: heel soms kan een slokdarmperforatie ontstaan.
Andere symptomen die kunnen optreden zijn:
 Endoscopie / Bron: Beloborod/Shutterstock.com
Endoscopie / Bron: Beloborod/Shutterstock.comOesofagitis diagnose en onderzoek
Vraaggesprek en lichamelijk onderzoekDe arts zal bij de patiënt lichamelijk onderzoek verrichten en een anamnese afnemen. Voorts zijn er verschillende onderzoeken die kunnen worden uitgevoerd om de diagnose vast te stellen:
- Endoscopie: een onderzoek waarbij met een lange, flexibele verlichte buis (endoscoop) van binnenuit de slokdarm wordt onderzocht.
- Biopsie: hierbij wordt (tijdens de endoscopie) een stukje weefsel uit het lichaam verwijderd, om vervolgens in een laboratorium onder een microscoop te onderzoeken.
- Röntgenopnames van de slokdarm tijdens het drinken van een contraststof (barium of gastrografine). Barium kleeft goed aan de slokdarmwand en geeft een duidelijk röntgenbeeld, waardoor artsen de slokdarm kunnen onderzoeken op eventuele afwijkingen.
Differentiële diagnose
Er zijn een aantal aandoeningen waarbij de symptomen kunnen lijken op die van een slokdarmontsteking, waaronder:
- acuut coronair syndroom (aandoening van de bloedvaten rondom het hart);
- aorta-aneurysma (uitstulping van een deel van de kransslagader);
- angina pectoris (hartkramp);
- brandend maagzuur;
 Aneurysma / Bron: Martin Sulman
Aneurysma / Bron: Martin Sulman - coronaire hartziekte (ziekten van het hart die het gevolg zijn van slagaderverkalking);
- functionele dyspepsie (een verstoorde spijsvertering in het bovenste deel van het spijsverteringskanaal, d.w.z. slokdarm, maag en/of dunne darm, waarbij de oorzaak niet bekend is);
- galblaasontsteking en galkoliek;
- hartaanval;
- longembolie (afsluiting van een slagader in de longen);
- maagzweer;
- pericarditis (een ontsteking van het hartzakje);
- slokdarmkanker;
- slokdarmvernauwing;
- vreemd voorwerp in het maag-darmkanaal.
Slokdarmontsteking behandeling
Medicatie
De behandeling van slokdarmontsteking is afhankelijk van de oorzaak. De arts kan maagzuur-neutraliserende middelen (zogeheten 'antacida') en peptische middelen (onder andere maagzuurremmers) voorschrijven. Infectieuze oorzaken van oesofagitis, worden ook bestreden met medicatie. Zo nodig kan de pijn verlicht worden met pijnstillende medicijnen. Vermijd alcohol / Bron: Istock.com/karelnoppe
Vermijd alcohol / Bron: Istock.com/karelnoppeLeefstijl- en voedingsaanpassingen
De patiënt kan zelf ook een aantal maatregelen nemen om de klachten verminderen:- Het vermijden van kruidige voedingsmiddelen met peper, chilipoeder, kerrie en nootmuskaat.
- Het vermijden van hard voedsel, zoals noten, crackers, en rauwe groenten.
- Het vermijden van zure voedingsmiddelen en dranken.
- Het vermijden van koolzuurhoudende dranken.
- Het vermijden van alcohol en tabak.
- Eet zacht voedsel, zoals appelmoes, aardappelpuree, gehakt, zacht fruit, vla, pudding, enz.
- Neem kleine hapjes en kauw het eten goed.