Parapsoriasis: symptomen, oorzaak, behandeling en prognose
De term parapsoriasis omvat een groep ongewone huidaandoeningen of huidziekten, welke worden gekenmerkt door lichtrode scherp begrensde plekken met heel lichte schilfering. Vooral op de armen of de romp worden deze plekken gezien. Er kan een hele fijne rimpeling van de huid optreden in de plekken. Er is meestal weinig tot geen jeuk. Er zijn twee algemene vormen parapsoriasis: met kleine plaques, die meestal goedaardig zijn, en met grote plaques, dat een voorloper is van cutane T-cellymfomen (CTCL). Behandeling van deze laatste vorm is geboden om evolutie tot een T-cel lymfoom te voorkomen. De oorzaak van parapsoriasis is nog niet helemaal duidelijk, maar men vermoedt een mix van genetische aanleg en immuunreacties. Het onderscheid tussen de kleine en grote plaques is cruciaal, want dit bepaalt de ernst en het risico. Tijdige behandeling en een regelmatige huidcontrole kunnen een groot verschil maken bij het voorkomen van complicaties.- Wat is parapsoriasis?
- Synoniemen
- Wat is het verschil tussen psoriasis en parapsoriasis?
- Vormen parapsoriasis
- Parapsoriasis met kleine en met grote plaques
- Het verschil tussen acute en chronische parapsoriasis
- Epidemiologie van parapsoriasis: wie, waar en waarom?
- Pathofysiologie en ontstaansmechanisme
- Oorzaak van parapsoriasis
- Het immuunsysteem: een interne balans verstoord
- Genetische aanleg: de rol van erfelijkheid
- Infecties en virussen: verborgen triggers
- Omgevingsfactoren: de invloed van buitenaf
- Een complex samenspel
- Een voorbeeld: de puzzel van Mark
- Symptomen parapsoriasis
- Verschijnselen
- Kleine en grote plaque parapsoriasis
- Onderzoek en diagnose
- Weefselonderzoek
- Differentiaaldiagnose
- Behandeling parapsoriasis
- Kleine plaque parapsoriasis
- Grote plaque parapsoriasis
- Parapsoriasis: praktische tips voor een kalmere huid
- Hydrateer je huid dagelijks met een zachte, ongeparfumeerde moisturizer
- Vermijd hete douches en gebruik lauw water om je huid te wassen
- Kies voor milde, zeepvrije reinigingsproducten
- Bescherm je huid tegen de zon met een zonnebrandcrème met minimaal SPF 30
- Draag loszittende kleding van natuurlijke materialen zoals katoen
- Beperk stress door ontspanningstechnieken zoals ademhalingsoefeningen
- Volg het behandelplan van je dermatoloog strikt op
- Zorg voor een gezonde leefstijl met een evenwichtige voeding en voldoende beweging
- Prognose en beloop
- Complicaties
- Misvattingen over parapsoriasis: fabels, feiten en frappante waarheden
- Parapsoriasis is besmettelijk, dus blijf uit mijn aura!
- Met een beetje bodylotion is het zo gepiept
- Parapsoriasis? Ah joh, dat is gewoon een gekke naam voor eczeem
- Alleen ouderen krijgen parapsoriasis, dus ik zit nog wel safe
- Parapsoriasis? Ach joh, dat komt vast door te weinig zon
- Als de plekjes niet jeuken, zal het wel niks zijn
- Parapsoriasis? Dat zie je meteen, joh
- Dat verandert toch nooit in iets ernstigers?
- Parapsoriasis? Da’s toch gewoon stress?
- Die plekken? Gewoon even scrubben, dan gaat het wel weg
- Parapsoriasis? O, maar daar groei je wel overheen
- Ach joh, dat is gewoon van de verkeerde zeep
Wat is parapsoriasis?
Laura, 42 jaar, merkte al maandenlang kleine, roodachtige vlekjes op haar huid. "Een soort uitslag," dacht ze, en besteedde er verder weinig aandacht aan. Totdat de vlekken zich uitbreidden en soms begonnen te jeuken. Ze probeerde alles: wisselde van douchegel, smeerde hydraterende crèmes en vermeed zelfs bepaalde voedingsmiddelen, maar niets hielp. Tijdens een routinebezoek aan haar huisarts liet ze de vlekken zien. De arts keek serieus en verwees haar door naar een dermatoloog. Daar kreeg ze een onverwachte diagnose: parapsoriasis. "Het klinkt enger dan het is," zei de specialist geruststellend. Met een behandelplan en regelmatig toezicht voelde Laura zich opgelucht dat er eindelijk een naam én een oplossing was voor het mysterie op haar huid.Parapsoriasis beschrijft een groep huidziekten die worden gekenmerkt door schilferige vlekken of enigszins verhoogde papels en/of plaques (rode, schilferige vlekken) die gelijkenis vertonen met psoriasis en eczeem. De groep parapsoriasis omvat echter verscheidene inflammatoire huidziekten die niets met elkaar gemeen hebben met betrekking tot pathogenese, histopathologie en respons op behandeling. Door de variatie in klinische presentatie en het ontbreken van een specifieke diagnostische bevinding wat betreft histopathologie (studie van ziekteprocessen in weefsels), ontbreekt er een breed aanvaarde definitie van parapsoriasis.[1]
Synoniemen
Parapsoriasis staat ook bekend als:- parapsoriasis en plaque
- ziekte van Brocq
- erythrodermie pityriasique en plaques disseminées
- parapsoriasis in placibus
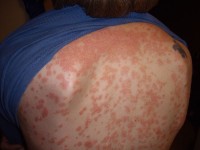 Psoriasis guttata geeft talloze rode vlekjes / Bron: Bobjgalindo, Wikimedia Commons (GFDL)
Psoriasis guttata geeft talloze rode vlekjes / Bron: Bobjgalindo, Wikimedia Commons (GFDL)Wat is het verschil tussen psoriasis en parapsoriasis?
Psoriasis en parapsoriasis kunnen op het eerste gezicht op elkaar lijken, maar ze zijn onder een microscoop anders. Het uitslagpatroon van psoriasis guttata lijkt op parapsoriasis en verschijnt ook op je borst, maar het heeft de neiging om op te treden na een infectie. De plaquevorm van psoriasis (psoriasis vulgaris) kan op parapsoriasis lijken wanneer je het voor het eerst opmerkt, maar het worden uiteindelijk dikke plekken met schilferige huid, meestal op je knieën, ellebogen, hoofdhuid en onderrug.Vormen parapsoriasis
Parapsoriasis met kleine en met grote plaques
Parapsoriasis is in feite een verzamelnaam voor een heterogene groep psoriatiforme dermatosen. Er zijn twee algemene vormen parapsoriasis: met kleine plaques, die meestal goedaardig zijn, en met grote plaques, dat een voorloper is van cutane T-cellymfomen (CTCL). Een T-cel lymfoom is een vorm van huidkanker die uitgaat van de witte bloedcellen in de huid. Behandeling van kleine plaque parapsoriasis is in principe niet nodig maar kan bestaan uit, topische teerpreparaten of corticosteroïden en/of PUVA fototherapie. Behandeling van grote plaque parapsoriasis bestaat uit PUVA fototherapie of lokale corticosteroïden. PUVA is een afkorting. De P staat voor psoralenen en UVA voor ultraviolet licht type A.Het verschil tussen acute en chronische parapsoriasis
Acute parapsoriasis, ook wel parapsoriasis en gouttes genoemd, verschijnt plotseling en wordt gekenmerkt door kleine, rode tot paarse, ovale vlekken die vaak jeuken. Deze variant treft meestal jongere volwassenen en kan spontaan verdwijnen of overgaan in een chronische vorm. Chronische parapsoriasis daarentegen ontwikkelt zich geleidelijk en manifesteert zich als grotere, vaak asymptomatische, schilferige vlekken op romp en ledematen. Deze variant wordt meestal gezien bij oudere volwassenen en kan jaren aanwezig blijven. Het belangrijkste onderscheid is het verloop: acute parapsoriasis is vaak tijdelijk, terwijl de chronische vorm langdurig is en, in sommige gevallen, kan evolueren naar een meer ernstige aandoening zoals mycosis fungoides, een type huidlymfoom.| Type | Kenmerken | Diagnostiek | Behandeling |
|---|---|---|---|
| Kleine plaque parapsoriasis | Kleine, ovale, lichtrode of bruine schilferige plekken, meestal minder dan 5 cm groot. Komt vaak voor op de romp en bovenbenen. | Klinisch onderzoek, biopsie ter uitsluiting van andere aandoeningen. | Topische corticosteroïden, lichttherapie (UVB). |
| Grote plaque parapsoriasis | Grotere schilferige plekken (>5 cm) die soms jeuken en met het risico op ontwikkeling tot cutaan T-cellymfoom (CTCL). | Huidbiopsie om maligniteit uit te sluiten, vaak herhaald bij progressieve klachten. | Lichttherapie (PUVA), systemische medicatie bij verergering. |
| Acute parapsoriasis | Plotselinge uitbraak van kleine, schilferige rode vlekken, vaak na een infectie of medicijngebruik. Zeldzaam. | Anamnese gericht op triggers, huidbiopsie om andere oorzaken uit te sluiten. | Ondersteunende behandeling, zoals antihistaminica en milde steroïden, vaak zelflimiterend. |
| Chronische parapsoriasis | Langdurige, licht schilferige huidafwijkingen die niet reageren op standaardbehandelingen. Vaak progressief. | Biopsie en periodieke monitoring voor tekenen van maligniteit. | Langdurige lichttherapie of immunomodulerende medicijnen (bijv. methotrexaat). |
Epidemiologie van parapsoriasis: wie, waar en waarom?
Parapsoriasis is een zeldzame huidaandoening die zich vooral manifesteert als rode, schilferige vlekken op de huid. Hoewel de aandoening relatief onbekend is, zijn er duidelijke patronen te herkennen in wie het treft, waar het vaker voorkomt, en welke factoren van invloed zijn. Van genetica tot klimaat, en van levensstijl tot voeding, hier verkennen we de vele aspecten die bijdragen aan het ontstaan en het verloop van parapsoriasis.Geslacht en leeftijd: wie krijgt parapsoriasis?
Parapsoriasis komt vaker voor bij mannen dan bij vrouwen, met een verhouding van ongeveer 2:1. De aandoening openbaart zich meestal bij volwassenen van middelbare leeftijd, met een piek tussen de 40 en 60 jaar. Bij kinderen is het zeldzaam, hoewel sommige gevallen van parapsoriasis bij tieners zijn gemeld.
- Volwassenen: Bij mannen zijn de symptomen vaak ernstiger, terwijl vrouwen vaker mildere varianten hebben.
- Kinderen: Bij jonge patiënten wordt parapsoriasis vaak verward met andere huidaandoeningen, zoals eczeem of psoriasis vulgaris, vanwege de gelijkenis in symptomen.
Parapsoriasis wordt meestal niet meteen herkend, wat betekent dat de daadwerkelijke prevalentie mogelijk hoger is dan de huidige cijfers suggereren.
Klimaat en geografische invloed: waar komt parapsoriasis voor?
Het klimaat speelt een rol in de incidentie en ernst van parapsoriasis:
- Koudere klimaten: In gematigde en koude regio's, zoals Nederland en België, wordt parapsoriasis vaker gemeld. De droge lucht in de winter kan de huidbarrière verzwakken, wat mogelijk bijdraagt aan het ontstaan of verergeren van symptomen.
- Warme klimaten: In tropische gebieden, zoals de Nederlandse overzeese gebiedsdelen (bijvoorbeeld Curaçao en Aruba), lijken mensen minder vaak parapsoriasis te ontwikkelen, mogelijk door de constante blootstelling aan zonlicht, wat bij sommige huidaandoeningen een beschermend effect kan hebben.
- Wereldwijd: In Noord-Europa en Noord-Amerika zijn de meeste gevallen van parapsoriasis gedocumenteerd, terwijl in Azië en Afrika minder meldingen worden gedaan.
De geografische verschillen kunnen deels worden toegeschreven aan onderrapportage in ontwikkelingslanden en variaties in diagnostische mogelijkheden.
Voeding en levensstijl: een invloed op je huid
Voeding en levensstijl hebben een indirecte invloed op de huidgezondheid en kunnen bijdragen aan de ontwikkeling of het verloop van parapsoriasis:
 Roken verhoogt de kans op inflammatoire huidaandoeningen, waaronder parapsoriasis / Bron: WerbeFabrik, Pixabay
Roken verhoogt de kans op inflammatoire huidaandoeningen, waaronder parapsoriasis / Bron: WerbeFabrik, Pixabay- Voeding: Een dieet dat arm is aan antioxidanten, zoals vitamine C en E, kan de huid kwetsbaarder maken voor ontstekingen. Voedingsmiddelen die ontstekingen bevorderen, zoals sterk bewerkt voedsel en suiker, kunnen symptomen verergeren.
- Roken: Roken verhoogt de kans op inflammatoire huidaandoeningen, waaronder parapsoriasis. Studies tonen aan dat rokers een hogere kans hebben op het ontwikkelen van chronische varianten.
- Alcohol: Regelmatig alcoholgebruik kan ontstekingen in het lichaam versterken, wat de huid extra gevoelig maakt.
- Beweging: Een sedentaire levensstijl kan indirect bijdragen door een verminderde doorbloeding en een verzwakt immuunsysteem.
Een gezonde leefstijl met een uitgebalanceerd dieet, voldoende beweging, en het vermijden van roken en overmatig alcoholgebruik kan mogelijk bijdragen aan het beheersen van de symptomen.
Genetica: erfelijkheid en aanleg
Ofschoon parapsoriasis niet direct erfelijk is, kan genetische aanleg een rol spelen in het risico om de aandoening te ontwikkelen.
- Familiegeschiedenis: Mensen met een familiegeschiedenis van auto-immuunziekten of inflammatoire huidaandoeningen hebben mogelijk een hoger risico.
- Genetische markers: Onderzoek suggereert dat bepaalde genen die betrokken zijn bij het immuunsysteem, zoals HLA-genen, kunnen bijdragen aan een verhoogd risico op parapsoriasis.
- Etniciteit: De aandoening lijkt vaker voor te komen bij mensen van Europese afkomst, maar het exacte mechanisme achter deze verschillen is nog onduidelijk.
Genetische aanleg beïnvloedt niet alleen wie de aandoening ontwikkelt, maar ook de ernst en het verloop ervan.
Andere factoren: wat speelt er nog meer mee?
Naast geslacht, leeftijd, klimaat, voeding en genetica, zijn er nog andere factoren die het risico op parapsoriasis beïnvloeden:
- Stress: Chronische stress kan het immuunsysteem verzwakken en opflakkeringen van parapsoriasis uitlokken.
- Infecties: Virale infecties, zoals Epstein-Barr-virus of hepatitis, worden in verband gebracht met parapsoriasis. Deze infecties kunnen het immuunsysteem activeren en de huidreactie verergeren.
- Medicatie: Bepaalde medicijnen, zoals bètablokkers en lithium, kunnen bijwerkingen veroorzaken die lijken op parapsoriasis of bestaande symptomen verergeren.
Deze factoren benadrukken dat parapsoriasis een multifactorieel probleem is, waarbij interne en externe invloeden elkaar versterken.
Een voorbeeld: Anna's verhaal
Anna, een 48-jarige vrouw uit België, begon rode, schilferige vlekken op haar rug en benen op te merken na een stressvolle periode op het werk. Ze rookte al jaren en had een dieet met veel bewerkt voedsel en weinig groenten. Na maanden van onzekerheid kreeg ze de diagnose parapsoriasis. Haar dermatoloog adviseerde haar om stress te verminderen, haar voeding aan te passen en te stoppen met roken. Met een combinatie van medicatie en leefstijlveranderingen zag ze na enkele maanden verbetering. Anna's verhaal laat zien hoe meerdere factoren samenkomen in de ontwikkeling van parapsoriasis.
Anna, een 48-jarige vrouw uit België, begon rode, schilferige vlekken op haar rug en benen op te merken na een stressvolle periode op het werk. Ze rookte al jaren en had een dieet met veel bewerkt voedsel en weinig groenten. Na maanden van onzekerheid kreeg ze de diagnose parapsoriasis. Haar dermatoloog adviseerde haar om stress te verminderen, haar voeding aan te passen en te stoppen met roken. Met een combinatie van medicatie en leefstijlveranderingen zag ze na enkele maanden verbetering. Anna's verhaal laat zien hoe meerdere factoren samenkomen in de ontwikkeling van parapsoriasis.
Pathofysiologie en ontstaansmechanisme
Parapsoriasis is een fascinerende en complexe huidaandoening waarbij de interactie tussen het immuunsysteem, de huidcellen en externe factoren een sleutelrol speelt. Hoewel de exacte oorzaak niet volledig is opgehelderd, heeft onderzoek verschillende processen en mechanismen blootgelegd die bijdragen aan het ontstaan en de progressie van de aandoening. Hier duiken we diep in de pathofysiologie van parapsoriasis en de unieke processen die de kenmerkende vlekken op de huid veroorzaken.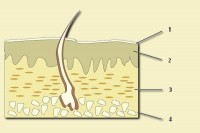 Doorsnede van de menselijke huid
Doorsnede van de menselijke huid1=hoornlaag
1+2=epidermis
3=dermis (lederhuid)
4=subcutis / Bron: Nordelch, Wikimedia Commons (CC BY-SA-3.0)
De huid is de eerste verdedigingslinie van het lichaam, en bij parapsoriasis is deze barrière verstoord.
- De epidermis: Dit is de buitenste laag van de huid waar de eerste tekenen van parapsoriasis zichtbaar worden. Bij de aandoening is er sprake van een abnormale proliferatie van keratinocyten, de belangrijkste huidcellen in de epidermis. Deze cellen delen sneller dan normaal, wat leidt tot schilfering en verdikking van de huid.
- De dermis: In de onderliggende huidlagen, met name de dermis, zijn ontstekingscellen zoals T-lymfocyten en macrofagen actief.
Deze cellen veroorzaken een chronische ontstekingsreactie die de huid verder beschadigt en de karakteristieke rode vlekken veroorzaakt.
De voortdurende interactie tussen de epidermis en dermis is cruciaal in het verloop van parapsoriasis, waarbij de huid zichzelf niet effectief kan herstellen.
Het immuunsysteem: een vergissing in de verdediging
Bij parapsoriasis speelt het immuunsysteem een centrale rol. Het lijkt alsof het lichaam zijn eigen huid aanvalt, zonder een duidelijke externe dreiging.
- T-lymfocyten: Deze witte bloedcellen, die normaal infecties bestrijden, worden bij parapsoriasis overmatig geactiveerd. Ze hopen zich op in de huid, waar ze ontsteking en schade veroorzaken.
- Cytokinen: Ontstekingsbevorderende stoffen zoals interleukine-17 (IL-17) en tumor necrosis factor-alpha (TNF-α) worden in grote hoeveelheden geproduceerd. Deze stoffen versterken de ontstekingsreactie en verstoren de balans in de huid.
- Chronische ontsteking: De voortdurende aanwezigheid van immuuncellen in de huid leidt tot aanhoudende ontsteking, die verantwoordelijk is voor de progressieve aard van chronische parapsoriasis.
Het immuunsysteem raakt in een staat van overactivatie, wat resulteert in een vicieuze cirkel van schade en ontsteking.
Genetica: een verborgen aanleg
Ofschoon parapsoriasis niet direct erfelijk is, suggereren studies dat genetische factoren bijdragen aan het risico op de aandoening.
- HLA-genen: Specifieke varianten van HLA-genen, die een rol spelen in de immuunrespons, zijn vaker aanwezig bij patiënten met parapsoriasis. Deze genen kunnen de overactivatie van T-lymfocyten vergemakkelijken.
- Collageen en elastine: Genen die betrokken zijn bij de productie van collageen en elastine, de structurele bouwstenen van de huid, kunnen ook een rol spelen in de kwetsbaarheid van de huid bij parapsoriasis.
De genetische aanleg beïnvloedt niet alleen wie de aandoening ontwikkelt, maar ook hoe ernstig de symptomen zijn.
De rol van externe factoren: triggers en aanjagers
Externe factoren kunnen het immuunsysteem activeren en een uitlokkende factor zijn voor parapsoriasis.
- Virale infecties: Infecties met virussen zoals Epstein-Barr-virus (EBV) en humaan T-lymfotroop virus (HTLV) worden geassocieerd met parapsoriasis. Deze virussen kunnen een immuunreactie activeren die uit de hand loopt.
- Omgevingsfactoren: Blootstelling aan bepaalde chemicaliën of irriterende stoffen kan de huid barrière verder verzwakken en bijdragen aan het ontstekingsproces.
- Stress: Psychologische stress beïnvloedt de balans van cytokinen in het lichaam en kan een opflakkering van parapsoriasis veroorzaken.
Deze triggers versterken de bestaande immuunactiviteit en maken de huid kwetsbaarder voor verdere schade.
Het onderscheid tussen acute en chronische parapsoriasis
Ofschoon de onderliggende mechanismen vergelijkbaar zijn, verschillen de acute en chronische vormen van parapsoriasis in hun verloop en impact op de huid.
- Acute parapsoriasis: Hierbij is de immuunactiviteit tijdelijk verhoogd en herstelt de huid zichzelf vaak spontaan. Ontsteking is kortstondig, en de schade blijft oppervlakkig.
- Chronische parapsoriasis: Bij deze vorm is de immuunactiviteit langdurig verhoogd, met aanhoudende ontsteking en progressieve schade aan de huidlagen. Deze vorm kan in sommige gevallen evolueren naar een meer ernstige aandoening, zoals cutaan T-cellymfoom (CTCL).
Het verschil in duur en ernst van de immuunrespons bepaalt de aard en prognose van de aandoening.
Een voorbeeld: de cirkel van ontsteking bij parapsoriasis
Mark, een 55-jarige man, kreeg de diagnose chronische parapsoriasis na maanden van schilferende rode plekken op zijn romp. Bij een huidbiopsie werden grote aantallen T-lymfocyten en cytokinen zoals TNF-α gevonden, wat de diagnose bevestigde. Zijn dermatoloog legde uit dat zijn immuunsysteem in een overdrive zat, waardoor de huid niet in staat was zichzelf te genezen. Door het gebruik van immuunmodulerende therapieën, zoals lichttherapie en lokale corticosteroïden, wist Mark de ontsteking te verminderen en zijn huidrust gedeeltelijk te herstellen.
Oorzaak van parapsoriasis
Parapsoriasis is een complexe huidaandoening die zich vaak stilletjes ontwikkelt en moeilijk direct te verklaren is. In de medische wereld blijft de precieze oorzaak van deze aandoening anno 2025 deels een raadsel, maar wetenschappers hebben verschillende factoren geïdentificeerd die een rol kunnen spelen. Hier duiken we diep in de mogelijke oorzaken van parapsoriasis, van het immuunsysteem tot genetica, en de rol van externe invloeden.Het immuunsysteem: een interne balans verstoord
Parapsoriasis wordt vaak gezien als een immuungemedieerde aandoening. Dit betekent dat het immuunsysteem, dat normaal gesproken het lichaam beschermt tegen schadelijke invloeden, zich vergist en de eigen huidcellen aanvalt of verkeerd reguleert.- Chronische ontsteking: Bij parapsoriasis is de huid constant in een staat van milde ontsteking. Deze aanhoudende activiteit van immuuncellen veroorzaakt de kenmerkende roodachtige vlekken en schilfering.
- T-celactiviteit: Specifieke immuuncellen, bekend als T-cellen, worden in verband gebracht met parapsoriasis. Bij sommige patiënten lijkt een abnormale proliferatie van T-cellen in de huid te leiden tot de symptomen.
De interactie tussen het immuunsysteem en de huid blijft een cruciale pijler in het begrijpen van deze aandoening. Onderzoek suggereert dat deze reactie mogelijk wordt uitgelokt door onbekende triggers.
Genetische aanleg: de rol van erfelijkheid
Ofschoon parapsoriasis geen duidelijk erfelijke aandoening is, spelen genetische factoren waarschijnlijk een rol in het risico op het ontwikkelen ervan.- Huidgevoeligheid: Mensen met een genetisch bepaalde kwetsbaarheid van de huid, zoals bij andere immuunziekten of eczeem, hebben mogelijk een verhoogd risico.
- Familiegeschiedenis: Hoewel zeldzaam, rapporteren sommige patiënten familieleden met vergelijkbare huidproblemen of auto-immuunaandoeningen.
Deze genetische component is nog niet volledig ontrafeld, maar het blijft een intrigerend onderzoeksterrein.
Infecties en virussen: verborgen triggers
Infecties, vooral door virussen, worden vaak genoemd als mogelijke triggers voor parapsoriasis.- Virale associaties: Sommige onderzoeken wijzen op een verband tussen parapsoriasis en virussen zoals Epstein-Barr-virus (EBV) of humaan T-lymfotroop virus (HTLV). Deze virussen kunnen het immuunsysteem activeren en mogelijk bijdragen aan de abnormale huidreacties.
- Chronische infecties: Langdurige of terugkerende infecties kunnen de huid kwetsbaarder maken en een voortdurende ontstekingsreactie veroorzaken, wat bijdraagt aan de symptomen.
Ofschoon een directe causale relatie moeilijk te bewijzen is, worden infecties vaak gezien als mogelijke aanjagers bij genetisch of immuun-gefragiliseerde individuen.
Omgevingsfactoren: de invloed van buitenaf
De omgeving waarin iemand leeft en zijn of haar levensstijl spelen mogelijk ook een rol bij het ontstaan van parapsoriasis.- Blootstelling aan irriterende stoffen: Chemische stoffen in cosmetica, schoonmaakmiddelen of zelfs kleding kunnen huidirritatie uitlokken en een rol spelen in het activeren van de aandoening.
- UV-straling: Hoewel zonlicht soms een gunstig effect kan hebben op huidaandoeningen, kan overmatige of onbeschermde blootstelling bij gevoelige personen een negatieve impact hebben.
- Stress: Psychologische stress kan het immuunsysteem beïnvloeden en een opflakkering van parapsoriasis veroorzaken of verergeren.
Deze factoren benadrukken de nauwe relatie tussen je omgeving en je huidgezondheid.
Een complex samenspel
Parapsoriasis is niet het resultaat van één enkele oorzaak, maar eerder een samenspel van factoren. Een genetische aanleg kan je huid gevoeliger maken, terwijl externe invloeden zoals infecties, stress of omgevingsfactoren dit proces activeren of verergeren. De immuunsystematische reactie speelt een sleutelrol in de manifestatie van de aandoening, maar de exacte mechanismen verschillen per patiënt.Een voorbeeld: de puzzel van Mark
Mark, een 45-jarige man, merkte al maandenlang rode, schilferige vlekken op zijn borst en rug. Zijn dermatoloog ontdekte dat hij onlangs een zware virale infectie had doorgemaakt en daarnaast onder grote stress stond door zijn werk. Na verder onderzoek werd parapsoriasis vastgesteld. Door zowel zijn immuunsysteem te ondersteunen als stress te verminderen, zagen zijn symptomen na enkele maanden verbetering. Zijn verhaal illustreert hoe meerdere factoren samenkomen in deze complexe huidaandoening.Symptomen parapsoriasis
Verschijnselen
Bij parapsoriasis ontstaan er lichtrode scherp begrensde plekken met heel lichte schilfering. Het kenmerkt zich door ontstoken geschubde uitbarstingen; in de plekken is er een hele fijne rimpeling van de huid zichtbaar. Voorkeursplekken zijn armen en romp. De huidaandoening gaat meestal niet gepaard met jeuk, of anders jeuk in lichte mate. Meestal zijn de vlekken rond of ovaal van vorm. Het is ook mogelijk dat je last hebt van langgerekte vlekken, ook wel 'digitate parapsoriasis' genoemd. Parapsoriasis komt voor bij volwassenen, meer bij mannen dan bij vrouwen.Kleine en grote plaque parapsoriasis
De plekken bij kleine plaque parapsoriasis hebben een diameter van minder dan 5 cm. Het wordt meestal als onschadelijk beschouwd.De huiduitslag bij grote plaque parapsoriasis zijn groter en zijn soms onregelmatig gevormd. Sommige mensen met deze vorm ontwikkelen een soort lymfoom genaamd mycosis fungoides (volledige naam: cutaan T-cellymfoom, type mycosis fungoides is een vorm van kanker van de witte bloedcellen die in de huid begint. Sommige artsen beschouwen grote plaque parapsoriasis als een afzonderlijke ziekte. Anderen denken dat het slechts een vroeg stadium van mycose fungoides is.
Onderzoek en diagnose
Weefselonderzoek
Parapsoriasis is een zeldzame aandoening. Dermatologen krijgen weinig patiënten met parapsoriasis. Daarnaast kan het nogal wat overeenkomsten hebben met veel voorkomende huidafwijkingen zoals psoriasis of eczeem (zie onder). Daarom wordt door de dermatoloog in veel gevallen een biopt (stukje weefsel) voor nader microscopisch onderzoek genomen. Shiitake, een eetbare paddenstoel / Bron: Istock.com/PicturePartners
Shiitake, een eetbare paddenstoel / Bron: Istock.com/PicturePartnersDifferentiaaldiagnose
De volgende aandoeningen kunnen (aanvankelijk) een soortgelijk beeld geven:- psoriasis;
- nummulair eczeem;
- mycosis fungoides, een zeldzame vorm van huidkanker;
- syfilis;
- pityriasis rosea;
- pityriasis lichenoides chronica;
- geneesmiddelenreactie;
- flagellate erythema, veroorzaakt door bleomycine (een celremmend middel dat gebruikt wordt in de chemotherapie);
- shiitake dermatitis (een streepvormige, zweepslagvormige (flagellate) dermatitis veroorzaakt door toxinen (gifstoffen) uit rauwe Shiitake paddenstoelen).
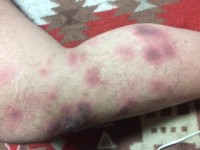 Nummulair eczeem / Bron: Topaz2, Wikimedia Commons (CC BY-SA-4.0)
Nummulair eczeem / Bron: Topaz2, Wikimedia Commons (CC BY-SA-4.0)Behandeling parapsoriasis
Parapsoriasis kan conservatief behandeld worden op basis van de symptomen en vaak sorteert topische behandeling (lokale behandeling met zalven, crèmes of gel) voldoende effect.Kleine plaque parapsoriasis
Kleine plaque parapsoriasis is meestal asymptomatisch. De behandeling wordt gebaseerd op de verlichting van de klachten, zoals de vorming van schubben. Patiënten worden gerustgesteld door te wijzen op het goedaardige en zelfbeperkende karakter van de ziekte. Verzachtende middelen kunnen voldoende zijn ter behandeling van de plekken, maar lokale corticosteroïden hebben vaak een beter resultaat. Fototherapie is effectief bij de behandeling van laesies die wijd verspreid over het lichaam zijn.Jaarlijkse follow-up wordt aanbevolen. Bij een toename van het aantal laesies, een toename van de omvang van de plekken, of verandering in de huidafwijkingen (verdikkingen, verkleuringen en andere veranderingen), zal een huidbiopsie worden gedaan.
Grote plaque parapsoriasis
Grote plaque parapsoriasis moet worden behandeld, omdat het zich kan ontwikkelen tot een T-cel lymfoom. Behandeling kan bestaan uit lokale corticosteroïden, protopic (tacrolimus, deze zalf onderdrukt het afweersysteem en remt ontstekingen), teer preparaten of fototherapie. Patiënten moeten om de 2-3 maanden terugkomen voor controle.Grote plaque parapsoriasis vereist meer controle dan kleine plaquette parapsoriasis. De follow-up frequentie wordt bepaald door de gebruikte behandelingsmodaliteit. Follow-up om de 6 maanden wordt aanbevolen. Bij een toename van het aantal plekken, het groter worden van de plekken of verandering in de huidafwijkingen, moet direct een nieuwe huidbiopsie worden genomen.
Parapsoriasis: praktische tips voor een kalmere huid
Parapsoriasis kan je behoorlijk dwarszitten. Rode plekken, schilfering, jeuk – het voelt alsof je huid continu in opstand is. Maar goed nieuws: met de juiste aanpak kun je veel klachten onder controle krijgen en je huid weer wat rust gunnen.Neem het verhaal van Sophie, een 39-jarige docente. Toen ze de diagnose kreeg, voelde ze zich overweldigd. “Waar begin je?” dacht ze. Maar met wat praktische aanpassingen, zoals beter hydrateren, zachtere kleding dragen en stress verminderen, merkte ze al snel verschil. Haar huid voelde minder strak, de plekken werden minder zichtbaar en ze had weer het gevoel dat ze grip kreeg op haar situatie.
De sleutel tot verlichting zit in kleine stappen die je gemakkelijk in je dagelijkse routine kunt integreren. Van slimme keuzes in kleding tot het volgen van je behandelplan: het hoeft niet ingewikkeld te zijn om effect te hebben. Deze tips zijn eenvoudig toe te passen en helpen je op weg naar een kalmere huid en een fijner gevoel.
Laten we aan de slag gaan, want jouw huid verdient het! 🌿
Hydrateer je huid dagelijks met een zachte, ongeparfumeerde moisturizer
Je huid voeden is essentieel, zeker bij parapsoriasis. Neem het voorbeeld van Anja, een 42-jarige verkoopmedewerkster. Ze had last van droge plekken en jeuk die haar bijna gek maakten. Toen haar dermatoloog haar adviseerde om dagelijks een zachte moisturizer te gebruiken, veranderde alles. Ze koos voor een ongeparfumeerde crème met vitamine E, die haar huid niet alleen kalmeerde, maar ook beschermde tegen verdere uitdroging. Na een paar weken merkte ze dat haar huid zachter aanvoelde en de jeuk minder werd. Pro tip: smeer jezelf in na het douchen, als je huid nog een beetje vochtig is. Dit helpt om het vocht vast te houden.Vermijd hete douches en gebruik lauw water om je huid te wassen
Een hete douche kan heerlijk voelen, maar voor mensen met parapsoriasis is het de vijand. Tim, 35, een echte warmwaterliefhebber, kwam er snel achter dat zijn dagelijkse hete douches zijn huidproblemen alleen maar verergerden. Hete douches strippen de huid van natuurlijke oliën en maken droge plekken erger. Toen Tim overschakelde op lauw water en zijn douchebeurten inkortte, merkte hij al snel verbetering. Hij gebruikte ook een zachte, zeepvrije reiniger om irritatie te voorkomen. Dus, draai die kraan een tandje terug en geef je huid de liefde die het verdient.Kies voor milde, zeepvrije reinigingsproducten
Je huid is al kwetsbaar genoeg, dus waarom zou je het erger maken met agressieve zepen? Marieke, een 29-jarige student, gebruikte jarenlang geparfumeerde zeep totdat ze parapsoriasis kreeg. Haar dermatoloog raadde haar aan om over te schakelen op een milde, zeepvrije reiniger. Het verschil was enorm: haar huid voelde minder strak en droog aan na het douchen, en haar plekken leken minder rood. Kies producten zonder parfum en agressieve chemicaliën. En vergeet niet: minder schuim betekent vaak een mildere reiniging, wat precies is wat je huid nodig heeft. Zonnebrandcrème / Bron: Asiandelight/Shutterstock.com
Zonnebrandcrème / Bron: Asiandelight/Shutterstock.comBescherm je huid tegen de zon met een zonnebrandcrème met minimaal SPF 30
De zon kan je huid helpen, maar bij parapsoriasis is het een dunne lijn tussen goed en schadelijk. Neem Johan, 48, die dacht dat een paar uur zonnebaden zijn huid wel zou verbeteren. Helaas verbrandde hij, waardoor zijn klachten alleen maar erger werden. Zonnebrandcrème is cruciaal, vooral als je een gevoelige huid hebt. Gebruik een zonnebrandcrème met minimaal SPF 30 en kies voor een product dat specifiek geschikt is voor de gevoelige huid. Johan vond een goede balans: korte periodes in de zon, altijd met bescherming. Zijn huid knapte zienderogen op zonder de extra schade van verbranding.Draag loszittende kleding van natuurlijke materialen zoals katoen
Je huid heeft ademruimte nodig, letterlijk. Denk aan Janine, een 33-jarige marketingmanager die worstelde met irritatie door strakke synthetische kleding. Toen ze overstapte op loszittende katoenen outfits, merkte ze direct verschil. Haar huid voelde minder geïrriteerd en de jeuk nam af. Strakke kleding kan wrijving veroorzaken, terwijl synthetische stoffen je huid verstikken. Natuurlijke materialen zoals katoen laten je huid ademen en voorkomen dat de situatie verergert. Kies dus voor comfortabele kleding en geef je huid wat rust. Janine’s motto: “Mode is leuk, maar comfort is mijn nieuwe stijl!”Beperk stress door ontspanningstechnieken zoals ademhalingsoefeningen
Stress en huidproblemen zijn vaak dikke vrienden, maar niet in de goede zin. Neem Kevin, een 40-jarige accountmanager die door zijn drukke baan en parapsoriasis in een vicieuze cirkel zat. Zijn dermatoloog adviseerde hem om stress te verminderen door ademhalingsoefeningen en korte ontspanningssessies. Het resultaat? Zijn huidklachten namen zichtbaar af en hij voelde zich mentaal sterker. Stress kan ontstekingen in je lichaam aanwakkeren, dus ontspanning is cruciaal. Probeer ademhalingsoefeningen, maak een wandeling in de natuur of luister naar rustgevende muziek. Een stressvrij hoofd betekent vaak ook een rustigere huid. Kevin: “Ik pak nu elke dag een momentje voor mezelf – mijn huid en mijn humeur worden er beter van.”Volg het behandelplan van je dermatoloog strikt op
Het klinkt logisch, maar je behandelplan volgen is soms makkelijker gezegd dan gedaan. Peter, 48, had moeite om zijn voorgeschreven zalfjes consequent te gebruiken. “Ik dacht dat ik het wel kon laten als het beter ging,” gaf hij toe. Helaas kwamen zijn klachten terug, en zelfs erger dan daarvoor. Zijn dermatoloog legde uit dat consistentie de sleutel is. Parapsoriasis vraagt om geduld en een vaste routine. Gebruik je medicatie zoals voorgeschreven, ook als je huid er beter uitziet. En vergeet niet: je arts is er om je te helpen, dus bespreek eventuele vragen of twijfels. Peters les? “Volg het plan, hoe saai het ook lijkt. Het werkt écht.” Gezonde voeding / Bron: Oleksandra Naumenko/Shutterstock
Gezonde voeding / Bron: Oleksandra Naumenko/ShutterstockZorg voor een gezonde leefstijl met een evenwichtige voeding en voldoende beweging
Een gezonde huid begint van binnenuit. Dat ontdekte Laura, 36, die haar dieet onder de loep nam na een gesprek met haar dermatoloog. Ze verving fastfood en suikerhoudende snacks door verse groenten, fruit en voeding rijk aan vitamine C en zink. Daarnaast begon ze met rustige wandelingen in het park, wat haar huid én haar energieniveau ten goede kwam. Een evenwichtige voeding en lichte beweging kunnen ontstekingen verminderen en je huid ondersteunen in het herstel. Laura: “Ik voelde me niet alleen gezonder, maar mijn huid zag er ook gezonder uit. Kleine veranderingen maken echt een groot verschil.”Deze tips zijn geen wondermiddel, maar stuk voor stuk stappen richting meer controle over je huid. Door slim om te gaan met je gewoontes en bewust te kiezen voor wat goed is voor je lichaam, kun je de impact van parapsoriasis verminderen en je leven een stukje lichter maken. 💛
Prognose en beloop
Er wordt onderscheid gemaakt tussen grote plaque parapsoriasis en kleine plaque parapsoriasis. Kleine plaque parapsoriasis is een goedaardige aandoening die zelden of nooit evolueert. Grote plaque parapsoriasis is onheilspellender in de zin dat bij ongeveer 10% van de patiënten de plek evolueert tot een T-cel lymfoom, een vorm van huidkanker die uitgaat van de witte bloedcellen in de huid.De duur van parapsoriasis kan variabel zijn. Kleine plaque parapsoriasis duurt enkele maanden tot jaren en kan spontaan verdwijnen. Grote plaque parapsoriasis is chronisch en behandeling wordt aanbevolen teneinde de progressie naar een T-cel lymfoom te voorkomen.
Complicaties
Parapsoriasis met grote plaques is een voorloper is van cutane T-cellymfomen (CTCL), een vorm van huidkanker die uitgaat van de witte bloedcellen in de huid.Misvattingen over parapsoriasis: fabels, feiten en frappante waarheden
Parapsoriasis. Alleen al dat woord klinkt alsof je per ongeluk een zeldzame insectensoort hebt ingeslikt tijdens het fietsen. Maar serieus, deze mysterieuze huidaandoening roept meer vraagtekens op dan een cryptisch WhatsApp-bericht van je ex. Tijd om de grootste fabels af te stoffen en ze met een knipoog door de mythe-shredder te halen. Klaar? Let’s go.Parapsoriasis is besmettelijk, dus blijf uit mijn aura!
Ach, was het maar zo’n feest. Dan konden we tenminste een keer iemand anders de schuld geven van onze huidperikelen. Maar nee. Parapsoriasis is net zo besmettelijk als je dagboek. Je kunt er gezellig naast iemand op de bank kruipen zonder risico op een huidpandemie.De oorzaak? Die zit niet in een kuchje of een handdruk, maar waarschijnlijk ergens verstopt in een mix van een wat overactief immuunsysteem, genetische gevoeligheid en misschien een verdwaald stressmomentje hier en daar. Dus ga gerust naar die verjaardag. Niemand raakt besmet, hoogstens verveeld.
Met een beetje bodylotion is het zo gepiept
Geloof me, als dat waar was, stond ik nu badend in de literflacons in een wellnessresort. Maar helaas: parapsoriasis is niet onder de indruk van je nieuwste hydraterende smeerseltje. Natuurlijk, insmeren kan de boel wat minder droog en kriebelig maken – niemand houdt van de Sahara-editie van zijn huid – maar de aandoening zelf laat zich niet wegmasseren met een laagje kokosgeur.De behandeling? Die hangt af van de soort (klein- of grootplekkig, lekker verwarrend) en kan best een tandje serieuzer zijn. Denk aan medicinale crèmes, lichttherapie of zelfs een dokter die met een serieus gezicht over T-cellen begint. Spannend? Zeker. Maar in elk geval iets effectiever dan die pot met 'intens voedende' illusies.
Parapsoriasis? Ah joh, dat is gewoon een gekke naam voor eczeem
Eerlijk: snap ik. Ze lijken ook best op elkaar. Beetje rood, beetje schilferig, beetje alsof je huid “ik heb er even geen zin meer in” zegt. Maar parapsoriasis is echt een andere koek.Eczeem is vaak een drama van allergieën, barrières die hun werk niet doen en jeukfestijnen deluxe. Parapsoriasis daarentegen staat bekend als een zeldzame en eigenwijze huidkwaal met potentie om op de lange termijn te veranderen in iets wat dokters nóg beter in de gaten willen houden, zoals mycosis fungoides (klinkt als een paddestoel, is het niet).
Kortom: vergelijk ze gerust in de categorie ‘meh, weer wat op m’n huid’, maar verder lopen ze elk hun eigen route.
Alleen ouderen krijgen parapsoriasis, dus ik zit nog wel safe
Haha. Nee. Tuurlijk, als je zestig plus bent, ga je weliswaar vaker op de VIP-lijst voor vage huidproblemen, maar parapsoriasis denkt echt niet in leeftijdscategorieën. Dertigers, veertigers, vijftigers: niemand is per se safe.Sterker nog, er zijn genoeg jonge mensen die de diagnose krijgen precies op het moment dat ze dachten dat ze alleen nog last zouden krijgen van hun belastingaangifte. Dus nee, leeftijd is geen vrijkaartje. Zit je net lekker in je prime? Dan kan parapsoriasis alsnog besluiten om ongevraagd binnen te wandelen. Gezellig.
Parapsoriasis? Ach joh, dat komt vast door te weinig zon
Och, wat zouden we het graag afschuiven op een gebrek aan vitamine D. Maar nee hoor, parapsoriasis krijg je niet omdat je drie weken achter je laptop zat met de gordijnen dicht. Tuurlijk, zonlicht kán soms helpen om de huid rustiger te krijgen (hallo, lichttherapie!), maar het is niet zo simpel als: meer zon = geen parapsoriasis.Sterker nog, na een middagje bakken op het strand kan je huid er juist chagrijnig van worden. En vergeet niet dat te veel zon weer andere ellende oplevert, zoals dat kreeft-lookje dat niemand ooit vrijwillig bestelt. Dus nee, het komt niet door te weinig zon en je lost het ook niet op met een retourtje Ibiza.
Als de plekjes niet jeuken, zal het wel niks zijn
Haha. Goeie grap. Parapsoriasis is namelijk een meester in subtiel irritant zijn. Soms voel je er amper wat van. Geen jeuk, geen pijn, alleen wat vage plekken die eruitzien alsof je iets te lang met natte sokken hebt gelopen.En precies dat maakt het tricky. Want terwijl jij denkt: “Ah joh, als het écht wat was, had ik het wel gemerkt,” zijn die plekjes daar lekker stiekem hun gang aan het gaan. Dus trap niet in de geen jeuk = geen probleem-valkuil. Parapsoriasis speelt vaak onder de radar. Geen dramaqueen, wel aanwezig.
Parapsoriasis? Dat zie je meteen, joh
Oh, was het maar zo makkelijk. Dan kon je er tenminste een soort huid-Bingo van maken: vlekje hier, schilfertje daar, BINGO, parapsoriasis! Maar nee. Soms is het nauwelijks te onderscheiden van een droge huid, een restje zonneallergie of iets onschuldigs als een mug die dacht: “Hier ga ik los.”En dan heb je nog die verwarrende varianten: kleinplekkig, grootplekkig... Ze hebben allemaal weer hun eigen mood. Daarom dus ook die biopsie bij twijfel. Want zelfs de dermatoloog zegt weleens: “Tja, lastig…” Parapsoriasis heeft gewoon een beetje een incognito-stijl.
Dat verandert toch nooit in iets ernstigers?
Nouuuu... daar zit nou net het spanningsveld. Kijk, bij de meeste mensen blijft parapsoriasis precies wat het is: irritant, maar verder tamelijk chill. Maar, eerlijk is eerlijk, vooral de grootplekkige variant heeft bij sommige mensen de neiging om over de jaren heen te evolueren naar iets kwaadaardigs.Cue: mycosis fungoides. Klinkt als een Harry Potter-spreuk, maar het is gewoon een vorm van huidlymfoom. Betekent dat dat het altijd misgaat? Nope. Echt niet. Maar een beetje opletten is wel slim. Denk: af en toe je huid checken, dermatoloog erbij houden, niet alles wegwuiven met een "zal wel weer eczeem zijn".
Dus ja, het kán veranderen. Maar paniek? Die mag je overslaan. Regelmaat en een beetje alertheid doen al wonderen.
Parapsoriasis? Da’s toch gewoon stress?
Ja hoor, gooi de stress er maar weer eens bij. Arme stress krijgt overal de schuld van, hè? Van puistjes tot een opgezette ooglidplooi en nu dus ook parapsoriasis. Maar eerlijk? Parapsoriasis lacht stress vierkant uit.Sure, stress helpt nooit echt mee – het is een soort aanjager die bestaande problemen graag nog een extra zetje geeft. Maar het is absoluut niet de boosdoener die parapsoriasis uit het niets tevoorschijn tovert. Dus nee, je krijgt het niet omdat je ruzie had bij de kassa of omdat je inbox ontploft is. Stress kan de boel wat verergeren, maar het is niet de regisseur van dit feestje.
Die plekken? Gewoon even scrubben, dan gaat het wel weg
Auw. Gewoon… nee. Probeer je even voor te stellen dat je een velletje hebt aan je lip, dat trek je eraf, en het wordt tien keer erger. Nou, dat dus, maar dan over je hele huid. Scrubben bij parapsoriasis is alsof je een brandalarm af laat gaan door een verjaardagskaarsje uit te blazen.De huid is vaak al gevoelig en droog, en met een scrubje erop maak je er binnen no-time een rood, geïrriteerd slagveld van. Dus leg die grove korrels maar terug in het kastje. Zacht verzorgen, hydrateren en vooral: dermatoloog laten bepalen wat slim is. Scrubben mag je bewaren voor je voeten, vriend(in).
Parapsoriasis? O, maar daar groei je wel overheen
Och, wat zou dát lekker zijn. Net als die gênante fase met getekende wenkbrauwen uit 2009. Maar helaas, parapsoriasis is geen puberhumeur dat vanzelf overwaait.Voor sommige mensen blijft het jarenlang zeuren op de achtergrond, bij anderen dooft het langzaam uit, en weer anderen blijven ermee klooien tot in de pensioenleeftijd. Echt een vast einde heeft dit verhaal vaak niet. Daarom is het ook zo'n irritante gast op het feestje: je weet nooit precies wanneer 'ie weer opduikt of wat ‘ie komt doen.
 Kwestie van de verkeerde zeep? / Bron: Pezibear, Pixabay
Kwestie van de verkeerde zeep? / Bron: Pezibear, PixabayAch joh, dat is gewoon van de verkeerde zeep
Och gossie. Was het maar zo simpel. Dan gooide je die fles met ‘Ocean Breeze & Unicorn Tears’-douchegel linea recta in de prullenbak en klaar was Kees. Maar nee, parapsoriasis lacht om je zeepkeuze.Tuurlijk, verkeerde zeep kan je huid irriteren, vooral als je al gevoelige plekken hebt. Maar de oorzaak van parapsoriasis zit dieper dan een verkeerde body wash uit de aanbieding. Dit is niet het werk van een fout schuimpje, maar van een eigenzinnige huid die besloot om zich permanent op glad ijs te begeven.
Dus wissel gerust van zeep als je denkt dat dat scheelt, maar verwacht geen groot mirakel. Parapsoriasis blijft gewoon lekker doen waar ‘ie zelf zin in heeft. De diva.
Noot:
[OLIST]Wong HK. Parapsoriasis. Medscape Reference. July 2, 2014; http://emedicine.medscape.com/article/1107425-overview (ingezien op 4-8-2016)[/OLIST]