Auto-immune hepatitis: Leverontsteking door eigen lichaam
Auto-immune hepatitis, soms ook geschreven als ‘auto-immuun hepatitis’, is een aandoening waarbij het eigen lichaam ervoor zorgt dat de lever ontstoken en gezwollen is. Deze aandoening, die vooral vrouwen treft, verschijnt vaak al op jonge leeftijd en dan is het verloop heel ernstig. Soms krijgen vrouwen echter pas rond de menopauze te maken met symptomen of complicaties. Enkele bekende symptomen zijn vermoeidheid, buikpijn en geelzucht. De arts zet een medicamenteuze behandeling in om littekenvorming in de lever en andere complicaties te voorkomen. Meestal is de behandeling succesvol en de prognose zeer goed. Zijn echter reeds complicaties opgetreden, dan zijn de vooruitzichten minder gunstig.- Anatomie van de lever
- Epidemiologie leverontsteking
- Oorzaken: Door eigen lichaam veroorzaakt
- Risicofactoren: Aandoeningen en genen
- Symptomen van ziekte
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling met medicatie
- Prognose van ontsteking van de lever
- Complicaties van auto-immune hepatitis
- Preventie
- Praktische tips voor het omgaan met auto-immuun hepatitis
- Volg het voorgeschreven medicijnregime
- Houd een gezond voedingspatroon aan
- Beperk stress en zorg voor voldoende rust
- Misvattingen rond auto-immune hepatitis
- Auto-immune hepatitis komt alleen bij ouderen voor
- Auto-immune hepatitis wordt veroorzaakt door een infectie
- De ziekte veroorzaakt altijd ernstige symptomen
- Medicatie geneest auto-immune hepatitis volledig
- Auto-immune hepatitis heeft geen invloed op andere organen
- Een gezonde levensstijl heeft geen invloed op het ziekteverloop
Anatomie van de lever
De lever is een van de grootste organen in het lichaam en bevindt zich aan de rechterbovenkant van de buikholte, net onder het middenrif. Dit orgaan speelt een cruciale rol in de stofwisseling, de afbraak van toxines, de opslag van voedingsstoffen, en de productie van belangrijke eiwitten zoals albumine en stollingsfactoren. De lever is opgebouwd uit duizenden functionele eenheden, bekend als leverlobuli, die zorgen voor een optimale verwerking van bloed dat door de lever stroomt. Bloed wordt naar de lever aangevoerd via de poortader, die rijk is aan voedingsstoffen uit het spijsverteringskanaal, en de leverslagader, die zuurstofrijk bloed levert. In de lobuli bevinden zich hepatocyten, de belangrijkste levercellen, die verantwoordelijk zijn voor de uitvoering van vitale leverfuncties.Leverstructuur en immuunrespons
De lever heeft een uniek immuunsysteem omdat hij constant wordt blootgesteld aan bacteriën, toxines, en antigenen afkomstig uit het spijsverteringsstelsel. Binnenin de lever bevinden zich gespecialiseerde immuuncellen, zoals Kupffer-cellen en dendritische cellen, die samen zorgen voor een afweer tegen schadelijke stoffen zonder een overmatige immuunrespons op onschadelijke stoffen te activeren. Dit mechanisme beschermt de levercellen tegen onnodige schade en ontsteking. Wanneer dit evenwicht verstoord raakt, kan het immuunsysteem echter een agressieve reactie beginnen tegen de eigen levercellen, wat leidt tot auto-immune hepatitis (AIH).
Relatie tot auto-immune hepatitis
Auto-immune hepatitis (AIH) is een chronische leverontsteking die ontstaat wanneer het immuunsysteem per abuis de eigen levercellen aanvalt. Bij deze aandoening richt het immuunsysteem zich op de hepatocyten, wat leidt tot ontsteking, littekenvorming (fibrose), en in ernstige gevallen levercirrose. Het precieze mechanisme achter de auto-immuunreactie is nog niet volledig begrepen, maar er wordt aangenomen dat genetische en omgevingsfactoren een rol spelen. Dit auto-immuunproces kan worden getriggerd door infecties of blootstelling aan bepaalde toxische stoffen, die het immuunsysteem mogelijk aanzetten tot een ongepaste respons tegen eigen weefsels. AIH komt vaker voor bij vrouwen dan bij mannen en kan op elke leeftijd ontstaan, maar meestal begint het in de vroege volwassenheid of op middelbare leeftijd.
Effect van ontsteking op de leverfunctie
De ontsteking die door AIH wordt veroorzaakt, kan de normale functies van de lever ernstig belemmeren. Aangezien de hepatocyten beschadigd raken, kan de lever zijn taken zoals het ontgiften van het bloed en het reguleren van stofwisseling en bloedstolling niet meer effectief uitvoeren. Naarmate de ziekte vordert, kan de schade onomkeerbaar worden door littekenvorming en de ontwikkeling van levercirrose. Dit heeft vaak als gevolg dat de lever steeds minder in staat is om schadelijke stoffen uit het bloed te verwijderen, wat kan leiden tot leverfalen als AIH onbehandeld blijft. Een vroege diagnose en behandeling kunnen helpen om de immuunrespons te onderdrukken en verdere schade aan het leverweefsel te voorkomen.
Epidemiologie leverontsteking
Auto-immuun hepatitis is een chronische leverziekte die wereldwijd voorkomt. Het wordt vaker gediagnosticeerd bij vrouwen, met een piekincidentie tussen de leeftijd van 15 en 40 jaar. De aandoening kan op elke leeftijd beginnen, maar het wordt vaker gezien in de adolescentie of vroege volwassenheid. De prevalentie varieert per regio en kan hoger zijn in bepaalde etnische groepen, zoals mensen van Europese afkomst.Oorzaken: Door eigen lichaam veroorzaakt
De oorzaak van auto-immune hepatitis is onbekend. Bij een genetisch gevoelige persoon veroorzaakt een omgevingsfactor (zoals stress) of een virus mogelijk een reactie van het immuunsysteem. Het immuunsysteem van het lichaam ziet hierbij het verschil niet meer tussen het gezonde weefsel en schadelijke stoffen. Dit resulteert in een progressief proces waarbij het immuunsysteem het leverweefsel geleidelijk doet afsterven en ontsteken. Waarom het afweersysteem precies zo reageert bij deze auto-immuunaandoening, is niet bekend. Wel zijn er enkele geassocieerde aandoeningen en genmutaties (wijzigingen in genen).Risicofactoren: Aandoeningen en genen
Auto-immuunaandoeningenAuto-immune hepatitis is geassocieerd met andere auto-immuunziekten zoals bijvoorbeeld:
- coeliakie (maag- en darmproblemen door het eten van gluten)
- colitis ulcerosa (chronische darmziekte met diarree)
- Coombs'-positieve hemolytische anemie
- diabetes mellitus (suikerziekte) type 1
- het Sjögren-syndroom (aandoening aan ogen, mond en keel)
- pernicieuze anemie (falen van absorptie van vitamine B12 met een vitamine B12-tekort als gevolg)
- reumatoïde artritis (ontsteking van gewrichten en organen)
- sclerodermie (opbouw van littekenweefsel in huid en organen)
- systemische lupus erythematosus
- thyroïditis (ontsteking en zwelling van schildklier)
- ziekte van Graves (overproductie van schildklierhormonen)
Geassocieerd met andere aandoeningen
Wanneer patiënten reeds een geschiedenis van bepaalde infecties gehad hebben, lopen ze vaker kans op het krijgen van auto-immune hepatitis. Dit gebeurt bij volgende infectieziekten:
- herpes simplex
- het Epstein-Barr-virus (veroorzaakt klierkoorts)
- mazelen (virale infectieziekte met symptomen aan ogen en huid)
- virale hepatitis A
- virale hepatitis B
- virale hepatitis C
Genetische oorzaak
Bij 60% van de patiënten is auto-immune hepatitis geassocieerd met één van volgende genwijzigingen: HLA, DR3, DR52a loci, HLA- DRB1 * 0301 en HLA-DRB2 * 0401. Bij Aziaten is de aandoeningen geassocieerd met een mutatie van het gen HLA-DR4.
Symptomen van ziekte
Er zijn twee pieken in de klinische presentatie. De ziekte ontstaat vaak op jonge leeftijd, maar soms gebeurt de diagnose pas rond of na de menopauze.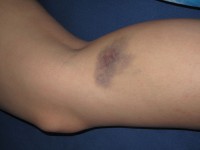 Bij auto-immune hepatitis ontstaan mogelijk kneuzingen / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)
Bij auto-immune hepatitis ontstaan mogelijk kneuzingen / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)In de tienerjaren en het begin van het tweede decennium presenteert de ziekte zich als een acute hepatitis (leverontsteking) met geelzucht. Bij deze patiënten treedt leverfalen op. Deze leeftijdsgroep heeft vaak klinische kenmerken van cirrose (littekenvorming van de lever) met hepatosplenomegalie (vergroting van de lever en vergroting van de milt), cutane striae (huidstriemen: rode en witte strepen op de huid), acne (huidaandoening met ontsteking van de talgklieren), hirsutisme (overtollige lichaamsbeharing van de vrouw), het uitblijven van de menstruatie, kneuzingen en soms ascites (vochtophoping in de buik). Een zieke patiënt vertoont mogelijk eveneens kenmerken van een auto-immuunziekte met koorts, migrerende polyartritis (zich verplaatsende ontsteking van meerdere gewrichten), glomerulonefritis (nierfilterontsteking: ontsteking van de vaatkluwens in de nierschors, vorm van een nierontsteking), pleuritis (borstvliesontsteking met pijn op de borst), pulmonale infiltratie (schade aan de longen) of longfibrose (littekenvorming in longen met kortademigheid). Voorts overlapt de ziekte met primaire biliaire cirrose en primaire scleroserende cholangitis (schade aan galwegen in de lever), die gelijktijdig bestaan of zich later ontwikkelen.
Rond of na de menopauze
In de peri- en postmenopauzale (vrouwen rond en na de menopauze) zijn patiënten mogelijk asymptomatisch of klagen ze van vermoeidheid, buikpijn of nagelafwijkingen. De arts ontdekt de ziekte dan door afwijkingen in de leverbiochemie of door tekenen van een chronische leverziekte bij een routineonderzoek. Ook krijgen patiënten rond of na de menopauze plots te maken met complicaties terwijl ze voorheen geen symptomen hadden. Deze omvatten bijvoorbeeld bloedingen uit slokdarmvarices (slokdarmspataders: verwijde bloedvaten in de slokdarm) en ascites.
Alarmsymptomen
Alarmsymptomen van auto-immuun hepatitis kunnen bestaan uit ernstige buikpijn, snel verergerende symptomen, en hoge koorts. Andere symptomen kunnen geelzucht, extreme vermoeidheid, en gewrichtspijn zijn. Deze symptomen kunnen wijzen op een acute verergering van de ziekte en vereisen onmiddellijke medische aandacht. Een uitgebreid bloedonderzoek is noodzakelijk / Bron: Frolicsomepl, Pixabay
Een uitgebreid bloedonderzoek is noodzakelijk / Bron: Frolicsomepl, PixabayDiagnose en onderzoeken
BloedonderzoekEen speciaal bloedonderzoek is nodig waarbij de arts de leverbiochemie test en hier afwijkende resultaten bekomt. Zo bemerkt hij bijvoorbeeld zeer hoge aminotransferasen, die niet verbeteren. Aminotransferasen zijn in cellen aanwezige enzymen die werkzaam zijn bij de omzetting van aminozuren door overdracht van aminogroepen. Deze enzymen bereiken een hoge concentratie in het serum bij het afsterven van leverweefsel. Verder onthult het bloedonderzoek een milde normochrome (vorm van bloedarmoede na een acute bloeding) normocytische (normaal van volume) anemie met trombocytopenie (verlaagd aantal bloedplaatjes) en leukopenie (verlaagd aantal witte bloedcellen). Deze bloedafwijkingen zijn zelfs aanwezig voor portaalhypertensie en splenomegalie (miltvergroting). De protrombinetijd (stollingstijd van het bloed) is tot slot vaak hoog.
Leverbiopsie
Een leverbiopsie toont de veranderingen van chronische hepatitis. Ongeveer één derde van de patiënten heeft cirrose bij de presentatie.
Behandeling met medicatie
De arts geeft dagelijks corticosteroïden (krachtige ontstekingsremmers), gevolgd door een langzame afname van de dosis, en vervolgens een onderhoudsdosis. Dit combineert hij soms met een ander immunosuppressivum (medicijn date het immuunsysteem onderdrukt) zoals azathioprine (Imuran). Andere medicijnen zijn soms nodig bij resistente gevallen.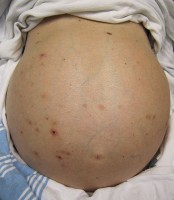 Ascites komt mogelijk voor / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)
Ascites komt mogelijk voor / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)Prognose van ontsteking van de lever
Effectiviteit van de behandelingBij auto-immune hepatitis (AIH) is de prognose sterk afhankelijk van de effectiviteit van de behandeling. Medicatie gericht op het onderdrukken van het immuunsysteem, zoals corticosteroïden en immunosuppressiva, veroorzaakt bij meer dan 80% van de patiënten een remissie. Hierdoor komt de ontsteking tot rust, wat het risico op verdere leverbeschadiging vermindert en de symptomen sterk vermindert. Ondanks de doeltreffendheid van deze therapie, blijft de aandoening chronisch, en veel patiënten moeten de medicatie levenslang innemen om een terugkeer van de ziekte te voorkomen.
Kans op terugval bij stoppen met behandeling
Het risico op terugval van de ziekte is aanzienlijk bij het onderbreken of stoppen van de medicatie, vooral bij patiënten die in het verleden levercirrose hebben ontwikkeld. Levercirrose verhoogt de kans op complicaties aanzienlijk wanneer de behandeling niet consistent wordt voortgezet. Patiënten die ooit cirrose hebben gehad, hebben daardoor een verhoogde kans op een ernstige terugval en verdere leverbeschadiging. Om deze reden wordt doorgaans geadviseerd om de behandeling levenslang te blijven volgen.
Levertransplantatie als laatste redmiddel
Indien medicatie niet in staat is de ontsteking onder controle te houden of bij patiënten met ernstige complicaties, kan een levertransplantatie noodzakelijk zijn. Hoewel een transplantatie in veel gevallen een levensreddende optie is, bestaat het risico dat de auto-immune hepatitis ook na de transplantatie terugkomt. Patiënten blijven onder strikt medisch toezicht en krijgen een aangepaste medicamenteuze behandeling om afstoting van de nieuwe lever te voorkomen en om een mogelijke heropflakkering van AIH te onderdrukken.
Levensverwachting en impact van cirrose
De levensverwachting voor patiënten met AIH is in veel gevallen normaal, op voorwaarde dat de aandoening tijdig wordt gediagnosticeerd en adequaat behandeld. Echter, bij patiënten die reeds levercirrose hebben ontwikkeld, is de prognose minder gunstig. Cirrose verhoogt het risico op complicaties zoals leverfalen en leverkanker, die de levensverwachting kunnen verkorten. Met een levenslange en correcte behandeling kan echter bij veel patiënten een goede kwaliteit van leven worden behouden.
Complicaties van auto-immune hepatitis
Levercirrose en leverfalenEen van de meest ernstige complicaties van auto-immune hepatitis is de ontwikkeling van levercirrose, een toestand waarin leverweefsel onomkeerbaar beschadigd raakt en vervangen wordt door littekenweefsel. Cirrose verstoort de normale leverfunctie, wat leidt tot leverfalen wanneer de ziekte niet onder controle wordt gehouden. Leverfalen kan levensbedreigend zijn en vereist vaak complexe medische zorg of zelfs een transplantatie als behandelingsoptie.
Bloedingen uit slokdarmspataderen
Door levercirrose kan de bloeddruk in de poortader stijgen, wat leidt tot portale hypertensie. Dit verhoogt de kans op het ontstaan van spataderen in de slokdarm, ook wel oesofageale varices genoemd. Deze spataderen kunnen gaan bloeden, wat een levensbedreigende situatie kan veroorzaken. De bloedingen moeten snel en effectief worden behandeld om ernstige gevolgen, zoals shock of overlijden, te voorkomen.
Ascites en infectierisico's
Ascites, de ophoping van vocht in de buikholte, komt vaak voor bij patiënten met gevorderde leverziekte. Dit vocht kan druk uitoefenen op de organen in de buik en ademhalingsproblemen veroorzaken. Bovendien verhoogt ascites het risico op spontane bacteriële peritonitis, een ernstige buikvliesontsteking die onmiddellijke medische interventie vereist. Regelmatige controle en behandeling van ascites zijn daarom essentieel bij patiënten met auto-immune hepatitis.
Leverkanker: een zeldzame complicatie
Hoewel leverkanker bij auto-immune hepatitis zelden voorkomt, blijft het een mogelijk risico, vooral bij patiënten met langdurige cirrose. Het risico is aanzienlijk lager dan bij leverziekten veroorzaakt door virale hepatitis, maar het blijft belangrijk om patiënten met cirrose regelmatig te controleren op tekenen van leverkanker. Vroege detectie kan bijdragen aan een betere prognose en biedt meer behandelopties.
Preventie
Vaccinaties en infectiepreventieHoewel specifieke preventieve maatregelen voor auto-immune hepatitis beperkt zijn, kunnen bepaalde stappen bijdragen aan het beschermen van de lever. Vaccinaties tegen virale hepatitis B en C zijn belangrijk omdat infecties met deze virussen de lever kunnen belasten en het risico op complicaties kunnen verhogen bij patiënten die al AIH hebben. Vermijden van blootstelling aan bekende hepatotoxische stoffen, zoals bepaalde medicijnen en alcohol, kan ook bijdragen aan het behouden van een gezonde leverfunctie.
Regelmatige medische controles en vroege opsporing
Voor patiënten met een bekende aanleg of familiegeschiedenis van auto-immuunziekten is regelmatige medische opvolging cruciaal. Vroege opsporing van leverproblemen door periodieke leverfunctietests kan helpen om AIH in een vroeg stadium te diagnosticeren, waardoor tijdige behandeling mogelijk wordt. Multidisciplinaire zorg met regelmatige controles kan complicaties van AIH verminderen en bijdragen aan een betere lange termijnprognose.