Basaalcelcarcinoom: Langzaam groeiende vorm van huidkanker
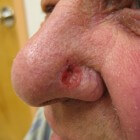 Basaalcelcarcinoom is de meest voorkomende vorm van huidkanker. Het ontstaat door een abnormale, ongecontroleerde groei van basale cellen in de diepste laag van de epidermis (de buitenste huidlaag). Basaalcelcarcinoom kan eruitzien als open zweren, rode vlekken, roze gezwellen, glanzende hobbels of littekens. Dit type kanker zaait bijna nooit uit, maar kan wel ernstige lokale schade veroorzaken. De vooruitzichten voor de meeste patiënten zijn goed, vooral als de aandoening tijdig wordt gediagnosticeerd en behandeld.
Basaalcelcarcinoom is de meest voorkomende vorm van huidkanker. Het ontstaat door een abnormale, ongecontroleerde groei van basale cellen in de diepste laag van de epidermis (de buitenste huidlaag). Basaalcelcarcinoom kan eruitzien als open zweren, rode vlekken, roze gezwellen, glanzende hobbels of littekens. Dit type kanker zaait bijna nooit uit, maar kan wel ernstige lokale schade veroorzaken. De vooruitzichten voor de meeste patiënten zijn goed, vooral als de aandoening tijdig wordt gediagnosticeerd en behandeld.- Synoniemen basaalcelcarcinoom
- Epidemiologie
- Mechanisme
- Oorzaken: Blootstelling aan zonlicht
- Risicofactoren
- Risicogroepen
- Symptomen: Langzaam groeiende knobbel, vlek of zweer
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling
- Prognose
- Complicaties
- Preventie: Zonnebrandcrème toepassen en huidarts bezoeken
- Praktische tips voor het omgaan met basaalcelcarcinoom
- Begrijp je behandelplan
- Zorg goed voor je huid
- Vermijd overmatige blootstelling aan de zon
- Voorkom infecties na de behandeling
- Controleer regelmatig op nieuwe huidproblemen
- Stel een goede nazorgregeling op
- Misvattingen rond basaalcelcarcinoom
- Basaalcelcarcinoom is ongevaarlijk
- Basaalcelcarcinoom komt alleen voor bij ouderen
- Basaalcelcarcinoom is altijd zichtbaar op de huid
- Basaalcelcarcinoom kan vanzelf verdwijnen
- Basaalcelcarcinoom komt alleen voor bij mensen met een lichte huid
- Basaalcelcarcinoom komt alleen voor bij mensen die veel in de zon zijn geweest
- Basaalcelcarcinoom kan niet uitzaaien
- Basaalcelcarcinoom is hetzelfde als andere vormen van huidkanker
Synoniemen basaalcelcarcinoom
Een basaalcelcarcinoom (BCC) staat ook bekend onder verschillende synoniemen en afkortingen:- Basaalcarcinoom
- Basaalcel NMSC (Non-Melanoma Skin Cancer)
- Basaalcel epithelioom
- Basaalcelkanker
- Basalioom
- Basocellulair carcinoom (kanker op huid, in slijmvliezen en in organen)
- Knaagdierzweer
Epidemiologie
Basaalcelcarcinoom (BCC) is de meest voorkomende vorm van huidkanker wereldwijd. De incidentie van BCC neemt toe, vooral in ontwikkelde landen, en wordt vaak geassocieerd met een hoge blootstelling aan ultraviolet (UV) licht. Het komt het vaakst voor bij oudere volwassenen, maar het kan op elke leeftijd voorkomen, vooral bij mensen met een verhoogd risico door genetische of omgevingsfactoren. BCC is goed voor ongeveer 80% van de gevallen van huidkanker, maar het metastaseert zelden, wat betekent dat het in de meeste gevallen lokaal blijft.Incidentie in verschillende leeftijdsgroepen
BCC wordt vaak waargenomen bij ouderen, met een piekincidentie na de leeftijd van 60 jaar. Dit komt doordat de cumulatieve blootstelling aan UV-straling gedurende het leven het risico op het ontwikkelen van deze vorm van huidkanker vergroot. Desondanks komt BCC ook steeds vaker voor bij jongere volwassenen, vooral bij degenen die in hun jeugd langdurig zijn blootgesteld aan zonlicht.
Regionale verschillen in incidentie
De incidentie van basaalcelcarcinoom varieert wereldwijd, afhankelijk van de mate van zonblootstelling in verschillende regio's. In landen met een hoog aantal zonuren, zoals Australië, de VS en Zuid-Europa, is de incidentie van BCC hoger. In noordelijke landen is het aantal gevallen van BCC lager, maar er is nog steeds een stijging te zien, vooral door de toename van zonverzorgingsgedrag en vakantiegedrag in zonnigere landen.
Geslachtsverschillen
BCC komt vaker voor bij mannen dan bij vrouwen, hoewel de kloof kleiner wordt naarmate vrouwen meer blootstelling aan zonlicht ervaren, zoals het geval is bij vrouwen die veel tijd buitenshuis doorbrengen. Bij oudere vrouwen komt BCC bijna even vaak voor als bij mannen.
Mechanisme
Basaalcelcarcinoom ontstaat uit de basale cellen van de epidermis, de diepste laag van de huid. De ontwikkeling van BCC wordt grotendeels beïnvloed door genetische veranderingen en omgevingsfactoren, vooral UV-straling, die DNA-schade kan veroorzaken in de huidcellen. Dit mechanisme leidt tot een ongecontroleerde celdeling, wat resulteert in de vorming van tumoren.Genetische veranderingen en signaleringsroutes
De ontwikkeling van BCC is vaak gerelateerd aan mutaties in de hedgehog (HH) signaalroute, een belangrijke groeiregelingsroute in de cellen. Veranderingen in genen die betrokken zijn bij deze route, zoals PTCH1 en SMO, kunnen de normale controle van celgroei verstoren, wat bijdraagt aan de ongecontroleerde groei van basale cellen. Deze genetische mutaties kunnen ook erfelijk zijn, wat het risico verhoogt voor bepaalde patiënten.
Invloed van UV-straling
UV-straling, met name UVB-straling, veroorzaakt DNA-schade die leidt tot mutaties in de huidcellen. Bij herhaalde blootstelling aan zonlicht wordt het immuunsysteem verzwakt, waardoor kankercellen zich gemakkelijker kunnen ontwikkelen. UV-straling beïnvloedt de keratinocyten in de huid, wat kan leiden tot de oncogene veranderingen die de vorming van BCC stimuleren.
Andere omgevingsfactoren
Naast UV-straling kunnen andere omgevingsfactoren zoals blootstelling aan chemische stoffen, ioniserende straling, of infecties zoals het humaan papillomavirus (HPV) bijdragen aan het ontstaan van BCC. Langdurige blootstelling aan bepaalde chemische stoffen, zoals arsenicum, verhoogt het risico op huidkanker.
Oorzaken: Blootstelling aan zonlicht
De epidermis is de buitenste huidlaag, terwijl de basale cellen zich in de diepste laag bevinden. Basaalcelcarcinoom ontstaat door ongecontroleerde groei van deze cellen. De meeste basaalcelcarcinomen verschijnen op huid die regelmatig is blootgesteld aan zonlicht of andere UV-stralen. Ook een basaalcelcarcinoom op het ooglid kan optreden door zonblootstelling.Risicofactoren
Bepaalde omstandigheden verhogen het risico op het ontwikkelen van basaalcelcarcinoom, zoals:- Langdurige blootstelling aan schadelijke UV-stralen van de zon, bijvoorbeeld door buitenshuis werk
- Familiegeschiedenis van huidkanker
- Overmatige blootstelling aan röntgenstralen of andere vormen van straling
- Ernstige zonnebrand op jonge leeftijd
- Veel moedervlekken
- Blauwe, groene of grijze ogen
- Blond of rood haar
- Lichtgekleurde huid of sproeten
Risicogroepen
Basaalcelcarcinoom komt vaker voor bij bepaalde risicogroepen, waaronder mensen met een lichte huid, ouderen, en degenen die overmatig worden blootgesteld aan zonlicht. Er zijn ook erfelijke factoren die het risico op het ontwikkelen van BCC beïnvloeden.Ouderen
De prevalentie van BCC neemt toe met de leeftijd. Ouderen hebben vaak een grotere cumulatieve blootstelling aan zonlicht, wat het risico verhoogt op het ontwikkelen van huidkanker. Dit komt doordat de schade van UV-straling zich vaak pas op latere leeftijd uit in de vorm van tumoren.
Mensen met een lichte huid
Mensen met een lichte huid, die vaak gemakkelijk verbranden en moeilijk in de zon bruinen, lopen een hoger risico op het ontwikkelen van BCC. Deze groep heeft minder melanine, wat hen minder beschermt tegen de schadelijke effecten van UV-straling. Het risico is hoger voor diegenen die gedurende hun leven herhaaldelijk onbeschermd aan zonlicht zijn blootgesteld.
Erfelijke factoren
Er zijn erfelijke syndromen die het risico op BCC verhogen, zoals het Gorlin-Goltz syndroom (ook wel het nevoid basaalcelcarcinoom syndroom genoemd). Personen met dit syndroom hebben meerdere BCC's en zijn vatbaarder voor huidkanker op jongere leeftijd. Dit syndroom is te wijten aan mutaties in het PTCH1-gen, dat een rol speelt in de hedgehog-signaleringsroute.
Immuungecompromitteerde patiënten
Patiënten met een verzwakt immuunsysteem, bijvoorbeeld als gevolg van immuunsuppressieve therapieën na orgaantransplantaties, hebben een verhoogd risico op BCC. Het verzwakte immuunsysteem kan de tumorcellen niet effectief bestrijden, wat het ontstaan en de groei van huidkanker bevordert.
Symptomen: Langzaam groeiende knobbel, vlek of zweer
Basaalcelcarcinoom groeit langzaam en kan vaak pijnloos zijn. De symptomen kunnen sterk variëren. Veel voorkomende tekenen zijn onder meer:Open wond
Een open wond die langdurig bloedt, afscheidt of korstvorming vertoont, kan verdacht zijn. Deze wondjes kunnen herhaaldelijk bloeden voordat ze genezen.
Zweer
Een huidzweer kan verschijnen als een verzonken plek met onregelmatige bloedvaten eromheen. Een aanhoudende, niet-genezende zweer is vaak een teken van basaalcelcarcinoom.
Vlek
Een roodachtige vlek of geïrriteerd gebied op het gezicht, de borst, de schouders, de armen of de benen kan ook een symptoom zijn. Deze gebieden kunnen jeuken of pijn doen, en soms verschijnen er witte vlekken die op littekens lijken.
Bult of knobbel
Sommige patiënten ervaren een glanzende, parelwitte of heldere bult die vaak roze, rood of wit is, maar ook een bruine of zwarte tint kan hebben. Bij sommige mensen kan een licht verheven vlek met een korstige inkeping in het midden ontstaan.
Alarmsymptomen
Basaalcelcarcinoom heeft vaak kenmerkende symptomen die kunnen helpen bij de vroege detectie van de aandoening. Deze symptomen zijn vaak langzaam progressief en kunnen eenvoudig worden verward met andere huidaandoeningen, waardoor het belangrijk is om alert te zijn op bepaalde tekenen.Verandering in huidaanzicht
Een van de meest voorkomende symptomen van BCC is een verandering in de huid, zoals de ontwikkeling van een glanzende, parelwitte knobbel of een roodbruine plek. Het kan ook verschijnen als een zweertje dat niet geneest, met een opstaande rand. De symptomen beginnen vaak klein en groeien langzaam in omvang.
Bloeding of korstvorming
BCC kan ook gepaard gaan met bloeden of korstvorming, vooral als de tumor wordt aangetast door trauma of wrijving. Dit kan een aanwijzing zijn dat de tumor dieper in de huid doordringt.
Pijn of gevoeligheid
In sommige gevallen kan een basaalcelcarcinoom zich presenteren met pijn of gevoeligheid, hoewel dit symptoom minder vaak voorkomt. Als het tumorweefsel zich dieper in de huid ontwikkelt, kan het gevoeliger worden voor aanraking.
Onbehandelde letsels
Als BCC niet wordt behandeld, kan het zich uitbreiden en schade aan omliggende weefsels veroorzaken, wat kan leiden tot ernstigere symptomen zoals het verlies van huidstructuren of de verspreiding naar diepere weefsels.
Diagnose en onderzoeken
Lichamelijk onderzoekDe arts beoordeelt de grootte, vorm, kleur en textuur van verdachte huidgebieden. Hij vraagt ook naar de blootstelling aan zonlicht, het gebruik van zonnebrandcrème, zonnebanken en eventuele ongewone huidveranderingen die niet genezen (slechte wondgenezing).
Diagnostisch onderzoek
Om de diagnose te bevestigen, wordt meestal een stukje huid verwijderd (huidbiopsie) en onder een microscoop onderzocht. Dit helpt bij het bevestigen van basaalcelcarcinoom of andere huidkankertypes.
Behandeling
De behandeling van basaalcelcarcinoom hangt af van de grootte, diepte, locatie van de tumor en de algehele gezondheid van de patiënt. In een vroeg stadium is de kanker vaak goed te behandelen. Naarmate de tumor groter wordt, kan de behandeling complexer worden. Mogelijke behandelingen zijn:Bestraling
Als chirurgie niet mogelijk is, kan radiotherapie worden toegepast om de kankercellen te bestralen.
Chemotherapie
Chemotherapie wordt toegepast als het basaalcelcarcinoom is uitgezaaid of niet kan worden geopereerd.
Cryochirurgie
Bij cryochirurgie worden de kankercellen bevroren en vernietigd. Deze techniek is geschikt voor oppervlakkige tumoren.
Curettage en electrodessicatie
Bij deze methode worden de kankercellen weggeschraapt en de resterende cellen worden met elektriciteit vernietigd. Dit wordt vaak gebruikt bij vroege, oppervlakkige tumoren.
Excisie
Hierbij verwijdert de arts de tumor en sluit de huid met hechtingen.
Fotodynamische therapie
Fotodynamische therapie maakt gebruik van licht om kankercellen te vernietigen en is geschikt voor oppervlakkige tumoren.
Medicatie
Topische crèmes kunnen worden voorgeschreven voor vroege of oppervlakkige tumoren.
Mohs-chirurgie
Bij Mohs-chirurgie wordt huidlaag voor huidlaag verwijderd en onder de microscoop onderzocht totdat alle kankercellen zijn verwijderd. Dit wordt vaak toegepast bij tumoren op de neus, oren en andere gevoelige gebieden van het gezicht.
Prognose
De meeste patiënten met basaalcelcarcinoom herstellen uitstekend als de kanker vroeg wordt ontdekt en behandeld. Het risico op terugkeer is aanwezig, maar de kans op een goede genezing is groot. Het litteken dat achterblijft, is vaak cosmetisch aanvaardbaar.Complicaties
Basaalcelcarcinoom zaait zelden uit, maar als het niet behandeld wordt, kan de kanker zich verspreiden naar nabijgelegen weefsels en botten, wat het uiterlijk van de huid beïnvloedt.Preventie: Zonnebrandcrème toepassen en huidarts bezoeken
Huidarts bezoekenMensen boven de veertig jaar wordt geadviseerd jaarlijks een huidarts te bezoeken voor een huidcontrole. Personen tussen de twintig en veertig jaar kunnen elke drie jaar een huidcontrole ondergaan. Het is ook belangrijk om maandelijks zelf de huid te controleren.
 Bescherming tegen de zon is essentieel / Bron: Dimitrisvetsikas1969, Pixabay
Bescherming tegen de zon is essentieel / Bron: Dimitrisvetsikas1969, PixabayBeperk blootstelling aan zonlicht, wat een risicofactor is voor basaalcelcarcinoom. Gebruik altijd zonnebrandcrème met een SPF van minimaal 30, die waterbestendig is en zowel UVA- als UVB-stralen blokkeert. Breng de zonnebrandcrème minstens een half uur voor blootstelling aan zonlicht aan en herhaal dit na zwemmen of zweten. Dit geldt ook voor winter- en bewolkte dagen. Breng royaal aan, vooral op oren en voeten.
Andere maatregelen
- Draag beschermende kleding zoals een hoed met een brede rand, een T-shirt met lange mouwen, een lange rok of broek.
- Vermijd het gebruik van zonnebanken, die net zo schadelijk kunnen zijn als langdurige blootstelling aan de zon.
- Beperk blootstelling op grote hoogte, waar de huid sneller verbrandt.
- Vermijd oppervlakken die licht weerkaatsen, zoals water, zand, beton en witgeschilderde oppervlakken.
- Vermijd blootstelling aan UV-licht tijdens de piekuren, meestal tussen 10:00 en 16:00 uur.
Praktische tips voor het omgaan met basaalcelcarcinoom
Basaalcelcarcinoom is een type huidkanker dat vaak voorkomt en meestal zich manifesteert op de huid die blootgesteld is aan de zon. Hoewel het over het algemeen niet snel uitzaait, is het belangrijk om het goed op te volgen en te behandelen om verdere schade aan de huid te voorkomen. Hier zijn enkele praktische tips voor het omgaan met basaalcelcarcinoom, zowel voor de patiënt als diens omgeving.Begrijp je behandelplan
Wanneer je de diagnose basaalcelcarcinoom hebt gekregen, zal je arts een behandelplan opstellen dat specifiek gericht is op jouw situatie. De behandeling kan variëren van chirurgische verwijdering tot minder ingrijpende behandelingen zoals cryotherapie of fotodynamische therapie. Het is belangrijk om goed te begrijpen welke behandelingsopties voor jou beschikbaar zijn en wat de voordelen en mogelijke bijwerkingen zijn. Stel altijd vragen aan je arts over de voortgang en eventuele zorgen die je hebt. Als je twijfelt over de aanbevolen behandeling, kan het nuttig zijn om een second opinion aan te vragen.Zorg goed voor je huid
Nadat een basaalcelcarcinoom is verwijderd, is het belangrijk om goed voor je huid te zorgen om littekens te minimaliseren en herhaling van het probleem te voorkomen. Bescherm je huid tegen de zon door zonnebrandcrème met een hoge beschermingsfactor te gebruiken, en draag beschermende kleding zoals hoeden en lange mouwen wanneer je buiten bent. Dit kan helpen om verdere schade aan je huid te voorkomen. Ook is het belangrijk om je huid regelmatig te controleren op nieuwe plekjes of veranderingen, zodat je snel kunt reageren als er een nieuw basaalcelcarcinoom ontstaat. Huidziekten kunnen helpen om te begrijpen wat je moet zoeken tijdens zelfonderzoeken.Vermijd overmatige blootstelling aan de zon
Basaalcelcarcinoom wordt vaak geassocieerd met overmatige blootstelling aan de zon, vooral bij mensen die vaak in de zon zitten of werken zonder bescherming. Het is cruciaal om je zonblootstelling te beperken, vooral tijdens de uren dat de zon het sterkst is, meestal tussen 10.00 uur en 16.00 uur. Zoek schaduw wanneer mogelijk en zorg ervoor dat je altijd zonnebrandcrème aanbrengt als je buiten bent. Herhaal het aanbrengen van zonnebrandcrème om de paar uur, en overweeg het dragen van een zonnebril om je ogen te beschermen tegen schadelijke UV-stralen. Dit helpt ook om huidziekten die door zonbeschadiging kunnen ontstaan te voorkomen.Voorkom infecties na de behandeling
Na de behandeling van een basaalcelcarcinoom is het belangrijk om de wond goed schoon te houden om infecties te voorkomen. Volg de instructies van je arts zorgvuldig op voor wondverzorging. Dit kan het reinigen van de wond met milde zeep en water omvatten en het aanbrengen van een steriele pleister om vuil en bacteriën buiten te houden. Als je merkt dat de wond tekenen van infectie vertoont, zoals roodheid, zwelling of afscheiding, neem dan onmiddellijk contact op met je arts. Het vermijden van huidinfecties is essentieel voor een snel herstel.Controleer regelmatig op nieuwe huidproblemen
Basaalcelcarcinoom komt vaak terug, vooral als de huid langdurig aan de zon is blootgesteld. Het is daarom belangrijk om regelmatig je huid te controleren op veranderingen, zoals nieuwe bultjes, plekken of zweren die niet genezen. Als je een verdacht plekje opmerkt, raadpleeg dan je arts voor een grondig onderzoek. Vroegtijdige detectie is essentieel om een snelle behandeling mogelijk te maken, wat de kans op complicaties en herhaling vermindert. Het is ook belangrijk om je huidziekten te monitoren om mogelijke terugkeer van basaalcelcarcinoom vroegtijdig te herkennen.Stel een goede nazorgregeling op
Na de behandeling van basaalcelcarcinoom kan je arts controleafspraken met je inplannen om te controleren of de huid zich goed herstelt en om eventuele nieuwe problemen vroegtijdig op te sporen. Het is belangrijk om deze controleafspraken niet te missen, aangezien regelmatige follow-up helpt om verdere problemen snel te identificeren en te behandelen. Dit is een belangrijk onderdeel van de behandeling van huidziekten.Met deze praktische tips kun je effectief omgaan met basaalcelcarcinoom, zowel tijdens de behandeling als in je dagelijkse leven. Het belangrijkste is om goed voor je huid te zorgen, bescherming tegen de zon te zoeken, en regelmatig controles uit te voeren om eventuele problemen vroegtijdig te herkennen.