Pijn in de bovenbuik: symptomen, oorzaak en behandeling
Pijn in de bovenbuik of bovenbuikpijn is pijn die wordt ervaren in de slokdarm of maag. Er zijn veel mogelijke oorzaken van pijn in de bovenbuik. Deze pijn varieert in ernst, frequentie en aard. Pijn in de bovenbuik kan ervaren worden als zeurend, stekend of doffe pijn. De pijn kan komen en gaan. Je kunt tijdelijk last hebben van pijn in de bovenbuik, maar het is ook mogelijk dat je zeer vaak last hebt van deze pijn waardoor het je leven danig kan verstoren. Je huisarts kan de juiste diagnose stellen en een behandelplan opstellen om de pijn het hoofd te bieden. In geval bovenbuikpijn aanhoudt, erger wordt of gepaard gaat met ernstige klachten, zoals hoge koorts, is het raadzaam om een arts in te schakelen.- Pijn in de bovenbuik
- Oorzaak van pijn in de bovenbuik
- Oorzaken van pijn boven de maagstreek
- Bijkomende symptomen
- Spijsverteringsprobleem
- Andere oorzaak
- Alarmsymptomen
- Virale gastro-enteritis (buikgriep)
- Voedselvergiftiging
- Alvleesklieraandoeningen
- Alvleesklierontsteking
- Alvleesklierkanker
- Appendicitis (blindedarmontsteking)
- Maagaandoeningen
- Maagslijmvliesontsteking
- Maagzweer
- Galblaasaandoeningen
- Galblaasontsteking
- Galstenen
- Galblaaskanker
- Leveraandoeningen
- Hepatitis B
- Leververvetting
- Slokdarmontsteking door terugvloeiing van maagzuur
- Pijn in de bovenbuik door een longembolie
- Onderzoek en diagnose
- Anamnese
- Fysiek onderzoek
- Bloedonderzoek
- Urine- en ontlastingsonderzoek
- Beeldvormend onderzoek
- Endoscopie
- Specifieke tests
- Behandeling van pijn in de bovenbuik
- Zelfzorg
- Medische behandeling
- Prognose
- Complicaties
- Preventie van pijn in de bovenbuik
 Maag / Bron: Nerthuz/Shutterstock.com
Maag / Bron: Nerthuz/Shutterstock.comPijn in de bovenbuik
Maagpijn is een van de meest voorkomende redenen waarom mensen hun huisarts bezoeken. Pijn in de bovenbuik kan een direct gevolg zijn van een maagaandoening, of het kan een symptoom zijn van een probleem in een ander orgaan in het lichaam. Het is belangrijk om goed op de pijn te letten om te erachter te komen waar en wanneer het optreedt en zo mogelijk de onderliggende oorzaak te begrijpen. Is er bijvoorbeeld sprake van pijn in de bovenbuik (na een maaltijd, wanneer je honger hebt, etc.), de frequentie, intensiteit en andere symptomen die gepaard kunnen gaan met pijn in de bovenbuik.Oorzaak van pijn in de bovenbuik
Veel voorkomende oorzaken van pijn in de bovenbuik kunnen voortkomen uit problemen in de galblaas of de lever, zoals galstenen, leverontsteking (hepatitis) of een leverabces. Gegeneraliseerde pijn in de bovenbuik kan een gevolg zijn van een ontsteking of infectie. Als de pijn afkomstig is van de maag of slokdarm, kan dit te wijten zijn aan zuurbranden, gastro-oesofageale refluxziekte (GORZ) of een middenrifbreuk (waarbij de opening tussen borst- en buikholte wat wijder is dan normaal). Maagslijmvliesontsteking (gastritis) is een ontsteking van het slijmvlies aan de binnenkant van de maag en kan ook leiden tot bovenbuikpijn. Gastritis is vaak te wijten aan virussen of bacteriën. Ten slotte kunnen maagzweren en voedselallergieën of voedselintoleranties ook leiden tot pijn in de bovenbuik.Oorzaken van pijn boven de maagstreek
Je kunt last hebben van buikpijn in het midden van de buik, boven de maagstreek. Oorzaken voor buikpijn in deze streek komen redelijk overeen met pijn in de bovenbuik, met een paar toevoegingen:- Gastroparese, een vertraagde maaglediging door beschadigde zenuwen, hormonale aandoeningen, psychologische redenen, enz.;
- Maagzweer - een open wond langs de maagwand of de twaalfvingerige darm;
- Maagkanker
- Alvleesklieraandoeningen: alvleesklierontsteking (pancreatitis) of alvleesklierkanker;
- Spierscheur: een scheurtje in een spier van de maagregio;
- Maagbreuk (hiatus hernia) of middenrifhernia;
- Ruggenmergaandoeningen: hernia, gebroken wervel;
- Aneurysma (verwijding) van de abdominale aorta: een verwijding van de aorta dat anderhalf keer de normale diameter heeft;
- Hartaanval;
- Lymfoom (lymfeklierkanker).
 Misselijk / Bron: Istock.com/CentralITAlliance
Misselijk / Bron: Istock.com/CentralITAllianceBijkomende symptomen
Spijsverteringsprobleem
Symptomen die gepaard kunnen gaan met pijn in de bovenbuik als gevolg van een spijsverteringsprobleem zijn onder meer:- Buikkrampen;
- Opgeblazen gevoel;
- Boeren en openspringen;
- Bloed bij de ontlasting of bloederige diarree;
- Veranderingen in stoelgang;
- Obstipatie;
- Diarree;
- Winderigheid;
- Dyspepsie;
- Misselijkheid zonder braken / misselijkheid na het eten.
Andere oorzaak
Als de pijn in de bovenbuik te wijten is aan een andere aandoening, kunnen de volgende symptomen optreden:- Pijn in het lichaam;
- Hoesten;
- Vergrote lever;
- Gezwollen lymfeklieren;
- Koorts;
- Algehele malaise;
- Spiertrekkingen;
- Pijn, gevoelloosheid of tintelingen;
- Huiduitslag;
- Onverklaarbaar gewichtsverlies.
 Pijn op de borst / Bron: InesBazdar/Shutterstock.com
Pijn op de borst / Bron: InesBazdar/Shutterstock.comAlarmsymptomen
Symptomen die worden geassocieerd met potentieel ernstige aandoeningen zijn, waarbij direct medische hulp nodig is, zijn:- Verandering in bewustzijn of alertheid;
- Pijn op de borst, beklemmend gevoel op de borst;
- Hoge koorts;
- Hartkloppingen;
- Niet kunnen poepen;
- Snelle hartslag
- Ademhalingsproblemen, zoals kortademigheid, snelle ademhaling;
- Ernstige en scherpe buikpijn;
- Trauma aan de buik;
- Bloed braken, rectaal bloedverlies of bloedontlasting.
Virale gastro-enteritis (buikgriep)
Gastro-enteritis wordt vaak veroorzaakt door een virus en in sommige gevallen door een bacterie of parasiet. Virale gastro-enteritis is een is een ontsteking van het maag-darmkanaal door een virus, die vooral wordt gekenmerkt door braken en diarree. Het staat ook bekend als buikgriep. Virussen zijn de belangrijkste oorzaak van gastro-enteritis. Ze infecteren de enterocyten, een cel in de dunne darm en om deze cel ligt het epitheelweefsel. Het resultaat is het uittreden van vocht en zouten in het darmlumen en soms verergert de malabsorptie van koolhydraten de symptomen door een verminderde resorptie van water en elektrolyten (osmotische diarree). Er is sprake van een waterige diarree. Dysenterie (een zware vorm van diarree) met witte en rode bloedcellen of bijmenging van volledig bloed in de ontlasting is zeldzaam. Vier categorieën virussen veroorzaken de meeste gastro-enteritis: norovirus en rotavirus veroorzaken de meerderheid van virale gastro-enteritis, gevolgd door astrovirus en enteric adenovirus.Symptomen
Ofschoon het meestal buikgriep wordt genoemd, is gastro-enteritis niet hetzelfde als griep. Griep of influenza is een ziekte waarbij het slijmvlies in de luchtwegen ontstoken is. Buikgriep daarentegen treft de darmen en veroorzaakt symptomen, zoals:
- waterige, meestal niet-bloederige diarree (bloederige diarree wijst meestal op een andere, ernstigere infectie)
- buikkrampen en buikpijn / pijn in de onderbuik en/of bovenbuik
- misselijkheid, braken of beide
- incidentele spierpijn of hoofdpijn
- lichte koorts
Oorzaken
Virale gastro-enteritis of buikgriep krijg je door virussen die via de mond in je maag en darmen komen. Een aantal virussen kan gastro-enteritis veroorzaken, waaronder het norovirus of het rotavirus.
Behandeling
Er is vaak geen specifieke medische behandeling voor virale buikgriep. Antibiotica zijn bedoeld tegen bacteriën en werken derhalve niet tegen virussen. De behandeling van buikgriep bestaat in eerste instantie uit zelfzorgmaatregelen en huismiddeltjes. Het is daarbij zeer belangrijk om veel te drinken teneinde uitdroging te voorkomen, wat vooral (snel) optreedt bij baby’s, ouderen en personen met een verzwakt immuunsysteem.
Voedselvergiftiging
OorzakenEen voedselvergiftiging is een onaangename ziekte die regelmatig voorkom en het ontstaat meestal door eten dat besmet is met giftige stoffen die bacteriën of schimmels erin aanmaken.
Symptomen
De eerste tekenen van voedselvergiftiging, zoals misselijkheid, braken, buikkrampen en mogelijk diarree, steken vaak snel de kop op. Dit gebeurt meestal binnen een paar uur nadat het gif het lichaam binnenkomt. Maar de symptomen verdwijnen snel daarna, vaak binnen een paar uur tot dagen. Dan raakt het lichaam weer van de gifstoffen af. De symptomen kunnen echter heel anders zijn, afhankelijk van het oorzakelijke toxine of pathogeen.
Behandeling
Afhankelijk van hoe ernstig het braken of de diarree is, kan het lichaam veel vocht en zouten verliezen. Drink daarom voldoende, bijvoorbeeld gezoete thee. Een peciale elektrolytoplossing (ORS) wordt gebruikt om het verlies aan water, suikers en zouten aan te vullen. Baby's, zuigelingen, ouderen en mensen met een verzwakt immuunsysteem kunnen vatbaarder zijn voor door voedsel overgedragen ziekten. Daarom wordt een bezoek aan een arts geadviseerd. Zelfs als de symptomen langer dan drie dagen aanhouden, of als de klachten gepaard gaan met koorts of bloederige diarree, ie een bezoek aan de arts zeker nodig. Voorzichtigheid is ook geboden in geval je zwanger bent.
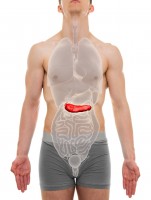 Ligging van de alvleesklier / Bron: Decade3d/Shutterstock.com
Ligging van de alvleesklier / Bron: Decade3d/Shutterstock.comAlvleesklieraandoeningen
Pijn in de bovenbuik kan komen door alvleesklieraandoeningen. Je alvleesklier maakt enzymen vrij die de spijsvertering bevorderen en hormonen die je bloedsuiker helpen beheersen.Alvleesklierontsteking
Alvleesklierontsteking (pancreatitis) duidt op een ontsteking van de alvleesklier of pancreas.Symptomen
Vaak vangt de pijn plotseling aan in het midden van de bovenbuik, onder het borstbeen. Slechts sporadisch wordt de pijn eerst gevoeld in de onderbuik. Het zal geleidelijk intenser worden totdat het een constant aanwezige pijn is. De pijn kan verder toenemen en steeds heftiger worden. Het verspreidt zich ook in ongeveer de helft van de gevallen naar de achterzijde en eten kan de pijn doen verergeren. Een ontsteking van de alvleesklier die wordt veroorzaakt door galstenen, ontwikkelt zich in rap tempo. Wanneer alcohol de boosdoener is, ontwikkelen de symptomen zich gedurende een aantal dagen en dus langzamer. Voorover leunen of een foetuspositie aannemen (opkrullen) kan de pijn enigszins temperen.
De volgende symptomen kunnen ook aanwezig zijn:
- braken
- misselijkheid
- diarree
 Flauwvallen / Bron: Andrey_Popov/Shutterstock.com
Flauwvallen / Bron: Andrey_Popov/Shutterstock.com - verlies van eetlust
- snelle pols
- pijn bij hoesten, krachtige bewegingen en diepe ademhaling
- gevoeligheid wanneer de buik wordt aangeraakt
- koorts
- geelzucht (de huid en het oogwit worden geel)
- pijn kan niet worden verlicht, zelfs niet met sterke pijnstillers
- de bloeddruk kan dalen of stijgen, maar deze zal dalen wanneer je staat, wat soms tot flauwvallen kan leiden
Oorzaken
In Nederland zijn de twee meest voorkomende oorzaken van acute ontsteking van de alvleesklier:
- Alcoholconsumptie: het optreden van acute pancreatitis hangt niet noodzakelijkerwijs af van de hoeveelheid alcohol. Bij sommige mensen veroorzaken zelfs relatief kleine hoeveelheden een ontsteking.
- Ziekten van de galwegen: een galsteen kan tegelijkertijd de galwegen als de alvleesklier blokkeren. De gal hoopt zich hierdoor op en de alvleesklier raakt ontstoken, omdat het spijsverteringssap niet kan weglopen.
Bacteriële infecties die kunnen leiden tot acute pancreatitis zijn onder meer Salmonellose, een soort voedselvergiftiging veroorzaakt door de bacterie Salmonella of de veteranenziekte, een infectie veroorzaakt door de bacterie Legionella pneumophila die wordt aangetroffen in sanitair, douchekoppen en wateropslagtanks. Acute pancreatitis kan ook worden veroorzaakt door bepaalde virussen, zoals hepatitis B, bof, coxsackievirus, cytomegalovirus en varicella-zoster-virus.
Zeldzamere uitlokkers van acute pancreatitis zijn:
- Bepaalde medicijnen, bijvoorbeeld diuretica, ACE-remmers, vetzuren, sommige antibiotica, cytostatica (chemotherapie) en analgetica (pijnstillers).
- Aandoeningen van het vetmetabolisme (verhoogde triglyceriden).
- Een overactieve bijschildklier.
- Een infectie met virussen (bijvoorbeeld bof), bacteriën (bijvoorbeeld salmonella) of worminfecties.
- Mechanische obstakels in het uitscheidingskanaal van de alvleesklier (zoals tumoren).
- Veranderingen in erfelijke factoren (bijvoorbeeld erfelijke pancreatitis, cystische fibrose, zelden pancreas divisum (de meest frequente anatomische variant van het menselijk pancreas).
- Verwondingen als een klap.
 Roken is een risicofactor voor acute pancreatitis / Bron: WerbeFabrik, Pixabay
Roken is een risicofactor voor acute pancreatitis / Bron: WerbeFabrik, PixabayBehandeling
Behandeling voor acute of chronische pancreatitis kan bestaan uit:
- een ziekenhuisopname om uitdroging te behandelen met intraveneuze vloeistoffen en, als je ze kunt doorslikken, vloeistoffen via de mond
- pijnstillers en antibiotica via de mond of via een infuus als je een infectie in je alvleesklier hebt
- een vetarm dieet, of voeding door een sonde of infuus als je niet kunt eten
Alvleesklierkanker
Alvleesklierkanker begint in de weefsels van je alvleesklier. Alvleesklierkanker verspreidt zich meestal snel naar nabijgelegen organen. Het wordt zelden in een vroeg stadium ontdekt. Maar voor mensen met alvleeskliercysten of een familiegeschiedenis van alvleesklierkanker, kan screening helpen om vroegtijdig een probleem op te sporen. Een symptoom van alvleesklierkanker is diabetes, vooral wanneer het optreedt met gewichtsverlies, geelzucht of pijn in de bovenbuik die zich naar de rug verspreidt. De behandeling kan bestaan uit chirurgie, chemotherapie, radiotherapie of een combinatie hiervan.Appendicitis (blindedarmontsteking)
Appendicitis is een (meestal plotseling ontstane) ontsteking van de blindedarm, waardoor je pijn ervaart rechtsonder in de buik. Een acute blindedarmontsteking kan zich ook kenmerken door binnen enkele uren tot enkele dagen ontstane pijn in de bovenbuik, die later afzakt naar rechtsonder. Appendicitis kan acuut of chronisch zijn. Als het niet wordt behandeld, kan appendicitis ervoor zorgen dat je appendix openscheurt. Hierdoor kunnen bacteriën in je buikholte terechtkomen, wat ernstig en soms fataal kan zijn.Symptomen
Als je een blindedarmontsteking hebt, dan kun je een of meer van de volgende symptomen ervaren:
- pijn in de bovenbuik of rond je navel
- pijn in de rechteronderkant van je buik
- verlies van eetlust
- indigestie
- misselijkheid
- braken
- diarree
- obstipatie
- opgezwollen buik
- geen winden kunnen laten
- lichte koorts
De pijn bij ene blindedarmontsteking kan beginnen als een milde kramp. Na verloop van tijd wordt het vaak ernstiger. Het kan beginnen in de bovenbuik of navelgebied, voordat het naar het kwadrant rechtsonder van de buik verplaatst.
Oorzaken
In veel gevallen is de exacte oorzaak van appendicitis onbekend. Experts geloven dat het ontstaat wanneer een deel van de appendix wordt geblokkeerd. Veel factoren kunnen de appendix blokkeren, waaronder:
- een opeenhoping van verharde ontlasting
- vergrote lymfoïde follikels (deze ontstaan in weefsel als reactie op een 'aanval', een immuunreactie)
- darmwormen
- traumatische verwonding
- tumoren
Wanneer je appendix wordt geblokkeerd, kunnen bacteriën zich erin vermenigvuldigen. Dit kan leiden tot de vorming van pus en zwelling, wat pijnlijke druk in de buik kan veroorzaken.
Behandeling
Afhankelijk van je toestand kan behandeling bestaan uit:
- operatie om je appendix te verwijderen
- naalddrainage of operatie om een abces af te tappen
- antibiotica
- pijnstillers
- intraveneuze vloeistoffen
- vloeibaar dieet
In zeldzame gevallen kan appendicitis beter worden zonder operatie. Maar in de meeste gevallen moet je een operatie ondergaan waarbij de appendix wordt verwijderd.
Maagaandoeningen
Pijn in de bovenbuik kan ook veroorzaakt worden door bepaalde maagaandoeningen.Maagslijmvliesontsteking
Maagslijmvliesontsteking of gastritis is een ontsteking aan het maagslijmvlies, dat vaak voorkomt bij mensen die ouder zijn dan 50 jaar. Gastritis wordt zelden gezien bij kinderen. Overmatig drankgebruik en roken zijn risicofactoren voor het ontwikkelen van maagontsteking. Meer dan de helft van de mensen van 50 jaar en ouder heeft gastritis, maar heel vaak weten ze dit niet omdat ze niet of nauwelijks last van klachten hebben. De aandoening kan zich zowel chronisch als acuut manifesteren. Vaak ontwikkelt een maagontsteking zich geleidelijk, de chronische variant komt vaker voor dan de acute. Als je een maagontsteking hebt, is pijn of ongemak in het bovenste deel van de buik de meest voorkomende klacht. Een gastritis geeft dus vaak pijn in de bovenbuik.Oorzaken
Gastritis kan worden veroorzaakt door irritatie of beschadiging van het maagslijmvlies als gevolg van overmatig alcoholgebruik, chronische braken, stress of het gebruik van bepaalde geneesmiddelen zoals aspirine of andere anti-inflammatoire geneesmiddelen. Het kan ook worden veroorzaakt door een van de volgende zaken:
- Een besmetting met de bacterie Helicobacter pylori (H. pylori), een bacterie die leeft in de slijmlaag van de maag, het maagslijmvlies.
- De ziekte van Crohn kan ook leiden tot chronisce gastritis.
- Infecties veroorzaakt door bacteriën en virussen.
Als gastritis onbehandeld blijft, kan dit leiden tot ernstig bloedverlies en is er een verhoogde kans op het ontwikkelen van maagkanker.
Symptomen
Veel mensen met gastritis hebben nergens last van. Als je wel symptomen hebt, dan kunnen deze bestaan uit:
- verminderde eetlust
- pijn in de bovenbuik
- brandende pijn in de maagstreek
- een vervelend gevoel in de maagstreek
- vol en opgeblazen gevoel nog voor het beëindigen van de maaltijd
- gespannen buik
- misselijkheid en braken
- zwarte, teerachtige ontlasting als gevolg van bloedverlies
Behandeling
Allereerst is het van belang om de uitlokkende factoren op te sporen en er korte metten mee te maken. Deze factoren kunnen liggen op het gebied van leefstijl, zoals roken, (overmatig) alcoholgebruik en langdurig gebruik van pijnstillers als NSAID's. Ook als andere medicijnen de boosdoener zijn, zal de (huis)arts bekijken welke alternatieven er zijn. Als er geen enkel geschikt alternatief is, zal je naast de geneesmiddelen tevens middelen moeten nemen om een gastritis te voorkomen.
Een infectie met de bacterie Helicobacter pylori kan worden behandeld met een antibioticumkuur. Dit kan gecombineerd worden met een medicijn die de maagzuurproductie remt en tegengaat.
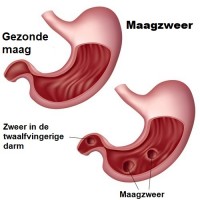 Maagzweer als oorzaak van pijn in de bovenbuik / Bron: Alila Medical Media/Shutterstock.com
Maagzweer als oorzaak van pijn in de bovenbuik / Bron: Alila Medical Media/Shutterstock.comMaagzweer
Een maagzweer verwijst naar een zweer – een soort wondje – in het slijmvlies van de maag. Deze slijmlaag beschermt tegen de gevolgen van maagzuur. De zweer kan in de maag aanwezig zijn, maar meestal zit hij iets voorbij de uitgang van de maag, aan het begin van de twaalfvingerige darm, het eerste deel van de dunne darm. Ook in dat geval wordt het een maagzweer genoemd. Een maagzweer veroorzaakt vaak een zeurende of brandende pijn in de bovenbuik.Oorzaken
Het is een mythe dat kruidig voedsel of een stressvolle baan maagzweren kunnen veroorzaken. Artsen weten nu dat een bacteriële infectie of overmatig gebruik van bepaalde medicijnen en niet stress of bepaald voedsel, de meeste maagzweren veroorzaken. Stress, alcohol en roken en andere factoren kunnen de klachten wel verergeren. Zo stimuleren roken en alcohol de aanmaak van maagzuur en irriteren deze middelen het maagslijmvlies.
Maagzweren worden veelal veroorzaakt een bacterie. De boosdoener is de bacterie Helicobacter pylori, die als één van de weinige bacteriën in staat is om in het maagzuur te overleven. Besmetting vindt meestal plaats op jonge leeftijd en kan levenslang aanwezig blijven. Het blijkt dat ongeveer één op de vijf mensen die besmet zijn met de bacterie daadwerkelijk een maagzweer ontwikkelt. Deze bacterie scheidt stoffen af die de werking van de beschermende slijmvlieslaag verminderen, waardoor maagzuur de wand kan aantasten en er maagzweren kunnen ontstaan.
Langdurig gebruik van pijnstillers (aspirine en ontstekingsremmende pijnstillers zoals diclofenac, ibuprofen en naproxen) kunnen ook een maagzweer veroorzaken. Deze middelen kunnen het maagslijmvlies irriteren en kwetsbaar maken voor inwerking van het maagzuur op de maagwand. Bij regelmatig gebruik van deze middelen kan een maagbeschermer uitkomst bieden.
Symptomen
Sommige mensen met een maagzweer hebben in het geheel geen klachten of wijten hun klachten aan indigestie. Brandende pijn in de maagstreek is het meest voorkomende maagzweersymptoom. De pijn wordt veroorzaakt door de zweer en wordt verergerd wanneer maagzuur in contact komt met de zwerende gebied. De pijn kan meestal overal worden gevoeld van je navel tot aan je borstbeen. Een zweer in de maag geeft vaak hevige pijn vlak na het eten en een zweer in de twaalfvingerige darm veroorzaakt daarentegen vooral pijn wanneer de maag leeg is en (dus) 's nachts. Opboeren en zuurbranden zijn twee andere courante klachten.
Minder vaak voorkomende symptomen van een maagzweer zijn:
- misselijkheid en braken
- weinig eetlust en gewichtsverlies
Soms kan een maagzweer een maagbloeding veroorzaken, te herkennen aan een zwarte, teerachtige ontlasting of aan het braken van bloed.
Behandeling
Wanneer de maagzweer wordt veroorzaakt door de Helicobacter pylori, dan zal de arts meestal een combinatie van twee verschillende soorten antibiotica en een maagzuurremmer voorschrijven. Zuurrememmende middelen vergroten de kans op genezeing. Doordat dit middel het maagsap (tijdelijk) minder zuur maakt, kan de beschadiging in de slijmvlieslaag beter herstellen. Een antibioticum bestrijdt de bacterie.
Wanneer de maagzweer niet wordt veroorzaakt door de Helicobacter pylori, dan kan worden volstaan met een maagzuurremmer.
Verder kan de arts adviseren het gebruik van aspirine of NSAID’s te staken als het slikken van deze middelen de oorzaak is. Wanneer dat niet mogeijk is, kan een maagbeschermer uitkomst bieden.
Als je een maagzweer hebt, moet je niet roken en geen alcohol drinken. Soms kan het ook verstandig zijn om met eten je maag te ontzien door bijvoorbeeld niet dagelijks drie maaltijden te nemen, maar vijf kleine maaltijden per dag. Een speciaal dieet is niet nodig. Wel is het mogelijk dat je bepaalde soorten voedsel en drank niet goed verdraagt. In dat geval kun je die beter niet meer tot je nemen.
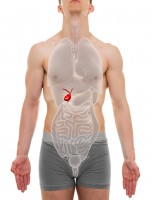 Ligging van de galblaas in het lichaam / Bron: Decade3d - anatomy online/Shutterstock.com
Ligging van de galblaas in het lichaam / Bron: Decade3d - anatomy online/Shutterstock.comGalblaasaandoeningen
Galblaasaandoeningen kunnen ook pijn in de bovenbuik veroorzaken.Galblaasontsteking
Een galblaasontsteking of ontsteking van de galblaas is meestal het gevolg van beschadiging en prikkeling door galstenen in de galblaas of door galstenen die de afvoer blokkeren. De galblaas is een klein, peervormig zakje dat aan de onderkant van de lever ligt, rechtsboven in de buik. Gal wordt doorlopend aangemaakt in de lever en afgevoerd naar de galblaas. In de galblaas wordt de vloeistof ingedikt en opgeslagen. Gal is belangrijk voor de vertering van vetten. Zodra er (vet) voedsel in de darm arriveert, perst de galblaas de gal via de afvoerbuis naar de dunne darm. De functie van de gal wordt overgenomen door de lever en de galgangen, wanneer de gal is verwijderd.Symptomen
De ernst van de symptomen van galblaasontsteking varieert. Vaak ontwikkelen de klachten zich in enkele uren. Kenmerkende klachten zijn een constante pijn rechts in de buik, net onder de ribben, pijn in de rechterschouder, misselijkheid en braken en koorts en (koude) rillingen. Vooraf aan de galblaasontsteking hebben sommige mensen aanvallen van pijn in de rechter bovenbuik die gepaard gaan met bewegingsdrang.
Behandeling
Een galblaas die stenen bevat, functioneert niet meer naar behoren. In dat geval moet de gehele galblaas, met stenen en al, worden verwijderd. Dat kan op de volgende twee manieren:
- met een laparoscopische galblaasoperatie; en
- met een conventionele galblaasoperatie.
De behandelend arts bespreekt met je welke optie in jouw geval de voorkeur verdient. De laparoscopische galblaasoperatie is minder belastend, maar er kunnen zich omstandigheden voordoen waarbij een conventionele galblaasoperatie beter is. Beide operaties vinden plaats onder algehele narcose en een galblaasoperatie duurt normaal gesproken één tot anderhalf uur. Soms kan de operatie in ene dagopname plaatsvinden, maar het kan ook zijn dat je gedurende enkele dagen wordt opgenomen in het ziekenhuis. Vooraf bespreekt de behandelend arts dit met je.
Laparoscopische galblaasoperatie
Bij een laparoscopische operatie maakt de arts gebruik een laparoscoop, dat is een lange, stevige, rechte pijp met een videocamera en een lichtbron erop gemonteerd. De chirurg maakt 4 tot 5 kleine sneetjes van 1 tot 2 cm in de buik. Voordat de laparoscoop in de buikholte wordt gebracht, wordt deze ruimte opgevuld met kooldioxide, een onschuldig gas. Hierdoor ontstaat er genoeg ruimte om rond te kijken en de galblaas te verwijderen. Soms komt het voor dat de arts tijdens de operatie vaststelt dat het niet (veilig) mogelijk is de galblaas laparoscopisch te verwijderen, bijvoorbeeld bij een ernstige galblaasontsteking of wanneer er teveel litteken verklevingen in de omgeving van de galblaas aanwezig zijn. In dat geval zal men men de galblaas op de conventionele manier verwijderen.
Via een incisie van ongeveer 2 cm bij de navel wordt de laparoscoop dor de chirurg in de buikholte gebracht. Met behulp van de laparoscoop kan hij in de buik kijken via een videomonitor. Daarna worden de andere sneden in de buikwand aangebracht en iedere snede wordt gebruikt om een speciaal instrument in de buikholte te brengen, teneinde de galblaas te pakken, te bewegen en te verwijderen. Na het verwijderen van de galblaas kan er desgewenst een wonddrain achtergelaten worden.
Het gas waarmee de buikholte is opgevuld kan het middenrif prikkelen, vanwaar een zenuwbaan in de richting van de schouder loopt, als gevolg waarvan je gedurende een aantal dagen last kan hebben van een gevoelige schouder. Ook kun je enkele dagen wat last hebben van een opgeblazen gevoel en misselijkheid. Dit is niets om je druk over te maken, want het gas kan verder geen kwaad.
Conventionele galblaasoperatie
Bij conventionele (gewone) cholecystectomie maakt de chirurg een incisie van tien tot vijftien cm, midden in de bovenbuik of aan de rechterkant onder de ribbenboog. Langs deze weg zal hij de galblaas verwijderen. Galstenen die in de galwegen zitten, worden meteen verwijderd. Daarna worden de galwegen dichtgemaakt. Er blijft een drain achter dat via een opening in de buikwand naar buiten wordt geleid. Via dit slangetje kan de gal naar buiten lopen. Het afvloeien van gal is in het begin nodig om te voorkomen dat een te hoge druk in de galwegen ontstaat.
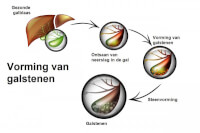 Vorming van galstenen / Bron: Arteminda/Shutterstock.com
Vorming van galstenen / Bron: Arteminda/Shutterstock.comGalstenen
Galstenen symptomen, oorzaak en behandeling. Gal wordt in de lever geproduceerd en in de galblaas ingedikt en opgeslagen. Als er vetten in de twaalfvingerige darm terechtkomen, vindt een galblaascontractie plaats waardoor de gal vrijkomt. Via de galbuis zoekt de gele bittere vloeistof zich een weg naar de twaalfvingerige darm, waar het helpt vetten af te breken en te verteren. In de galblaas kunnen zich stenen vormen van een millimeter tot wel 2½ centimeter of zo groot als een golfballetje. Deze stenen worden 'galstenen' genoemd.Over de oorzaak van galstenen is anno 2024 weinig bekend. Galstenen ontstaan wanneer de verhouding tussen de bestanddelen van gal (galzouten, bilirubine en cholesterol) niet in balans is. Vaak hangt het samen met een galblaasontsteking. Galstenen die bestaan uit cholesterol worden vaker gezien bij vrouwen dan bij mannen.
Ongeveer drie op de tien mensen heeft galstenen, maar vaak hebben ze er geen last van. Klachten ontstaan wanneer een galsteen klem komt te zitten in de galwegen. Hierdoor wordt de doorstroming van galvloeistof belemmerd. De galblaas probeert door heftig samen te trekken de versperring op te heffen, maar dit veroorzaakt hevige onafgebroken pijn in de rechterbovenbuik; de zogeheten 'galkolieken'. In 24 uur tijd kan deze pijn in intensiteit toenemen. De pijn kan uitstralen naar de rug en schouder en gaat vaak gepaard met misselijkheid en braken. Ook kan er sprake zijn van koorts en een lichte vorm van geelzucht, dat is het geel worden van de huid. Alleen galstenen die (ernstige) klachten geven moeten behandeld worden.
Symptomen
Vaak veroorzaken galstenen -zeker als ze in de galblaas blijven- nooit of jarenlang geen symptomen. Kleine galstenen die vanuit de galblaas in de galwegen terechtkomen, kunnen de galwegen passeren en zonder problemen in de dunne darm terechtkomen. Wanneer een galsteen in de galwegen blijft steken en de galstroom belemmert, dan kan dit pijn, misselijkheid en braken veroorzaken. Ook kan er een infectie in de galwegen optreden of zelfs abcessen in de lever. Dit gaat vaak gepaard met koorts, koude rillingen en geelzucht, dat is een gelige verkleuring van de huid en het oogwit.
Stenen die de uitgang van de galblaas of galblaasbuis blokkeren, veroorzaken een galsteenkoliek, een aanhoudende hevige pijn in de bovenbuik. Deze pijn is meestal gelokaliseerd aan de rechterzijde, onder de ribben. De pijn ontstaat geleidelijk, kan 30 minuten tot 12 uur aanhouden, waarna het weer afneemt. De galblaas kan door aanhoudende afsluiting ontstoken raken. In dat geval houdt de pijn aan, met uitstraling naar het rechter schouderblad. Dit kan gepaard gaan met koorts.
Als de alvleesklierbuis – de verbinding tussen de alvleesklier en de galbuis – door stenen wordt afgesloten, raakt de alvleesklier ontstoken. Slechts zelden schuren grote galstenen de galblaaswand open, waarna deze in de dunne darm terechtkomen en een darmafsluiting veroorzaken.
Behandeling
Behandeling van asymptomatische galstenen is niet nodig. Galsteenkolieken en complicaties zijn wel redenen om tot behandeling over te gaan.
Het operatief verwijderen van de galblaas is de meest effectieve behandeling bij galstenen. Soms schrijft de arts medicijnen voor die kleine galstenen laten oplossen. Deze medicijnen werken niet bij alle mensen. Bovendien kunnen na deze behandeling nieuwe galstenen ontstaan. Een andere methode is het uitvoeren van een ERCP, wat staat voor Endoscopische Retrograde Cholangio- en Pancreaticografie. De arts brengt hierbij een flexibele slang via je keel in het lichaam. Deze slang wordt endoscoop genoemd. De endoscoop is soepel en bestuurbaar. Galstenen kunnen met een speciaal grijpertje of met een ballon verwijderd worden. Deze instrumenten worden door via de endoscoop opgevoerd. De arts kan ook buisjes in de galwegen plaatsen, zodat stenen de galwegen niet meer (kunnen) blokkeren.
Galblaaskanker
Men spreekt van kanker van galwegen of galblaas als er een kwaadaardige tumor (gezwel) is ontstaan. Bij galblaaskanker is er ongeremde celdeling opgetreden in de galwegen of galblaas. Kanker van galwegen of galblaas is relatief zeldzaam. Galblaaskanker komt niet zo vaak voor. De meeste patiënten die de diagnose te horen krijgen zijn boven de 60 jaar. Kankercellen hebben een infiltratieve groeiwijze, dat wil zeggen dat ze door ander lichaamsweefsel heen kunnen groeien. Ook kunnen kankercellen metasteren, ofwel uitzaaien. Hierbij verspreidt de kanker zich via bloed en lymfevaten door het lichaam. Wanneer galwegkanker zich uitzaait, dan is dat meestal naar de lever of de buikholte.Galblaaskanker is een zeldzame vorm van kanker. In Nederland wordt galblaaskanker jaarlijks bij ongeveer 200 mensen vastgesteld. Het is één van de weinige vormen van kanker die meer bij vrouwen voorkomt dan bij mannen. Over de oorzaken van galblaaskanker is tot dusverre weinig bekend. Een risicofactor voor het ontstaan van galblaaskanker zijn galstenen. Daarnaast vermoedt men dat vrouwelijke hormonen en voeding een rol spelen in het ontstaan ervan.
Symptomen
Galblaaskanker veroorzaakt vaak geen symptomen voordat de omliggende organen zijn bereikt. Wanneer de galwegen door de tumor worden geblokkeerd, veroorzaakt de terugvloeiing van de gal naar de lever geelzucht die zich gewoonlijk snel ontwikkelt. Andere symptomen van galblaaskanker zijn:
- overklaarbaar gewichtsverlies en verminderde eetlust
- misselijkheid en braken
- pijn rechts in de bovenbuik
- opgeblazen gevoel
- jeuk
- koorts
- algehele malaise en vermoeidheid
Behandeling
De behandeling van galblaaskanker is afhankelijk van het type kanker, de grootte, plaats en groeiwijze van de tumor, de mate van doorgroei in omringende weefsels, de eventuele uitzaaiingen en je algemene lichamelijke gezondheid en conditie, leeftijd en natuurlijk je wensen. De meest toegepaste behandeling is een operatie, waarbij de tumor met de galblaas operatief verwijderd wordt (galblaasresectie of cholecystectomie). Je kan heel goed zonder galblaas leven. Als er sprake is van doorgroei naar de lever, is een operatie waarbij de galblaas en een deel van de lever wordt verwijderd ook mogelijk. Als de tumor niet volledig verwijderd kan worden of als er sprake is van uitzaaiingen, kan behandeling met kankerremmende medicijnen (zogeheten 'chemotherapie') toegepast worden. Radiotherapie (bestraling) behoort ook tot de mogelijkheden.
 Ligging van de lever / Bron: Nerthuz/Shutterstock.com
Ligging van de lever / Bron: Nerthuz/Shutterstock.comLeveraandoeningen
Ook leveraandoeningen kunnen pijn in de bovenbuik veroorzaken.Hepatitis B
Hepatitis B is een besmettelijke infectie van de lever die chronisch kan worden. Wereldwijd zijn er ongeveer 360 miljoen mensen chronisch geïnfecteerd, en maar liefst 626.000 mensen sterven jaarlijks aan hepatitis B.Hepatitis B is een seksueel overdraagbare aandoening (soa) die leverfalen kan veroorzaken. Het wordt verspreid door onveilige orale, anale en vaginale seks, waarbij het virus via de slijmvliezen van de geslachtsorganen het lichaam binnendringt en zich daarna via de bloedbaan naar de lever verplaatst waar het zich nestelt in de levercellen en een ontsteking veroorzaakt. De omvang van de klachten varieert sterk. Soms heeft iemand helemaal geen klachten. Op de lange termijn kan er blijvende schade aan de lever optreden. Besmetting kan ook via besmet bloed plaatsvinden.
Er wordt vaak een onderscheid gemaakt tussen acute en chronische hepatitis B. Wanneer een persoon voor het eerst besmet is, spreekt men van een acute infectie. Veel mensen herstellen spontaan binnen een paar maanden als hun lichaam het virus heeft verslagen. Een klein deel van de mensen ontwikkelt echter chronische (langdurige) hepatitis B. Hepatitis B wordt na een half jaar chronisch genoemd. Mensen met chronische hepatitis B hebben een hoger risico op leverfalen en leverziekten zoals cirrose en leverkanker.
Symptomen
In verreweg de helft van de gevallen verloopt een infectie met hepatitis B zonder symptomen en dus onopgemerkt. De andere helft van de geïnfecteerden krijgt wél klachten. Veel voorkomende klachten zijn:
- vermoeidheid;
- verhoging;
- spier- en gewrichtspijn;
- algehele malaise en lusteloosheid;
- misselijkheid; en
- pijn in de bovenbuik.
Huidafwijkingen en gewrichtsontstekingen kunnen ook voorkomen. Soms worden deze klachten gevolgd door een periode van geelzucht. Hierbij kleurt het oogwit en de huid geel, in combinatie met donkere urine en in een enkel geval ook ontkleurde ontlasting. Dit noemt wel 'stopverfkleurig'. Klachten ontstaan gemiddeld twee tot vier maanden na het moment van de infectie en kunnen enkele weken tot maximaal een half jaar aanhouden. Wanneer alle andere klachten verdwenen zijn, kan je nog maandenlang moe blijven.
Behandeling
Bij acute hepatitis B worden geen geneesmiddelen voorgeschreven en geldt het advies om zoveel mogelijk rust te nemen. De ziekte gaat meestal binnen een half jaar vanzelf weer over en heeft het afweersysteem van het lichaam het virus opgeruimd. Het is verstandig het gebruik van alcohol en voedingsmiddelen die slecht worden verdragen links te laten liggen.
Bij de chronische hepatitis B worden wél medicijnen voorgeschreven. Er zijn bij een chronische actieve hepatitis B verschillende behandelingen met medicijnen mogelijk. Of en wat je krijgt voorgeschreven hangt af van een aantal factoren, zoals:
- je leeftijd;
- de hoeveelheid virus in je bloed;
- de resultaten van eerdere behandelingen; en
- de ernst van de leverbeschadiging.
Mogelijk zal de arts besluiten om je te behandelen met peginterferonen, dit zijn medicijnen die je afweersysteem stimuleren en de virusdeling remmen. De medicijnen worden via injecties toegediend en hebben vaak niet geringe bijwerkingen. De arts kan ook antivirale medicijnen voorschrijven. Deze remmen de deling van het virus, en daarmee de leverontsteking. Het kan zijn dat op een gegeven ogenblik het virus ongevoelig wordt voor de medicijnen.
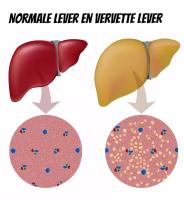 Normale lever en vervette lever / Bron: Alila Medical Media/Shutterstock.com
Normale lever en vervette lever / Bron: Alila Medical Media/Shutterstock.comLeververvetting
Bij leververvetting gaat de lever steeds meer vet opslaan in de levercellen en dit geeft meestal geen klachten. Eventuele optreden symptomen zijn vaak niet-specifiek. Sommige patiënten voelen een gevoel van druk in de rechter bovenbuik of hebben een opgeblazen gevoel. Alleen bij progressieve ziektesymptomen treden symptomen op. Mogelijke oorzaken zijn van leververvetting zijn onder meer:- vaak veel alcohol drinken
- diabetes
- overgewicht
Slokdarmontsteking door terugvloeiing van maagzuur
De slokdarm (oesofagus) is een ongeveer 25 cm lange transportbuis die de mond of keelholte met de maag verbindt. Bij volwassenen reikt de slokdarm tot in de buikholte, maar bij een baby eindigt de slokdarm hoger, namelijk op de overgang van borstholte naar buikholte. Door de peristaltische bewegingen (kneedbewegingen) wordt het voedsel voortgestuwd richting de maag. Een ontsteking van de binnenbekleding van de slokdarm – het slijmvlies van de slokdarm – wordt oesophagitis genoemd. Een slokdarmontsteking kan worden veroorzaakt door verschillende factoren. Slokdarmontsteking door terugvloeiing van maagzuur wordt refluxoesofagitis genoemd. Bij deze aandoening vloeit het in de maag aanwezige zuur terug naar de slokdarm. Het zuur irriteert het onderste deel van de slokdarm, als gevolg waarvan een ontsteking ontstaat. Een ernstige of langdurige ontsteking kan leiden tot vernauwing van de slokdarm. Slokdarm / Bron: Decade3d/Shutterstock.com
Slokdarm / Bron: Decade3d/Shutterstock.comRefluxoesofagitis wordt veelal veroorzaakt door het frequent terugvloeien van maagzuur in de slokdarm, brandend maagzuur genoemd. Doorgeslikt voedsel gaat via de slokdarm naar de maag. Op het einde van de slokdarm bevindt zich een een sluitspier of sfincter, die zich even opent als er voedsel passeert en zich nadien hermetisch sluit. Deze barrière tussen slokdarm en maag voorkomt dat het voedsel de verkeerde kant opgaat en maagzuur in contact komt met de slokdarm. Maagzuur in de slokdarm zorgt voor irritatie, aangezien de bekleding van de slokdarm niet bestand is tegen dit bijtende zuur, zoals de maag dat wel is.
De sfincter kan bij sommige mensen verzwakken, waardoor reflux kan optreden. Zwangere vrouwen en zwaarlijvige mensen hebben er het meeste last van. Dit komt door verhoogde druk in de buik. Roken is een andere factor die zorgt voor disfunctioneren van de kringspier van de slokdarm. De stoffen die in sigaretten aanwezig zijn verslappen de spier van de sfincter, waardoor zuur makkelijker uit de maag terugstroomt naar de slokdarm. De sluitspier kan ook verslappen door overmatig gebruik van alcohol, chocolade en pepermunt.
Refluxoesofagitis kan ook worden veroorzaakt door regelmatig of aanhoudend overgeven. Een middenrifbreuk, ook wel hernia diaphragmatica genoemd, kan ook leiden tot refluxoesofagitis. De slokdarm bereikt de maag via een opening in het middenrif, maar bij een breuk in het middenrif werkt de afsluiting tussen de slokdarm en je maag niet goed meer. Als gevolg daarvan kan een deel van de maag door deze opening naar boven glippen.
Symptomen
Refluxoesofagitis gaat gepaard met brandend maagzuur, dat een branderig gevoel in de bovenbuik, achter het borstbeen geeft. Soms straalt de pijn uit naar de rug of de schouderbladen. Niet zelden gaat het samen met een zure smaak in de keel. Dit komt door het oprispen van zurig materiaal tot in de mond, regurgitatie genaamd. De pijn verergert bij het eten, maar ook als je bukt, tilt of hoest. Bij hevige emoties en het drinken van koffie kun je er ook flink last van hebben. Alcohol, roken, pepermunt, chocola en dranken met citrusvruchtbestanddelen (zoals sinaasappelsap) kunnen de klachten ook doen verergeren. Terugvloeiing van voedsel uit de maag kan soms ook aanleiding geven tot misselijkheid en overgeven (braken). Zuurbranden kan vaak adequaat worden bestreden door het drinken van melk. Inname van een zuurbindend middel, zoals een Rennie, kan ook verlichting van de klachten geven.
Een veel voorkomend verschijnsel van een slokdarmontsteking is pijn bij het slikken. Bij ernstige beschadiging van het slokdarmslijmvlies kan de passage van voedsel naar de maag moeilijker verlopen, zodat het achter het borstbeen blijft steken. Bij een infectie kunnen koorts en rillingen optreden.
Behandeling
Een onbehandelde refluxoesofagitis kan aanleiding geven tot complicaties, zoals een ernstige ontsteking en vernauwing (strictuur) van de slokdarm. Daarom is het belangrijk om bij slokdarmklachten naar de huisarts te gaan.
Slokdarmontsteking kan effectief behandeld worden met geneesmiddelen als zuurremmers (antacida en H2-receptorantagonisten) en protonpompremmers. Zuurremmers remmen de afscheiding van zuur in de maag. Protonpompremmers, zoals esomeprazol, lansoprazol, omeprazol, pantoprazol en rabeprazol, verminderen de aanmaak van zuur in de maag. Er komt door deze geneesmiddelen minder zuur in de maag en dus ook minder zuur in de slokdarm, waardoor de ontstoken en beschadigde bekleding van de slokdarm beter kan genezen. Wanneer de klachten zijn verdwenen, kan de dosering worden verminderd of kan er mogelijke helemaal worden gestopt. Langdurig gebruik van zuurremmers is in veel gevallen niet nodig. Veel patiënten gaan vaak over op langdurig onnodig gebruik van de middelen. Dit komt doordat ze tevreden zijn met de behandeling (het werkt vaak goed), de geringe bijwerkingen en omdat huisartsen gemakkelijk herhaalrecepten afgeven en zich onvoldoende afvragen of het nog nodig is. Dosisvermindering wordt aanbevolen, niet alleen uit financiële overwegingen maar ook om onnodig gebruik en negatieve bijwerkingen door langdurig gebruik tegen te gaan.
Bij ernstige refluxoesofagitis kan besloten worden de reflux op te heffen door operatief ingrijpen. Deze operatie wordt fundoplicatie genoemd. Hierbij wordt de onderste slokdarmkringspier verstevigd met een maagplooi. Er ontstaat zodoende een soort ventiel dat terugvloeiing van de maaginhoud tegengaat.
Pijn in de bovenbuik door een longembolie
Het Nederlands Tijdschrift voor Geneeskunde beschrijft een patiënte van 27 jaar, die werd opgenomen wegens al 2 weken durende pijnen in de bovenbuik, algemene malaise en diarree.[1] De pijn zat onder de rechter ribbenboog en straalde uit naar de rechter flank; ze was krampachtig van aard, van constante intensiteit en verergerde bij diep doorzuchten. De vrouw nam bij voorkeur een zittende houding aan. Ze was niet benauwd, wel was er sprake van gebrek aan eetlust en misselijkheid. Zij bleek een longembolie te hebben. Hierbij zit er een bloedpropje in een bloedvat in de longen, waardoor het bloed er niet goed doorheen stromen. Een gedeelte van de longen krijgt dan geen bloed meer en werkt niet meer naar behoren. In geval van een longembolie zijn er zelden klachten met betrekking tot de bovenbuik. Pijn in de bovenbuik wordt dus zelden veroorzaakt door een longembolie.Onderzoek en diagnose
Anamnese
De arts begint met een vraaggesprek om je symptomen beter te begrijpen. Je wordt gevraagd naar de aard van de pijn (scherp, zeurend, brandend), de duur, of het uitstraalt naar andere delen van je lichaam, en of de pijn wordt verergerd door eten, beweging of bepaalde houdingen. Daarnaast zal de arts vragen of je last hebt van andere symptomen zoals misselijkheid, braken, gewichtsverlies, koorts, of veranderingen in je stoelgang.Fysiek onderzoek
Tijdens het lichamelijk onderzoek zal de arts je buik voorzichtig palperen om te voelen waar de pijn precies zit en of er sprake is van zwelling, gevoeligheid of andere afwijkingen. De arts let ook op geluiden in de buik (borrelen) en eventuele spanningen in de buikwand. Dit helpt om te bepalen of de pijn afkomstig is van de maag, darmen, lever, galblaas of andere organen.Bloedonderzoek
Bloedonderzoek kan worden uitgevoerd om tekenen van ontsteking, infectie of problemen met de lever, alvleesklier of galblaas op te sporen. Specifieke bloedtesten zoals leverfunctietesten, pancreasenzymen en ontstekingsmarkers (zoals CRP) kunnen aanwijzingen geven over de oorzaak van de pijn.Urine- en ontlastingsonderzoek
Een urineonderzoek kan helpen om aandoeningen zoals een urineweginfectie of nierproblemen uit te sluiten. Ontlastingsonderzoek kan worden gebruikt om te controleren op infecties, bloed of andere afwijkingen die kunnen wijzen op problemen met het spijsverteringsstelsel.Beeldvormend onderzoek
Afhankelijk van de bevindingen kan beeldvormend onderzoek zoals een echo, röntgenfoto, CT-scan of MRI worden uitgevoerd om een beter beeld te krijgen van de inwendige organen. Dit kan helpen bij het opsporen van galstenen, nierstenen, ontstekingen, tumoren of andere afwijkingen.Endoscopie
Bij vermoeden van maag- of darmproblemen kan een endoscopie worden uitgevoerd. Hierbij wordt een flexibele buis met een camera via de mond in de slokdarm, maag en het begin van de dunne darm ingebracht om te kijken naar ontstekingen, zweren of andere afwijkingen.Specifieke tests
Als de arts vermoedt dat de pijn verband houdt met specifieke aandoeningen zoals een maagzweer, prikkelbaredarmsyndroom (PDS) of galblaasproblemen, kunnen specifieke tests zoals een H. pylori-test of een galblaasfunctietest worden uitgevoerd.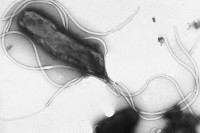 Helicobacter pylori / Bron: Yutaka Tsutsumi, Wikimedia Commons (CC0)
Helicobacter pylori / Bron: Yutaka Tsutsumi, Wikimedia Commons (CC0)Behandeling van pijn in de bovenbuik
Zelfzorg
De behandeling van pijn in de bovenbuik hangt af van de onderliggende oorzaak. Allereerst bestaat het uit het vermijden van uitlokkende factoren zoals bepaalde voedingsmiddelen bij brandend maagzuur, en het aanpakken van galstenen of leverproblemen. Vermijd voedsel dat irritatie veroorzaakt en eet kleinere, frequentere porties. Daarnaast is het belangrijk om gezond en gevarieerd te eten, voldoende te drinken, regelmatig te bewegen, en stress zoveel mogelijk te vermijden, aangezien stress spijsverteringsklachten kan verergeren. Het vermijden van alcohol, tabak en vetrijke voeding kan ook helpen om de klachten te verminderen. Als de pijn in de bovenbuik het gevolg is van een specifieke aandoening, volg dan altijd het behandelplan van de arts op en zorg dat je therapietrouw blijft. Voor sommige mensen kunnen ontspanningstechnieken of mindfulness helpen om stressgerelateerde buikpijn te verminderen.Medische behandeling
De medische behandeling hangt af van de onderliggende oorzaak. Bij refluxklachten kan de arts medicijnen voorschrijven, zoals antacida, H2-receptorblokkers of protonpompremmers (PPI’s), om het maagzuur te neutraliseren of de productie ervan te verminderen. Bij maagzweren kan medicatie zoals PPI’s worden voorgeschreven om het maagslijmvlies te beschermen en genezing te bevorderen. Als de Helicobacter pylori bacterie wordt aangetroffen in je maagslijmvlies, zal de arts een antibioticakuur en een PPI voorschrijven om de bacterie te doden en de maag te laten genezen. Bij galstenen kan soms een chirurgische ingreep nodig zijn om de galblaas te verwijderen. Andere aandoeningen, zoals pancreatitis of ernstige leverproblemen, kunnen ziekenhuisopname en specifieke behandelingen vereisen. Als er sprake is van een maag- of darmobstructie, kan een operatie nodig zijn om de oorzaak weg te nemen.Prognose
De prognose van pijn in de bovenbuik is meestal goed, zeker als je op tijd actie onderneemt. Veel oorzaken, zoals brandend maagzuur of lichte maagklachten, zijn goed te behandelen met veranderingen in je leefstijl en wat medicijnen. Je zult merken dat het vaak een kwestie is van "baat het niet, dan schaadt het niet" – met de juiste aanpak verdwijnen de klachten vaak vanzelf.Als de oorzaak serieuzer is, zoals galstenen of een maagzweer, hangt de prognose af van hoe snel je wordt behandeld. Gelukkig geldt in de meeste gevallen: "Een goede voorbereiding is het halve werk" – als je tijdig naar de dokter gaat en de adviezen volgt, is de kans op volledig herstel groot.
Blijf dus niet te lang rondlopen met aanhoudende pijn in je buik, want hoe eerder je erbij bent, hoe beter je vooruitzichten zijn.
Complicaties
Complicaties van pijn in de bovenbuik kunnen optreden als de onderliggende oorzaak niet tijdig of adequaat wordt behandeld. Hier zijn enkele mogelijke complicaties:- Maagzweren: Als maagzweren onbehandeld blijven, kunnen ze leiden tot bloedingen, perforatie van de maagwand of een maagobstructie, wat ernstige medische problemen kan veroorzaken.
- Gastro-oesofageale refluxziekte (GORZ): Chronische reflux kan het slijmvlies van de slokdarm beschadigen, wat kan leiden tot oesofagitis, vernauwingen van de slokdarm of zelfs slokdarmkanker.
- Galstenen: Als galstenen niet worden behandeld, kunnen ze vast komen te zitten in de galwegen en leiden tot infecties, zoals cholangitis of pancreatitis, wat ziekenhuisopname of een operatie noodzakelijk kan maken.
- Pancreatitis: Ontsteking van de alvleesklier kan ernstig worden en leiden tot infecties, weefselsterfte of orgaanfalen, wat intensieve zorg en mogelijk chirurgie vereist.
- Leveraandoeningen: Als leveraandoeningen zoals levercirrose onbehandeld blijven, kan dit leiden tot leverfalen, ascites, en zelfs leverkanker.
- Maag- of darmobstructie: Een onbehandelde obstructie kan leiden tot ernstige buikpijn, braken, en mogelijk de dood van darmweefsel, wat een spoedoperatie vereist.
- Bloedarmoede: Aanhoudende maagbloedingen als gevolg van zweren of tumoren kunnen leiden tot Bloedarmoede, wat je zwak en vermoeid kan maken.
Preventie van pijn in de bovenbuik
Neem de volgende preventieve maatregelen in acht:- Gezond eten: Vermijd vetrijk, zuur of pittig voedsel dat je maag kan irriteren. Eet kleinere, frequentere maaltijden om je spijsvertering te ontzien.
- Blijf gehydrateerd: Voldoende water drinken om een goede spijsvertering te ondersteunen en obstipatie te voorkomen.
- Vermijd alcohol en roken: Beide kunnen de maagwand irriteren en leiden tot ontstekingen of zweren.
- Regelmatig bewegen: Fysieke activiteit helpt de spijsvertering en kan de druk op de buik verminderen.
- Stressbeheersing: Stress kan bijdragen aan maagklachten. Voer ontspanningstechnieken uit.
- Vermijd overmatig gebruik van pijnstillers: Langdurig gebruik van NSAID's (zoals ibuprofen) kan maagzweren veroorzaken. Gebruik pijnstillers altijd volgens voorschrift.
- Let op je slaaphouding: Probeer met je hoofd iets hoger te slapen om reflux te voorkomen.
- Vermijd late maaltijden: Eet niet vlak voor het slapengaan, om nachtelijke maagklachten en reflux te voorkomen.
- Beperk cafeïne en koolzuurhoudende dranken: Deze kunnen je maag van streek maken en symptomen verergeren.
Noten:
[OLIST]V.H. Post, R.P.J. Ansem, F.N.R. van Berkum. Pijnen in de bovenbuik door longembolie. Ned Tijdschr Geneeskd. 1993;137:1177-9[/OLIST]