Humaan papillomavirus en risico (genitale) kanker (HPV)
Het Humaan Papillomavirus (HPV) is een groep van meer dan 100 aan elkaar verwante virussen. Genitale HPV-infecties komen zeer vaak voor en worden seksueel overgedragen. De meeste HPV infecties treden op zonder symptomen en verdwijnen weer zonder enige behandeling in de loop van een paar jaar. Sommige types HPV vergroten de kans op het ontwikkelen van sommige vormen van kanker, zoals baarmoederhalskanker, anuskanker en peniskanker. De risico's op besmetting kunnen verkleind worden.- Wat is het humaan papillomavirus (HPV)?
- Hoe wordt HPV overgedragen?
- HPV en kanker
- Risicofactoren voor HPV-infectie
- Factoren
- Korte toelichting
- Behandeling van HPV
- Preventiestrategieën
- Seksuele onthouding of duurzame en wederzijds monogame relatie
- Condooms
- Vaccinatie
- Mannenbesnijdenis
- Anale seks vermijden
- Een combinatie van risicofactoren bij jonge mannen die seks hebben met mannen
Wat is het humaan papillomavirus (HPV)?
Stel je voor: Lisa, een energieke twintiger, ging voor haar routine uitstrijkje zonder zich ergens zorgen over te maken. Een paar weken later kreeg ze een brief: er was HPV gevonden. "HPV? Maar ik voel me prima!" dacht ze. De huisarts stelde haar gerust: HPV is ontzettend vaak voorkomend en in de meeste gevallen ruimt het lichaam het virus vanzelf op. Toch was Lisa even van haar stuk gebracht. Ze leerde dat HPV soms jarenlang ongemerkt aanwezig kan zijn en in zeldzame gevallen kan leiden tot afwijkingen. Dankzij het uitstrijkje werd het op tijd ontdekt en volgde ze de controles nauwgezet. Uiteindelijk bleek alles in orde, maar Lisa besefte hoe belangrijk het is om je gezondheid niet voor lief te nemen — zelfs als je je topfit voelt.Het Humaan papillomavirus is een groep van meer dan honderd verwante virussen. Ze heten papillomavirussen omdat het virus bepaalde soorten (goedaardige) wratten, of papillomen, kan veroorzaken. De varianten die ervoor zorgen dat er wratten groeien op handen en voeten zijn anders dan die varianten die tumoren veroorzaken in het genitale gebied. Sommige types van HPV worden in diverse studies geassocieerd met bepaalde vormen van kanker. Deze worden 'hoog-risico' infectie genoemd.
Hoe wordt HPV overgedragen?
Genitale HPV-infecties komen zeer vaak voor en worden door seksueel contact overgedragen. De meeste HPV infecties treden op zonder symptomen en verdwijnen spontaan zonder enige behandeling in de loop van een aantal jaren. De infectie wordt dan door het afweersysteem van ons lichaam opgeruimd. Vaak gebeurt dat binnen 1,5 tot 2 jaar. Veel mensen merken nooit iets van de HPV-infectie, terwij het bij anderen weer wratjes op de geslachtsdelen of in de anus veroorzaakt.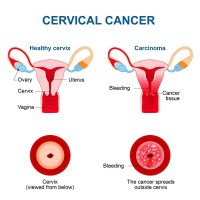 Baarmoederhalskanker / Bron: Designua/Shutterstock.com
Baarmoederhalskanker / Bron: Designua/Shutterstock.comHPV en kanker
Sommige HPV-infecties blijven langere tijd aanwezig. Persisterende HPV-infecties worden thans algemeen erkend als de belangrijkste oorzaak van baarmoederhalskanker. Ook wordt ten minste 90% van de gevallen van anale kanker door HPV veroorzaakt. Studies laten zien dat HPV tevens een rol speelt bij kanker van de vulva, vagina en penis en kanker in de mondholte. Er zijn verschillende varianten van HPV, waarvan enkele als kankerverwekkend zijn aan te wijzen. Door de aanwezigheid van het virus op een bepaalde plek, kunnen daar afwijkende cellen ontstaan. Meestal verdwijnen die afwijkende cellen weer, maar soms ontwikkelen zij zich verder en ontstaat er kanker. Seksueel overdraagbare, hoog-risico HPV's omvatten de typen 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68, en 73.[1]Risicofactoren voor HPV-infectie
Factoren
Bepaalde factoren verhogen het risico van een persoon op een HPV-infectie, zoals:- op jonge leeftijd beginnen met seks;
- veel wisselende seksuele contacten;
- seks met een partner die veel seksuele contacten heeft (gehad);
- onveilige seks;
- anale seksuele geslachtsgemeenschap;
- verlaagde immuniteit, door bijvoorbeeld HIV-infectie (humaan immuundeficiëntievirus).
Korte toelichting
HPV kom vaker voor bij mensen met HIV. Canadees onderzoek toont aan dat anale infectie met het humaan papillomavirus en de HPV types die kanker kunnen veroorzaken vaak voorkomen bij hiv-positieve homomannen.[2]Van een persoon die in zijn leven meer dan vijf seksuele partners heeft (gehad), is het praktisch zeker dat hij ooit een HPV-infectie zal krijgen of reeds heeft doorgemaakt.
In een onderzoek onder jonge universiteitsstudentes die juist begonnen met het hebben van een liefdesleven, bleek dat 100% condoomgebruik tot 70% afname van HPV-infecties leidde, vergeleken met een controlegroep die in minder dan 5% van de sekscontacten een condoom gebruikte.[3])
Volgens de arts John R. Diggs is vanwege de kwetsbaarheid van de anus en de endeldarm, anaal-genitale seks een zeer efficiënte manier om HIV, HPV en andere infecties over te dragen.[4] Anale seks leidt sneller tot wondjes en ontstekingen en dit vergemakkelijkt een infectie met HPV.
Behandeling van HPV
Er is geen remedie voor HPV. Echter, de meeste HPV infecties verdwijnen gewoon na verloop van tijd of zijn zodanig verzwakt dat ze geen kwaad meer kunnen aanrichten. Een infectie die latent aanwezig is, kan echter weer de kop opsteken als het immuunsysteem van een persoon is verzwakt door bepaalde aandoeningen of ziektes of door een intensieve medische behandeling, zoals bij kanker het geval kan zijn.Sommige types van HPV kunnen wratten veroorzaken op of rond de geslachtsdelen of anus. Genitale wratten (technisch bekend als 'condylomata acuminata') zijn het meest geassocieerd met twee HPV-types, te weten: HPV-6 en HPV-11. Er zijn medicijnen op de markt om wratten te bestrijden. De huidafwijking Intraepitheliale Neoplasie (VIN, een voorstadium van vulvakanker), kan sinds kort ook effectief bestreden worden met een anti-wrattenmedicijn, zo blijkt uit onderzoek. Onderzoekers die verbonden zijn aan het Erasmus Medisch Centrum, hebben in samenwerking met het Academisch Medisch Centrum en het Nederlands Kanker Instituut in Amsterdam, een medicijn getest dat de immunologische afweer van de patiënt versterkt: imiquimod 5% crème. Door het medicijn is het lichaam zelf in staat de virale infectie die de ziekte veroorzaakt te bestrijden. De patiënt kan de crème zelf aanbrengen en hiermee kunnen chirurgische ingrepen ter verwijdering van deze huidafwijkingen worden vermeden.[5]
Nieuwvormingen (technisch spreekt men van 'neoplasie') worden normaalgesproken verwijderd door deze te bevriezen, of met behulp van een hete draad, of door het toepassen van conventionele chirurgie, dat wil zeggen wegsnijden.
Preventiestrategieën
Er zijn verschillende manieren om het risico van HPV-infectie te verminderen. Op basis van de huidige stand van zaken (anno 2025), kan in de volle breedte het volgende gezegd worden over de preventie van genitale HPV.Seksuele onthouding of duurzame en wederzijds monogame relatie
De meest effectieve manier om het risico voor genitale HPV-infectie te elimineren, is seksuele onthouding. Voor degenen die ervoor kiezen seksueel actief te zijn, is een duurzame en wederzijds monogame relatie met een niet-geïnfecteerde partner de beste strategie ten einde genitale HPV-infectie te voorkomen.Condooms
Condooms bieden bescherming, ofschoon daarbij opgemerkt moet worden dat condooms zeker geen volledige bescherming bieden wat betreft het voorkomen van HPV-infectie. Onderzoek wijst uit dat het consequente gebruik van condooms het risico op een HPV-infectie wel verlaagt, maar niet te allen tijde kan voorkomen.Vaccinatie
Het is mogelijk om vrouwen middels vaccinatie tegen de twee meest voorkomende HPV-typen te beschermen. Deze typen, HPV 16 & 18, veroorzaken ruim tweederde van alle gevallen van baarmoederhalskanker. Vaccinatie biedt geen volledige bescherming en derhalve blijft screening op baarmoederhalskanker belangrijk. Sommige onderzoekers pleiten ervoor om de vaccinatie ruimer toe te passen, aangezien HPV ook een rol speelt bij andere vormen van kanker, waaronder anuskanker. De discussie of ook jongens gevaccineerd moeten worden tegen het kankerverwekkende HPV laait af en toe op en deze discussie is voorlopig niet gesloten.Mannenbesnijdenis
Verder blijkt uit onderzoek dat besneden mannen minder kans hebben HPV op te lopen en vrouwen die een besneden partner hebben lopen minder kans op het ontwikkelen van baarmoederhalskanker. Circumcisie biedt dus blijkens onderzoek in enige mate bescherming tegen infectie met HPV.Anale seks vermijden
Vermijd anale geslachtsgemeenschap (seks), aangezien dit een verhoogd risico op besmetting met HPV en HIV geeft.[6] Bij anale seks is de kans op het krijgen van allerlei (infectie)ziektes zoals HPV groter dan bij vaginale seks. HPV kan anale kanker veroorzaken en dan met name de subtypes 16 en 18.Anus en rectum zijn niet toegerust voor geslachtsgemeenschap, zoals de vagina dat wel is. De anus is een uitgang en geen ingang. De anus en rectum zijn te fragiel en te kwetsbaar voor penetratie; er kunnen door penetratie en wrijving al snel wondjes en anale fissuren (kloofjes/scheurtjes) ontstaan. Dit vergemakkelijkt de kans op overdracht van onder andere HPV, die verantwoordelijk wordt gesteld voor de overgrote meerderheid van de gevallen van anale kanker. Het is daarbij de vraag of het verband tussen ontstekingen in de anus en anale kanker, ook het gevolg kan zijn van de ontsteking zélf. Of is het zo dat ontstekingen uitsluitend 'faciliterend' werken voor infectie met HPV?[7] Toekomstig onderzoek zal dat moeten uitwijzen.