Slaapziekte: Infectie met koorts en neurologische symptomen
 De Afrikaanse slaapziekte, veroorzaakt door parasieten van de soort Trypanosoma brucei, wordt overgedragen via de steek van een geïnfecteerde tseetseevlieg. De aandoening komt vooral voor op het platteland van Afrika en staat bekend om zijn twee fasen van symptomen. In de eerste fase vertoont de patiënt voornamelijk koorts, gewrichtspijn en huidletsels, terwijl in de tweede fase de hersenen worden aangetast, wat leidt tot ernstige neurologische symptomen. De ziekte kan met medicijnen worden behandeld, maar is dodelijk als deze onbehandeld blijft. Er bestaat momenteel geen vaccin tegen de slaapziekte, waardoor preventieve maatregelen cruciaal zijn om een steek van de tseetseevlieg te voorkomen.
De Afrikaanse slaapziekte, veroorzaakt door parasieten van de soort Trypanosoma brucei, wordt overgedragen via de steek van een geïnfecteerde tseetseevlieg. De aandoening komt vooral voor op het platteland van Afrika en staat bekend om zijn twee fasen van symptomen. In de eerste fase vertoont de patiënt voornamelijk koorts, gewrichtspijn en huidletsels, terwijl in de tweede fase de hersenen worden aangetast, wat leidt tot ernstige neurologische symptomen. De ziekte kan met medicijnen worden behandeld, maar is dodelijk als deze onbehandeld blijft. Er bestaat momenteel geen vaccin tegen de slaapziekte, waardoor preventieve maatregelen cruciaal zijn om een steek van de tseetseevlieg te voorkomen.- Synoniemen van slaapziekte
- Epidemiologie van de infectie
- Incidentie en prevalentie
- Geografische verspreiding
- Mortaliteit en morbiditeit
- Mechanisme
- Fase 1: acute Hematogene infectie
- Fase 2: chronische neurologische infectie
- Immuunrespons en ontstekingen
- Oorzaken en soorten: Trypanosoma brucei gambiense en Trypanosoma brucei rhodesiense
- Risicofactoren
- Leeftijd en geslacht
- Blootstelling aan tseetseevliegen
- Immuunsysteemstoornissen
- Risicogroepen
- Inwoners van endemische gebieden
- Landbouwers en buitenwerkers
- Kinderen en ouderen
- Symptomen van de infectie: Koorts en neurologische symptomen
- Alarmsymptomen
- Koorts en zwelling van lymfeklieren
- Gedragsveranderingen en verwardheid
- Slaapstoornissen en coma
- Diagnose en onderzoeken
- Behandeling van de Afrikaanse slaapziekte
- Prognose van de slaapziekte
- Vroege diagnose en behandeling
- Laatste stadia en complicaties
- Herstel en revalidatie
- Complicaties
- Preventie van de infectie
- Praktische tips voor het leven met slaapziekte
- Zorg voor regelmatige medische controle
- Gebruik beschermende maatregelen tegen tseetseevliegen
- Beheer je gezondheid en immuniteit
- Volg de behandeling strikt op
- Misvattingen rond slaapziekte
- Slaapziekte komt alleen voor in Afrika
- De symptomen van slaapziekte verschijnen onmiddellijk
- Slaapziekte is altijd dodelijk
- Er zijn geen vaccins tegen slaapziekte
- Slaapziekte kan alleen door direct contact met besmette mensen worden overgedragen
- Slaapziekte heeft alleen effect op de lichamelijke gezondheid
- Je kunt slaapziekte gewoon zelf behandelen met antibiotica
- Slaapziekte komt vaker voor bij kinderen dan bij volwassenen
Synoniemen van slaapziekte
De slaapziekte is ook bekend onder de volgende synoniemen:- Afrikaanse slaapziekte
- Encephalitis lethargica
- (Humane) Afrikaanse trypanosomiasis
- Nona
Epidemiologie van de infectie
Slaapziekte, ook wel trypanosomiasis genoemd, is een tropische parasitaire ziekte die wordt veroorzaakt door de trypanosoma parasieten en voornamelijk voorkomt in sub-Saharaans afrika. De ziekte wordt overgedragen door de beet van een tseetseevlieg en kan ernstige gezondheidsproblemen veroorzaken.Incidentie en prevalentie
De incidentie van slaapziekte varieert sterk, maar de prevalentie is het hoogst in afrika, met de meeste gevallen in landen zoals de democratische republiek congo, zuid-Soedan en oeganda. Volgens de wereldgezondheidsorganisatie (WHO) werden de laatste jaren enkele duizenden gevallen gerapporteerd, hoewel het werkelijke aantal waarschijnlijk hoger ligt vanwege de beperkte toegang tot gezondheidszorg in afgelegen gebieden.Geografische verspreiding
Slaapziekte komt voornamelijk voor in de tseetseevlieggebieden van afrika, die zich over grote delen van de sahel en de bossen van centraal-Afrika uitstrekken. De verspreiding wordt beïnvloed door de aanwezigheid van de vector (tseetseevlieg), maar ook door de beschikbaarheid van gezondheidszorg en preventieve maatregelen.Mortaliteit en morbiditeit
De ziekte is potentieel dodelijk als deze onbehandeld blijft, maar met tijdige diagnose en behandeling is de prognose aanzienlijk verbeterd. Slaapziekte heeft een aanzienlijke impact op de kwaliteit van leven van patiënten, met ernstige neurologische complicaties in latere stadia van de ziekte.Mechanisme
Slaapziekte wordt veroorzaakt door de parasieten trypanosoma brucei, die de bloedbaan infecteren en uiteindelijk het centrale zenuwstelsel aantasten. De ziekte ontwikkelt zich in twee fasen, waarbij de parasieten eerst de bloedbaan koloniseren en daarna het cerebrospinale vocht binnendringen.Fase 1: acute Hematogene infectie
In de vroege fase van slaapziekte bevinden de parasieten zich voornamelijk in het bloed. De parasieten vermeerderen zich snel en veroorzaken symptomen zoals koorts, hoofdpijn en zwelling van de lymfeklieren, vaak gepaard met vermoeidheid en spierpijn.Fase 2: chronische neurologische infectie
In de latere stadia van slaapziekte dringen de parasieten het centrale zenuwstelsel binnen en veroorzaken ernstige neurologische symptomen, zoals gedragsveranderingen, verwarring, verstoorde slaap (het kenmerkende symptoom van de ziekte), en uiteindelijk coma en de dood indien onbehandeld.Immuunrespons en ontstekingen
De parasieten veroorzaken een chronische ontstekingsreactie in het lichaam, die zowel het zenuwstelsel als andere weefsels aantast. Het immuunsysteem reageert met een verhoogde productie van cytokinen, die bijdragen aan de ontsteking en de ziekteprogressie versnellen.Oorzaken en soorten: Trypanosoma brucei gambiense en Trypanosoma brucei rhodesiense
Besmetting en overdrachtDe infectie wordt overgedragen door zowel mannelijke als vrouwelijke tseetseevliegen, die parasieten van het geslacht Trypanosoma overdragen. Hoewel zeldzaam, kan de ziekte ook van een zwangere moeder op haar ongeboren kind worden overgedragen. Infectie door besmette naalden en seksueel contact komen sporadisch voor, evenals transmissie via bloedtransfusies.
Soorten parasieten
Trypanosoma brucei gambiense
Deze parasiet komt voor in 24 landen in West- en Centraal-Afrika en is verantwoordelijk voor de meerderheid van de slaapziektegevallen. De meeste gevallen worden gerapporteerd uit Centraal-Afrika, met landen zoals de Democratische Republiek Congo, Angola, Soedan, de Centraal-Afrikaanse Republiek, de Republiek Congo, Tsjaad en het noorden van Oeganda. Ongeveer 7.000 tot 10.000 nieuwe gevallen worden jaarlijks door de Wereldgezondheidsorganisatie gerapporteerd. Deze vorm van de ziekte, ook bekend als de West-Afrikaanse slaapziekte, kan lange tijd sluimerend blijven en na maanden of jaren symptomen vertonen. Bij veel patiënten is de infectie dan al uitgebreid naar de hersenen.
Trypanosoma brucei rhodesiense
Deze parasiet komt voor in 13 landen in Oost- en Zuid-Afrika, met een hogere incidentie in Oeganda, Tanzania, Malawi en Zambia. Minder dan 2% van de gevallen betreft deze soort. De Wereldgezondheidsorganisatie meldt dat de jaarlijkse incidentie enkele honderden gevallen bedraagt. Trypanosoma brucei rhodesiense veroorzaakt een acute vorm van de ziekte die snel vordert en het centrale zenuwstelsel aantast. Deze vorm staat bekend als de Oost-Afrikaanse slaapziekte.
Risicofactoren
De risicofactoren voor slaapziekte zijn nauw verbonden met de aanwezigheid van de tseetseevlieg en de mate van blootstelling aan deze vector. Mensen die in of nabij gebieden wonen waar tseetseevliegen voorkomen, lopen het grootste risico.Leeftijd en geslacht
Slaapziekte kan iedereen treffen, maar jonge volwassenen en ouderen lijken vaker de ernstige stadia van de ziekte te ontwikkelen. Mannen hebben doorgaans een hoger risico dan vrouwen, mogelijk vanwege hun grotere kans op blootstelling aan tseetseevliegen door werk in buitengebieden zoals de landbouw.Blootstelling aan tseetseevliegen
De grootste risicofactor is blootstelling aan de tseetseevlieg in endemische gebieden. Mensen die in of nabij bossen en graslanden wonen, hebben een verhoogd risico, vooral in landen waar vectorcontroleprogramma's onvoldoende zijn.Immuunsysteemstoornissen
Hoewel slaapziekte iedereen kan treffen, kunnen mensen met een verzwakt immuunsysteem, zoals hiv-patiënten, kwetsbaarder zijn voor ernstigere vormen van de ziekte. Een verzwakt immuunsysteem kan de effectiviteit van de natuurlijke afweer tegen de parasiet verminderen.Risicogroepen
Slaapziekte komt vooral voor in bepaalde risicogroepen, die vaak te maken hebben met specifieke sociaal-economische en geografische factoren.Inwoners van endemische gebieden
Mensen die in endemische gebieden wonen, zoals delen van centraal- en west-Afrika, lopen een veel groter risico op infectie. De aanwezigheid van de tseetseevlieg is de belangrijkste risicofactor in deze regio’s.Landbouwers en buitenwerkers
Mensen die werken in de landbouw of andere buitenberoepen in risicogebieden zijn vaak vaker in contact met tseetseevliegen, die in bossen en graslanden gedijen. Deze beroepsgroepen vertonen een verhoogde blootstelling en dus een groter risico op infectie.Kinderen en ouderen
Kinderen zijn vaak kwetsbaarder voor infectie door een zwakker immuunsysteem. Ouderen kunnen ook verhoogd risico lopen, vooral wanneer ze andere gezondheidsproblemen hebben die hun weerstand verlagen.Symptomen van de infectie: Koorts en neurologische symptomen
Na een steek van een tseetseevlieg ontwikkelt de patiënt vaak een pijnlijke, rode huidplek op de bijtplaats. Na de infectie vermenigvuldigen de trypanosomen zich in de subcutane weefsels, het bloed en de lymfe.Hemo-lymfatische fase
De symptomen in deze fase verschijnen meestal één tot drie weken na de steek. De patiënt kan koortsaanvallen, hoofdpijn, gezwollen gezicht, gezwollen lymfeklieren, huidletsels, gewrichtspijn en jeuk ervaren.
Neurologische fase
In de tweede fase, die ongeveer één tot twee jaar na de steek optreedt, tasten de parasieten het centrale zenuwstelsel aan. De patiënt vertoont aanhoudende hoofdpijn (waarbij pijnstillers vaak niet effectief zijn), gedragsveranderingen, stemmingswisselingen, verwardheid, verlies van eetlust, gewichtsverlies, gevoelsstoornissen, coördinatieproblemen en epileptische aanvallen (vooral bij kinderen). Slaapstoornissen zijn ook een belangrijk symptoom, waarbij de patiënt zowel overdag slaperig als 's nachts slapeloos kan zijn. Zonder behandeling is de slaapziekte vaak fataal.
Alarmsymptomen
De eerste symptomen van slaapziekte kunnen zich in de vroege stadia manifesteren, vaak verward met andere aandoeningen. Het herkennen van alarmsymptomen is cruciaal voor een tijdige diagnose en behandeling.Koorts en zwelling van lymfeklieren
In de vroege fase van de ziekte ervaren patiënten vaak koorts en zwelling van de lymfeklieren (stadium 1). Deze symptomen kunnen gemakkelijk worden verward met andere infecties, waardoor een snelle diagnose moeilijker is.Gedragsveranderingen en verwardheid
In de latere stadia, wanneer de parasieten het zenuwstelsel aantasten, kunnen patiënten gedragsveranderingen vertonen, waaronder verwarring, somberheid en desoriëntatie.Slaapstoornissen en coma
Een ander opvallend symptoom van slaapziekte is een verstoorde slaapcyclus, wat leidt tot de bekende "slaapziekte". Patiënten kunnen periodes van slapeloosheid afwisselen met perioden van diepe slaperigheid. In ernstige gevallen kan de patiënt in coma raken.Diagnose en onderzoeken
Lichamelijk onderzoekDe arts voert een grondig lichamelijk onderzoek uit, waaronder een anamnese (uitgebreid vraaggesprek). Tijdens de eerste fase kan de arts gezwollen lymfeklieren, een versnelde hartslag (tachycardie) en splenomegalie (vergrote milt) waarnemen. In de tweede fase kunnen gedragsveranderingen, gevoelsstoornissen, psychose, verhoogde spierstijfheid (spasticiteit) en bevingen opgemerkt worden.
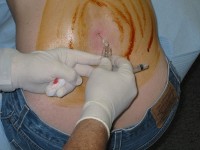 Lumbale punctie / Bron: Brainhell, Wikimedia Commons (CC BY-SA-3.0)
Lumbale punctie / Bron: Brainhell, Wikimedia Commons (CC BY-SA-3.0)Een volledig bloedonderzoek is nodig om de diagnose te bevestigen. Dit kan anemie, trombocytopenie, hypoalbuminemie (verlaagde albuminewaarden in het bloed), een verhoogde bezinkingssnelheid en hypergammaglobulinemie aan het licht brengen. Een lumbale punctie (ruggenprik) wordt uitgevoerd om het hersenvocht te onderzoeken en de ziekteprogressie te beoordelen. Soms is een aspiratie van de lymfeklieren en het beenmerg nodig. In sommige gevallen kan beeldvormend onderzoek van het hoofd, zoals een CT-scan, MRI-scan of EEG, worden uitgevoerd.
Differentiële diagnose
De arts kan de slaapziekte verwarren met andere aandoeningen, waaronder:
- Brucellose
- De ziekte van Lyme (bacteriële infectie door tekenbeet met symptomen aan huid, hart, hersenen, spieren en/of gewrichten)
- Buiktyfus (bacteriële infectie met koorts en buikpijn)
- Cryptokokkenmeningitis (schimmelinfectie die longen, huid en hersenen aantast)
- Hiv-infectie
- Leishmaniasis
- Malaria
- Meningitis (hersenvliesontsteking met hoofdpijn, koorts en een stijve nek)
- Toxoplasmose (parasitaire infectie met symptomen aan hersenen, longen, hart, ogen en/of lever)
- Tuberculose
Behandeling van de Afrikaanse slaapziekte
De diagnose en behandeling van de slaapziekte dienen zo vroeg mogelijk te gebeuren om de neurologische fase te voorkomen. Er is geen vaccin beschikbaar, dus de behandeling bestaat uit geneesmiddelen die variëren afhankelijk van het stadium van de ziekte.Behandeling in de hemo-lymfatische fase
In de hemo-lymfatische fase kan de behandeling relatief eenvoudig zijn met geneesmiddelen zoals pentamidine of suramine.
Behandeling in de neurologische fase
In de neurologische fase, waar de parasieten het centrale zenuwstelsel aantasten, zijn de geneesmiddelen complexer en vaak toxischer. Behandelingen zoals eflornithine en nifurtimox worden gebruikt. Deze geneesmiddelen moeten vaak met grote voorzichtigheid worden toegediend en kunnen moeilijker zijn om effectief te zijn vanwege de moeilijkheid om de hersenbarrière te passeren.
Opvolging
Na behandeling is het essentieel om de patiënt gedurende minstens twee jaar regelmatig te controleren. Dit omvat het uitvoeren van lumbale puncties om te bevestigen dat de parasieten volledig uit het lichaam zijn verwijderd en om te controleren op eventuele terugkerende infecties.