Scheelzien (strabismus): De operatie
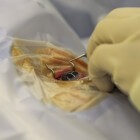 Een patiënt die lijdt aan strabisme (scheelzien), kan mogelijk een oogspieroperatie ondergaan, waarbij de chirurg de oogstand herstelt of verbetert. Hierdoor komen de ogen rechter te staan, wat zowel cosmetisch als functioneel voordelig is. Soms zijn twee operaties nodig om het optimale resultaat te bereiken. De operatie heeft echter geen invloed op de gezichtsscherpte.
Een patiënt die lijdt aan strabisme (scheelzien), kan mogelijk een oogspieroperatie ondergaan, waarbij de chirurg de oogstand herstelt of verbetert. Hierdoor komen de ogen rechter te staan, wat zowel cosmetisch als functioneel voordelig is. Soms zijn twee operaties nodig om het optimale resultaat te bereiken. De operatie heeft echter geen invloed op de gezichtsscherpte.- Wat is scheelzien?
- Epidemiologie van scheelzien
- Oorzaken en risicofactoren
- Symptomen en alarmsymptomen
- Diagnose en onderzoeken
- Behandeling van strabisme
- Prognose en complicaties
- Preventie van strabisme
- Vroegtijdige interventie bij kinderen
- Genetische factoren en preventie
- Voor de operatie
- Praktisch
- De operatie zelf
- Na de operatie
- Bijwerkingen
- Tips
- Controle
- Praktische tips voor het leven met scheelzien na de operatie
- Direct na de operatie: Wat je kunt verwachten
- Oogdruppels en medicatie
- Rust en herstel: Beperk activiteiten
- Controleafspraken en follow-up
- Mentale gezondheid en aanpassingen
- Langdurige zorg na de operatie
- Misvattingen rond scheelzien (strabismus): de operatie
- Een strabismusoperatie is puur cosmetisch
- Een strabismusoperatie is extreem pijnlijk
- Een operatie voor scheelzien heeft een lange hersteltijd
- De operatie is altijd succesvol na één ingreep
- Een strabismusoperatie is gevaarlijk en kan blindheid veroorzaken
- Volwassenen kunnen geen strabismusoperatie meer ondergaan
- Na de operatie is verdere behandeling overbodig
Wat is scheelzien?
Bij scheelzien wijkt de stand van de ogen af. De ogen zijn niet op hetzelfde punt gericht. Een patiënt met strabisme kijkt meestal met één oog rechtuit, terwijl het andere oog afwijkt naar boven, naar beneden, richting de neus of het oor. Soms komt een combinatie van deze afwijkende oogstanden voor. Scheelzien presenteert zich meestal op kinderleeftijd, maar soms ook bij volwassenen. De incidentie van scheelzien bedraagt 3 tot 5%. Dubbelzien (diplopie) treedt op wanneer beide ogen niet op hetzelfde punt gericht staan.Kinderen die voor hun zesde levensjaar scheelzien ontwikkelen, zijn in staat om het beeld afkomstig uit het oog met de afwijkende stand in hun hersenen te onderdrukken, wat mogelijk resulteert in een ‘lui oog’ (medische term: amblyopie). Wanneer scheelzien na het zesde levensjaar ontstaat, kunnen de hersenen het beeld van het afwijkende oog niet meer onderdrukken, waardoor de patiënt dubbel ziet.
Epidemiologie van scheelzien
Strabisme komt wereldwijd voor en treft ongeveer 3-5% van de bevolking. Het is een veelvoorkomende oogafwijking die meestal op jonge leeftijd begint, maar ook op volwassen leeftijd kan voorkomen.Oorzaken en risicofactoren
Strabisme kan verschillende oorzaken hebben, waaronder genetische aanleg, neurologische aandoeningen, problemen met de oogspieren of oogzenuwen, en refractieafwijkingen zoals bijziendheid of verziendheid. Risicofactoren zijn onder andere een familiegeschiedenis van strabisme, vroeggeboorte, en bepaalde medische aandoeningen zoals hersenverlamming.Symptomen en alarmsymptomen
De belangrijkste symptomen van strabisme zijn een afwijkende oogstand en dubbelzien. Bij kinderen kan strabisme ook leiden tot een lui oog (amblyopie). Alarmsymptomen zijn plotseling optreden van dubbelzien of strabisme op latere leeftijd, wat kan wijzen op een neurologische aandoening en onmiddellijke medische aandacht vereist.Diagnose en onderzoeken
Strabisme wordt gediagnosticeerd door een oogarts of orthoptist. De diagnose wordt gesteld door een oogonderzoek, waarbij de arts de stand van de ogen, de bewegingen van de oogspieren en de gezichtsscherpte beoordeelt. Aanvullende onderzoeken zoals een refractieonderzoek of beeldvormende technieken kunnen nodig zijn om onderliggende oorzaken op te sporen.Behandeling van strabisme
De behandeling van strabisme is afhankelijk van de oorzaak en de ernst van de aandoening. Behandelopties zijn onder meer brilcorrectie, oogspiertraining, occlusietherapie (het afplakken van het goede oog om het luie oog te stimuleren), en chirurgische correctie. Een oogspieroperatie is vaak noodzakelijk om de oogstand te corrigeren en dubbelzien te verhelpen.Prognose en complicaties
De prognose van strabisme is over het algemeen goed, vooral wanneer de behandeling op jonge leeftijd wordt gestart. Zonder behandeling kan strabisme leiden tot amblyopie, verlies van dieptezicht, en blijvend dubbelzien. Complicaties van een oogspieroperatie zijn onder andere infecties, littekenvorming, en in zeldzame gevallen, verlies van het gezichtsvermogen.Preventie van strabisme
Hoewel strabisme vaak een erfelijke aandoening is, kunnen er preventieve maatregelen en vroege detectie zijn om de impact ervan te minimaliseren. Dit hoofdstuk bespreekt strategieën voor het detecteren van strabisme bij jonge kinderen en de preventie van ernstigere gevallen in de toekomst.Vroegtijdige interventie bij kinderen
Strabisme wordt vaak al op jonge leeftijd ontdekt. Dit gedeelte bespreekt het belang van vroegtijdige diagnostiek en behandeling bij kinderen, en hoe vroege interventie kan bijdragen aan een beter visueel resultaat.Genetische factoren en preventie
Er zijn genetische factoren die het risico op strabisme kunnen verhogen. Dit deel bespreekt de rol van genetica bij het ontwikkelen van scheelzien en de mogelijkheden voor genetisch advies voor families.Voor de operatie
De patiënt krijgt meestal één of meer vooronderzoeken (preoperatieve onderzoeken) bij een oogarts en orthoptist. Meestal dient hij vooraf ook naar een anesthesist te gaan, en krijgt hij (of een van zijn ouders) een recept mee voor oogdruppels die hij gebruikt volgens de correcte oogdruppelrichtlijnen.Praktisch
De operatie kan worden uitgevoerd bij een patiënt vanaf de leeftijd van acht maanden. Normaal gesproken gebeurt de ingreep poliklinisch, wat betekent dat de patiënt 's morgens wordt opgenomen en 's avonds weer naar huis mag. In sommige gevallen kan de opnameduur langer zijn, of beslist de arts na de operatie of de patiënt beter een nacht moet blijven.De operatie zelf gebeurt onder volledige narcose, waarbij de patiënt een infuus krijgt. Sommige ziekenhuizen voeren de operatie echter onder plaatselijke verdoving uit. In dat geval krijgt de patiënt een prik in de huid rondom het oog, wat pijnlijk kan zijn. De voorbereiding van de operatie duurt ongeveer een half uur, en de operatie zelf duurt tussen de 30 minuten en een uur. De operatie kan aan één of beide ogen worden uitgevoerd.
De operatie zelf
Zes oogspieren zorgen voor de beweging van het oog. Deze spieren zijn aan de buitenkant van het oog bevestigd onder het oogbindvlies. Tijdens de operatie maakt de chirurg het bindvlies los dat op de oogbol zit. Vervolgens maakt hij de te opereren spier los en verplaatst of verkort deze. Hierdoor wordt de spier zwakker of juist sterker. De chirurg verwijdert dus zeker niet het hele oog. Soms gaat de chirurg met een naaldje door het hoornvlies bij het hechten van de spier, waarna hij dit plekje meteen bevriest om complicaties te voorkomen.Na de operatie
De patiënt krijgt na de operatie meteen zalf in het geopereerde oog om een ontsteking te voorkomen. De chirurg plaatst geen verband op het geopereerde oog. De patiënt mag 's avonds naar huis, maar dient wel vervoer te regelen, aangezien hij nog niet aan het verkeer mag deelnemen.Thuis dient de patiënt twee keer per dag oogdruppels in het oog te doen om een infectie te voorkomen. Bij de controleafspraak beoordeelt de arts of het druppelen kan worden gestopt. De patiënt mag na de operatie zijn bril weer dragen en zijn activiteiten hervatten. Meestal blijft de patiënt ongeveer vijf dagen thuis. De patiënt overlegt met de arts of deze termijn verlengd moet worden, afhankelijk van het soort werk. De patiënt mag de eerste weken na de operatie uiteraard niet in zijn ogen wrijven, omdat de oogspieren nog wat fragiel zijn. Het duurt enkele weken voordat de patiënt volledig hersteld is van de operatie.
Bijwerkingen
Hoofdpijn en misselijkheid komen vaak voor in de eerste uren na de operatie. Het is verder normaal dat het oog na de operatie rood (rood oog) en gezwollen (zwelling van het oog) is, en dat de patiënt pijn heeft aan het oog (oogpijn). De zwelling verdwijnt meestal na enkele dagen, en de roodheid na enkele weken. Bij toenemende roodheid of pijn moet de patiënt onmiddellijk contact opnemen met de oogarts, omdat dit kan wijzen op een infectie of bloeding. De patiënt kan ook last hebben van prikkende ogen of het gevoel dat er iets in zijn oog zit, wat te wijten is aan de hechtingen die vanzelf oplossen. Dubbelzien en/of een licht verminderd gezichtsvermogen zijn eveneens mogelijke bijwerkingen, die meestal spontaan verdwijnen binnen enkele weken.Tips
De patiënt mag twee weken na de operatie beter niet zwemmen. Douchen is wel toegestaan, maar hij moet ervoor zorgen dat er geen zeep in zijn ogen komt. Bij winderig weer is het raadzaam een stevige (zonne)bril te dragen om te voorkomen dat er vuil in het oog komt. De patiënt beweegt best regelmatig zijn ogen door heen en weer te kijken, omdat dit het herstel bevordert en eventuele verklevingen voorkomt.Controle
De patiënt komt één of twee weken na de operatie terug voor controle. Het uiteindelijke resultaat van de operatie is pas drie maanden later goed te beoordelen. Meestal is de patiënt zowel op cosmetisch als functioneel vlak tevreden. Omdat de oogpositie echter opnieuw kan veranderen, blijft regelmatige controle bij de oogarts noodzakelijk voor een uitgebreid oogonderzoek.Praktische tips voor het leven met scheelzien na de operatie
Scheelzien (strabismus) is een aandoening waarbij de ogen niet goed uitgelijnd zijn, waardoor ze niet tegelijkertijd op hetzelfde punt focussen. Een operatie kan nodig zijn om de oogspieren opnieuw uit te lijnen, wat kan helpen om het zicht te verbeteren en ongemak te verminderen. Na de operatie zijn er verschillende aspecten van herstel die belangrijk zijn om te begrijpen en goed op te volgen. Hier volgen enkele praktische tips om je te ondersteunen in het herstelproces.Direct na de operatie: Wat je kunt verwachten
Na de operatie voor scheelzien is het normaal dat je een tijdelijke verandering in je gezichtsvermogen ervaart. Je ogen kunnen gevoelig zijn en je kunt last hebben van zwelling of pijn rondom de ogen. Het is belangrijk om voldoende rust te nemen en je ogen niet te veel te belasten. Volg de instructies van je arts op met betrekking tot het gebruik van oogdruppels en pijnstillers, die helpen bij het verminderen van ontstekingen en pijn. Als je arts verdoving heeft gebruikt, is het mogelijk dat je de eerste uren na de ingreep nog wat doofheid of gevoelloosheid voelt.Oogdruppels en medicatie
Om infecties te voorkomen en ontstekingen te verminderen, kan je arts oogdruppels voorschrijven. Het is essentieel om deze druppels regelmatig in te nemen, zoals voorgeschreven. Onthoud dat het belangrijk is om geen andere medicatie te gebruiken zonder goedkeuring van je arts, omdat sommige geneesmiddelen de genezing kunnen beïnvloeden of bijwerkingen kunnen veroorzaken.Rust en herstel: Beperk activiteiten
Na de operatie is het belangrijk om lichamelijke activiteiten te beperken om ervoor te zorgen dat je ogen de tijd krijgen om goed te genezen. Vermijd zware inspanning zoals tillen of sporten de eerste weken na de operatie. Dit voorkomt extra druk op je ogen en zorgt ervoor dat de spieren zich goed kunnen herstellen. Je arts kan ook aanbevelen om je ogen zoveel mogelijk te ontlasten door minder schermtijd te hebben of fel licht te vermijden.Controleafspraken en follow-up
Het herstel na een strabismusoperatie vereist regelmatige oogonderzoeken. Je arts zal je ogen monitoren om te zien of de uitlijning correct is en of er geen complicaties optreden, zoals infecties of verhoogde oogdruk. Het is belangrijk om alle controleafspraken bij te wonen, zelfs als je denkt dat alles goed gaat. Deze controles zijn essentieel om het succes van de operatie te waarborgen en om te controleren of verdere behandelingen nodig zijn.Mentale gezondheid en aanpassingen
Het herstellen van een oogoperatie kan soms emotioneel uitdagend zijn. Je kunt je onzeker voelen over de veranderingen in je uiterlijk of de beperkingen in je gezichtsvermogen. Het is belangrijk om steun te zoeken bij vrienden, familie, of een professional als je merkt dat het herstel je mentaal belast. Dit kan helpen om je herstelproces positief te ondersteunen. Als je merkt dat je moeite hebt om je ogen op een natuurlijke manier te bewegen of je ogen zich niet correct uitlijnen, is het goed om dit met je arts te bespreken. Zij kunnen je helpen om met de aanpassingen om te gaan en eventueel extra psychische stoornissen of stress te voorkomen.Langdurige zorg na de operatie
Na de operatie kun je verbetering in de uitlijning van je ogen verwachten, maar het kan enige tijd duren voordat je volledig herstel ervaart. Gedurende dit herstel is het belangrijk om regelmatig je ogen te laten controleren, vooral als je merkt dat je zicht fluctuaties vertoont of dat je oogspieren moeite hebben met aanpassing. Sommige patiënten kunnen baat hebben bij aanvullende behandelingen zoals therapieën of speciale oefeningen om de ogen verder te versterken.Misvattingen rond scheelzien (strabismus): de operatie
Een operatie voor scheelzien, ook wel strabismusoperatie genoemd, roept bij veel patiënten vragen en zorgen op. Er bestaan verschillende misvattingen over deze ingreep, die kunnen leiden tot onnodige angst of verkeerde verwachtingen. Hieronder worden de meest voorkomende misverstanden uitgebreid besproken.Een strabismusoperatie is puur cosmetisch
Veel mensen denken dat een operatie voor scheelzien alleen wordt uitgevoerd om het uiterlijk te verbeteren. Hoewel de esthetische correctie een belangrijk aspect is, is de primaire doelstelling vaak functioneel. Een correcte uitlijning van de ogen kan helpen bij het verbeteren van het binoculaire zicht, waardoor dubbelzien vermindert en dieptezicht verbetert. Bovendien kan een verkeerde oogstand leiden tot overmatige inspanning van de oogspieren, wat hoofdpijn en vermoeidheid veroorzaakt. Een operatie kan deze klachten verlichten en de levenskwaliteit aanzienlijk verbeteren.Een strabismusoperatie is extreem pijnlijk
Hoewel elke operatie enige mate van ongemak met zich meebrengt, is een strabismusoperatie over het algemeen niet extreem pijnlijk. De ingreep wordt uitgevoerd onder verdoving, wat betekent dat je tijdens de operatie niets voelt. Na de operatie kan er een licht branderig gevoel of irritatie optreden, vergelijkbaar met het gevoel van een vuiltje in het oog. De meeste patiënten ervaren slechts milde tot matige pijn, die goed te beheersen is met eenvoudige pijnstillers.Een operatie voor scheelzien heeft een lange hersteltijd
Een andere veelvoorkomende misvatting is dat het maanden duurt om te herstellen na een strabismusoperatie. In werkelijkheid is de hersteltijd relatief kort. De meeste patiënten kunnen binnen een paar dagen hun dagelijkse activiteiten hervatten. Er kan wat roodheid en zwelling van het oog optreden, maar dit verdwijnt meestal binnen een week of twee. Volledig herstel en stabilisatie van de oogstand kan enkele weken tot maanden duren, maar dit belemmert doorgaans het dagelijks functioneren niet.De operatie is altijd succesvol na één ingreep
Hoewel een strabismusoperatie een hoge slagingskans heeft, is het niet ongebruikelijk dat sommige patiënten in de toekomst een aanvullende ingreep nodig hebben. Dit komt doordat de oogspieren zich in de loop van de tijd kunnen aanpassen of omdat de correctie niet volledig optimaal is. In sommige gevallen is een tweede operatie nodig om het beste functionele en cosmetische resultaat te bereiken. Dit betekent echter niet dat de eerste operatie mislukt is, maar dat oogstandcorrectie een dynamisch proces is.Een strabismusoperatie is gevaarlijk en kan blindheid veroorzaken
Veel patiënten vrezen dat een operatie aan de oogspieren hun zicht permanent kan beschadigen of zelfs tot blindheid kan leiden. Dit is een zeldzaam misverstand, want complicaties zoals blijvend verlies van het gezichtsvermogen komen vrijwel nooit voor. Moderne chirurgische technieken maken de ingreep zeer veilig, en ernstige complicaties zijn uiterst zeldzaam. De grootste risico’s zijn infectie of over- of ondercorrectie van de oogstand, maar deze zijn in de meeste gevallen goed behandelbaar.Volwassenen kunnen geen strabismusoperatie meer ondergaan
Er leeft een hardnekkig idee dat alleen baby's en jonge kinderen baat hebben bij een strabismusoperatie en dat de ingreep bij volwassenen nutteloos is. Dit is niet waar. Ook op volwassen leeftijd kan een operatie de oogstand corrigeren, dubbelzien verminderen en functionele voordelen opleveren. De hersenen kunnen zich in veel gevallen nog steeds aanpassen aan de verbeterde oogstand, waardoor het dieptezicht en de samenwerking tussen de ogen verbeteren. Daarnaast kan het verminderen van scheelzien ook psychologische voordelen hebben, zoals een positiever zelfbeeld.Na de operatie is verdere behandeling overbodig
Een strabismusoperatie is geen op zichzelf staande oplossing. Vaak is aanvullende behandeling nodig, zoals oogspieroefeningen, een aangepast brilvoorschrift of zelfs oogbehandelingen zoals prisma’s om het resultaat te optimaliseren. In sommige gevallen is opvolging door een orthoptist of oogarts noodzakelijk om te bepalen of verdere correcties nodig zijn. Het is belangrijk om realistische verwachtingen te hebben en te begrijpen dat de operatie slechts een onderdeel is van het totale behandelplan.Een strabismusoperatie is een effectieve en veilige ingreep die bij veel patiënten een grote verbetering in zowel functioneel als cosmetisch opzicht oplevert. Door de juiste informatie te verspreiden, kunnen misvattingen worden weggenomen en kunnen patiënten met meer vertrouwen de beslissing nemen om de operatie te ondergaan.