Crigler-Najjar syndroom: Te hoog bilirubinegehalte in bloed
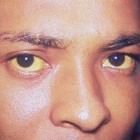 Het Crigler-Najjar-syndroom is een zeldzame erfelijke aandoening die wordt gekenmerkt door een verhoogd bilirubinegehalte in het bloed. Het syndroom wordt veroorzaakt door een defect in een specifiek leverenzym dat essentieel is voor de afbraak van bilirubine. Dit leidt tot ernstige geelzucht, wat kan resulteren in verschillende bijkomende symptomen, zoals vermoeidheid, problemen met spierspanning en neurologische afwijkingen. Er zijn twee typen van het Crigler-Najjar-syndroom, elk met zijn eigen symptomen en variërende ernst. De behandeling verschilt per type en de prognose kan sterk variëren, meestal zijn de vooruitzichten echter somber. Het syndroom werd voor het eerst beschreven door Drs. Crigler en Najjar in 1952.
Het Crigler-Najjar-syndroom is een zeldzame erfelijke aandoening die wordt gekenmerkt door een verhoogd bilirubinegehalte in het bloed. Het syndroom wordt veroorzaakt door een defect in een specifiek leverenzym dat essentieel is voor de afbraak van bilirubine. Dit leidt tot ernstige geelzucht, wat kan resulteren in verschillende bijkomende symptomen, zoals vermoeidheid, problemen met spierspanning en neurologische afwijkingen. Er zijn twee typen van het Crigler-Najjar-syndroom, elk met zijn eigen symptomen en variërende ernst. De behandeling verschilt per type en de prognose kan sterk variëren, meestal zijn de vooruitzichten echter somber. Het syndroom werd voor het eerst beschreven door Drs. Crigler en Najjar in 1952.
- Synoniemen Crigler-Najjar-syndroom
- Epidemiologie
- Oorzaken en erfelijkheid
- Genmutatie
- Overerving
- Risicofactoren voor verhoogd bilirubinegehalte in het bloed
- Symptomen
- Diagnose en onderzoeken
- Behandeling
- Prognose en levensverwachting
- Complicaties van verhoogd bilirubinegehalte in het bloed
- Preventie en beheer
- Praktische tips voor het omgaan met Crigler-Najjar syndroom
- Medische behandeling en opvolging
- Aanpassingen in je dagelijks leven
- Misvattingen rond Crigler-Najjar syndroom
- Het Crigler-Najjar syndroom is altijd levensbedreigend
- Het syndroom wordt altijd op jonge leeftijd ontdekt
- Een levertransplantatie is altijd noodzakelijk
- Het Crigler-Najjar syndroom kan volledig worden genezen
- Het syndroom heeft geen effect op andere organen dan de lever
- Mensen met Crigler-Najjar syndroom hebben een kortere levensverwachting
- Crigler-Najjar syndroom wordt veroorzaakt door slechte levensstijlkeuzes of voeding
Synoniemen Crigler-Najjar-syndroom
Het Crigler-Najjar-syndroom staat ook bekend onder de volgende synoniemen:- Arias-syndroom (type II Crigler-Najjar)
- Bilirubin uridinediphosphate glucuronosyltransferase deficiency
- Crigler-Najjar syndrome
- Erfelijke ongeconjugeerde hyperbilirubinemie
- Familiaire niet-hemolytische ongeconjugeerde hyperbilirubinemie
- Glucuronyltransferase-deficiëntie (type I Crigler-Najjar)
- Hereditary hyperbilirubinemia unconjugated
- Ziekte van Crigler Najjar
Epidemiologie
Het Crigler-Najjar-syndroom is een zeldzame genetische aandoening die wereldwijd voorkomt met een incidentie van ongeveer 1 op 750.000 tot 1.000.000 mensen. In Nederland zijn er enkele tientallen patiënten met deze aandoening bekend. De diagnose is vaak uitdagend, wat kan leiden tot een onderschatting van de werkelijke frequentie. De aandoening treft mannen en vrouwen in gelijke aantallen, maar de presentatie en ernst van de symptomen kunnen variëren.Demografische gegevens
Studies tonen aan dat het Crigler-Najjar-syndroom zich vaak manifesteert in de kindertijd. De meeste patiënten worden gediagnosticeerd binnen de eerste levensmaanden, waarbij symptomen van geelzucht zich al vroeg ontwikkelen. Het syndroom is wereldwijd gezien, maar de exacte prevalentie kan per regio verschillen.
In sommige gebieden, zoals delen van Afrika en het Midden-Oosten, zijn genetische studies aangetoond dat de incidentie hoger kan zijn. Dit kan worden toegeschreven aan een hogere frequentie van de specifieke mutaties die het syndroom veroorzaken.
Genetische variaties
Er zijn verschillende genetische variaties die bijdragen aan het Crigler-Najjar-syndroom. Type 1 en type 2 van de aandoening verschillen niet alleen in ernst, maar ook in genetische expressie en het mechanisme van overerving.
Type 1 patiënten hebben vaak een volledige afwezigheid van enzymactiviteit, terwijl type 2 patiënten enige enzymactiviteit behouden. Dit verschil heeft aanzienlijke implicaties voor de behandeling en prognose van de aandoening.
Oorzaken en erfelijkheid
Het Crigler-Najjar-syndroom wordt voornamelijk veroorzaakt door mutaties in het UGT1A1-gen. Dit gen codeert voor het enzym bilirubine uridine difosfaat glucuronosyltransferase (bilirubine-UGT), dat cruciaal is voor de afbraak van bilirubine in de lever.Genmutatie
Bij Crigler-Najjar type 1 (CN1) is het bilirubine-UGT-enzym volledig inactief. Dit leidt tot hoge niveaus van ongeconjugeerde bilirubine in het bloed, wat resulteert in ongeconjugeerde hyperbilirubinemie en ernstige geelzucht. In tegenstelling tot dit type is bij patiënten met Crigler-Najjar type 2 (CN2) de enzymactiviteit minder dan 20% van de normale waarde, wat resulteert in mildere symptomen en een betere prognose.De specifieke mutaties in het UGT1A1-gen kunnen variëren en sommige studies hebben geprobeerd om deze mutaties te categoriseren op basis van hun invloed op de enzymactiviteit. Dit heeft geleid tot verdere inzichten in de mechanismen van de ziekte en potentiële behandelingsopties.
Overerving
Het Crigler-Najjar-syndroom wordt autosomaal recessief overgeërfd. Dit houdt in dat beide kopieën van het UGT1A1-gen gemuteerd moeten zijn voor de ziekte zich te manifesteren. Dit patroon van overerving heeft implicaties voor genetische expertise en screening van familieleden.Het Gilbert-syndroom, dat minder ernstig is, ontstaat wanneer slechts één van de twee kopieën van het gen gemuteerd is. Dit kan complicaties met zich meebrengen bij de diagnose, aangezien symptomen soms overlappen, wat de tijd tot diagnose kan verlengen.
Risicofactoren voor verhoogd bilirubinegehalte in het bloed
Verhoogde bilirubinespiegels kunnen voortkomen uit verschillende oorzaken en risicofactoren. Het identificeren van deze risicofactoren kan helpen bij het vroegtijdig herkennen van de aandoening en het nemen van preventieve maatregelen.Genetische factoren
Genetische factoren spelen een cruciale rol in de ontwikkeling van aandoeningen die leiden tot verhoogd bilirubine. Het Crigler-Najjar-syndroom, dat genetisch is, resulteert uit mutaties in het UGT1A1-gen, dat verantwoordelijk is voor de omzetting van bilirubine.
Degenen met een familiegeschiedenis van leverziekten of aandoeningen zoals hemolytische anemie hebben een verhoogd risico op het ontwikkelen van een verhoogd bilirubinegehalte. Genetische predispositie kan dus een belangrijke factor zijn in de diagnose en behandeling van deze aandoeningen.
Leverziekten
Leverziekten vormen een belangrijke risicofactor voor verhoogde bilirubinespiegels. Aandoeningen zoals hepatitis, levercirrose en leverkanker kunnen de leverfunctie beïnvloeden, waardoor het lichaam niet in staat is om bilirubine effectief af te breken.
Bij patiënten met leverziekten kan het verhoogde bilirubinegehalte leiden tot geelzucht, wat een indicator is van de ernst van de leverziekte. Het tijdig herkennen en behandelen van leverproblemen is essentieel om de progressie van de aandoening te voorkomen.
Hemolytische aandoeningen
Hemolytische aandoeningen, waarbij rode bloedcellen sneller worden afgebroken dan normaal, zijn ook risicofactoren voor verhoogd bilirubine. Voorbeelden zijn sikkelcelanemie en thalassemie.
Bij deze aandoeningen komt er een overvloed aan bilirubine vrij, wat kan leiden tot een verhoogd bilirubinegehalte in het bloed. Het is belangrijk om de oorzaak van de hemolyse te identificeren en te behandelen om de bilirubinespiegels onder controle te houden.
Medicatie en toxines
Bepaalde medicijnen en toxines kunnen ook bijdragen aan een verhoogd bilirubinegehalte. Geneesmiddelen die de lever kunnen beschadigen of de afbraak van bilirubine beïnvloeden, zoals sommige antibiotica en pijnstillers, kunnen risico's met zich meebrengen.
Patiënten moeten zich bewust zijn van de mogelijke bijwerkingen van medicatie en moeten hun arts raadplegen over alternatieven indien nodig. Daarnaast kunnen blootstelling aan bepaalde chemicaliën en toxines ook de leverfunctie beïnvloeden, wat kan leiden tot verhoogde bilirubinespiegels.
Voedingspatroon en levensstijl
Een ongezond voedingspatroon en ongepaste levensstijlkeuzes kunnen bijdragen aan leverziekten en daarmee aan verhoogde bilirubine. Het consumeren van een dieet dat rijk is aan verzadigde vetten, suikers en alcohol kan leiden tot leververvetting en andere leverproblemen.
Patiënten wordt aangeraden om gezonde voedingskeuzes te maken en een evenwichtig voedingspatroon te handhaven om hun levergezondheid te ondersteunen. Regelmatige lichaamsbeweging en het vermijden van overmatig alcoholgebruik zijn ook belangrijk voor het behoud van een gezonde leverfunctie.
Leeftijd en geslacht
Leeftijd en geslacht kunnen ook risicofactoren zijn voor het ontwikkelen van een verhoogd bilirubinegehalte. Bepaalde leveraandoeningen komen vaker voor bij mannen dan bij vrouwen, en ouderen kunnen ook een verhoogd risico hebben op levercomplicaties.
Het is belangrijk dat zorgverleners rekening houden met deze demografische factoren bij het evalueren van de risicoprofielen van patiënten en het opstellen van behandelplannen.
Conclusie
Het begrijpen van de risicofactoren voor een verhoogd bilirubinegehalte in het bloed is essentieel voor vroege detectie en interventie. Door risicofactoren te identificeren, kunnen zorgverleners gerichte aanbevelingen doen voor levensstijlveranderingen en andere preventieve maatregelen om de algehele gezondheid van patiënten te verbeteren.
Symptomen
De symptomen van het Crigler-Najjar-syndroom zijn voornamelijk gerelateerd aan de verhoogde niveaus van bilirubine in het bloed. De presentatie van symptomen kan variëren, afhankelijk van het type en de ernst van de aandoening.Geelzucht
Een van de meest kenmerkende symptomen van het syndroom is geelzucht. Bilirubine heeft een oranje-gele kleur, en bij hyperbilirubinemie leidt dit tot een gele verkleuring van de huid en het wit van de ogen, een aandoening die bekend staat als geelzucht (icterus).
Patiënten met een hoge concentratie ongeconjugeerde bilirubine kunnen ook een bleke, kleigekleurde ontlasting hebben. In ernstige gevallen van ongeconjugeerde hyperbilirubinemie kan kernicterus optreden, wat ernstige neurologische schade met zich meebrengt.
Milde symptomen door kernicterus
Kernicterus is een ernstige complicatie van het Crigler-Najjar-syndroom, veroorzaakt door de ophoping van ongeconjugeerde bilirubine in de hersenen en zenuwweefsels. Dit kan leiden tot milde symptomen zoals onhandigheid, problemen met de fijne motoriek, en onderontwikkeling van het tandglazuur.
Baby's met kernicterus zijn vaak extreem moe (slaperig) en hebben een zwakke spierspanning (hypotonie). Ze kunnen ook episodes van verhoogde spierspanning (hypertonie, spasticiteit) vertonen, wat kan leiden tot een gebogen rug en symptomen zoals braken, koorts, lusteloosheid en onvoldoende voedingsinname.
Ernstige symptomen door kernicterus
Ernstige kernicterus kan leiden tot blijvende neurologische problemen, waaronder onvrijwillige bewegingen (choreoathetose), stuipen, verwardheid, gehoorproblemen en verstandelijke beperking. Deze complicaties zijn vaak levenslang en hebben een grote impact op de kwaliteit van leven van patiënten.
Diagnose en onderzoeken
De diagnose van het Crigler-Najjar-syndroom is complex en vereist een combinatie van klinische beoordeling en laboratoriumonderzoek.Lichamelijk onderzoek
Hardnekkige geelzucht bij een kind kan een aanwijzing zijn voor het Crigler-Najjar-syndroom. Tijdens het lichamelijk onderzoek letten artsen op de ernst van de geelzucht en andere gerelateerde symptomen. Dit kan helpen bij het stellen van een voorlopige diagnose, maar is vaak niet voldoende voor bevestiging.
Diagnostisch onderzoek
Een leverbiopsie kan nuttige informatie verschaffen over de leverfunctie en de bilirubineproductie, maar een bloedonderzoek en urineonderzoek zijn ook noodzakelijk. Bij bloedonderzoek worden de bilirubineniveaus gemeten, evenals andere leverenzymen, om de functie van de lever te evalueren.
De definitieve diagnose wordt gesteld door genetisch onderzoek, dat de aanwezigheid van mutaties in het UGT1A1-gen bevestigt. Dit kan ook waardevolle informatie opleveren voor familieleden die mogelijk dragers zijn van de genmutatie.
Differentiële diagnose
De symptomen van het Crigler-Najjar-syndroom kunnen ook voorkomen bij andere aandoeningen, waaronder:
- Het Dubin-Johnson-syndroom
- Het Gilbert-syndroom
- Het Rotor-syndroom (verhoogd bilirubinegehalte met geelzucht)
- Resusantagonisme (isoimmunisatie)
Het is belangrijk dat artsen deze aandoeningen overwegen bij het stellen van de diagnose, aangezien ze vergelijkbare symptomen kunnen vertonen, maar verschillende behandelingen en prognoses hebben.
Behandeling
De behandeling van het Crigler-Najjar-syndroom is gericht op het verlagen van het ongeconjugeerde bilirubinegehalte in het bloed. De aanpak varieert afhankelijk van het type van de aandoening.Type 1
Voor patiënten met Crigler-Najjar type 1 is een snelle en agressieve behandeling noodzakelijk om kernicterus te voorkomen. De standaardbehandeling bestaat uit fototherapie (lichttherapie), waarbij intens fluorescerend blauw licht op de blote huid van de patiënt wordt gericht, terwijl de ogen worden beschermd. Dit helpt bij de afbraak van bilirubine.
Fototherapie is doorgaans levenslang vereist, maar kan minder effectief worden naarmate de patiënt ouder wordt of bij een hoger BMI. Vanaf de leeftijd van vier jaar is fototherapie mogelijk minder effectief. Dit benadrukt de noodzaak voor continue evaluatie en aanpassing van behandelingsstrategieën naarmate de patiënt ouder wordt.
Infecties zijn ook een aanzienlijk risico bij patiënten met een gelijktijdige behandeling van fototherapie en moeten worden gemonitord. Sommige artsen kiezen voor bloedtransfusies voor patiënten met ernstige hyperbilirubinemie, maar dit moet met zorg worden gedaan, gezien de risico's.
Type 2
Patiënten met Crigler-Najjar type 2 kunnen mogelijk baat hebben bij voedingspatroonveranderingen en medicatie om de bilirubineniveaus te verlagen. Medicatie zoals fenobarbital kan helpen bij het verhogen van de enzymactiviteit, maar is niet altijd effectief.
In sommige gevallen is levertransplantatie een optie, vooral voor patiënten met type 1 die niet op andere behandelingen reageren. Deze ingreep kan levensreddend zijn, maar brengt ook aanzienlijke risico's met zich mee.
Prognose en levensverwachting
De prognose van patiënten met het Crigler-Najjar-syndroom varieert sterk. Patiënten met type 1 hebben een veel ernstiger verloop dan die met type 2.Levenslang beheer
Patiënten met type 1 hebben vaak levenslang intensieve zorg en behandeling nodig, terwijl patiënten met type 2 doorgaans een betere prognose hebben en mogelijk minder intensieve behandeling vereisen. Door vroegtijdige diagnose en passende behandeling kunnen de meeste patiënten met type 2 een normale levensverwachting en een goede kwaliteit van leven behouden.
Kernicterus en complicaties
Desondanks blijft kernicterus een ernstige complicatie van type 1, met de mogelijkheid van blijvende neurologische schade. Het is cruciaal om patiënten en ouders goed te informeren over de risico's en de noodzaak van regelmatige opvolging om complicaties te minimaliseren.
Complicaties van verhoogd bilirubinegehalte in het bloed
Mogelijke complicaties van een te hoog bilirubinegehalte zijn:- Kernicterus: Een ernstige vorm van hersenschade door ongeconjugeerde bilirubine. Dit kan leiden tot blijvende neurologische schade, waaronder motorische stoornissen, gehoorverlies en cognitieve beperkingen.
- Chronische geelzucht: Langdurige verkleuring van de huid en ogen, wat kan leiden tot psychosociale problemen voor de patiënt. De esthetische impact van chronische geelzucht kan emotionele stress en angst veroorzaken bij de patiënten.
- Levercomplicaties: Langdurig verhoogde bilirubinespiegels kunnen leiden tot leverproblemen, zoals fibrose en levercirrose. Dit kan verder de leverfunctie beïnvloeden en leiden tot complicaties zoals ascites en hepatocellulair carcinoom.
- Psychosociale impact
- Patiënten met een verhoogd bilirubinegehalte kunnen ook worstelen met psychosociale aspecten, zoals sociale stigmatisering en angststoornissen. De continue controle en het leven met een chronische aandoening kunnen leiden tot gevoelens van isolatie en depressie.
- Invloed op levenskwaliteit
- De gevolgen van een verhoogd bilirubinegehalte kunnen aanzienlijke impact hebben op de levenskwaliteit van patiënten. Geelzucht kan niet alleen lichamelijke symptomen veroorzaken, maar ook een psychologisch effect hebben. Patiënten kunnen zich ongemakkelijk voelen in sociale situaties, wat hun sociale interacties kan belemmeren.
- Het is cruciaal dat zorgverleners de psychosociale behoeften van patiënten in overweging nemen bij het opstellen van een behandelplan. Dit kan onder meer het bieden van toegang tot ondersteunende diensten en gespecialiseerde expertise omvatten.
Preventie en beheer
PreventieEr zijn geen specifieke preventieve maatregelen voor het Crigler-Najjar-syndroom, omdat het een genetische aandoening is. Vroegtijdige diagnose en behandeling zijn echter cruciaal voor het beperken van de symptomen en het voorkomen van ernstige complicaties.
Beheer
Regelmatige medische controle is essentieel om de effectiviteit van de behandeling te monitoren en om complicaties zoals kernicterus tijdig te ondervangen. Bij patiënten met type 1 is levenslange zorg noodzakelijk, terwijl patiënten met type 2 vaak minder intensieve opvolging nodig hebben.
Medische zorg
De medische zorg voor patiënten met het Crigler-Najjar-syndroom moet interdisciplinair zijn. Dit houdt in dat verschillende zorgverleners, zoals specialisten in de leverziekten, kinderartsen, diëtisten en psychologen, samenwerken om de beste zorg te bieden. Dit team kan zich richten op de medische, emotionele en sociale behoeften van de patiënt, wat cruciaal is voor hun algehele welzijn.
Voedingspatroon
Een goed evenwichtig voedingspatroon is belangrijk voor patiënten met het Crigler-Najjar-syndroom, vooral voor degenen die fototherapie ondergaan. Dit kan helpen om de algehele gezondheid te verbeteren en de effectiviteit van de behandeling te ondersteunen.
Het is essentieel dat patiënten deskundige begeleiding ontvangen om ervoor te zorgen dat hun voedingspatroon aan hun specifieke behoeften voldoet. Dit omvat het bevorderen van voedselkeuzes die de levergezondheid ondersteunen, zoals voeding rijk aan antioxidanten en vezels.
Expertise en ondersteuning
Het inschakelen van expertise is van groot belang voor patiënten en hun families. Dit kan door middel van educatie over de aandoening, de behandeling en het beheer ervan. Patiënten moeten ook toegang hebben tot ondersteuningsgroepen waar ze ervaringen kunnen delen en emotionele ondersteuning kunnen vinden.
Het is belangrijk dat patiënten zich gehoord en begrepen voelen in hun zorgtraject, wat bijdraagt aan hun psychologische welzijn. Patiënten en hun families kunnen ook profiteren van groepssessies die gericht zijn op het delen van informatie en het verminderen van gevoelens van isolatie.
Langdurige zorg
Voor patiënten met het Crigler-Najjar-syndroom is langdurige zorg van essentieel belang. Dit omvat niet alleen medische opvolging, maar ook aandacht voor psychosociale en emotionele aspecten van de zorg.
Patiënten moeten regelmatig worden gecontroleerd op eventuele veranderingen in hun toestand, en er moet aandacht zijn voor hun algehele welzijn. Zorgverleners moeten ook alert zijn op eventuele nieuwe symptomen of complicaties die zich kunnen voordoen naarmate de patiënt ouder wordt.
Praktische tips voor het omgaan met Crigler-Najjar syndroom
Medische behandeling en opvolging
Het Crigler-Najjar syndroom is een zeldzame aandoening waarbij het lichaam bilirubine niet goed kan verwerken, wat kan leiden tot geelzucht. Regelmatige medische opvolging is essentieel om het bilirubinegehalte in je bloed te monitoren. Fototherapie kan helpen om het bilirubinegehalte te verlagen. Overweeg een gespecialiseerde arts of kliniek voor een gepersonaliseerd behandelplan.Aanpassingen in je dagelijks leven
Het vermijden van factoren die stress veroorzaken, zoals infecties of overmatige inspanning, kan helpen om complicaties te verminderen. Zorg ervoor dat je een gebalanceerd voedingspatroon volgt en voldoende vocht binnenkrijgt om je lever te ondersteunen. Overleg met een diëtist over specifieke voedingsaanpassingen.Misvattingen rond Crigler-Najjar syndroom
Crigler-Najjar syndroom is een zeldzame genetische aandoening die het vermogen van de lever om bilirubine te verwerken verstoort. Ondanks de zeldzaamheid en de ernstige gevolgen, bestaan er diverse misvattingen over deze aandoening die leiden tot verkeerde verwachtingen over behandeling, prognose en de levenskwaliteit van de patiënten. Hieronder worden enkele van de meest voorkomende misvattingen gedetailleerd besproken.Het Crigler-Najjar syndroom is altijd levensbedreigend
Hoewel het Crigler-Najjar syndroom ernstig kan zijn, vooral in zijn type 1-vorm, is het niet altijd levensbedreigend. Type 1, de meest ernstige vorm van het syndroom, kan leiden tot ernstige hersenschade als het niet adequaat wordt behandeld. Gelukkig wordt deze aandoening zeldzaam gediagnosticeerd bij pasgeborenen, en de meeste patiënten met type 1 krijgen adequate zorg, zoals fototherapie of, in uiterste gevallen, een levertransplantatie. Aan de andere kant is type 2 veel milder en kan het vaak goed worden beheerd met fototherapie, waarbij patiënten een redelijk normaal leven kunnen leiden. Dit betekent dat de aandoening niet per se een verkorte levensverwachting hoeft te betekenen, zolang er tijdig wordt ingegrepen en behandelingen goed worden gevolgd.Het syndroom wordt altijd op jonge leeftijd ontdekt
Hoewel het Crigler-Najjar syndroom vaak wordt gediagnosticeerd bij pasgeborenen vanwege de aanwezigheid van geelzucht, is dit niet altijd het geval. Sommige patiënten vertonen mogelijk pas later in het leven symptomen van de aandoening. Dit komt vaak doordat de symptomen minder ernstig zijn, of omdat ze over het hoofd worden gezien bij routineonderzoeken. In sommige gevallen wordt de aandoening pas ontdekt wanneer de patiënt klachten heeft die verband houden met een ophoping van bilirubine, zoals vermoeidheid of andere onverklaarbare symptomen die geassocieerd kunnen worden met een hersenbeschadiging door hoge bilirubinespiegels.Een levertransplantatie is altijd noodzakelijk
Een veelvoorkomende misvatting is dat een levertransplantatie altijd nodig is voor patiënten met Crigler-Najjar syndroom. Hoewel een levertransplantatie soms nodig kan zijn bij type 1 (in gevallen van ernstig falen van de lever en als andere behandelingsopties niet effectief zijn), is dit niet de standaardbehandeling voor alle patiënten. Voor patiënten met type 2 is fototherapie de primaire behandeling en kan het de bilirubine-spiegels helpen verlagen. Dit betekent dat een levertransplantatie niet noodzakelijk is, tenzij het syndroom tot ernstige complicaties leidt die niet anders kunnen worden beheerd.Het Crigler-Najjar syndroom kan volledig worden genezen
Hoewel er momenteel geen genezing is voor Crigler-Najjar syndroom, kunnen de symptomen goed beheerd worden met de juiste behandelingen. Fototherapie wordt vaak gebruikt om de bilirubine-spiegels te verlagen, en bij sommige patiënten kunnen medicijnen worden voorgeschreven om de bilirubineproductie te stabiliseren. Het is belangrijk te begrijpen dat de aandoening genetisch van aard is, wat betekent dat het beheersen van de symptomen de focus is van de behandeling, niet het volledig elimineren van de aandoening. In sommige gevallen kunnen levertransplantaties een permanente oplossing bieden, maar voor de meeste patiënten blijft het beheer van de aandoening een doorlopend proces.Het syndroom heeft geen effect op andere organen dan de lever
Crigler-Najjar syndroom heeft voornamelijk invloed op de lever, maar de gevolgen van een onbehandelde bilirubineophoping kunnen verder gaan dan alleen dit orgaan. Bilirubine is een toxische stof voor de hersenen, en onbehandeld kan het leiden tot hersenschade, wat zich kan manifesteren in neurologische problemen, cognitieve achterstanden, en motorische stoornissen. Dit is vooral het geval bij type 1, waar de bilirubine-spiegels vaak extreem hoog zijn. Daarom is het belangrijk om het syndroom niet alleen als een leveraandoening te beschouwen, maar als een aandoening die het gehele lichaam kan beïnvloeden, inclusief de hersenen.Mensen met Crigler-Najjar syndroom hebben een kortere levensverwachting
Een veelvoorkomende misvatting is dat mensen met Crigler-Najjar syndroom een aanzienlijk kortere levensverwachting hebben. Dit is echter niet noodzakelijk het geval. Veel mensen met type 2 van de aandoening, die effectief wordt beheerd met fototherapie en andere ondersteunende zorg, hebben een bijna normale levensverwachting. De levensverwachting van mensen met type 1 kan enigszins variëren afhankelijk van de ernst van de aandoening en de effectiviteit van de behandelingen, maar met de juiste medische zorg kunnen patiënten een langdurig en gezond leven leiden.Crigler-Najjar syndroom wordt veroorzaakt door slechte levensstijlkeuzes of voeding
Crigler-Najjar syndroom is een genetische aandoening die wordt veroorzaakt door een mutatie in een gen dat de werking van het enzym UDP-glucuronosyltransferase in de lever verstoort. Dit heeft niets te maken met voeding of levensstijlkeuzes, hoewel een gezond evenwichtig voedingspatroon essentieel blijft voor het algehele welzijn van de patiënt. Deze misvatting kan leiden tot stigmatisering van patiënten die geen controle hebben over de genetische oorzaak van hun aandoening. Het is belangrijk te begrijpen dat de aandoening uitsluitend genetisch is en niet het gevolg van verkeerde voeding of andere externe factoren.Lees verder
© 2016 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Geelzucht (icterus) is vaak een ernstig symptoomBij geelzucht is de huid gelig van kleur. Vooral het oogwit is gevoelig voor die verkleuring. Men ziet het soms ook bij…
Geelzucht (icterus) is vaak een ernstig symptoomBij geelzucht is de huid gelig van kleur. Vooral het oogwit is gevoelig voor die verkleuring. Men ziet het soms ook bij…
 Soja en vruchtbaarheidSoja bevat plantaardige hormonen (fyto-oestrogenen) welke erg lijken op de vrouwelijke oestrogene hormonen. Door deze ho…
Soja en vruchtbaarheidSoja bevat plantaardige hormonen (fyto-oestrogenen) welke erg lijken op de vrouwelijke oestrogene hormonen. Door deze ho…
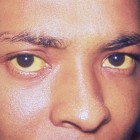 Syndroom van Gilbert: Leveraandoening met geelzuchtBij het syndroom van Gilbert is er sprake van een iets hogere dan normale verhoging van bilirubine in het bloed. Dit lei…
Syndroom van Gilbert: Leveraandoening met geelzuchtBij het syndroom van Gilbert is er sprake van een iets hogere dan normale verhoging van bilirubine in het bloed. Dit lei…
 Kernicterus: Ernstige geelzucht met hersenschadeKernicterus (chronische bilirubine-encefalopathie) is een ernstige vorm van hersenschade die voortkomt uit een te hoog b…
Kernicterus: Ernstige geelzucht met hersenschadeKernicterus (chronische bilirubine-encefalopathie) is een ernstige vorm van hersenschade die voortkomt uit een te hoog b…
 Cutis laxa: Losse huid en afwijkingen aan organenBij cutis laxa komt een sterk plooibare en slappe huid voor door een aanzienlijke verzwakking van de subcutis (de onderh…
Cutis laxa: Losse huid en afwijkingen aan organenBij cutis laxa komt een sterk plooibare en slappe huid voor door een aanzienlijke verzwakking van de subcutis (de onderh…
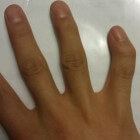 Clinodactylie: Kromming van de vingers of tenenBij clinodactylie treedt een zijwaartse verkromming op aan één of meer vingers of tenen. Hierdoor is de vinger of teen a…
Clinodactylie: Kromming van de vingers of tenenBij clinodactylie treedt een zijwaartse verkromming op aan één of meer vingers of tenen. Hierdoor is de vinger of teen a…
Gerelateerde artikelen
Bronnen en referenties
- Inleidingsfoto: CDC / Dr. Thomas F. Sellers / Emory University, Wikimedia Commons (Publiek domein)
- Coëlho, Medisch Zakwoordenboek, digitale editie, versie 2010, geraadpleegd op 23 juli 2016
- Crigler Najjar Syndrome, http://rarediseases.org/rare-diseases/crigler-najjar-syndrome/, geraadpleegd op 23 juli 2016
- Crigler Najjar Syndrome, http://rarediseases.org/rare-diseases/crigler-najjar-syndrome/, geraadpleegd op 23 juli 2016
- Crigler-Najjar syndrome, https://ghr.nlm.nih.gov/condition/crigler-najjar-syndrome, geraadpleegd op 23 juli 2016
- Crigler-Najjar syndrome, https://medlineplus.gov/ency/article/001127.htm, geraadpleegd op 23 juli 2016
- Over Crigler Najjar, http://www.najjar.nl/content/over-crigler-najjar, geraadpleegd op 23 juli 2016
- Syndroom van Crigler Najjar, http://www.erfelijkheid.nl/ziektes/syndroom-van-crigler-najjar, geraadpleegd op 23 juli 2016
Miske (4.039 artikelen)
Laatste update: 06-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 8
Laatste update: 06-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 8
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.