Debridement: Verwijdering van dood weefsel uit wonde
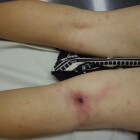
 Een debridement is een medische procedure waarbij de arts dood, beschadigd of geïnfecteerd weefsel verwijdert. Een schone wonde is namelijk nodig om de genezing van het resterende gezonde weefsel te bevorderen. Dit is mogelijk met behulp van diverse technieken, zoals een autolytische, biologische, chemische, chirurgische of mechanische verwijdering van het weefsel. De arts houdt bij de keuze van een debridement rekening met de specifieke wondpresentatie. Hij houdt hierbij rekening met factoren zoals andere aanwezige medische problemen, andere opties met een lager risico en het comfort en de wensen van de patiënt. De uitkomst van chronische wonden hangt af van de oorzaak. De meeste chronische wonden sluiten pas na diverse weken, maanden of zelfs jaren.
Een debridement is een medische procedure waarbij de arts dood, beschadigd of geïnfecteerd weefsel verwijdert. Een schone wonde is namelijk nodig om de genezing van het resterende gezonde weefsel te bevorderen. Dit is mogelijk met behulp van diverse technieken, zoals een autolytische, biologische, chemische, chirurgische of mechanische verwijdering van het weefsel. De arts houdt bij de keuze van een debridement rekening met de specifieke wondpresentatie. Hij houdt hierbij rekening met factoren zoals andere aanwezige medische problemen, andere opties met een lager risico en het comfort en de wensen van de patiënt. De uitkomst van chronische wonden hangt af van de oorzaak. De meeste chronische wonden sluiten pas na diverse weken, maanden of zelfs jaren.
- Epidemiologie
- Oorzaken
- Indicatie voor debridement
- Risicofactoren
- Symptomen
- Voor het verwijderen van ongezond weefsel
- Duurtijd van verwijdering dood weefsel
- Soorten debridement
- Autolytisch debridement
- Biologisch debridement
- Chemisch debridement (enzymatisch debridement)
- Chirurgisch debridement
- Mechanisch debridement
- Onmiddellijk na de procedure
- Verdoving en pijn bij en na procedure
- Zorg na de ingreep/behandeling
- Prognose
- Complicaties van behandeling van wonde
- Preventie
- Praktische tips voor het leven / omgaan met debridement
- Voorbereiding op het proces
- Wondverzorging en hygiëne
- Voeding en ondersteuning bij genezing
- Misvattingen rond debridement
- Debridement is altijd extreem pijnlijk
- Alle wonden genezen vanzelf zonder debridement
- Debridement versnelt altijd de genezing
- Debridement is alleen nodig bij ernstige wonden
- Chirurgisch debridement is de enige effectieve methode
- Debridement kan altijd thuis worden uitgevoerd
- Debridement is niet nodig als er geen infectie is
Epidemiologie
Debridement wordt vaak toegepast bij patiënten met chronische wonden die niet op andere behandelingen reageren. Chronische wonden zijn wonden die langer dan 12 weken aanhouden en vaak ontstaan bij patiënten met onderliggende aandoeningen zoals diabetes mellitus, vasculaire aandoeningen of langdurige immobilisatie. De frequentie van de toepassing van debridement is relatief hoog in ziekenhuizen en klinieken die gespecialiseerd zijn in wondzorg. Er zijn weinig exacte cijfers over de prevalentie, maar het is bekend dat de behoefte aan deze procedure toeneemt met de veroudering van de bevolking en de stijging van diabetesgerelateerde complicaties.Oorzaken
Debridement wordt vaak ingezet bij wonden die zijn veroorzaakt door:- trauma
- chirurgische ingrepen
- infecties
- brandwonden
- decubitusulcera
- tumoren
- infecties van de huid of het weke deel (bijvoorbeeld necrotiserende fasciitis)
Indicatie voor debridement
De arts gebruikt een debridement om dood en besmet materiaal uit de wonde te verwijderen zodat de wonde sneller herstelt. De arts zet de procedure meestal in om:- een nette wondrand te creëren om littekens te verminderen
- een weefselmonster te krijgen voor testen en diagnose
- te helpen bij de genezing van zeer ernstige brandwonden of decubitus (doorligwonden)
- weefsel te verwijderen dat is besmet door bacteriën, vreemd weefsel, dode cellen of korstvorming
Risicofactoren
De risicofactoren voor het uitvoeren van een debridement omvatten:- chronische ziekten zoals diabetes mellitus
- slechte wondgenezing
- immuunsysteemstoornissen
- langdurige bedrust of immobilisatie
- slecht voedingspatroon
- rokers
- personen met een verminderde bloedcirculatie
Symptomen
Patiënten die baat hebben bij een debridement kunnen de volgende symptomen vertonen:- pijn of ongemak rond de wond
- roodheid en zwelling
- afscheiding van ongezond weefsel
- ongeneeslijke of langzaam genezende wonden
- afwezigheid van verbetering ondanks behandeling
- infectietekenen zoals koorts, pus of een slechte geur
Voor het verwijderen van ongezond weefsel
De arts voert eerst een lichamelijk onderzoek uit. Verder bekijkt en meet hij de wonde. Indien de patiënt onder volledige narcose moet zijn voor het debridement, moet hij nuchter naar het ziekenhuis komen. Voor bepaalde soorten debridement moet de patiënt vooraf reeds pijnstilling nemen; de arts informeert de patiënt hierover. De patiënt mag dan niets eten of drinken na middernacht de nacht voordat de procedure doorgaat. Verder moet de patiënt een rit naar het ziekenhuis en ook achteraf naar huis regelen.Duurtijd van verwijdering dood weefsel
De duur van de behandeling hangt af van het type debridement. Een chirurgisch debridement is de snelste methode. Een niet-chirurgisch debridement duurt twee à zes weken of langer.Soorten debridement
Er zijn enkele soorten debridement die de arts vaak combineert.Autolytisch debridement
Deze vorm van een debridement maakt gebruik van verbanden die wondvocht vasthouden. Hiermee wordt het natuurlijke vermogen van het lichaam ondersteund om de wonde te reinigen. Dit type verband zet de arts vaak in om decubitus (doorligwonden) te behandelen. Dit proces kost meer tijd dan andere methoden. Bij een wondinfectie of een snelle behandeling zet een arts geen autolytisch debridement in. Dit type debridement is een goede behandeling als het lichaam krachtigere behandelingen niet kan verdragen.Biologisch debridement
Patiënten die een biologisch debridement krijgen, worden behandeld met levende organismen. De arts zet bijvoorbeeld steriele larven (maden) van de Lucilia sericata-soort in om aanzienlijke hoeveelheden dood weefsel te verwijderen. Wanneer het ongezond weefsel zwart en droog is, is een madenbehandeling niet bruikbaar.Chemisch debridement (enzymatisch debridement)
De arts brengt een medicijn op de wonde aan. Vervolgens bedekt hij de wonde met een verband. De enzymen in het medicijn zorgen ervoor dat het dode weefsel in de wonde oplost. Soms zijn wel meerdere behandelingen per dag vereist voor het verkrijgen van de meest effectieve resultaten. Aangezien een chemisch debridement vaak pijn veroorzaakt, mag de patiënt vooraf reeds pijnstilling nemen.Chirurgisch debridement
De arts voert een chirurgisch debridement uit met behulp van scalpels, pincetten, scharen en andere instrumenten. De arts gebruikt deze methode bij een grote wonde, diepe weefselschade of erg pijnlijke wonde. Daarnaast is een chirurgisch debridement noodzakelijk wanneer de arts de wonde moet verwijderen. Voorbeelden waarbij een chirurgisch debridement inzetbaar is, zijn chemische brandwonden of gangreen van Fournier (weefselversterf van en rond geslachtsorganen). De arts reinigt en desinfecteert de huid rond de wonde. De arts sondeert de wonde met een metalen instrument om de diepte te bepalen en eventuele vreemde materie te lokaliseren. De arts snijdt vervolgens dood weefsel weg. Hij spoelt de wonde om vrij weefsel te verwijderen. Soms zijn de grenzen van het probleemweefsel niet duidelijk gedefinieerd. Bij het uitsnijden van een tumor bevinden zich bijvoorbeeld mogelijk micrometastasen (kleine uitzaaiingen) langs de tumorranden die dermate klein zijn dat de arts deze niet kan detecteren. Indien de arts deze echter niet verwijdert, kan dit mogelijk een terugval veroorzaken. In dergelijke omstandigheden opteert de arts om een deel van het omliggende gezonde weefsel te verwijderen, zodat de tumor volledig verwijderd wordt.Mechanisch debridement
Een mechanisch debridement omvat verschillende methoden om dood of geïnfecteerd weefsel te verwijderen. De arts gebruikt een soort bubbelbad, een spuit en een katheter, of natte tot droge verbanden. De verbandmethode houdt in dat de arts eerst een nat verband op de wonde aanbrengt. Terwijl dit verband droogt, absorbeert het wondmateriaal. Het verband wordt vervolgens opnieuw vochtig gemaakt en verwijderd. Een deel van het weefsel komt dan los. Vaak gaat de verbandwissel gepaard met pijn en daarom neemt de patiënt pijnstillers voor de procedure.Onmiddellijk na de procedure
De arts stuurt monsters van het verwijderde weefsel voor onderzoek naar een laboratorium. Wanneer de resultaten bekend zijn, bespreekt hij deze met de patiënt.Verdoving en pijn bij en na procedure
Dankzij lokale verdoving is het mogelijk om het gewonde gebied te verdoven. Bij een chirurgisch debridement is algemene anesthesie nodig; de patiënt slaapt dan tijdens de procedure en heeft dan geen pijn. Vaak heeft de patiënt pijn tijdens het herstelproces. Hij mag hiervoor pijnstillers nemen.Zorg na de ingreep/behandeling
Het genezingsproces van een behandelde wonde duurt soms enkele weken. Speciale wondzorg is nodig. Wanneer dit lastig of te complex is voor de patiënt, is verpleging noodzakelijk. De wonde en verbanden moeten steeds schoon en droog blijven.Prognose
De prognose na een debridement hangt af van verschillende factoren zoals de ernst van de wond, de algehele gezondheid van de patiënt en de effectiviteit van de gebruikte debridementtechniek. Over het algemeen kunnen patiënten met een goede wondzorg en een passende behandeling een aanzienlijke verbetering verwachten. Chronische wonden kunnen echter langdurige genezing vereisen. Roken verhoogt het risico op complicaties door een debridement / Bron: Geralt, Pixabay
Roken verhoogt het risico op complicaties door een debridement / Bron: Geralt, PixabayComplicaties van behandeling van wonde
Zelden ontstaan complicaties als gevolg van het verwijderen van dood weefsel, maar alle procedures brengen mogelijke risicos met zich mee zoals pijn, bloedingen, een infectie, een trage wondgenezing en de verwijdering van gezond weefsel bij een mechanisch debridement.Factoren die het risico op complicaties verhogen, omvatten:
- aandoeningen die het immuunsysteem aantasten
- diabetes mellitus (suikerziekte)
- een infectie
- een slechte circulatie
- een slechte voeding
- het gebruik van steroïden of andere medicijnen die het immuunsysteem onderdrukken (immunosuppressiva)
- reeds bestaande medische aandoeningen
- roken
Preventie
Preventie van complicaties bij patiënten die een debridement ondergaan kan worden bevorderd door:- het optimaliseren van de algehele gezondheid en voeding van de patiënt
- het vermijden van risicofactoren zoals roken en slechte wondzorg
- regelmatige controle van wonden door een zorgverlener
- het volgen van aanbevelingen voor wondverzorging en het gebruik van voorgeschreven medicijnen
Praktische tips voor het leven / omgaan met debridement
Voorbereiding op het proces
Debridement is een medische procedure om dood weefsel uit een wond te verwijderen. Bespreek vooraf met de arts welke vorm van debridement wordt gebruikt (chirurgisch, enzymatisch of mechanisch) en wat te verwachten. Stel vragen over pijnbestrijding en nazorg om goed voorbereid te zijn.Wondverzorging en hygiëne
Na de procedure is een goede wondverzorging essentieel voor genezing. Volg de instructies van de arts zorgvuldig. Wissel verbanden op tijd en gebruik voorgeschreven antiseptica om infecties te voorkomen. Vermijd blootstelling van de wond aan vuil of water totdat de arts dit toestaat.Voeding en ondersteuning bij genezing
Een voedingspatroon rijk aan eiwitten, zink en vitamine C kan de wondgenezing bevorderen. Overweeg voedingssupplementen als de arts dit aanbeveelt. Rust is belangrijk, maar probeer lichte beweging om de bloedcirculatie te stimuleren. Zorg ervoor dat er regelmatig opvolging wordt gepland met de arts om het genezingsproces te monitoren.Misvattingen rond debridement
Debridement is een essentiële medische procedure die wordt uitgevoerd om dood, beschadigd of geïnfecteerd weefsel te verwijderen, vaak in het kader van wondzorg. Toch bestaan er veel misvattingen over deze behandeling, wat kan leiden tot verwarring en verkeerde verwachtingen. Hieronder worden enkele veelvoorkomende misvattingen besproken en gecorrigeerd.Debridement is altijd extreem pijnlijk
Hoewel debridement ongemak kan veroorzaken, is het niet altijd een extreem pijnlijke ingreep. De mate van pijn hangt af van verschillende factoren, zoals het type debridement, de grootte en locatie van de wond, en de individuele pijndrempel. Mechanisch en chirurgisch debridement kunnen bijvoorbeeld meer ongemak veroorzaken dan enzymatisch of autolytisch debridement. Bovendien worden vaak lokale of algemene anesthesie gebruikt om het ongemak te minimaliseren. Patiënten kunnen ook medicatie krijgen om pijn te beheersen tijdens en na de ingreep.Alle wonden genezen vanzelf zonder debridement
Sommige patiënten geloven dat het lichaam wonden vanzelf opruimt zonder enige externe interventie. Hoewel het lichaam een natuurlijk genezingsproces heeft, kan dood weefsel dit proces belemmeren en het risico op infecties verhogen. In gevallen waarin necrotisch weefsel aanwezig is, kan debridement essentieel zijn om een gezonde wondgenezing te bevorderen en complicaties zoals huidinfectie of gangreen te voorkomen. Zonder debridement kan een geïnfecteerde wond zich verder uitbreiden en leiden tot ernstige gezondheidsproblemen.Debridement versnelt altijd de genezing
Hoewel debridement een cruciale rol speelt bij het verwijderen van belemmeringen voor wondgenezing, betekent dit niet automatisch dat de wond direct sneller geneest. De effectiviteit hangt af van andere factoren zoals onderliggende aandoeningen, de algehele gezondheidstoestand van de patiënt en de kwaliteit van de nazorg. Patiënten met chronische aandoeningen zoals diabetes mellitus of problemen met de bloeddruk kunnen een tragere genezing ervaren, zelfs na debridement. Een goede wondverzorging, voedingsondersteuning en medische opvolging blijven noodzakelijk.Debridement is alleen nodig bij ernstige wonden
Hoewel debridement vaak wordt geassocieerd met grote of ernstig geïnfecteerde wonden, kan het ook nuttig zijn bij kleinere wonden waarin necrotisch of geïnfecteerd weefsel aanwezig is. Zelfs oppervlakkige brandwonden of doorligwonden kunnen baat hebben bij debridement om een snellere en gezondere genezing te ondersteunen. Het is een misvatting dat alleen diepe of ernstig geïnfecteerde wonden debridement nodig hebben; zelfs milde wondproblemen kunnen baat hebben bij deze procedure om complicaties te voorkomen.Chirurgisch debridement is de enige effectieve methode
Er bestaan verschillende methoden voor debridement, elk met hun eigen voordelen en toepassingen. Naast chirurgisch debridement zijn er ook enzymatisch, autolytisch, mechanisch en biologisch debridement (bijvoorbeeld met maden). De keuze voor een methode hangt af van de wondstatus, de medische conditie van de patiënt en de gewenste snelheid van wondgenezing. Chirurgisch debridement is niet altijd noodzakelijk en in sommige gevallen kunnen minder invasieve methoden even effectief zijn zonder de nadelen van een operatieve ingreep.Debridement kan altijd thuis worden uitgevoerd
Sommige patiënten denken dat debridement eenvoudig thuis kan worden uitgevoerd met huismiddeltjes of wondverzorgingsproducten. Hoewel bepaalde vormen van autolytisch of enzymatisch debridement thuis kunnen worden toegepast onder medisch toezicht, vereisen andere methoden een klinische setting. Mechanisch en chirurgisch debridement moeten door een medisch professional worden uitgevoerd om complicaties zoals overmatig bloedverlies, infecties of onjuiste verwijdering van weefsel te voorkomen. Zelf proberen necrotisch weefsel te verwijderen zonder deskundige begeleiding kan meer kwaad dan goed doen.Debridement is niet nodig als er geen infectie is
Sommige patiënten denken dat debridement alleen nodig is als een wond al geïnfecteerd is. In werkelijkheid kan debridement ook preventief worden uitgevoerd om te voorkomen dat een wond geïnfecteerd raakt. Necrotisch weefsel vormt een ideale voedingsbodem voor bacteriën en kan de groei van ziekteverwekkers bevorderen. Zelfs als er geen zichtbare infectie is, kan het verwijderen van dood weefsel helpen om een schonere wondomgeving te creëren en het risico op infectie drastisch te verlagen. Dit is vooral belangrijk bij patiënten met een verzwakt immuunsysteem of chronische aandoeningen zoals kanker of nierenproblemen.Debridement blijft een belangrijk onderdeel van wondzorg, maar het is cruciaal om goed geïnformeerd te zijn over de feiten. Door misvattingen uit de weg te ruimen, kunnen patiënten en zorgverleners beter samenwerken aan een effectieve en veilige behandeling.
Lees verder
© 2019 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Eschara: Donkere vlekken (dood weefsel) op wonde op huidEen wonde oplopen is normaal, zoals de hand verbranden tijdens het koken of van een fiets vallen. Het lichaam tracht ste…
Eschara: Donkere vlekken (dood weefsel) op wonde op huidEen wonde oplopen is normaal, zoals de hand verbranden tijdens het koken of van een fiets vallen. Het lichaam tracht ste…
 Gramnegatieve bacterien: Oorzaak van bacteriële infectiesGramnegatieve bacteriën zijn een specifieke groep van bacteriën die gekenmerkt worden door hun unieke eigenschappen en c…
Gramnegatieve bacterien: Oorzaak van bacteriële infectiesGramnegatieve bacteriën zijn een specifieke groep van bacteriën die gekenmerkt worden door hun unieke eigenschappen en c…
 Audiometrie (gehooronderzoek): Soorten testen aan oor/orenEen audiometrie is een onderzoek waarbij een audioloog kan vaststellen hoe goed een patiënt geluiden kan horen, zowel wa…
Audiometrie (gehooronderzoek): Soorten testen aan oor/orenEen audiometrie is een onderzoek waarbij een audioloog kan vaststellen hoe goed een patiënt geluiden kan horen, zowel wa…
Gerelateerde artikelen
Wondzorg: Soorten débridementDébrideren is het verwijderen van necrotisch, dood weefsel (débris) uit de wonde. Dit is een natuurlijk proces van het l…
Wondzorg: Het TIME-modelHet TIME concept is een classificatiemodel dat binnen de wondzorg wordt gebruikt om te kunnen evalueren op korte en lang…
Wondzorg: Negatieve druktherapie of vacuumtherapieNegatieve druktherapie, of vacuümtherapie, is een opkomend fenomeen binnen de wondzorg. Het basisidee van het systeem is…
Bronnen en referenties
- Geraadpleegd op 3 december 2019:
- Coëlho, medisch zakwoordenboek, digitale editie, versie 2010
- Debridement of a Wound, Infection, or Burn, https://www.winchesterhospital.org/health-library/article?id=2010813272
- Debridement, https://surgery.ucsf.edu/conditions--procedures/debridement.aspx
- Debridement, https://wondexpertisecentrum.mumc.nl/debridement
- What Is Wound Debridement and When Is It Necessary?, https://www.healthline.com/health/debridement
- Wound debridement, https://www.ncbi.nlm.nih.gov/books/NBK507882/
- Wound Debridement Options: The 5 Major Methods, https://www.woundsource.com/blog/wound-debridement-options-5-major-methods
- Afbeelding bron 1: Geralt, Pixabay
Miske (4.039 artikelen)
Laatste update: 02-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 9
Laatste update: 02-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 9
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.