Prostaatkanker met uitzaaiingen: behandeling en overleving
 In Nederland krijgen jaarlijks ongeveer 9.500 mannen te horen dat zij prostaatkanker hebben. Bij mannen is dit de meest voorkomende vorm van kanker. Het aantal gevallen zal naar verwachting de komende jaren toenemen als gevolg van de bevolkingsgroei en de vergrijzing. Dit artikel richt zich specifiek op reguliere levensverlengende en palliatieve behandelingen bij uitgezaaide prostaatkanker. Hormonale behandeling is de belangrijkste pijler van de behandeling bij uitgezaaide prostaatkanker.
In Nederland krijgen jaarlijks ongeveer 9.500 mannen te horen dat zij prostaatkanker hebben. Bij mannen is dit de meest voorkomende vorm van kanker. Het aantal gevallen zal naar verwachting de komende jaren toenemen als gevolg van de bevolkingsgroei en de vergrijzing. Dit artikel richt zich specifiek op reguliere levensverlengende en palliatieve behandelingen bij uitgezaaide prostaatkanker. Hormonale behandeling is de belangrijkste pijler van de behandeling bij uitgezaaide prostaatkanker.
Uitgezaaide prostaatkanker
- Prostaatkanker met uitzaaiingen
- Behandeling uitgezaaide prostaatkanker
- Hormonale behandeling
- LHRH-agonisten
- Anti-androgeen
- Oestrogenen
- Orchidectomie (chirurgische castratie)
- Maximale androgeenblokkade
- Bijwerkingen en beloop
- Chemotherapie
- Hormoontherapie in combinatie met chemotherapie
- Radioactieve radium-223
- Uitwendige bestraling
- MR-HIFU bij pijnlijke botuitzaaiingen
- Radioactieve isotopen behandeling
- Bisfosfonaten
- Corticosteroïden
- Pijnbestrijding
- Levensverwachting (overleving)
Dit artikel is opgedragen aan E.S., die op 4 oktober 2011 na een langzaam afnemende gezondheid overleed aan de gevolgen van uitgezaaide prostaatkanker, welke in september 2006 bij hem werd vastgesteld. Naast de reguliere medische behandeling, hield hij zich aan het Moermandieet. Deze alternatieve behandelmethode tegen kanker bestaat uit een dieet en het toedienen van extra voedingsstoffen door middel van voedingssupplementen.
 PSA-test / Bron: Istock.com/jarun011
PSA-test / Bron: Istock.com/jarun011Prostaatkanker met uitzaaiingen
Patiënten die op het punt aanbelanden waarbij de prostaatkankercellen zich hebben uitgezaaid naar andere delen van het lichaam en aldaar ook groeien, kunnen diverse ziektegeschiedenissen hebben. De één heeft al drie of zelfs vier andere prostaatkankerbehandelingen achter de rug (bijvoorbeeld een operatie waarbij de prostaat is weggehaald, daarna - toen de kanker toch nog bleek te groeien - een bestraling met misschien daarbij een hormonale behandeling), terwijl de ander - geheel onverwachts - direct gediagnosticeerd wordt met prostaatkanker terwijl er al uitzaaiingen zijn. In Nederland vindt dit laatste bij ongeveer 1 op de 20 prostaatkankerpatiënten plaats. Nu prostaatkanker dankzij PSA-metingen steeds vroeger wordt ontdekt, zal dit aantal steeds kleiner worden. Bij uitgezaaide prostaatkanker is de behandeling palliatief en vooral gericht op het verlengen van het leven en pijnverlichting.Behandeling uitgezaaide prostaatkanker
Hormonale behandeling is de belangrijkste pijler van de behandeling bij uitgezaaide prostaatkanker. Doordat 80% van de prostaatkankers minder hard groeit zonder het mannelijke geslachtshormoon testosteron, is het voor veel patiënten een levensverlengende behandeling. Een hormonale behandeling doodt niet de kankercellen, maar brengt de groei van kankercellen tot stilstand door de productie van testosteron stil te leggen. Het effect is tevens dat de tumoren vaak wat slinken. Hier te lande kiest circa 80% van de patiënten met uitgezaaide prostaatkanker voor een hormonale behandeling als eerste therapie. Een andere mogelijk is 'oplettend afwachten', totdat de patiënt last krijgt van die uitzaaiingen.Hormonale behandeling
Hormonale behandeling is de meest effectieve therapie bij patiënten met uitgezaaide prostaatkanker en is daarmee de behandeling van eerste keuze. Er zijn vijf verschillende hormonale behandelingen beschikbaar, welke zijn gericht op het remmen van de groeibevorderende werking van testosteron op de prostaatkankercellen: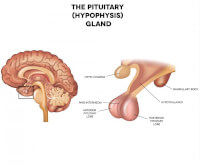 Hypofyse / Bron: Tefi/Shutterstock.com
Hypofyse / Bron: Tefi/Shutterstock.comLHRH-agonisten
De hypothalamus scheidt LHRH (Luteïniserend Hormoon Releasing Hormoon) uit, wat vervolgens langs de hypofyse - een hormoonproducerende klier - stroomt, waardoor die luteïniserend hormoon (LH) aanmaakt, wat in het bloed terecht komt. LHRH wordt overigens ook wel GnRH (gonadotrofinen releasing hormoon) genoemd. Zodra er LH cellen in zaadballen terechtkomen, wordt aldaar testosteron aangemaakt. Dit testosteron wordt aan het bloed afgegeven. LHRH-agonisten bootsen de werking van het natuurlijke LHRH na, waardoor de hypofyse wordt aangezet LH af te geven, hetgeen er voor zorgt dat de zaadballen testosteron aanmaken. LHRH-agonisten stimuleren dus de testosteronproductie. Dit klink tegenstrijdig, aangezien ze bedoelt zijn om de testosteronproductie af te remmen. Maar na een week raakt de hypofyse uitgeput en stopt deze met de LH-productie. Hierdoor stort de testosteronproductie in de zaadballen in en is de chemische castratie een feit. Nadeel is dat in de eerste week een testosteronpiek optreedt, wat soms botpijn tot gevolg heeft door opflakkerende uitzaaiingen.[1] De belangrijkste bijwerkingen zijn impotentie, libidoverlies en 'opvliegers'.Anti-androgeen
Ook deze groep medicijnen veroorzaken chemische castratie. Anti-androgenen bootsen tot op zekere hoogte testosteron na. Ze binden zich net als testosteron aan prostaat(kanker)cellen, maar ze geven alleen niet zoals testosteron het signaal af dat ze moeten groeien. Doordat anti-androgenen zich aan dezelfde cellen binden en ook op precies dezelfde plek liggen als testosteron, kan het testosteron er niet meer bij. Deze groep medicijnen verhinderen derhalve dat testosteron de prostaat(kanker)cellen stimuleren om te groeien.Oestrogenen
De derde manier van chemische castratie is het toedienen van vrouwelijke geslachtshormonen, oestrogenen (of synthetische middelen met dezelfde werking).Orchidectomie (chirurgische castratie)
Hierbij maakt de chirurg een incisie in de balzak en verwijdert uit beide zaadballen het weefsel dat het testosteron produceert. Er is in feite geen betere methode dan de chirurgische castratie. De testikels produceren 95% van de testosteron in een mannenlichaam. De bijnierschors maakt de andere 5%.Maximale androgeenblokkade
Dit is de combinatie van orchidectomie met anti-androgenen, waardoor ook de 5% testosteron die de bijnierschors produceert wordt geblokkeerd.Bijwerkingen en beloop
De bijwerkingen van voornoemde hormonale behandelingen lijken erg op elkaar. Veelvoorkomende bijwerkingen zijn impotentie (het onvermogen een erectie te krijgen), libidoverlies (het verdwijnen van de zin in seks) en 'opvliegers'.Op individuele basis wordt besloten wanneer gestart wordt met hormonale therapie. Uitstel betekent dat de patiënt langer krachtiger, vitaler en tot seks in staat is. Daar staat tegenover dat de patiënt eerder pijn krijgt als uitzaaiingen in het bot gaan groeien.
Orchidectomie, een LHRH-agonist en maximale androgeenblokkade werken alle drie even goed. Als de hormonale therapie aanslaat, zal de PSA-waarde dalen. Bij de meeste patiënten met uitgezaaide prostaatkanker trekt de tumor zich na anderhalf tot twee jaar niets meer aan van het testosterongebrek en gaat de kanker weer groeien. Dit noemt men castratieresistente prostaatkanker. Bij uitgezaaide prostaatkanker die niet meer hormoongevoelig is, wordt de hormonale behandeling desalniettemin voortgezet.
Chemotherapie
Bij castratieresistente prostaatkanker is celdodende chemotherapie de enige therapie die levensverlengend is. Het kan gemiddeld 2,5 maand aan het leven toevoegen.[2] Het middel docetaxel (bekend onder de merknaam Taxotere®) kan levensverlengend werken. De bijwerkingen vallen mee: 1 op de 14 patiënten heeft er behoorlijk last van. Daar staat tegenover dat 1 op de 3 patiënten minder pijn heeft en 1 op 5 patiënten zich beter voelt, in die zin dat zij van mening zijn dat hun kwaliteit van leven significant is verbeterd door de chemotherapie. De docetaxelkuur die de patiënt eenmaal per drie weken toegediend krijgt, wordt gecombineerd met prednison teneinde een mogelijk afweerreactie tegen het medicijn te onderdrukken. Wanneer een patiënt geen chemotherapie wenst te krijgen, zal de behandelend arts wachten tot de patiënt klachten krijgt om die vervolgens te verzachten.In 2011 heeft de Europese registratieautoriteit (EMA) goedkeuring gegeven voor registratie van cabazitaxel (bekend onder de merknaam Jevtana®) voor behandeling van patiënten met uitgezaaide prostaatkanker, die eerder zijn behandeld met chemotherapie op basis van docetaxel. Met cabazitaxel wordt een klinisch relevante overlevingswinst gerealiseerd waarbij de algehele conditie van de patiënt behouden blijft.[3]
Hormoontherapie in combinatie met chemotherapie
Mannen met prostaatkanker met uitzaaiingen moeten naast hormoontherapie meteen ook chemotherapie met het middel docetaxel krijgen. Dat vergroot de kans op overleving aanzienlijk. Dat blijkt uit twee studies die zijn gepubliceerd in de vakbladen The Lancet en The Lancet Oncology. De onderzoekers doen geen uitspraken over het effect van de combinatietherapie bij patiënten met prostaatkanker die nog niet uitgezaaid is. Daar hebben ze onvoldoende gegevens voor, maar er loopt al wel onderzoek naar. (Bron: Nationale Zorggids, 28-12-2015)Radioactieve radium-223
Terminale prostaatkankerpatiënten met uitzaaiingen in hun botten en die niet meer reageren op chemotherapie, die geen chemotherapie (meer) willen ondergaan of er te zwak voor zijn, kunnen sinds begin 2014 behandeld worden met het radioactieve radium-223. De behandeling verlengt hun leven met vier tot zes maanden en daarnaast vermindert het de pijn en zorgt het voor een betere kwaliteit van leven. De behandeling bestaat in principe uit één maandelijkse injectie gedurende zes maanden. Er worden geen zware bijwerkingen gemeld.Uitwendige bestraling
Uitzaaiingen in de botten kunnen naast pijnklachten, ook andere klachten geven zoals spierzwakte en gevoelsstoornissen door druk op zenuwbanen. Een patiënt kan bestraald worden om pijnklachten te verbeteren. De eerste dagen tot twee weken na de bestraling, kan de patiënt tijdelijk meer pijn hebben als reactie op de bestraling. In dat geval wordt de pijnmedicatie tijdelijk opgeschroefd. Daarna neemt de pijn af. Dit effect is vaak langdurig. MRI-scanner / Bron: Afd. radiologie, UMC Utrecht.
MRI-scanner / Bron: Afd. radiologie, UMC Utrecht.MR-HIFU bij pijnlijke botuitzaaiingen
MR-HIFU (Magnetic Resonance Imaging-guided High Intensity Focused Ultrasound) is een relatief nieuwe behandelmethode voor pijnlijke botuitzaaiingen. Het gaat om een behandeling dat tot doel heeft de pijn te verminderen en kwaliteit van leven te behouden of waar mogelijk te verbeteren. De behandeling wordt alleen toegepast bij patiënten in de palliatieve fase, dit wil zeggen dat zij met de reguliere behandelingen niet meer genezen kunnen worden.Radioactieve isotopen behandeling
Wanneer er op meerdere plaatsen in het lichaam uitzaaiingen in het bot zijn, kan een behandeling met een radioactief isotoop (bijvoorbeeld Strontium of Samarium) uitkomst bieden. Door middel van een infuus worden deze middelen door het lichaam verspreid, waarna het radioactieve middel zich ophoopt in de uitzaaiingen in het bot. Deze verkleinen of verdwijnen hierdoor. De eerste week of twee weken na de behandeling kan er een zogeheten 'flare up' ontstaan, een tijdelijke opleving van de pijn. Daarna geeft de behandeling vaak een aantal weken tot maanden vermindering van de pijn. Nadeel van deze behandeling is dat het de aanmaak van bloedlichaampjes kan verstoren, hetgeen kan leiden tot bloedarmoede of infecties. Een bloedtransfusie kan in dat geval uitkomst bieden. De patiënt ontvangt dan een hoeveelheid donorbloed. Hiervoor wordt hij een dag en soms ook een nacht opgenomen. Na een bloedtransfusie voelt de patiënt zich vaak wat beter. Het effect van een bloedtransfusie is tijdelijk, totdat na een aantal weken het aantal rode bloedcellen weer zal dalen.Bisfosfonaten
Deze stoffen gaan verzwakking van het skelet tegen en bestrijden de pijn als gevolg van uitzaaiingen in de botten. Onderzoek heeft aangetoond dat bisfosfonaten de kans op bijvoorbeeld botbreuken en een dwarslaesie verkleinen.Corticosteroïden
Deze ontstekingsremmers kunnen tot een vermindering van de klachten, zoals dreigende dwarslaesie, pijn, vermoeidheid, gebrek aan eetlust, misselijkheid en tumorkoorts, leiden. In de praktijk worden corticosteroïden ook vaak in combinatie met bestraling of chemotherapie gegeven. Paracetamol werkt pijnstillend en koortsverlagend / Bron: Martin Sulman
Paracetamol werkt pijnstillend en koortsverlagend / Bron: Martin SulmanPijnbestrijding
Pijnbestrijding bij prostaatkanker met uitzaaiingen bestaat in het begin uit paracetamol of nsaids (ibuprofen, diclofenac, naproxen of de nieuwere soorten zoals valdecoxib of etoricoxib). Later kan dit gecombineerd worden met zwakwerkende opioïden, zoals codeïne of tramadol. In weer een later stadium - bij matige tot ernstige pijnklachten - worden pijnklachten met een sterk opioïd behandeld, bijvoorbeeld morfine, meestal in combinatie paracetamol of nsaids.Levensverwachting (overleving)
Mannen met niet-uitgezaaide prostaatkanker, hebben een kans van 80% om langer dan 10 jaar te leven. Bij uitgezaaide prostaatkanker zijn de vooruitzichten minder gunstig. Desondanks leeft ongeveer de helft van de patiënten langer dan 3 tot 4 jaar en 10 jaar na de diagnose is 20 tot 25% nog in leven. Deze cijfers zijn van toepassing voor de Nederlandse situatie.[4] De helft van de mannen met uitgezaaide prostaatkanker sterft als gevolg van deze ziekte. Veel patiënten sterven aan iets anders, aangezien velen al op leeftijd zijn als er prostaatkanker bij hen vastgesteld wordt. Velen hunner bereiken een normale leeftijd.Noten:
- Het zou winst zijn wanneer er een medicijn zou zijn dat wel de LHRH-receptoren in de hypofyse blokkeert, doch niet de hypofyse tot LH-productie aanzet. Zo'n stof zou dan een LHRH-antagonist, een zogenaamde 'tegenwerker', zijn. Dit voorkomt een testosteronpiek in het begin. Met degarelix, een GnRH-antagonist, kunnen vergelijkbare dalingen van het testosterongehalte worden bereikt als met de GnRH-agonisten. In tegenstelling tot voor de GnRH-agonisten, ontbreken voor degarelix echter gegevens over de veiligheid op langere termijn en over het effect op de overleving. De ervaring met degarelix is beperkt, waardoor een goed oordeel over het optreden van bijwerkingen op de langere termijn nog niet mogelijk is (bron: http://www.fk.cvz.nl).
- Wim Köhler: Het prostaatkanker logboek, Uitgeverij Thoeris, Amsterdam, 2009, p.131.
- Nieuw geneesmiddel geregistreerd voor uitbehandelde prostaatkankerpatiënten, op: http://www.prostaat.nl (voor de laatste keer geraadpleegd op 8 oktober 2011)
- Wim Köhler, p.117.
Lees verder
© 2011 - 2025 Tartuffel, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Prostaatkanker: behandeling en symptomenProstaatkanker is een ziekte die meestal bij oudere mannen ontdekt wordt. Tegenwoordig komt het echter in de Westerse we…
Prostaatkanker: behandeling en symptomenProstaatkanker is een ziekte die meestal bij oudere mannen ontdekt wordt. Tegenwoordig komt het echter in de Westerse we…
 Prostaatkanker: symptomen en behandelingDe prostaat is een klier ter grootte van een walnoot, net onder de blaasuitgang, die het zaadvocht produceert en dit aan…
Prostaatkanker: symptomen en behandelingDe prostaat is een klier ter grootte van een walnoot, net onder de blaasuitgang, die het zaadvocht produceert en dit aan…
 Hondenallergie, maar toch een hond kopenHondenallergie: een allergie voor hondenhaar en huidschilfers. Vaak wordt er beweerd dat men óf allergisch is voor honde…
Hondenallergie, maar toch een hond kopenHondenallergie: een allergie voor hondenhaar en huidschilfers. Vaak wordt er beweerd dat men óf allergisch is voor honde…
Gerelateerde artikelen
Een verhoogd PSADe afkorting PSA staat voor prostaat specifiek antigeen. Zoals de naam al aangeeft, is het een enzym dat specifiek door…
Prostatectomie: Compleet verwijderen van de prostaatEen complete of radicale prostatectomie is een operatieve behandeling waarbij men de prostaat verwijdert bij ziekte, bij…
Wat is Autisme?Autisme, klassiek autisme, autistische stoornis, de stoornis van Asperger, PDD-NOS, Ass, aan autisme verwante contactsto…
Bronnen en referenties
- Inleidingsfoto: istock.com/Dmitrii Kotin
- http://www.fk.cvz.nl
- http://www.nationalezorggids.nl
- http://www.mcl.nl
- http://www.prostaat.nl
- Wim Köhler: Het prostaatkanker logboek, Uitgeverij Thoeris, Amsterdam, 2009.
- Afbeelding bron 1: Istock.com/jarun011
- Afbeelding bron 2: Tefi/Shutterstock.com
- Afbeelding bron 3: Afd. radiologie, UMC Utrecht.
- Afbeelding bron 4: Martin Sulman
Reactie
Heimeriks, 18-11-2016
Waarom hoor ik niets over de resultaten met radium 223 bij uitgezaaide prostaatkanker naar lymfen en botten?
Reactie infoteur, 03-12-2016
Over de resulateten van behandeling met Radium-223 chloride bij prostaatkanker met uitzaaiingen, kunt u onder meer hier verder lezen: https://goo.gl/3E1MGt.
Tartuffel (2.971 artikelen)
Laatste update: 13-05-2023
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 10
Laatste update: 13-05-2023
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 10
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.