Trombocytopenie: Tekort aan bloedplaatjes
 Normaal gesproken hebben mensen 150.000 tot 450.000 bloedplaatjes per mm³ bloed in hun circulerende bloed. Het beenmerg produceert voortdurend nieuwe bloedplaatjes omdat deze slechts ongeveer tien dagen leven. Wanneer een patiënt minder dan 150.000 bloedplaatjes per mm³ bloed heeft, spreekt men van trombocytopenie, ook bekend als trombopenie. Dit verhoogt het risico op bloedingen, aangezien bloedplaatjes (trombocyten) essentieel zijn voor de bloedstolling. Trombocytopenie kan leiden tot symptomen zoals gemakkelijk optredende blauwe plekken, tandvleesbloedingen, en bloedingen van inwendige organen. Diverse oorzaken kunnen leiden tot een tekort aan bloedplaatjes.
Normaal gesproken hebben mensen 150.000 tot 450.000 bloedplaatjes per mm³ bloed in hun circulerende bloed. Het beenmerg produceert voortdurend nieuwe bloedplaatjes omdat deze slechts ongeveer tien dagen leven. Wanneer een patiënt minder dan 150.000 bloedplaatjes per mm³ bloed heeft, spreekt men van trombocytopenie, ook bekend als trombopenie. Dit verhoogt het risico op bloedingen, aangezien bloedplaatjes (trombocyten) essentieel zijn voor de bloedstolling. Trombocytopenie kan leiden tot symptomen zoals gemakkelijk optredende blauwe plekken, tandvleesbloedingen, en bloedingen van inwendige organen. Diverse oorzaken kunnen leiden tot een tekort aan bloedplaatjes.
- Epidemiologie
- Mechanisme
- Oorzaken van een tekort aan bloedplaatjes
- Risicofactoren
- Risicogroepen
- Symptomen van trombocytopenie
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling van trombocytopenie
- Prognose bij een verlaagd aantal bloedplaatjes
- Complicaties: Ernstige bloedingen
- Preventie van trombocytopenie
- Praktische tips voor het omgaan met trombocytopenie
- Minimaliseer het risico op bloedingen
- Wees alert op tekenen van bloedingen
- Eet voedingsmiddelen die je bloedvaten ondersteunen
- Volg je medische behandeling nauwgezet
- Creëer een veilige omgeving
- Misvattingen rond trombocytopenie
- Trombocytopenie komt altijd door een bloedaandoening
- Trombocytopenie betekent altijd dat je gemakkelijk bloedt
- Trombocytopenie komt alleen voor bij volwassenen
- Trombocytopenie heeft altijd te maken met een leveraandoening
- Medicijnen zijn altijd de oorzaak van trombocytopenie
- Een lage trombocytenwaarde is altijd gevaarlijk
- Trombocytopenie heeft geen invloed op de hartgezondheid
Epidemiologie
Incidentie en prevalentie wereldwijdTrombocytopenie, een aandoening die wordt gekenmerkt door een verlaagd aantal bloedplaatjes, komt wereldwijd voor, met variaties in incidentie en prevalentie tussen regios. De exacte cijfers verschillen afhankelijk van de oorzaak en ernst van de aandoening, maar het komt vaak voor bij patiënten met onderliggende aandoeningen zoals auto-immuunziekten, virale infecties en hematologische maligniteiten. In ontwikkelingslanden kan de incidentie van trombocytopenie hoger zijn vanwege de prevalentie van infectieziekten zoals dengue en HIV.
Epidemiologie naar leeftijd en geslacht
Hoewel trombocytopenie in alle leeftijdsgroepen kan voorkomen, zijn ouderen en patiënten met een gecompromitteerd immuunsysteem vaker getroffen. Bij sommige vormen van trombocytopenie, zoals immuuntrombocytopenie (ITP), is er ook een lichte oververtegenwoordiging van vrouwen, wat mogelijk verband houdt met auto-immuunmechanismen die vaker bij vrouwen optreden. Dit wijst op de noodzaak van gerichte opvolging bij specifieke patiëntengroepen.
Mechanisme
Afgenomen productie van bloedplaatjesEen van de belangrijkste mechanismen die leidt tot trombocytopenie is een verminderde productie van bloedplaatjes in het beenmerg. Dit kan het gevolg zijn van beenmergziekten zoals aplastische anemie, leukemie of andere vormen van beenmergdepressie. Daarnaast kunnen bepaalde geneesmiddelen, zoals chemotherapie, de aanmaak van bloedplaatjes remmen. Bij patiënten met een verminderde beenmergfunctie is een tijdige medische opvolging cruciaal om de effecten van trombocytopenie te monitoren.
Versnelde afbraak van bloedplaatjes
Naast een verminderde productie kan trombocytopenie ook ontstaan door een versnelde afbraak van bloedplaatjes, vaak door auto-immuunreacties waarbij het lichaam eigen bloedplaatjes aanvalt en vernietigt. Dit mechanisme speelt een belangrijke rol bij aandoeningen zoals ITP, waarbij het immuunsysteem antilichamen tegen bloedplaatjes aanmaakt. De versnelde afbraak van bloedplaatjes kan ook worden gezien bij infectieziekten, leveraandoeningen en bepaalde medicatiegebruik.
Oorzaken van een tekort aan bloedplaatjes
Een laag aantal bloedplaatjes kan drie hoofdoorzaken hebben: de milt of lever houdt te veel bloedplaatjes vast, het beenmerg produceert onvoldoende bloedplaatjes, of de bloedplaatjes worden in de bloedbaan sneller afgebroken dan normaal. Diverse medische aandoeningen kunnen aan de basis liggen van deze oorzaken.Milt of lever: Te veel bloedplaatjes vasthouden
De milt of lever kan verantwoordelijk zijn voor een verhoogde afbraak van bloedplaatjes. De milt, een klein orgaan ter grootte van een vuist onder de ribbenkast aan de linkerkant van de buik, speelt een rol bij het bestrijden van infecties en het filteren van ongewenst materiaal uit het bloed. Wanneer de milt vergroot is (splenomegalie), wat kan optreden als gevolg van verschillende aandoeningen, kunnen er te veel bloedplaatjes in de milt vastgehouden worden, wat leidt tot een verlaging van het aantal bloedplaatjes in de bloedbaan.
Verminderde productie van bloedplaatjes
Bij sommige aandoeningen is het beenmerg niet in staat voldoende bloedplaatjes te produceren. Dit kan het gevolg zijn van:
- Aplastische anemie
- Vitamine B12-tekort en foliumzuurdeficiëntie
- Infecties in het beenmerg (zeldzaam)
- Kanker in het beenmerg, zoals leukemie
- Levercirrose (littekenvorming in de lever)
- Myelodysplastisch syndroom (verstoorde productie van bloedcellen)
- Virale infecties zoals virale hepatitis C en hiv-infectie
- Overmatig alcoholgebruik
- Chemotherapie
Verhoogde vernietiging in de bloedbaan
Sommige aandoeningen zorgen ervoor dat bloedplaatjes sneller worden vernietigd dan ze kunnen worden aangemaakt. Dit resulteert in een tekort aan bloedplaatjes. Voorbeelden van dergelijke aandoeningen zijn:
- Immune trombocytopenie (ITP)
- Bacteriën in het bloed (bacteriëmie)
- Epileptische aanvallen
- Infecties
- Trombotische trombocytopenische purpura (TTP)
- Hemolytisch-uremisch syndroom (uremie)
- Zwangerschap
- Bepaalde medicijnen
Omgevingsfactoren
Bepaalde omgevingsfactoren kunnen ook invloed hebben op het aantal bloedplaatjes:
- Veroudering kan leiden tot een verlaging van het aantal bloedplaatjes.
- Genetische factoren kunnen een rol spelen.
- Bij 5-7% van de zwangere vrouwen komt een laag aantal bloedplaatjes voor, wat leidt tot dunner bloed.
Risicofactoren
Gebruik van bepaalde medicatieHet gebruik van bepaalde geneesmiddelen, zoals heparine, antibiotica en sommige antivirale middelen, kan trombocytopenie veroorzaken als bijwerking. Heparine-geïnduceerde trombocytopenie (HIT) is een bekend voorbeeld waarbij het immuunsysteem een reactie ontwikkelt tegen heparine, wat leidt tot een verlaging van het aantal bloedplaatjes. Het risico op trombocytopenie door medicatie vereist dat artsen en patiënten alert zijn op symptomen na het starten van nieuwe medicatie.
Onderliggende auto-immuunziekten
Patiënten met auto-immuunziekten zoals lupus en reumatoïde artritis hebben een verhoogd risico op het ontwikkelen van trombocytopenie. Dit komt doordat het immuunsysteem in deze gevallen de eigen cellen en weefsels aanvalt, inclusief bloedplaatjes. Auto-immuungerelateerde trombocytopenie kan complex zijn om te behandelen en vereist vaak immunosuppressieve therapieën en regelmatige medische opvolging.
Risicogroepen
Ouderen en immuungecompromitteerde patiëntenOuderen lopen een groter risico op trombocytopenie vanwege een natuurlijke afname van de beenmergfunctie en een verhoogde vatbaarheid voor ziekten die het immuunsysteem kunnen verzwakken. Immuungecompromitteerde patiënten, zoals die met HIV of die chemotherapie ondergaan, zijn ook vatbaarder voor trombocytopenie door zowel afgenomen productie als verhoogde afbraak van bloedplaatjes. Bij deze groepen zijn regelmatige bloedtesten en opvolging essentieel voor een tijdige diagnose en behandeling.
Patiënten met chronische leverziekten
Chronische leverziekten, zoals cirrose, kunnen leiden tot trombocytopenie door verhoogde bloedplaatjesafbraak in de vergrote milt (splenomegalie) en door verminderde productie van trombopoëtine, een hormoon dat de bloedplaatjesaanmaak stimuleert. Voor patiënten met leveraandoeningen is het van belang om trombocytopenie op te sporen en te behandelen om complicaties zoals bloedingen te voorkomen.
Symptomen van trombocytopenie
Sommige patiënten met trombocytopenie zijn asymptomatisch, wat betekent dat zij geen symptomen vertonen. Wanneer symptomen wel aanwezig zijn, kunnen deze variëren van milde tot ernstige klachten, waaronder:- Blauwe plekken zonder duidelijke oorzaak
- Tandvleesbloedingen
- Onderhuidse kleine puntvormige bloedingen (petechiën)
- Neusbloedingen
Alarmsymptomen
Spontane bloedingen en blauwe plekkenEen van de meest zorgwekkende symptomen van trombocytopenie is de neiging om gemakkelijk blauwe plekken te krijgen of spontane bloedingen te ontwikkelen, zoals neusbloedingen of tandvleesbloedingen. Deze symptomen duiden op een ernstig tekort aan bloedplaatjes en verhogen het risico op interne bloedingen, wat onmiddellijke medische aandacht vereist. Patiënten die deze symptomen ervaren, moeten zo snel mogelijk een arts raadplegen om de oorzaak en ernst van de trombocytopenie vast te stellen.
Bloedingen in de huid en slijmvliezen
Patiënten met ernstige trombocytopenie kunnen petechiën (kleine puntvormige bloedingen) ontwikkelen op de huid en slijmvliezen. Deze bloedingen verschijnen meestal in clusters en kunnen wijzen op een verhoogd risico op ernstige bloedingen. Het optreden van petechiën in combinatie met andere symptomen van trombocytopenie, zoals vermoeidheid en bleekheid, kan wijzen op een ernstige aandoening die onmiddellijke medische aandacht vereist.
Diagnose en onderzoeken
Lichamelijk onderzoekIn de meeste gevallen stelt de arts de diagnose van trombocytopenie door middel van een grondig lichamelijk onderzoek en een uitgebreide anamnese. Hierbij zal de arts ook de buik van de patiënt onderzoeken om te controleren op een vergrote milt.
Diagnostisch onderzoek
De arts zal een volledig bloedonderzoek uitvoeren om het aantal bloedplaatjes te meten en de bloedstolling te beoordelen. Soms zijn aanvullende tests nodig, zoals een beenmergaspiratie of biopsie, om de onderliggende oorzaak van trombocytopenie vast te stellen.
Behandeling van trombocytopenie
De behandeling van trombocytopenie hangt af van de onderliggende oorzaak van de aandoening. Mogelijke behandelingen zijn:- Bloedplaatjestransfusie om bloedingen te stoppen of te voorkomen.
- Chirurgische verwijdering van de milt (splenectomie).
- Plasma-uitwisseling (plasmaferese) voor bepaalde patiënten.
- Behandeling van de onderliggende aandoening (zoals behandeling van infecties, het stoppen van medicijnen die trombocytopenie veroorzaken, of behandeling van lever- of beenmergziekten).
Prognose bij een verlaagd aantal bloedplaatjes
De prognose van trombocytopenie varieert afhankelijk van de onderliggende oorzaak. Bij sommige patiënten kan het aantal bloedplaatjes zich herstellen na behandeling, terwijl anderen mogelijk een chronisch verlaagd aantal bloedplaatjes hebben.Complicaties: Ernstige bloedingen
Bij ernstige trombocytopenie, waarbij het aantal bloedplaatjes lager is dan 10.000 per microliter, is er een verhoogd risico op gevaarlijke inwendige bloedingen. Dit kan leiden tot levensbedreigende complicaties, zoals bloedingen in de hersenen of het maagdarmkanaal.Preventie van trombocytopenie
Gezonde levensstijlHet volgen van een gezonde levensstijl kan helpen om trombocytopenie te voorkomen. Enkele preventieve maatregelen zijn:
- Het vermijden van overmatig alcoholgebruik, wat de productie van bloedplaatjes kan verstoren.
- Het eten van een evenwichtige voeding rijk aan vitamines en mineralen, zoals vitamine B12 en foliumzuur.
- Het vermijden van schadelijke omgevingsfactoren zoals blootstelling aan giftige chemicaliën.
- Regelmatig medisch toezicht en tijdige behandeling van onderliggende aandoeningen die kunnen leiden tot trombocytopenie.
Voorkomen van verwondingen
Patiënten met een verhoogd risico op trombocytopenie kunnen maatregelen nemen om bloedingen te voorkomen door:
- Het dragen van beschermende kleding tijdens sportieve activiteiten.
- Het vermijden van activiteiten die gemakkelijk tot verwondingen kunnen leiden.
- Het gebruik van een zachte tandenborstel en voorzichtig flossen om tandvleesbloedingen te voorkomen.
Medische begeleiding
Regelmatige medische controles zijn belangrijk om risicofactoren tijdig te identificeren en aan te pakken:
- Regelmatige bloedonderzoeken om het aantal bloedplaatjes te controleren, vooral bij patiënten met bekende risicofactoren.
- Vroegtijdig ingrijpen bij symptomen van trombocytopenie, zoals onverklaarbare blauwe plekken of bloedingen.
- Overleg met een arts voordat medicijnen of voedingssupplementen worden gebruikt die de bloedstolling kunnen beïnvloeden.
Praktische tips voor het omgaan met trombocytopenie
Minimaliseer het risico op bloedingen
Met trombocytopenie is het cruciaal om voorzichtig te zijn met activiteiten die je kans op verwondingen vergroten. Vermijd risicovolle sporten zoals contactsporten of activiteiten waarbij je makkelijk kunt vallen. Als je toch wilt sporten, kies dan voor veilige opties zoals wandelen, zwemmen of yoga.Gebruik een zachte tandenborstel en vermijd flosdraad om je tandvlees niet te beschadigen. Scheer je met een elektrisch scheerapparaat in plaats van met een scheermesje om snijwonden te voorkomen. Zorg er ook voor dat je je huid goed hydrateert om kleine scheurtjes te minimaliseren.
Wees alert op tekenen van bloedingen
Leer de tekenen van bloedingen herkennen, zoals blauwe plekken zonder duidelijke oorzaak, bloedend tandvlees of neusbloedingen. Let ook op puntvormige rode vlekjes op je huid (petechiën), die kunnen wijzen op kleine bloedingen onder de huid.Bij symptomen zoals zwarte ontlasting, roze of rode urine, of zware menstruatiebloedingen is het belangrijk om direct contact op te nemen met je arts. Houd een dagboek bij van eventuele bloedingen om dit tijdens je medische afspraken te bespreken.
Eet voedingsmiddelen die je bloedvaten ondersteunen
Hoewel voeding trombocytopenie niet direct geneest, kan een evenwichtig voedingspatroon bijdragen aan de gezondheid van je bloedvaten. Eet voedsel dat rijk is aan vitamine C, zoals citrusvruchten, paprikas en broccoli, om je bloedvaten sterker te maken.Probeer ook voedingsmiddelen met ijzer en foliumzuur toe te voegen, zoals spinazie, bonen en volkoren producten, om je lichaam te ondersteunen bij het aanmaken van gezonde bloedcellen. Overleg met je arts of een diëtist over voedingskeuzes die specifiek voor jouw situatie geschikt zijn.
Volg je medische behandeling nauwgezet
Werk nauw samen met je arts om je aandoening goed te beheren. Neem je voorgeschreven medicatie precies zoals voorgeschreven en volg regelmatig je bloedwaarden. Als je medicijnen gebruikt die het risico op bloedingen verhogen, zoals bloedverdunners, bespreek dan met je arts of deze aangepast moeten worden.Als je een medische ingreep moet ondergaan, informeer je behandelend arts dan over je trombocytopenie. Dit helpt hen om voorzorgsmaatregelen te nemen en complicaties te voorkomen.
Creëer een veilige omgeving
Zorg ervoor dat je thuis een veilige omgeving hebt om het risico op vallen of stoten te minimaliseren. Gebruik antislipmatten in de badkamer, verwijder losse vloerkleden en zorg voor goede verlichting in huis. Wees voorzichtig met scherpe voorwerpen en gebruik indien mogelijk veiligheidsuitrusting bij huishoudelijke taken.Laat mensen in je omgeving weten dat je trombocytopenie hebt, zodat zij begripvol kunnen reageren en je kunnen helpen als dat nodig is. Door je omgeving aan te passen, kun je met meer vertrouwen en veiligheid je dagelijkse activiteiten uitvoeren.
Misvattingen rond trombocytopenie
Trombocytopenie is een aandoening waarbij het aantal bloedplaatjes in het bloed te laag is, wat kan leiden tot een verhoogd risico op bloedingen. Het is een vaak over het hoofd geziene aandoening die tal van verwarringen met zich meebrengt, vooral bij mensen die niet bekend zijn met de medische details. Er zijn verschillende misvattingen over trombocytopenie die mensen kunnen leiden tot verkeerde aannames of behandelingskeuzes.Trombocytopenie komt altijd door een bloedaandoening
Een veelvoorkomende misvatting is dat trombocytopenie altijd een gevolg is van een onderliggende bloedaandoening zoals bloedaandoeninn of bloedkanker. Hoewel dit inderdaad kan optreden bij ernstige aandoeningen, is trombocytopenie in veel gevallen te wijten aan andere factoren, zoals bepaalde medicijnen, infecties of auto-immuunziekten. Bijvoorbeeld, een infectie van de huidinfectie kan tijdelijk de productie van bloedplaatjes verstoren. Het is belangrijk om de onderliggende oorzaak van trombocytopenie te achterhalen, omdat dit de behandelingsopties kan beïnvloeden.Trombocytopenie betekent altijd dat je gemakkelijk bloedt
Niet elke persoon met trombocytopenie ervaart onmiddellijke of ernstige bloedingen. De symptomen kunnen variëren afhankelijk van de ernst van de aandoening. Sommige mensen met een licht verminderde bloedplaatjescount hebben geen opvallende symptomen. Anderen kunnen milde blauwe plekken krijgen, terwijl anderen mogelijk te maken krijgen met ernstigere bloedingen. Het is essentieel om te begrijpen dat de mate van trombocytopenie niet altijd direct correleert met de ernst van de bloedingsproblemen. Bloedonderzoeken kunnen helpen de mate van trombocytopenie te bepalen en de juiste behandeling voor te schrijven.Trombocytopenie komt alleen voor bij volwassenen
Trombocytopenie is niet beperkt tot volwassenen; het kan ook bij kinderen optreden. Een veelvoorkomende misvatting is dat deze aandoening alleen voorkomt bij volwassenen die bepaalde medicijnen gebruiken of die al een bestaande aandoening hebben. In feite kunnen kinderen trombocytopenie ontwikkelen door infecties, vaccinaties of zelfs als onderdeel van een auto-immuunziekte. Een andere mogelijke oorzaak bij kinderen is een abnormale reactie van de alvleesklier, wat de bloedplaatjesproductie beïnvloedt.Trombocytopenie heeft altijd te maken met een leveraandoening
Er wordt soms gedacht dat trombocytopenie altijd verband houdt met een leveraandoening, zoals cirrose. Hoewel leveraandoeningen inderdaad het aantal bloedplaatjes kunnen verlagen, is trombocytopenie vaak het gevolg van andere oorzaken, zoals infecties, medicijnen of auto-immuunziekten. Het is belangrijk om deze verwarring te vermijden en de juiste diagnose te stellen op basis van klinische tests en bloedonderzoeken.Medicijnen zijn altijd de oorzaak van trombocytopenie
Er wordt vaak aangenomen dat trombocytopenie altijd veroorzaakt wordt door medicijnen, zoals chemotherapie of bloedverdunners. Hoewel bepaalde geneesmiddelen inderdaad het risico op trombocytopenie kunnen verhogen, is dit niet altijd het geval. Er zijn tal van andere oorzaken, zoals infecties, genetische aandoeningen of beharinggerelateerde auto-immuunreacties. Het is belangrijk om niet onmiddellijk medicijnen de schuld te geven zonder verder onderzoek.Een lage trombocytenwaarde is altijd gevaarlijk
Sommige mensen denken dat een lage trombocytenwaarde altijd gevaarlijk is. In werkelijkheid varieert het risico op bloedingen afhankelijk van de mate van trombocytopenie. In veel gevallen is de aandoening mild en vereist het geen onmiddellijke behandeling. Het risico op bloedingen neemt toe wanneer de trombocytenaantallen extreem laag zijn. Bij mildere gevallen kunnen behandelingen zoals medicatie of veranderingen in levensstijl volstaan om het risico op bloedingen te verminderen.Trombocytopenie heeft geen invloed op de hartgezondheid
Trombocytopenie heeft in sommige gevallen invloed op de bloedcirculatie, zelfs in het hart. Aangezien bloedplaatjes essentieel zijn voor de bloedstolling, kunnen lage bloedplaatjes invloed hebben op de manier waarop het bloed door de aderen en slagaders stroomt. Er is een misvatting dat trombocytopenie uitsluitend effect heeft op de bloedingen van buitenaf en geen invloed heeft op de circulatie binnen de hart. Het is belangrijk om het volledige plaatje van de gezondheid van de patiënt te begrijpen en te kijken naar andere potentiële risicos voor de hartgezondheid.© 2016 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Te weinig bloedplaatjes: symptomen, oorzaken en behandelingTe weinig bloedplaatjes, dat is een serieus probleem. Wat zijn er de symptomen van, hoe kun je er last van krijgen en wa…
Te weinig bloedplaatjes: symptomen, oorzaken en behandelingTe weinig bloedplaatjes, dat is een serieus probleem. Wat zijn er de symptomen van, hoe kun je er last van krijgen en wa…
 Voedingsmiddelen die je bloedplaatjesproductie verhogenBloedplaatjes (trombocyten) zijn kleine bloedcellen die helpen bij de bloedstolling en bij het repareren van een beschad…
Voedingsmiddelen die je bloedplaatjesproductie verhogenBloedplaatjes (trombocyten) zijn kleine bloedcellen die helpen bij de bloedstolling en bij het repareren van een beschad…
 Milt (opslagplaats voor bloedplaatjes)De milt is een opslagplaats voor de bloedplaatjes in het menselijk lichaam. Bloedplaatjes zorgen ervoor dat bij een verw…
Milt (opslagplaats voor bloedplaatjes)De milt is een opslagplaats voor de bloedplaatjes in het menselijk lichaam. Bloedplaatjes zorgen ervoor dat bij een verw…
 Bloedziekte thalassemie: Tekort hemoglobine leidt tot anemieThalassemie is een erfelijke bloedziekte waarbij het lichaam een abnormale vorm van hemoglobine aanmaakt. Hemoglobine, e…
Bloedziekte thalassemie: Tekort hemoglobine leidt tot anemieThalassemie is een erfelijke bloedziekte waarbij het lichaam een abnormale vorm van hemoglobine aanmaakt. Hemoglobine, e…
 Tardieve dyskinesie: Bewegingsstoornis na gebruik medicatieTardieve dyskinesie is een aandoening die gekenmerkt wordt door onwillekeurige bewegingen van de tong, lippen, het gezic…
Tardieve dyskinesie: Bewegingsstoornis na gebruik medicatieTardieve dyskinesie is een aandoening die gekenmerkt wordt door onwillekeurige bewegingen van de tong, lippen, het gezic…
Gerelateerde artikelen
Verlaagde bloedplaatjes (ITP)Uit het niets vormen zich kleine rode puntjes over het gehele lichaam van uw kind. Bij nader onderzoek wordt vastgesteld…
Bronnen en referenties
- Everything you need to know about thin blood, https://www.medicalnewstoday.com/articles/321785.php, geraadpleegd op 12 mei 2018
- Cursus Medische Wetenschappen, Medical Management Assistant, academiejaar 2012-2013, Thomas More Turnhout, docente: Dr. Hilde Vandenhoudt
- http://www.mayoclinic.org/diseases-conditions/thrombocytopenia/basics/treatment/con-20027170
- http://www.mayoclinic.org/diseases-conditions/thrombocytopenia/basics/tests-diagnosis/con-20027170
- http://www.mayoclinic.org/diseases-conditions/thrombocytopenia/basics/complications/con-20027170
- http://www.mayoclinic.org/diseases-conditions/thrombocytopenia/basics/causes/con-20027170
- http://www.mayoclinic.org/diseases-conditions/thrombocytopenia/basics/symptoms/con-20027170
- http://www.medicinenet.com/thrombocytopenia_low_platelet_count/article.htm
- http://www.webmd.com/a-to-z-guides/thrombocytopenia-symptoms-causes-treatments
- https://www.nlm.nih.gov/medlineplus/ency/article/000586.htm
- Afbeelding bron 1: Dezidor, Wikimedia Commons (CC BY-3.0)
Miske (4.039 artikelen)
Laatste update: 17-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 11
Laatste update: 17-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 11
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
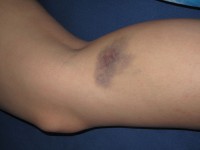 Blauwe plekken zijn kenmerkend voor trombocytopenie. /
Blauwe plekken zijn kenmerkend voor trombocytopenie. /