Immuun trombocytopenische purpura: Bloedaandoening
 Immuun trombocytopenische purpura is een bloedaandoening waarbij het aantal bloedplaatjes verlaagd is. Deze bloedziekte komt tot stand doordat het immuunsysteem bloedplaatjes afbreekt die noodzakelijk zijn voor de normale bloedstolling. Patiënten met de ziekte hebben te weinig bloedplaatjes in het bloed (trombocytopenie). Bekende symptomen zijn onder andere bloedingen in de huid, kneuzingen en blauwe plekken, en een bloedneus. Niet altijd is een behandeling vereist, maar indien nodig zijn medicijnen en/of een chirurgische verwijdering van de milt nodig.
Immuun trombocytopenische purpura is een bloedaandoening waarbij het aantal bloedplaatjes verlaagd is. Deze bloedziekte komt tot stand doordat het immuunsysteem bloedplaatjes afbreekt die noodzakelijk zijn voor de normale bloedstolling. Patiënten met de ziekte hebben te weinig bloedplaatjes in het bloed (trombocytopenie). Bekende symptomen zijn onder andere bloedingen in de huid, kneuzingen en blauwe plekken, en een bloedneus. Niet altijd is een behandeling vereist, maar indien nodig zijn medicijnen en/of een chirurgische verwijdering van de milt nodig.
- Epidemiologie van bloedaandoening
- Oorzaken van tekort bloedplaatjes
- Kinderen
- Volwassenen
- Risicofactoren
- Symptomen: Bloedingen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling van immuun trombocytopenische purpura
- Kinderen
- Volwassenen
- Prognose van bloedziekte
- Complicaties
- Preventie
- Tips voor het leven met / omgaan met immuun trombocytopenische purpura
- Behandeling en symptoombeheer
- Levensstijl aanpassingen en veiligheid
- Misvattingen rond immuun trombocytopenische purpura
- ITP is altijd een ernstige en levensbedreigende aandoening
- Bloedtransfusies zijn de standaardbehandeling bij ITP
- ITP wordt veroorzaakt door een slechte levensstijl of voeding
- Mensen met ITP moeten volledig stoppen met lichaamsbeweging
- ITP is besmettelijk
- Een lage bloedplaatjeswaarde betekent altijd ITP
Epidemiologie van bloedaandoening
De prevalentie van immuun trombocytopenische purpura bedraagt naar schatting 1-5 per 10.000. De bloedaandoening treft vaker vrouwen dan mannen. De bloedziekte komt het meest voor bij kinderen in de leeftijd van 2-6 jaar. Bij kinderen treft de ziekte evenveel jongens als meisjes. Bij volwassenen zijn vrouwen vaker dan mannen aangetast.Oorzaken van tekort bloedplaatjes
Immuun trombocytopenische purpura treedt op wanneer bepaalde immuunsysteemcellen antilichamen tegen bloedplaatjes produceren. Bloedplaatjes helpen bij de bloedstolling. Ze klonteren namelijk samen om kleine gaatjes in beschadigde bloedvaten te dichten. De antilichamen hechten zich vast aan de bloedplaatjes. Het lichaam vernietigt de bloedplaatjes die de antilichamen dragen.Kinderen
Mogelijk is er een geschiedenis van een recente virale infectie, waaronder waterpokken of de mazelen. Hoewel de bloedingen ernstig kunnen zijn, is een levensbedreigende bloeding zeldzaam (1%). De arts voert meestal geen beenmergonderzoek uit, tenzij een behandeling op klinische gronden noodzakelijk is.Volwassenen
Immuun trombocytopenische purpura kan mogelijk verband houden met:- andere auto-immuunziekten, zoals systemische lupus erythematosus, schildklieraandoeningen en auto-immuun hemolytische anemie (voortijdige afbraak van rode bloedcellen) en het syndroom van Evans (vernietiging van bloedcellen en bloedplaatjes)
- chronische lymfatische leukemie en solide tumoren
- de zwangerschap
- het gebruik van bepaalde geneesmiddelen
- virale infecties zoals hiv
Risicofactoren
De risicofactoren voor immuun trombocytopenische purpura kunnen onder andere omvatten:Auto-immuunziekten: Zoals systemische lupus erythematosus, schildklieraandoeningen en auto-immuun hemolytische anemie.
Bepaalde virale infecties: Zoals hiv en andere virale aandoeningen.
Chronische ziekten: Zoals chronische lymfatische leukemie en bepaalde solide tumoren.
Geneesmiddelen: Het gebruik van bepaalde medicijnen kan ook een risicofactor zijn.
Zwangerschap: Immuun trombocytopenische purpura kan zich ook tijdens de zwangerschap ontwikkelen.
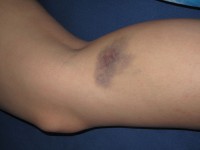 Snel blauwe plekken krijgen is één van de mogelijke symptomen / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)
Snel blauwe plekken krijgen is één van de mogelijke symptomen / Bron: Dezidor, Wikimedia Commons (CC BY-3.0)Symptomen: Bloedingen
Kinderen hebben een acuut begin van symptomen met bloedingen aan de huid en slijmvliezen. De presentatie bij volwassenen is meestal minder acuut dan bij kinderen. Snel kneuzingen en blauwe plekken krijgen, een bloedneus, bloedingen in de mond en menorragie (zware menstruatiebloedingen) komen vaak voor. Ook ontstaan bloedingen in de huid, vaak rond de schenen. Dit veroorzaakt een huiduitslag die eruitziet als rode stipjes (petechiën). Zelden treedt een vergroting van de milt (splenomegalie) op. Een ernstige bloeding is zeldzaam en komt alleen tot uiting bij patiënten met ernstige trombocytopenie (tekort aan bloedplaatjes).Alarmsymptomen
De alarmsymptomen van immuun trombocytopenische purpura kunnen omvatten:Ernstige bloedingen: Zoals inwendige bloedingen of ernstige bloedingen uit het spijsverteringskanaal.
Hersenbloeding: Dit kan optreden bij patiënten met zeer lage bloedplaatjeswaarden.
Snel verergerende symptomen: Als de symptomen plotseling ernstig worden of snel verergeren.
Oncontroleerbare bloedingen: Bloedingen die niet stoppen ondanks medische behandeling.
Diagnose en onderzoeken
Trombocytopenie is op te sporen met een bloedonderzoek. De arts laat het aantal bloedplaatjes controleren. Normale of verhoogde aantallen megakaryocyten worden aangetroffen in het beenmerg (als de arts een beenmergpunctie uitvoert). De uiteindelijke diagnose gebeurt door uitsluiting van andere oorzaken van overmatige vernietiging van bloedplaatjes. Medicijnen zijn inzetbaar / Bron: Stevepb, Pixabay
Medicijnen zijn inzetbaar / Bron: Stevepb, PixabayBehandeling van immuun trombocytopenische purpura
Kinderen
Kinderen hebben meestal geen behandeling nodig. Is toch een behandeling vereist, dan zet de arts meestal een hoge dosis prednisolon (corticosteroïden) in gedurende een zeer korte periode. Intraveneus immunoglobuline (i.v. IgG) is voorbehouden voor zeer ernstige bloedingen of een spoedoperatie.Volwassenen
Een eerstelijnsbehandeling bestaat uit orale (via de mond ingenomen) corticosteroïden. Ongeveer 66% reageert op prednisolon, maar een terugval komt vaak voor wanneer de dosis wordt verlaagd of stopgezet. Wanneer patiënten niet reageren op corticosteroïden of hoge doses nodig hebben om een veilig aantal bloedplaatjes te behouden, voert de arts mogelijk een splenectomie (chirurgische verwijdering van de milt) uit. Intraveneus (via een ader toegediend) immunoglobuline (i.v. IgG) is eveneens effectief. Het verhoogt het aantal trombocyten (bloedplaatjes) bij drie op de vier patiënten, en bij de helft van de patiënten normaliseert het aantal trombocyten. Ook andere therapieën en medicijnen zijn beschikbaar. Grote problemen met veel van deze behandelingen zijn bescheiden responspercentages en een trage reactie. Bloedplaatjestransfusies zijn gereserveerd voor intracraniale (in de schedel) of andere extreme bloedingen, waarbij een splenectomie in noodgevallen soms geïndiceerd is.Prognose van bloedziekte
Dankzij de behandeling zijn de vooruitzichten goed. In zeldzame gevallen ontstaat een langdurige aandoening bij volwassenen en komt de ziekte terug, zelfs na een symptoomvrije periode.Complicaties
Een plotseling en ernstig verlies van bloed uit het spijsverteringskanaal verschijnt bij enkele patiënten. Ook een hersenbloeding is een mogelijke complicatie van immuun trombocytopenische purpura.Preventie
Er is geen specifieke preventie voor immuun trombocytopenische purpura, maar algemene maatregelen om het risico te verminderen zijn:- Regelmatige medische controle: Voor patiënten met risicofactoren of bestaande auto-immuunziekten is het belangrijk om regelmatig medische controles te ondergaan.
- Vaccinaties: Het voorkomen van virale infecties door vaccinaties kan helpen bij het verminderen van het risico op aandoeningen die immuun trombocytopenische purpura kunnen triggeren.
- Gezonde levensstijl: Een gezonde levensstijl, inclusief een goed voedingspatroon en voldoende lichaamsbeweging, kan bijdragen aan een sterk immuunsysteem en mogelijk het risico op de ontwikkeling van auto-immuunziekten verminderen.
- Voorzichtigheid met medicijnen: Het vermijden van onnodig gebruik van medicijnen die het immuunsysteem kunnen beïnvloeden, kan helpen om het risico op immuun gerelateerde aandoeningen te verminderen.
Tips voor het leven met / omgaan met immuun trombocytopenische purpura
Behandeling en symptoombeheer
De behandeling van immuun trombocytopenische purpura (ITP) kan onder meer corticosteroïden, immunoglobulinen of in sommige gevallen een miltverwijdering omvatten. Het is belangrijk om nauw samen te werken met je arts om het juiste behandelingsplan op te stellen. Je moet regelmatig je bloedwaarden laten controleren om te zien of de behandeling effectief is.Levensstijl aanpassingen en veiligheid
Omdat ITP kan leiden tot een verhoogd risico op bloedingen, moet je voorzichtig zijn bij fysieke activiteiten. Het vermijden van contact- of risicovolle sporten kan helpen om verwondingen en bloedingen te voorkomen. Het dragen van beschermende uitrusting kan ook nuttig zijn.Misvattingen rond immuun trombocytopenische purpura
Immuun trombocytopenische purpura (ITP) is een bloedziekte waarbij het immuunsysteem de bloedplaatjes ten onrechte aanvalt en afbreekt. Hierdoor kunnen patiënten last krijgen van bloedingen en blauwe plekken. Rond deze aandoening bestaan veel misverstanden die tot onnodige zorgen en verkeerde behandelingsverwachtingen kunnen leiden.ITP is altijd een ernstige en levensbedreigende aandoening
Hoewel ITP een invloed kan hebben op de bloedstolling en in sommige gevallen ernstige bloedingen kan veroorzaken, ervaren veel patiënten slechts milde symptomen. In sommige gevallen verdwijnt de aandoening zelfs spontaan, vooral bij kinderen. Een juiste diagnose en opvolging door een arts is essentieel om het verloop te monitoren.Bloedtransfusies zijn de standaardbehandeling bij ITP
Veel mensen denken dat een bloedtransfusie noodzakelijk is bij ITP. In werkelijkheid worden bloedtransfusies zelden gebruikt. De behandeling richt zich meestal op medicatie zoals corticosteroïden of immuunsuppressiva om de afbraak van bloedplaatjes te verminderen. Enkel bij zeer ernstige gevallen kan een transfusie overwogen worden.ITP wordt veroorzaakt door een slechte levensstijl of voeding
ITP is een auto-immuunaandoening, wat betekent dat het immuunsysteem per ongeluk lichaamseigen cellen aanvalt. Er is geen bewijs dat voeding of levensstijl een directe oorzaak zijn van de aandoening. Wel kan een evenwichtig voedingspatroon bijdragen aan het algehele welzijn van de patiënt en het immuunsysteem ondersteunen.Mensen met ITP moeten volledig stoppen met lichaamsbeweging
Hoewel sommige vormen van intensieve sport risicos kunnen meebrengen bij een lage bloedplaatjeswaarde, betekent dit niet dat patiënten volledig moeten stoppen met beweging. Aangepaste en gecontroleerde lichaamsbeweging kan juist gunstig zijn voor de algemene gezondheid en het immuunsysteem. Overleg met een arts is hierbij belangrijk.ITP is besmettelijk
Er bestaat een misvatting dat ITP overdraagbaar zou zijn door contact met een patiënt of via bloedtransfusies. Dit is onjuist. ITP is een auto-immuunziekte en wordt niet veroorzaakt door een virus of bacterie. Mensen met ITP kunnen anderen niet besmetten.Een lage bloedplaatjeswaarde betekent altijd ITP
Een lage bloedplaatjeswaarde kan verschillende oorzaken hebben, zoals infecties, leverziekten of bepaalde geneesmiddelen. Daarom is een uitgebreide medische evaluatie noodzakelijk om een juiste diagnose te stellen. ITP wordt pas gediagnosticeerd als andere oorzaken zijn uitgesloten.Het begrijpen van de realiteit rond ITP helpt bij het verminderen van angst en het verbeteren van de kwaliteit van leven voor patiënten. Een correcte diagnose, passende behandeling en realistische verwachtingen zijn van groot belang bij het omgaan met deze aandoening.
Lees verder
© 2019 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Purpura: onderhuidse bloedingenPurpura is de benaming voor paarsrode vlekken (purper) op de huid. Purpura is een bloeding in slijmvliezen of onder de h…
Purpura: onderhuidse bloedingenPurpura is de benaming voor paarsrode vlekken (purper) op de huid. Purpura is een bloeding in slijmvliezen of onder de h…
 Evans-syndroom: Vernietiging bloedcelen en bloedplaatjesHet Evans-syndroom is een zeer zeldzame auto-immuunziekte waarbij het immuunsysteem van een patiënt de eigen rode bloedc…
Evans-syndroom: Vernietiging bloedcelen en bloedplaatjesHet Evans-syndroom is een zeer zeldzame auto-immuunziekte waarbij het immuunsysteem van een patiënt de eigen rode bloedc…
 Ziekte van Werlhof (itp), symptomen, erfelijk en behandelingDe ziekte van Werlhof is een auto-immuunziekte. Dit houdt in het het afweersysteem in actie komt tegen lichaamseigen cel…
Ziekte van Werlhof (itp), symptomen, erfelijk en behandelingDe ziekte van Werlhof is een auto-immuunziekte. Dit houdt in het het afweersysteem in actie komt tegen lichaamseigen cel…
 Hemofilie B: Bloedstollingsziekte met langdurige bloedingenHemofilie B (ziekte van Christmas) is een erfelijke bloedstollingsaandoening waarbij een patiënt gemakkelijk inwendige e…
Hemofilie B: Bloedstollingsziekte met langdurige bloedingenHemofilie B (ziekte van Christmas) is een erfelijke bloedstollingsaandoening waarbij een patiënt gemakkelijk inwendige e…
 Bultjes op armen: oorzaken en behandeling keratosis pilarisBultjes op de armen is een veel voorkomende klacht die zich zowel op de bovenarmen als onderarmen kan voordoen. Vaak gaa…
Bultjes op armen: oorzaken en behandeling keratosis pilarisBultjes op de armen is een veel voorkomende klacht die zich zowel op de bovenarmen als onderarmen kan voordoen. Vaak gaa…
Gerelateerde artikelen
Verlaagde bloedplaatjes (ITP)Uit het niets vormen zich kleine rode puntjes over het gehele lichaam van uw kind. Bij nader onderzoek wordt vastgesteld…
Bronnen en referenties
- Geraadpleegd op 18 maart 2019:
- Coëlho, medisch zakwoordenboek, digitale editie, versie 2010
- Immune thrombocytopenic purpura (Immuun trombocytopenische purpura), https://medlineplus.gov/ency/article/000535.htm
- Immune Thrombocytopenic Purpura, https://www.hopkinsmedicine.org/healthlibrary/conditions/hematology_and_blood_disorders/immune_thrombocytopenic_purpura_85,P00096
- Immune thrombocytopenic purpura, https://www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=EN&Expert=3002
- Immune trombocytopenic purpura (immuun trombocytopenische purpura), boek: Clinical Medicine, Door: Parveen Kumar, Michael Clark, Uitgever: Elsevier, ISBN: 9780702029936, blz. 436
- IMMUUN TROMBOCYTOPENISCHE PURPURA (ITP), https://hematologiegroningen.nl/patienten/content/3ITP.htm
- Afbeelding bron 1: Dezidor, Wikimedia Commons (CC BY-3.0)
- Afbeelding bron 2: Stevepb, Pixabay
Miske (4.039 artikelen)
Laatste update: 26-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 9
Laatste update: 26-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 9
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.