Status epilepticus: Aanhoudende epileptische aanvallen
 Epilepsie is een aandoening waarbij een patiënt epileptische aanvallen krijgt als gevolg van abnormale elektrische ontladingen in de hersenen. De meeste epileptische aanvallen duren minder dan twee minuten. Soms houden deze echter aan, of komt er direct een aanval na een andere aanval, waardoor de patiënt niet de kans heeft om te herstellen. De patiënt lijdt dan aan status epilepticus. Status epilepticus is een medisch noodgeval wanneer de aanvallen vijf minuten of langer aanhouden, of wanneer binnen de vijf minuten meer dan één aanval is opgetreden. Een directe toediening van medicijnen is nodig om de aanvallen te doen stoppen, en daarnaast behandelt de arts indien mogelijk ook het onderliggend probleem dat geleid heeft tot de epileptische aanvallen.
Epilepsie is een aandoening waarbij een patiënt epileptische aanvallen krijgt als gevolg van abnormale elektrische ontladingen in de hersenen. De meeste epileptische aanvallen duren minder dan twee minuten. Soms houden deze echter aan, of komt er direct een aanval na een andere aanval, waardoor de patiënt niet de kans heeft om te herstellen. De patiënt lijdt dan aan status epilepticus. Status epilepticus is een medisch noodgeval wanneer de aanvallen vijf minuten of langer aanhouden, of wanneer binnen de vijf minuten meer dan één aanval is opgetreden. Een directe toediening van medicijnen is nodig om de aanvallen te doen stoppen, en daarnaast behandelt de arts indien mogelijk ook het onderliggend probleem dat geleid heeft tot de epileptische aanvallen.- Epidemiologie
- Mechanisme
- Excitotoxiciteit en celbeschadiging
- Systemische effecten
- Oorzaken
- Elektrolytenstoornissen
- Encefalitis
- Epilepsiesyndromen
- Hersenschade
- Hersentumor
- Overdosis of onttrekking van drugs of alcohol
- Andere aandoeningen
- Soorten
- convulsieve status epilepticus
- niet-convulsieve status epilepticus
- Convulsieve status epilepticus
- Niet-convulsieve status epilepticus
- Risicofactoren
- Genetische en neurologische factoren
- Externe triggers
- Risicogroepen
- Kinderen en zuigelingen
- Ouderen en kwetsbare patiënten
- Symptomen status epilepticus
- Subtiele tekenen
- Zichtbare tekenen
- Alarmsymptomen
- Aanhoudende convulsies
- Subtiele symptomen
- Diagnose en onderzoeken
- Neurologisch onderzoek
- Bloedonderzoek
- Beeldvormend onderzoek
- Ruggenprik
- Behandeling
- Medicijnen
- Ondersteunende zorg
- Behandeling van onderliggende oorzaken
- Prognose
- Complicaties
- Preventie
- Praktische tips voor het omgaan met status epilepticus
- Herken de symptomen en neem snel actie
- Zorg voor de veiligheid van de persoon en probeer geen lichamelijk contact
- Behandelingsopties en vervolgzorg
- Leven met status epilepticus
- Misvattingen rond status epilepticus
- Status epilepticus is hetzelfde als een epileptische aanval
- Status epilepticus komt alleen voor bij mensen met een bekende epilepsie
- Status epilepticus veroorzaakt altijd verlies van bewustzijn
- Je moet de tong van iemand die een aanval heeft vasthouden om verstikking te voorkomen
- Status epilepticus kan alleen worden behandeld in een ziekenhuis
- Als de aanvallen stoppen, is het veilig om naar huis te gaan
- Status epilepticus kan altijd worden voorkomen met de juiste medicatie
Epidemiologie
Circa 15% van de patiënten met epilepsie ervaart ooit in het leven een status epilepticus-episode. De meeste patiënten met status epilepticus zijn kinderen jonger dan vijftien jaar met epileptische aanvallen veroorzaakt door hoge koorts, en veertigplussers (veroorzaakt door een beroerte). Langdurige aanvallen zijn echter ongebruikelijk en komen vaker voor bij patiënten die aanzienlijke hersenschade hebben.Mechanisme
Status epilepticus ontstaat door een abnormale, aanhoudende elektrische activiteit in de hersenen. Deze toestand kan leiden tot ernstige schade aan neuronen en andere hersenstructuren.Excitotoxiciteit en celbeschadiging
Tijdens een status epilepticus is er een overmaat aan glutamaatafgifte, wat resulteert in overmatige stimulatie van NMDA-receptoren. Dit veroorzaakt een verhoogde intracellulaire calciumconcentratie, wat leidt tot celdood en structurele hersenschade.Systemische effecten
Langdurige epileptische activiteit beïnvloedt niet alleen de hersenen, maar ook het lichaam als geheel. Het kan leiden tot ademhalingsproblemen, cardiale dysfunctie, metabole acidose en multi-orgaanfalen als het niet tijdig wordt behandeld.Oorzaken
Elektrolytenstoornissen
Bloedverlies, uitdroging, ondervoeding, een overdosis drugs en medicijnen veroorzaken mogelijk elektrolytenstoornissen die allen soms leiden tot epileptische aanvallen. Wanneer deze elektrolytenafwijkingen niet snel gecorrigeerd worden, leidt dit tot status epilepticus.Encefalitis
Encefalitis duidt op een infectie van de hersenen. Af en toe leidt dit tot een ernstige, langdurige status epilepticus.Epilepsiesyndromen
Patiënten met ernstige convulsies, zoals het Rasmussen-syndroom, het Rett-syndroom, het Lennox Gastaut-syndroom en het syndroom van Dravet, zijn meer vatbaar voor status-epilepticus. De afleveringen komen vaker wanneer de epilepsie slecht onder controle is, zoals bij een ziekte, bij een infectie of bij het overslaan van dosissen van medicijnen.Hersenschade
De hersenschors (cortex) is het hersengebied dat meestal epileptische aanvallen veroorzaakt. Patiënten die uitgebreide schade hebben opgelopen aan de hersenschors, hebben een grotere kans op status epilepticus dan patiënten met slechts beperkte hersenschade. Hypoxie (lage zuurstof) voorafgaand aan de geboorte, hersenverlamming, hoofdtrauma en ernstig bloedverlies leiden mogelijk tot aanzienlijke hersenbeschadiging die de kans op status epilepticus verhogen, zelfs jaren nadat de aandoening is verholpen.Hersentumor
Hersentumoren en hersenkanker veroorzaken soms epileptische aanvallen en status epilepticus, vooral als de tumoren groot zijn of als er verschillende tumoren zijn.Overdosis of onttrekking van drugs of alcohol
Alcohol en drugs zoals cocaïne, methamfetamine en heroïne veroorzaken korte epileptische aanvallen of status epilepticus. De onttrekking van drugs of de onttrekking van alcohol na intens gebruik of langdurig gebruik is eveneens een risicofactor voor de aanhoudende epileptische aanvallen.Andere aandoeningen
Andere risicofactoren die leiden tot status epilepticus zijn onder andere:- een lage bloedsuikerspiegel (hypoglykemie)
- hiv
- leverfalen
- nierfalen
Soorten
Er zijn twee hoofdvormen van status epilepticus, met nameconvulsieve status epilepticus
enniet-convulsieve status epilepticus
.Convulsieve status epilepticus
Convulsieve status epilepticus bestaat uit tonisch-clonische epileptische aanvallen. Deze komen vaker voor en zijn gevaarlijker. Ze staan ook bekend als ‘grand mal’. Status epilepticus met convulsies leidt sneller tot langdurige schade. De convulsies bestaan mogelijk uit schokkende bewegingen, grommende geluiden, kwijlen en snelle oogbewegingen.Tonische fase
In de tonische fase (die meestal minder dan één minuut duurt), verstijft het lichaam en verliest de patiënt het bewustzijn. De ogen rollen terug in het hoofd, er treden spiersamentrekkingen (spiercontracties) op, de rug buigt, en de patiënt heeft ademhalingsproblemen.
Clonische fase
Naarmate de clonische fase begint, treden krampachtige en schokkerige bewegingen op. De nek en ledematen buigen en ontspannen snel maar dit vertraagt wel binnen een paar minuten.
Postictale fase
Als de clonische fase voorbij is, blijft de patiënt mogelijk nog een paar minuten bewusteloos. Dit is de postictale fase. Omdat er twee fasen zijn die plaatsvinden vóór de postictale fase, is het voor de patiënt moeilijk om te vertellen wat er gebeurt tijdens één van deze epileptische aanvallen.
Niet-convulsieve status epilepticus
Bij een niet-convulsieve status epilepticus-episode verliest de patiënt het bewustzijn niet, maar verkeert hij in een ‘epileptische schemeringstoestand’. De schokkerige of krampachtige bewegingen komen niet altijd voor, dus een getuige vindt het niet altijd eenvoudig om te weten wat er precies gebeurt. Patiënten met dit type status epilepticus lijken te dagdromen of zijn verward. Het praten lukt niet altijd en de patiënt gedraagt zich mogelijk op een irrationele manier. Een niet-convulsieve epileptische aanval ontwikkelt zich soms wel tot een convulsieve episode.Risicofactoren
Er zijn diverse risicofactoren die bijdragen aan het ontwikkelen van status epilepticus, variërend van genetische predispositie tot externe triggers.Genetische en neurologische factoren
Patiënten met een voorgeschiedenis van epilepsie, hersentrauma of een genetische aanleg voor epileptische aandoeningen lopen een hoger risico op status epilepticus. Structurele hersenafwijkingen en stofwisselingsziekten spelen ook een rol.Externe triggers
Factoren zoals alcoholonttrekking, niet-naleving van antiepileptische medicatie en acute infecties, zoals meningitis, zijn bekende triggers. Medicatiegebruik, zoals het abrupt stoppen van benzodiazepines, kan ook status epilepticus uitlokken.Risicogroepen
Hoewel status epilepticus iedereen kan treffen, zijn bepaalde groepen bijzonder vatbaar vanwege onderliggende aandoeningen of levensomstandigheden.Kinderen en zuigelingen
Jonge kinderen, met name die met een voorgeschiedenis van koortsconvulsies, lopen een verhoogd risico op het ontwikkelen van status epilepticus. Genetische epilepsiesyndromen, zoals Dravet-syndroom, zijn bij deze groep belangrijke oorzaken.Ouderen en kwetsbare patiënten
Bij ouderen zijn onderliggende neurologische aandoeningen zoals een beroerte, hersentumoren of dementie belangrijke risicofactoren. Deze groep heeft vaak ook co-morbide aandoeningen en medicatiegebruik die het risico op status epilepticus verhogen.Symptomen status epilepticus
Subtiele tekenen
De symptomen van status epilepticus zijn in sommige situaties gemakkelijk herkenbaar, maar dat is niet altijd het geval. Soms is status epilepticus subtiel. Er zijn namelijk veel soorten aanvallen, en sommige zijn krampachtig (convulsief), gekenmerkt door trillen of schokken van het lichaam, terwijl sommige niet-krampachtig (niet-convulsief) zijn en bewustzijnsverlies veroorzaken zonder dat het lichaam gaat schudden. Jonge baby's of kinderen met ontwikkelingsstoornissen ervaren epileptische aanvallen met een verlies van spierspanning (hypotonie), die mogelijk onopgemerkt blijft. Patiënten die extreem ziek zijn en die al een lage mate van alertheid hebben, krijgen soms ook te maken met atypische toevallen.Zichtbare tekenen
Status epilepticus gaat gepaard met volgende mogelijke tekenen:- aanhoudend schudden of schokken van het lichaam; deze tekenen houden langer dan vijf minuten aan
- een gebrek aan alertheid hetgeen langer dan vijf minuten duurt
- een verminderde spierspanning die langer dan vijf minuten aanhoudt
- een volledig gebrek aan fysieke activiteit dat langer dan vijf minuten duurt
- herhaalde bewegingen van het gezicht, herhaalde geluiden of gebaren, meestal in combinatie met een gebrek aan bewustzijn
- op de grond vallen en niet reageren
- zwakte aan één kant van het lichaam, met betrekking tot het gezicht, de arm of het been
Alarmsymptomen
Status epilepticus kan zich manifesteren in verschillende klinische vormen. Het herkennen van alarmsymptomen is cruciaal voor snelle medische interventie.Aanhoudende convulsies
Bij de meest voorkomende vorm, de tonisch-clonische status epilepticus, heeft de patiënt aanhoudende, zichtbare convulsies. Dit gaat gepaard met bewustzijnsverlies en spierverkramping.Subtiele symptomen
Niet-convulsieve status epilepticus, die moeilijker te herkennen is, presenteert zich met subtiele symptomen zoals verwardheid, aanhoudende staren of gedragsveranderingen. Dit type wordt vaak gemist, vooral bij ouderen.Diagnose en onderzoeken
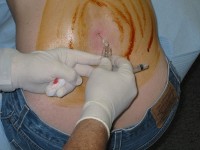 Soms is een ruggenprik nodig om de oorzaak van status epilepticus te onderzoeken. / Bron: Brainhell, Wikimedia Commons (CC BY-SA-3.0)
Soms is een ruggenprik nodig om de oorzaak van status epilepticus te onderzoeken. / Bron: Brainhell, Wikimedia Commons (CC BY-SA-3.0)Neurologisch onderzoek
Een arts zal een neurologisch onderzoek uitvoeren om na te gaan of er neurologische problemen zijn zoals een verlaagd bewustzijn of andere symptomen. Als de oorzaak onbekend is, kan de arts aanvullende onderzoeken uitvoeren. De arts kan een elektro-encefalogram (EEG) uitvoeren om de hersengolven van een patiënt te onderzoeken. Dit kan informatie geven over de elektrische activiteit van de hersenen en helpt bij het identificeren van epileptische activiteit.Bloedonderzoek
Bloedonderzoek kan helpen bij het identificeren van andere mogelijke oorzaken van status epilepticus. Dit kan met name helpen bij het identificeren van elektrolytenstoornissen of infecties. Er kunnen ook bloedmonsters worden genomen om te controleren op mogelijke stoffen of medicijnen die tot status epilepticus hebben geleid.Beeldvormend onderzoek
Beeldvormende onderzoeken, zoals een CT-scan of MRI-scan van de hersenen, worden soms uitgevoerd om te controleren op tumoren, hersenbeschadiging of andere abnormale structuren in de hersenen die mogelijk een rol spelen bij status epilepticus.Ruggenprik
Een ruggenprik (lumbaal punctie) kan ook nodig zijn om te controleren op infecties zoals meningitis of encefalitis. Dit kan helpen bij het uitsluiten van infectieuze oorzaken van de aandoening.Behandeling
Status epilepticus is een medisch noodgeval. Snelle medische hulp is nodig om het leven van een patiënt te redden. De behandeling richt zich op het beëindigen van de aanvallen en het identificeren en behandelen van de onderliggende oorzaak.Medicijnen
Patiënten met status epilepticus krijgen vaak antiepileptische medicijnen toegediend. Dit kan via een intraveneuze (IV) infuus worden gegeven. Het type medicijn en de dosering zijn afhankelijk van de ernst van de aanvallen en de onderliggende oorzaak. Veelgebruikte medicijnen zijn:- lorazepam (Ativan)
- diazepam (Valium)
- fosphenytoïne (Cerebyx)
- levetiracetam (Keppra)
Soms kunnen andere medicijnen worden gebruikt als eerste behandelingsoptie, zoals phenobarbital.
Ondersteunende zorg
Naast medicatie kan ondersteunende zorg noodzakelijk zijn om de patiënt te stabiliseren. Dit kan het beheer van de luchtwegen, het handhaven van een goede zuurstoftoevoer en het zorgen voor een veilige omgeving voor de patiënt omvatten.Behandeling van onderliggende oorzaken
Het behandelen van de onderliggende oorzaak van status epilepticus is ook cruciaal. Dit kan het corrigeren van elektrolytenstoornissen, het behandelen van infecties of het stabiliseren van andere medische aandoeningen inhouden.Prognose
De prognose voor patiënten met status epilepticus hangt af van de oorzaak, de ernst van de aanvallen en de snelheid van behandeling. Hoe sneller de behandeling begint, hoe beter de uitkomst voor de patiënt. In sommige gevallen kan status epilepticus leiden tot langdurige neurologische schade of andere complicaties. Vroege behandeling kan het risico op deze complicaties verminderen.Complicaties
Status epilepticus kan verschillende complicaties met zich meebrengen, waaronder:- permanente hersenschade
- blijvende neurologische stoornissen
- ademhalingsproblemen
- hartproblemen
- de mogelijkheid van een longontsteking
Preventie
Preventie van status epilepticus richt zich voornamelijk op het beheersen van epilepsie en het minimaliseren van risicofactoren. Dit kan het volgende inhouden:- regelmatige medicatie-inname zoals voorgeschreven door een arts
- tijdige behandeling van epileptische aanvallen
- het vermijden van triggers zoals stress, vermoeidheid of drugs en alcohol
- het opvolgen van medische adviezen en het beheren van bestaande medische aandoeningen zoals diabetes en infecties
Het regelmatig volgen van medische controles en het naleven van voorgeschreven behandelingen kunnen helpen bij het voorkomen van status epilepticus en het behouden van een goede gezondheid.
Praktische tips voor het omgaan met status epilepticus
Status epilepticus is een ernstige medische situatie die optreedt wanneer een persoon langer dan vijf minuten een aanhoudende epileptische aanval heeft, of wanneer meerdere aanvallen elkaar snel opvolgen zonder dat de persoon volledig herstelt. Deze aandoening vereist onmiddellijke medische interventie om ernstige schade aan de hersenen en andere lichaamsfuncties te voorkomen. Het is van cruciaal belang om te weten wat je moet doen in het geval van een status epilepticus.Herken de symptomen en neem snel actie
Status epilepticus wordt gekarakteriseerd door langdurige aanvallen die langer dan vijf minuten duren, of meerdere aanvallen zonder volledig herstel tussenin. De symptomen kunnen variëren, maar omvatten vaak oncontroleerbare spiersamentrekkingen, verlies van bewustzijn en ademhalingsmoeilijkheden. Als je merkt dat iemand in deze toestand verkeert, is het van vitaal belang om onmiddellijk medische hulp in te schakelen. Bel meteen 112 om de situatie te melden en geef de exacte symptomen door.In sommige gevallen kunnen er ook aanwijzingen zijn dat de persoon mogelijk in status epilepticus verkeert, zoals ongewone pupilvergroting, onregelmatige ademhaling of blauwe lippen door ademhalingsmoeilijkheden. Het is belangrijk om deze tekenen te herkennen en snel te handelen.
Zorg voor de veiligheid van de persoon en probeer geen lichamelijk contact
Wanneer iemand een aanval heeft, is het belangrijk om zijn of haar veiligheid te waarborgen. Verwijder scherpe voorwerpen uit de buurt en zorg ervoor dat de persoon zich niet kan verwonden. Leg de persoon op de grond en plaats iets zachts, zoals een jas, onder hun hoofd om hersenletsel te voorkomen. Probeer niet om de persoon vast te houden of fysieke bewegingen tegen te houden, omdat dit het risico op letsel kan verhogen. Probeer ook niet om de mond open te trekken of de tong vast te houden, aangezien dit ook gevaarlijk kan zijn.Blijf kalm en blijf bij de persoon tot de medische hulp arriveert. Het kan ook helpen om de duur van de aanval bij te houden, omdat artsen deze informatie kunnen gebruiken voor verdere behandeling.
Behandelingsopties en vervolgzorg
Zodra de persoon medische zorg ontvangt, kan de arts verschillende behandelingen toepassen om de aanval te stoppen. Dit kan het toedienen van anti-epileptica of andere medicijnen zijn. Het is essentieel om te begrijpen dat status epilepticus vaak intensieve zorg vereist om de hersenen en andere organen te beschermen tegen blijvende schade.Na het beëindigen van de aanval kan het nodig zijn dat de persoon enige tijd in het ziekenhuis wordt bewaakt om ervoor te zorgen dat er geen complicaties optreden. In sommige gevallen kunnen verdere onderzoeken nodig zijn, zoals beeldvormende onderzoeken, om de onderliggende oorzaken van de aanval te identificeren en te behandelen.
De vervolzorg kan ook bestaan uit het aanpassen van medicatie of het starten van een langdurige behandeling om toekomstige aanvallen te voorkomen. Het is belangrijk om regelmatig medische bloedonderzoeken en controleafspraken te plannen om de gezondheid van de patiënt te monitoren.
Leven met status epilepticus
Als iemand herhaaldelijk status epilepticus ervaart, kan het belangrijk zijn om levenslange aanpassingen aan de levensstijl te maken. Dit kan het vermijden van triggers van aanvallen inhouden, zoals bepaalde medicijnen of stressvolle situaties. Het dragen van een medische identificatie, zoals een armband, kan ook helpen om snel hulp te krijgen in geval van een aanval.Daarnaast is het belangrijk om een goed begrip te hebben van de ziekte en de nodige maatregelen te nemen om een veilige omgeving te waarborgen. Familieleden, vrienden en verzorgers moeten ook op de hoogte zijn van de juiste procedures voor het behandelen van status epilepticus, zodat ze snel kunnen handelen en de persoon in gevaar kan worden geholpen.