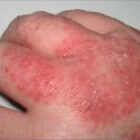
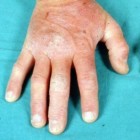
Spongiotische dermatitis: Huidontsteking met jeuk en blaren
 Spongiotische dermatitis is een huidaandoening waarbij een ontsteking van de huid ontstaat die resulteert in vochtophopingen in de opperhuid. De patiënt krijgt hierdoor te maken met een gezwollen, droge, rode, jeukende en gebarsten huid. De precieze oorzaak van deze niet-besmettelijke huidontsteking is niet bekend, maar zowel genetische factoren als omgevingsfactoren spelen een rol. Daarnaast verschijnt de ziekte vaker wanneer de patiënt ook lijdt aan een aantal aandoeningen. Een specifieke behandeling voor spongiotische dermatitis bestaat niet, maar opflakkeringen zijn te behandelen met medicijnen, huidverzorging, en veranderingen in de levensstijl. De prognose is variabel.
Spongiotische dermatitis is een huidaandoening waarbij een ontsteking van de huid ontstaat die resulteert in vochtophopingen in de opperhuid. De patiënt krijgt hierdoor te maken met een gezwollen, droge, rode, jeukende en gebarsten huid. De precieze oorzaak van deze niet-besmettelijke huidontsteking is niet bekend, maar zowel genetische factoren als omgevingsfactoren spelen een rol. Daarnaast verschijnt de ziekte vaker wanneer de patiënt ook lijdt aan een aantal aandoeningen. Een specifieke behandeling voor spongiotische dermatitis bestaat niet, maar opflakkeringen zijn te behandelen met medicijnen, huidverzorging, en veranderingen in de levensstijl. De prognose is variabel.
- Epidemiologie
- Oorzaken
- Risicofactoren
- Aandoeningen
- Omgevingsfactoren
- Symptomen: Huiduitslag met jeuk, rode vlekjes en blaren
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling
- Huidverzorging
- Levensstijl
- Medicijnen
- Andere behandelingsopties
- Prognose
- Complicaties
- Preventie
- Praktische tips voor het leven / omgaan met spongiotische dermatitis
- Symptomen behandelen
- Huidverzorging en preventie
- Langdurige zorg
- Misvattingen rond Spongiotische Dermatitis
- Spongiotische dermatitis is hetzelfde als eczeem
- Spongiotische dermatitis komt alleen voor bij mensen met allergieën
- Spongiotische dermatitis kan niet worden behandeld
- De aandoening is altijd zichtbaar op de huid
- Spongiotische dermatitis is een levenslange aandoening
- Spongiotische dermatitis is altijd te wijten aan een externe oorzaak
- Een gezonde huidverzorging zal spongiotische dermatitis volledig verhelpen
Epidemiologie
Spongiotische dermatitis komt voor bij mensen van alle leeftijden, maar is bijzonder vaak aanwezig bij kinderen en adolescenten. De aandoening wordt vaak gezien bij mensen met een familiegeschiedenis van atopische dermatitis of andere huidziekten. De prevalentie varieert afhankelijk van geografische locatie en etnische achtergrond, maar studies suggereren dat het vaker voorkomt in geïndustrialiseerde landen vergeleken met ontwikkelingslanden. Dit kan gedeeltelijk worden toegeschreven aan verschillen in omgevingsfactoren en levensstijl.Oorzaken
Bij spongiotische dermatitis ontstaat een huidontsteking die vochtophopingen in de opperhuid veroorzaakt. Hierdoor ontstaat een zwelling tussen de cellen in de huid. De exacte oorzaak van spongiotische dermatitis is onbekend, maar wellicht spelen een combinatie van genetische factoren en omgevingsfactoren een rol. Mogelijk hebben patiënten namelijk een mutatie (wijziging) van het gen dat verantwoordelijk is voor het maken van het eiwit filaggrine. Dit eiwit is nodig om een beschermende barrière te handhaven op de bovenste huidlaag. Zonder voldoende filaggrine is de huidbarrière verzwakt, waardoor vocht ontsnapt en meer allergenen (uitlokkende stoffen) en bacteriën in staat zijn om in de huid binnen te dringen.Risicofactoren
Aandoeningen
Spongiotische dermatitis is vaak geassocieerd met atopische dermatitis. Atopische dermatitis verschijnt vaker bij kinderen dan bij volwassenen. Een persoon die vatbaar is voor allergieën (hooikoorts, medicijnen, voedsel, planten, kleurstoffen), krijgt vaker te maken met spongiotische dermatitis. Patiënten met een schimmelinfectie, congestief hartfalen, hiv / aids, insectenbeten of de ziekte van Parkinson (neurologische aandoening met bevingen) zijn eveneens vaker aangetast. Overmatig zweten vormt een andere risicofactor; dit verergert bovendien de jeuk. Stress verzwakt het immuunsysteem en veroorzaakt puistjes; hierdoor ontstaat sneller de huidziekte. Tot slot zijn veranderingen in de hormoonspiegels in verband gebracht met spongiotische dermatitis.Omgevingsfactoren
Patiënten met een jongere leeftijd zijn vaker getroffen. Verder activeert een langdurig contact met irriterende stoffen, zoals latex, zepen, cosmetica, detergenten, chemicaliën, bepaalde ingrediënten in cosmetica, of bepaalde metalen in sieraden mogelijk de huidaandoening. Bij een familiegeschiedenis van atopische dermatitis (huidziekte met jeuk) komt spongiotische dermatitis ook sneller tot stand. Veranderingen in de temperatuur of weersomstandigheden verhogen ook de kans op de huidaandoening. Tot slot lijden patiënten met een gevoelige huid vaker aan de huidziekte.Symptomen: Huiduitslag met jeuk, rode vlekjes en blaren
De symptomen van spongiotische dermatitis ontstaan vooral op de borst, de buik en de billen. Veel voorkomende symptomen zijn onder andere:- blaren als gevolg van de huiduitslag (in extreme gevallen sijpelt hieruit vocht)
- een droge, geschubde of schilferige huid
- een huiduitslag, vooral op de handen, de binnenkant van de ellebogen en achter de knieën die bestaat uit rode tot bruingrijze vlekjes (muntvormig)
- een rode, ontstoken huid door constant te krabben
- ernstige jeuk (vooral tijdens de nacht)
Alarmsymptomen
Alarmsymptomen van spongiotische dermatitis zijn onder andere:Verergering van symptomen ondanks behandeling.
Koorts of algemene malaise in combinatie met huiduitslag.
Pus of andere abnormale afscheiding uit blaren of zweren.
Significante pijn of ongemak dat niet verlicht kan worden met gebruikelijke behandelingen.
Bij aanwezigheid van deze symptomen is het raadzaam om onmiddellijk medische hulp in te schakelen.
Diagnose en onderzoeken
Een arts diagnosticeert spongiotische dermatitis door de huid van de patiënt te onderzoeken. De patiënt krijgt bovendien vragen inzake specifieke symptomen, de familiegeschiedenis, de voeding en de levensstijl. Soms besluit de arts om een biopsie uit te voeren. Hierbij neemt hij een klein stukje huidweefsel weg en laat hij dit in een laboratorium microscopisch verder onderzoeken. Soms voert de arts ook een huidplaktest uit waarbij hij pleisters met allergenen op de rug van de patiënt kleeft en dan kijkt of deze pleisters een allergische reactie veroorzaken.Behandeling
 Het gebruik van vochtinbrengende middelen is nuttig / Bron: Kiyok, Wikimedia Commons (CC BY-SA-3.0)
Het gebruik van vochtinbrengende middelen is nuttig / Bron: Kiyok, Wikimedia Commons (CC BY-SA-3.0)Huidverzorging
Dagelijks de huid bevochtigen en wassen met een mild vochtinbrengend middel in plaats van zeep is aanbevolen. Verder draagt de patiënt een verband of pleister bovenop crèmes om te voorkomen dat hij de zalf weg wrijft en om krasletsels te voorkomen; natte verbanden zijn niet aanbevolen voor babys en kinderen. De huid koelen met een koud kompres vermindert tot slot de jeuk en roodheid.Levensstijl
De patiënt gebruikt vitamine A of visolie om de symptomen te verlichten. Zeep, douchegel en reinigingsmiddelen vermijdt de patiënt. Deze veroorzaken namelijk mogelijk verdere huidirritatie. Voorts laten sommige patiënten zich behandelen met ultraviolet licht (fototherapie). Deze therapie is meestal niet aanbevolen voor kinderen. Natuurlijk zonlicht verlicht sommige huidaandoeningen omdat hierdoor minder ontstekingen ontstaan.Medicijnen
In sommige gevallen is medische hulp nodig omdat de patiënt lijdt aan slaapproblemen, pijn of een huidinfectie. Ook is het mogelijk dat de patiënt reeds diverse zelfhulpmiddeltjes geprobeerd heeft maar deze niet effectief zijn. De arts schrijft dan mogelijk medicatie voor.Actuele calcineurineremmers
Door het toepassen van tacrolimuszalven en pimecrolimuscrèmes is het mogelijk om ontstekingen tijdens opflakkeringen te beheersen. Deze medicijnen blokkeren een chemische stof die een huidontsteking met roodheid en jeuk veroorzaakt.
Antihistaminica
Antihistaminica verlichten de symptomen van allergieën. Nieuwere, niet-slaperige antihistaminica veroorzaken minder snel vermoeidheid.
Steroïden
Orale (via de mond ingenomen) steroïden, zoals prednisolon, kunnen ook worden voorgeschreven in ernstige gevallen van spongiotische dermatitis. Deze medicijnen helpen de ontsteking te onderdrukken en verlichten de symptomen zoals roodheid en zwelling. Omdat langdurig gebruik van steroïden bijwerkingen kan hebben, zoals het dunner worden van de huid, is het belangrijk dat het gebruik van deze medicijnen strikt wordt gecontroleerd door een arts. Lokaal aangebrachte corticosteroïden, in de vorm van crèmes of zalven, zijn vaak de voorkeursbehandeling voor matige tot ernstige symptomen. Deze crèmes kunnen ook jeuk verminderen en het genezingsproces bevorderen.
Andere behandelingsopties
Naast medicatie kunnen andere therapieën nuttig zijn bij de behandeling van spongiotische dermatitis:Fototherapie
Fototherapie, ook wel lichttherapie genoemd, kan worden voorgeschreven voor patiënten met ernstige of chronische spongiotische dermatitis. Hierbij wordt de huid blootgesteld aan gecontroleerde hoeveelheden ultraviolet licht, wat de ontsteking vermindert en de genezing bevordert. Dit is echter geen eerste keus behandeling en wordt meestal alleen overwogen wanneer andere behandelingen onvoldoende effect hebben gehad.
Immunosuppressiva
Bij zeer ernstige gevallen kan een arts immunosuppressieve medicijnen zoals ciclosporine voorschrijven. Deze medicijnen onderdrukken het immuunsysteem en helpen ontstekingen te verminderen. Aangezien deze medicatie aanzienlijke bijwerkingen kan hebben, zoals verhoogde vatbaarheid voor infecties, wordt het alleen in uitzonderlijke gevallen gebruikt.
Prognose
De prognose van spongiotische dermatitis varieert afhankelijk van de ernst van de aandoening en hoe goed deze wordt beheerd. Bij milde vormen van de ziekte kunnen patiënten met een goede huidverzorging en het vermijden van triggers relatief symptoomvrij blijven. In ernstigere gevallen kunnen terugkerende opflakkeringen plaatsvinden, zelfs met behandeling. Langdurig beheer van de aandoening met medicatie en huidverzorgingsroutines kan helpen de symptomen te beheersen en de kwaliteit van leven te verbeteren. Spongiotische dermatitis kan bij sommige mensen na verloop van tijd verdwijnen, vooral wanneer de aandoening is ontstaan tijdens de kindertijd.Complicaties
Complicaties van spongiotische dermatitis kunnen optreden wanneer de aandoening onbehandeld blijft of wanneer patiënten de huid overmatig krabben, wat leidt tot huidbeschadiging. Mogelijke complicaties zijn:- Secundaire huidinfecties, zoals impetigo, door bacteriën die in beschadigde huid doordringen.
- Het ontwikkelen van chronische eczeemplaques, die leiden tot verdikking en verharding van de huid.
- Permanente littekens en huidverkleuringen kunnen optreden bij ernstige huidbeschadiging.
- Het ervaren van slaapstoornissen en verminderde levenskwaliteit door aanhoudende jeuk en pijn.
- In zeldzame gevallen kan een systemische infectie optreden, vooral wanneer de huid ernstig geïnfecteerd is geraakt.
Preventie
De preventie van spongiotische dermatitis richt zich op het vermijden van risicofactoren en het minimaliseren van blootstelling aan irriterende stoffen en allergenen. Dit kan helpen om opflakkeringen van de aandoening te voorkomen of te verminderen.- Hydratatie van de huid: Het gebruik van vochtinbrengende crèmes kan helpen om de huidbarrière te versterken en uitdroging te voorkomen. Het regelmatig aanbrengen van een crème op basis van lanoline, glycerine, of ceramiden is effectief.
- Vermijden van irriterende stoffen: Het is belangrijk om contact met agressieve schoonmaakmiddelen, geparfumeerde producten, en andere irriterende stoffen zoals wol en synthetische stoffen te vermijden. Gebruik indien mogelijk hypoallergene producten.
- Vermijden van bekende allergenen: Als spongiotische dermatitis het gevolg is van een allergische reactie, moeten bekende allergenen worden vermeden. Dit kan bijvoorbeeld betekenen dat je bepaalde voedingsmiddelen, sieraden of cosmetica vermijdt.
- Luchtvochtigheid: Zorg voor een goede luchtvochtigheid in huis, vooral tijdens de wintermaanden wanneer de lucht droger is. Dit kan uitdroging van de huid helpen voorkomen.
- Kledingkeuze: Draag zachte, ademende kleding van natuurlijke vezels zoals katoen, om wrijving en huidirritatie te verminderen.
- Stressmanagement: Het beheersen van stress kan helpen opflakkeringen te voorkomen, aangezien stress vaak een uitlokkende factor is bij spongiotische dermatitis.
- Gezonde voeding: Het consumeren van een evenwichtige, ontstekingsremmende voeding kan de algehele gezondheid van de huid bevorderen. Voedingsmiddelen rijk aan omega-3-vetzuren, antioxidanten, en vitamines A, C, en E zijn bijzonder nuttig.
Deze preventieve maatregelen kunnen de kans op het ontwikkelen van spongiotische dermatitis aanzienlijk verminderen en de ernst van de symptomen beperken.
Praktische tips voor het leven / omgaan met spongiotische dermatitis
Symptomen behandelen
Spongiotische dermatitis, die zich uit in jeuk en blaren, kan effectief worden behandeld met kalmerende zalven zoals corticosteroïden. Een arts kan ook antihistaminica aanbevelen om jeuk te verlichten.Huidverzorging en preventie
Zorg ervoor dat je de huid zachtjes reinigt en niet krabt om verdere irritatie te voorkomen. Gebruik hypoallergene huidverzorgingsproducten om verergering van de aandoening te voorkomen.Langdurige zorg
Het is belangrijk om de triggers van de aandoening te identificeren, zoals bepaalde stoffen of allergieën, om opflakkeringen in de toekomst te vermijden. Regelmatig contact met een dermatoloog kan helpen om een behandelplan op maat te maken.Misvattingen rond Spongiotische Dermatitis
Spongiotische dermatitis is een huidaandoening die wordt gekarakteriseerd door ontsteking van de huid, vaak gepaard gaand met blaarvorming en jeuk. Het is een complex probleem dat vaak verkeerd begrepen wordt. Hier worden enkele veelvoorkomende misvattingen over spongiotische dermatitis besproken.Spongiotische dermatitis is hetzelfde als eczeem
Hoewel spongiotische dermatitis en eczeem vergelijkbare symptomen vertonen, zijn het niet dezelfde aandoeningen. Spongiotische dermatitis is een specifieke vorm van huidontsteking die kan voortkomen uit een reactie op allergieën of irriterende stoffen, terwijl eczeem vaak een chronische huidaandoening is die verband houdt met genetische factoren. Beide kunnen echter leiden tot jeuk en huidbeschadiging.Spongiotische dermatitis komt alleen voor bij mensen met allergieën
Hoewel allergieën een veelvoorkomende oorzaak kunnen zijn van spongiotische dermatitis, kan de aandoening ook optreden door andere factoren, zoals infecties, irriterende stoffen in de omgeving, of een verzwakt immuunsysteem. Het is dus een misverstand om te denken dat allergieën altijd de oorzaak zijn.Spongiotische dermatitis kan niet worden behandeld
Een andere misvatting is dat spongiotische dermatitis niet behandeld kan worden. In werkelijkheid zijn er verschillende behandelingen beschikbaar, afhankelijk van de oorzaak. Topische crèmes, zoals corticosteroïden, kunnen vaak helpen om ontsteking te verminderen, en in sommige gevallen kunnen medicijnen worden voorgeschreven om het immuunsysteem te reguleren en de symptomen onder controle te houden.De aandoening is altijd zichtbaar op de huid
Hoewel de meeste gevallen van spongiotische dermatitis duidelijke symptomen vertonen, zoals roodheid en zwelling, kan de aandoening in sommige gevallen subtiele of interne symptomen veroorzaken, die moeilijker te detecteren zijn. Mensen kunnen bijvoorbeeld jeuk ervaren zonder zichtbare huidsveranderingen.Spongiotische dermatitis is een levenslange aandoening
In veel gevallen kan spongiotische dermatitis effectief worden beheerd of zelfs volledig verdwijnen met de juiste behandeling. Het idee dat het een onomkeerbare, levenslange aandoening is, is dus een misverstand. Sommige mensen hebben slechts incidentele uitbraken die gemakkelijk onder controle te houden zijn.Spongiotische dermatitis is altijd te wijten aan een externe oorzaak
Hoewel externe factoren zoals allergieën, irriterende stoffen of infecties een rol kunnen spelen, kan spongiotische dermatitis ook intern worden veroorzaakt door een verstoorde immuunrespons of genetische factoren. Het is dus een misverstand om te denken dat de aandoening altijd wordt veroorzaakt door omgevingsfactoren.Een gezonde huidverzorging zal spongiotische dermatitis volledig verhelpen
Hoewel het onderhouden van een gezonde huidverzorging en het vermijden van irriterende stoffen nuttig kan zijn bij het beheersen van spongiotische dermatitis, is het niet altijd genoeg om de aandoening volledig te verhelpen. Medische behandeling kan noodzakelijk zijn om de ontsteking effectief te verminderen en de symptomen onder controle te houden.Lees verder
© 2018 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Huidontsteking: symptomen, oorzaken & behandeling dermatitisHuidontsteking of dermatitis is een ontstekingsreactie van de huid die voornamelijk de dermis (lederhuid) aantast. Vaak…
Huidontsteking: symptomen, oorzaken & behandeling dermatitisHuidontsteking of dermatitis is een ontstekingsreactie van de huid die voornamelijk de dermis (lederhuid) aantast. Vaak…
 Dermatitis herpetiformis (ziekte van Dühring): symptomenDermatitis herpetiformis (DH), ook 'ziekte van Dühring' genoemd, is een zeldzame huidaandoening die wordt gekenmerkt doo…
Dermatitis herpetiformis (ziekte van Dühring): symptomenDermatitis herpetiformis (DH), ook 'ziekte van Dühring' genoemd, is een zeldzame huidaandoening die wordt gekenmerkt doo…
 Keelpijn (bij slikken): oorzaken en behandeling zere keelKeelpijn kan zich uiten in symptomen als een branderig gevoel tot pijnlijk gevoel in de keel. Keelpijn kan ook gepaard g…
Keelpijn (bij slikken): oorzaken en behandeling zere keelKeelpijn kan zich uiten in symptomen als een branderig gevoel tot pijnlijk gevoel in de keel. Keelpijn kan ook gepaard g…
 Contactdermatitis (allergisch eczeem): HuidaandoeningAllergisch eczeem, ook bekend als contactdermatitis of contacteczeem, is een huidaandoening die optreedt wanneer de huid…
Contactdermatitis (allergisch eczeem): HuidaandoeningAllergisch eczeem, ook bekend als contactdermatitis of contacteczeem, is een huidaandoening die optreedt wanneer de huid…
Gerelateerde artikelen
Eczeem, kruiden en voedingAtopisch eczeem is een veel voorkomende huidaandoening, Het is een chronische, jeukende, inflammatoire huidziekte die me…
Periorale dermatitis of clownseczeemPeriorale dermatitis ook wel clownseczeem genaamd, komt nogal eens voor in meer of minder drastische vorm. Deze vorm van…
Bronnen en referenties
- Geraadpleegd op 2 augustus 2018:
- Coëlho, Medisch Zakwoordenboek, digitale editie, versie 2010
- De symptomen van spongiotische dermatitis verlichten, https://nl.wikihow.com/De-symptomen-van-spongiotische-dermatitis-verlichten
- Spongiotic dermatitis, https://healthhema.com/spongiotic-dermatitis/
- Spongiotic dermatitis, https://www.healthline.com/health/spongiotic-dermatitis
- What is spongiotic dermatitis?, https://www.medicalnewstoday.com/articles/320845.php?sr
- Afbeelding bron 1: Kiyok, Wikimedia Commons (CC BY-SA-3.0)
Miske (4.039 artikelen)
Laatste update: 04-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 7
Laatste update: 04-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 7
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.