Kindler-syndroom: Lichtgevoelige huid met blaarvorming
 Het Kindler-syndroom kenmerkt zich door blaarvorming op de huid die tevens zeer gevoelig is voor blootstelling aan de zon. Deze symptomen ontstaan veelal bij de geboorte. De aandoening is een subtype van epidermolysis bullosa, een groep van zeldzame erfelijke huidziekten met blaarvorming en loslating van de opperhuid, vooral als reactie op druk of letsel. De behandeling is voornamelijk preventief en ondersteunend gericht. Vaak is de aandoening eerst progressief om dan in de volwassenheid te verbeteren. De ziekte werd in 1952 voor het eerst beschreven door de arts Theresa Kindler.
Het Kindler-syndroom kenmerkt zich door blaarvorming op de huid die tevens zeer gevoelig is voor blootstelling aan de zon. Deze symptomen ontstaan veelal bij de geboorte. De aandoening is een subtype van epidermolysis bullosa, een groep van zeldzame erfelijke huidziekten met blaarvorming en loslating van de opperhuid, vooral als reactie op druk of letsel. De behandeling is voornamelijk preventief en ondersteunend gericht. Vaak is de aandoening eerst progressief om dan in de volwassenheid te verbeteren. De ziekte werd in 1952 voor het eerst beschreven door de arts Theresa Kindler.
- Synoniemen Kindler-syndroom
- Epidemiologie huidaandoening
- Oorzaken en erfelijkheid
- Symptomen aan huid en slijmvlies en kans op kanker
- Diagnose en onderzoeken
- Behandeling lichtgevoelige huid met blaarvorming
- Prognose
- Complicaties
- Preventie
- Tips voor het omgaan / leven met kindler-syndroom
- Huidbescherming en verzorging
- Psychosociale ondersteuning en levenskwaliteit
- Misvattingen rond kindler-syndroom
- Kindler-syndroom is een zeldzame huidaandoening
- Kindler-syndroom wordt alleen veroorzaakt door een defect in één gen
- De huidproblemen van kindler-syndroom kunnen genezen met de juiste medicatie
- Mensen met kindler-syndroom hebben altijd ernstige gezondheidsproblemen
- Kindler-syndroom kan worden overgedragen via de moeder
- Er is geen ondersteuning beschikbaar voor mensen met kindler-syndroom
Synoniemen Kindler-syndroom
Het Kindler-syndroom is eveneens gekend onder deze synoniemen:- aangeboren bulleuze poikiloderma
- poikiloderma van Kindler
Epidemiologie huidaandoening
Het Kindler-syndroom is een zeldzame aandoening. Sinds het beschrijven van de aandoening zijn wereldwijd enkele honderden patiënten gerapporteerd. De meeste patiënten situeren zich in een stam in de provincie Bocas del Toro aan de noordwestelijke Caribische kust van Panama. De ziekte kent voorts geen raciale of seksuele voorliefde. De huidletsels zijn tot slot zichtbaar in het eerste jaar van het leven.Oorzaken en erfelijkheid
GenmutatieHet Kindler-syndroom is het gevolg van mutaties (wijzigingen) in het FERMT1-gen. Dit gen bevat instructies voor het maken van een eiwit dat bekend staat als kindlin-1. Dit eiwit bevindt zich in epitheelcellen (bovenste laag van de huid en slijmvliezen: dekweefsel). In de huid speelt kindlin-1 een cruciale rol bij keratinocyten (speciale huidcellen). Keratinocyten zijn belangrijk bij de vorming van de epidermis (opperhuid). Kindlin-1 is betrokken bij diverse belangrijke celfuncties, waaronder celgroei en celdeling (proliferatie), de hechting van cellen aan het onderliggende netwerk van eiwitten en andere moleculen (cel-matrix adhesie) en de beweging (migratie) van cellen.
Door de meeste mutaties in het FERMT1-gen vindt de productie van kindlin-1 niet plaats. Een gebrek aan dit eiwit verstoort vele essentiële celfuncties. Keratinocyten hebben zonder kindlin-1 bijvoorbeeld een afwijkende structuur waardoor deze niet groeien of zich niet normaal verdelen. Ook hechten ze zich minder goed vast aan de opperhuid. Deze wijzigingen maken de huid kwetsbaar en gevoelig voor blaarvorming. Ook ontstaat schade aan weefsels die zeer breekbaar worden doordat Kindlin-1 in epitheelcellen van de slijmvliezen ontbreekt.
Overervingspatroon
Deze aandoening heeft een autosomaal recessief overervingspatroon. Beide kopieën van het gemuteerde gen moeten aanwezig zijn opdat het Kindler-syndroom tot uiting komt. Ouders van patiënten met dit syndroom weten niet dat ze dit foute gen met zich meedragen, omdat ze zelf geen symptomen van de ziekte vertonen.
Symptomen aan huid en slijmvlies en kans op kanker
Het Kindler-syndroom is een zeldzame vorm van epidermolysis bullosa. Dit is een huidaandoening waardoor de huid zeer broos is en gemakkelijk blaarvorming ontstaat. Daarnaast is ook het slijmvlies van diverse organen aangetast. De symptomen verschijnen vanaf de geboorte en zijn progressief.Huid
Vanaf de geboorte hebben patiënten met het Kindler-syndroom huidblaren, vooral op de handrug en de bovenkant van de voeten. Door herhaalde blaarvorming op de handen en tenen ontstaan mogelijk littekens waardoor de huid tussen vingers of tenen samengroeit. Getroffen patiënten ontwikkelen ook een dunne, papierachtige huid op de handen en voeten en later ook op andere lichaamsdelen. Andere huidafwijkingen die optreden bij het Kindler-syndroom omvatten fragmentarische veranderingen in de huidkleur en kleine clusters van bloedvaten net onder de huid (teleangiëctasieën). Deze combinatie van afwijkingen staat beter bekend als poikiloderma. Soms verdikt en verhardt de huid op de handpalmen en voetzolen (hyperkeratose). Zonnebrand (rode, pijnlijke huid door langdurige blootstelling aan de schadelijke UV-stralen van zonlicht) treedt bij sommige patiënten met het Kindler-syndroom ook sneller op doordat ze zeer gevoelig zijn voor ultraviolette (UV) straling van de zon. Door de lichtgevoelige huid zijn enkele maatregelen vereist.
Slijmvlies
Ook is mogelijk het slijmvlies van de mond, de ogen, de slokdarm, de geslachtsorganen en de urinewegen aangetast, waardoor deze weefsels zeer breekbaar zijn en gemakkelijk schade oplopen. Getroffen patiënten ontwikkelen vaak een ernstige tandvleesaandoening wat leidt tot een vroegtijdig verlies van tanden. Het oogbindvlies is snel ontstoken (conjunctivitis) en ook treedt mogelijk schade op aan het hoornvlies van het oog. Ectropion (naar buiten gekeerd onderste ooglid) is ook beschreven in de medische literatuur. Door deze oogafwijkingen heeft de patiënt een verminderd gezichtsvermogen. Voorts ontwikkelt de patiënt mogelijk door het Kindler-syndroom een vernauwing (stenose) van de slokdarm, waardoor de patiënt progressieve slikproblemen (medische term: dysfagie) krijgt. Sommige getroffen patiënten ontwikkelen een ontsteking van de dikke darm (colitis). Tot slot is schade mogelijk aan het slijmvlies van de schede, de anus of de urinebuis.
Kanker
Door het Kindler-syndroom heeft de patiënt een hoger risico op het ontwikkelen van een plaveiselcelcarcinoom (vorm van huidkanker). Deze vorm van kanker ontstaat uit plaveiselcellen, die zich in de buitenste laag van de huid (de epidermis) en de slijmvliezen bevinden. Bij patiënten met het Kindler-syndroom komt een plaveiselcelcarcinoom het meest voor op de huid, de lippen en het slijmvlies van de mond.
Diagnose en onderzoeken
Lichamelijk en diagnostisch onderzoekDe arts bekijkt de huidletsels en voert een huidbiopsie uit. De huidziekte valt te diagnosticeren met een genetisch onderzoek.
Differentiële diagnose
Bij de volgende aandoeningen komen gelijkaardige symptomen voor, waardoor de arts het Kindler-syndroom wel eens verwart met een van de volgende aandoeningen:
- dyskeratosis congenita: Beenmergaandoening
- epidermolysis bullosa
- erythrokeratodermia variabilis et progressiva
- het Bloom-syndroom: Afwijkingen aan gestalte, huid en gezicht
- het Cockayne-syndroom: Dwerggroei met vroegtijdige veroudering
- het Rothmund-Thomson syndroom: Huidaandoening
- poikiloderma met neutropenie (verlaagd aantal neutrofielen (soort witte bloedcellen))
- xeroderma pigmentosum (symptomen aan ogen, huid en hersenen onder invloed van zonlichtbestraling)
Behandeling lichtgevoelige huid met blaarvorming
De behandeling is voornamelijk symptomatisch en preventief gericht, omdat het Kindler-syndroom niet te genezen is. Patiënten dienen trauma te vermijden, omdat blaarvorming bij trauma sneller optreedt. Ook moeten patiënten de blootstelling aan de zon vermijden, of beschermende maatregelen treffen. Verder schrijft de arts topische en systemische antibiotica voor om de huidletsels goed te laten genezen. Een chirurgische behandeling is mogelijk bij teleangiëctasieën, of bij problemen aan de urinewegen of slokdarm.Prognose
De blaarvorming ontstaat in de kindertijd en verergert, maar verbetert vaak aanzienlijk met het ouder worden. In de meeste gevallen is de levensverwachting normaal. Soms kan een patiënt echter overlijden door een agressieve vorm van een plaveiselcelcarcinoom.Complicaties
Het Kindler-syndroom kan verschillende complicaties met zich meebrengen:Huidkanker
Patiënten met het Kindler-syndroom hebben een verhoogd risico op het ontwikkelen van plaveiselcelcarcinoom (huidkanker), vooral op de huid, lippen en slijmvliezen van de mond. Deze vorm van kanker ontstaat uit plaveiselcellen die zich in de buitenste laag van de huid en de slijmvliezen bevinden.
Infecties
Door de kwetsbaarheid van de huid en slijmvliezen zijn patiënten vatbaarder voor infecties, waaronder bacteriële en virale infecties. Herhaalde infecties kunnen de symptomen verergeren en het herstel bemoeilijken.
Oogaandoeningen
Oogaandoeningen zoals conjunctivitis, ectropion, en beschadiging van het hoornvlies kunnen leiden tot verminderd gezichtsvermogen en andere visuele problemen.
Slokdarmvernauwing
Een vernauwing (stenose) van de slokdarm kan optreden, wat leidt tot progressieve slikproblemen (dysfagie). Dit kan de voedingsinname en de algehele gezondheid beïnvloeden.
Tandvleesproblemen
Ernstige tandvleesaandoeningen kunnen leiden tot vroegtijdig verlies van tanden. Dit kan de mondgezondheid en de mogelijkheid om te eten beïnvloeden.
Darmontsteking
Sommige patiënten ontwikkelen een ontsteking van de dikke darm (colitis), wat kan leiden tot buikpijn en andere gastro-intestinale klachten.
Preventie
Hoewel het Kindler-syndroom niet te genezen is, kunnen de volgende maatregelen helpen om complicaties te voorkomen en de kwaliteit van leven te verbeteren:Vermijd trauma
Patiënten moeten fysieke traumas vermijden, aangezien blaarvorming bij beschadiging van de huid sneller optreedt. Voorzichtigheid bij activiteiten die huidirritatie kunnen veroorzaken, is essentieel.
Bescherm tegen zonlicht
Door de verhoogde gevoeligheid voor UV-stralen moeten patiënten blootstelling aan de zon vermijden of beschermende maatregelen treffen, zoals het dragen van beschermende kleding en het gebruik van zonnebrandcrème met een hoge SPF.
Regelmatige medische controle
Regelmatige controle door een arts is belangrijk voor het vroegtijdig opsporen van complicaties zoals huidkanker of infecties. Dit omvat het monitoren van de huid en slijmvliezen op veranderingen of afwijkingen.
Oogzorg
Voor patiënten met oogaandoeningen zijn regelmatige oogcontroles van groot belang om visuele problemen te identificeren en te behandelen. Dit kan helpen om verdere schade aan de ogen te voorkomen.
Mondgezondheid
Een goede mondhygiëne en regelmatige tandartsbezoeken kunnen helpen om tandvleesproblemen en vroegtijdig verlies van tanden te voorkomen.
Ondersteuning bij slikproblemen
Bij slikproblemen is het belangrijk om een specialist te raadplegen. Voedingsadviezen en behandelingen kunnen helpen om de voedingstoestand te verbeteren en problemen met de slokdarm te minimaliseren.
Tips voor het omgaan / leven met kindler-syndroom
Kindler-syndroom is een zeldzame aandoening die leidt tot blaarvorming en verhoogde gevoeligheid van de huid voor zonlicht. Patiënten moeten zich bewust zijn van de noodzaak om hun huid goed te beschermen tegen beschadiging en te zorgen voor geschikte zorg en behandeling van blaren.Huidbescherming en verzorging
Patiënten met Kindler-syndroom moeten hun huid dagelijks beschermen tegen de zon met zonnebrandcrème met een hoge SPF, en bij voorkeur in de schaduw blijven. Het dragen van beschermende kleding zoals hoeden en lange mouwen kan helpen om de blootstelling aan schadelijke UV-stralen te verminderen. Het is ook belangrijk om de huid goed te verzorgen door zachte, hypoallergene huidproducten te gebruiken en blaren onmiddellijk te behandelen om infecties te voorkomen.Psychosociale ondersteuning en levenskwaliteit
Gezien de chronische aard van de aandoening en de zichtbare huidafwijkingen, kan het nuttig zijn voor patiënten om psychologische steun te zoeken om met de sociale en emotionele gevolgen om te gaan. Het is belangrijk om familie en vrienden te betrekken bij het ondersteuningsproces en om een netwerk van zorgprofessionals in te schakelen voor advies en begeleiding.Misvattingen rond kindler-syndroom
Kindler-syndroom is een zeldzame huidaandoening
Kindler-syndroom is inderdaad een zeldzame aandoening, maar het is niet alleen beperkt tot huidaandoeningen. Het is een genetische aandoening die zowel de huid als andere lichaamsweefsels beïnvloedt, zoals de slijmvliezen. Deze aandoening kan ook interne organen aantasten, en het is belangrijk om te begrijpen dat het veel meer inhoudt dan enkel huidaandoeningen. Kindler-syndroom veroorzaakt een combinatie van symptomen, waaronder huidbeschadiging, littekenvorming, abcesvorming en gevoeligheid voor zonlicht.Kindler-syndroom wordt alleen veroorzaakt door een defect in één gen
Kindler-syndroom wordt veroorzaakt door een mutatie in het FERMT1-gen, maar het is belangrijk te begrijpen dat het niet altijd een eenvoudige genetische fout betreft. De manier waarop het gen defect raakt kan variëren, en er kunnen verschillende mutaties plaatsvinden die de ernst van de aandoening beïnvloeden. Daarom kunnen de symptomen bij verschillende patiënten sterk variëren, zelfs als ze dezelfde genetische aandoening hebben.De huidproblemen van kindler-syndroom kunnen genezen met de juiste medicatie
Hoewel de symptomen van kindler-syndroom behandeld kunnen worden met medicatie, kunnen ze niet volledig worden genezen. Huidproblemen, zoals blaarvorming en gevoeligheid voor wrijving, kunnen vaak worden verlicht met behandeling, maar er is momenteel geen genezing voor de onderliggende genetische oorzaak van de aandoening. De therapieën zijn gericht op het beheersen van symptomen en het verbeteren van de kwaliteit van leven, maar de genetische schade kan niet worden omgekeerd.Mensen met kindler-syndroom hebben altijd ernstige gezondheidsproblemen
Hoewel kindler-syndroom ernstig kan zijn, hebben sommige mensen met deze aandoening relatief milde symptomen en kunnen ze een vrijwel normale levensduur hebben. De ernst van de symptomen varieert sterk tussen patiënten, afhankelijk van de specifieke mutaties in het FERMT1-gen. Sommige patiënten ervaren alleen milde huidaandoeningen, terwijl anderen te maken hebben met ernstigere complicaties, zoals huidaandoeningen, huidtumoren en spieren die niet goed functioneren.Kindler-syndroom kan worden overgedragen via de moeder
Kindler-syndroom wordt overgedragen via een autosomaal recessief patroon, wat betekent dat beide ouders het defecte gen moeten doorgeven voor het kind om de aandoening te ontwikkelen. Het is dus niet specifiek een aandoening die alleen van de moeder wordt overgedragen. Als beide ouders drager zijn van het defecte gen, is er een kans van 25% dat hun kind het syndroom ontwikkelt.Er is geen ondersteuning beschikbaar voor mensen met kindler-syndroom
Er zijn verschillende ondersteuningsgroepen en medische voorzieningen voor mensen die lijden aan zeldzame aandoeningen zoals kindler-syndroom. Deze organisaties bieden informatie, hulpbronnen en ondersteuning aan patiënten en hun families. Patiënten met kindler-syndroom kunnen baat hebben bij gespecialiseerde zorg van dermatologen, genetici en andere zorgprofessionals om hun symptomen te beheren en hun levenskwaliteit te verbeteren.© 2016 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Teleangiëctasieën: Huidaandoening met verwijde bloedvatenTeleangiëctasieën zijn goedaardige huidaandoeningen die gekenmerkt worden door kleine, verwijde bloedvaten die vlak onde…
Teleangiëctasieën: Huidaandoening met verwijde bloedvatenTeleangiëctasieën zijn goedaardige huidaandoeningen die gekenmerkt worden door kleine, verwijde bloedvaten die vlak onde…
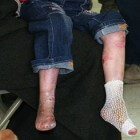 Epidermolysis bullosa: Huidaandoeningen met blarenEpidermolysis bullosa is een groep huidaandoeningen waarbij het bindweefsel is aangetast. Deze aandoeningen ontstaan doo…
Epidermolysis bullosa: Huidaandoeningen met blarenEpidermolysis bullosa is een groep huidaandoeningen waarbij het bindweefsel is aangetast. Deze aandoeningen ontstaan doo…
 Naevus comedonicus: zeldzame huidaandoeningNaevus comedonicus is een zeldzame maar vervelende huidaandoening waarbij zich op bepaalde plekken op het lichaam plaque…
Naevus comedonicus: zeldzame huidaandoeningNaevus comedonicus is een zeldzame maar vervelende huidaandoening waarbij zich op bepaalde plekken op het lichaam plaque…
 Lineaire IgA-dermatose: Aandoening aan huid en slijmvliezenLineaire IgA-dermatose is een huidaandoening waarbij blaarvorming optreedt aan de huid en slijmvliezen. Het eigen immuun…
Lineaire IgA-dermatose: Aandoening aan huid en slijmvliezenLineaire IgA-dermatose is een huidaandoening waarbij blaarvorming optreedt aan de huid en slijmvliezen. Het eigen immuun…
 Genua vara (O-benen): Naar buiten geknikte knieënGenua vara (enkelvoud: genu varum) is een aandoening waarbij de knieën naar buiten geknikt zijn, wat resulteert in een t…
Genua vara (O-benen): Naar buiten geknikte knieënGenua vara (enkelvoud: genu varum) is een aandoening waarbij de knieën naar buiten geknikt zijn, wat resulteert in een t…
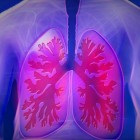 Bronchopulmonale dysplasie: Longaandoening door beademingBronchopulmonale dysplasie (BPD) is een chronische longaandoening bij pasgeboren baby's. Deze aandoening ontstaat door b…
Bronchopulmonale dysplasie: Longaandoening door beademingBronchopulmonale dysplasie (BPD) is een chronische longaandoening bij pasgeboren baby's. Deze aandoening ontstaat door b…
Gerelateerde artikelen
Bronnen en referenties
- Background, http://emedicine.medscape.com/article/1118967-overview#showall, geraadpleegd op 3 augustus 2016
- Clinical Presentation, http://emedicine.medscape.com/article/1118967-clinical-presentation#showall, geraadpleegd op 3 augustus 2016
- Coëlho, Medisch Zakwoordenboek, digitale editie, versie 2010, geraadpleegd op 3 augustus 2016
- Differential Diagnoses, http://emedicine.medscape.com/article/1118967-differential-diagnoses#showall, geradpleegd op 3 augustus 2016
- Kindler syndrome, http://www.orpha.net/consor/cgi-bin/OC_Exp.php?Lng=GB&Expert=2908, geraadpleegd op 3 augustus 2016
- Kindler syndrome, https://ghr.nlm.nih.gov/condition/kindler-syndrome#statistics, geraadpleegd op 3 augustus 2016
- Kindler syndroom, http://www.debra-nederland.nl/vormen-van-eb/kindler-syndroom/, geraadpleegd op 3 augustus 2016
- Treatment, http://emedicine.medscape.com/article/1118967-treatment#showall, geraadpleegd op 3 augustus 2016
- Workup, http://emedicine.medscape.com/article/1118967-workup#showall, geraadpleegd op 3 augustus 2016
Miske (4.039 artikelen)
Laatste update: 21-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 9
Laatste update: 21-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 9
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.