Ooglidkanker: symptomen bultje of gezwel op of onder ooglid
 Huidkanker komt vooral voor op gebieden van de huid die veelvuldig aan de zon zijn blootgesteld, zoals de handrug, nek en het gelaat, waaronder de oogleden. Behandeling van huidkanker op of nabij de oogleden omvat de volledige verwijdering van de kanker. Na verwijdering van de tumor zal het ooglid zo nodig worden gereconstrueerd. Dit is niet alleen nodig om de oogleden er weer normaal te laten uitzien, maar ook om ze weer normaal te laten functioneren. De omgeving van de oogleden is een gebied met ingewikkelde structuren die onder het huidoppervlak liggen, zoals traanbuizen, spiertjes, pezen en structuren van de oogleden. Het doel van chirurgische reconstructie is om de functie van het ooglid te bewaren, om het oog te beschermen en om het best mogelijke cosmetische resultaat te verkrijgen
Huidkanker komt vooral voor op gebieden van de huid die veelvuldig aan de zon zijn blootgesteld, zoals de handrug, nek en het gelaat, waaronder de oogleden. Behandeling van huidkanker op of nabij de oogleden omvat de volledige verwijdering van de kanker. Na verwijdering van de tumor zal het ooglid zo nodig worden gereconstrueerd. Dit is niet alleen nodig om de oogleden er weer normaal te laten uitzien, maar ook om ze weer normaal te laten functioneren. De omgeving van de oogleden is een gebied met ingewikkelde structuren die onder het huidoppervlak liggen, zoals traanbuizen, spiertjes, pezen en structuren van de oogleden. Het doel van chirurgische reconstructie is om de functie van het ooglid te bewaren, om het oog te beschermen en om het best mogelijke cosmetische resultaat te verkrijgen
- Wat is ooglidkanker?
- Huidkanker
- Epidemiologie van ooglidkanker: wie loopt het meeste risico?
- Anatomie en fysiologie van de oogleden en de complexe relatie met ooglidkanker
- Soorten ooglidkanker
- Basaalcelcarcinoom
- Talgkliercarcinoom
- Plaveiselcelcarcinoom
- Melanoom
- Oorzaken van ooglidkanker
- UV-straling: de belangrijkste boosdoener
- Genetische aanleg en huidtype: lichte huid verhoogt het risico
- Leeftijd en levenslange blootstelling aan de zon
- Gebruik van zonnebanken: kunstmatige UV-blootstelling
- Voorgeschiedenis van huidkanker of actinische keratose
- Verminderd immuunsysteem: minder weerstand tegen kankercellen
- Blootstelling aan schadelijke chemicaliën en omgevingsfactoren
- Genetische syndromen: een aangeboren gevoeligheid voor kanker
- Risicofactoren
- Blootstelling aan UV-straling
- Lichte huid
- Leeftijd
- Zonnebrand en kwetsbare huid
- Individuele voorgeschiedenis
- Eerder huidkanker gehad
- Voorstadia van kanker
- Ooglidkanker symptomen: bultje of gezwel op of onder ooglid
- Een verandering in het uiterlijk van de huid van het ooglid
- Zwelling van het ooglid
- Verdikking van het ooglid
- Chronische infectie van het ooglid
- Een zweertje op het ooglid dat niet geneest
- Een groter wordende, gekleurde laesie op het ooglid
- Onderzoek en diagnose
- Behandeling van kanker aan het ooglid
- Chirurgische ingreep
- Reconstructieve chirurgie
- Verwijdering van het oog
- Overige
- Praktische tips en zelfzorgmaatregelen voor het omgaan met ooglidkanker
- Bescherm je ogen tegen de zon
- Hydrateer en verzorg de huid rondom je ogen
- Eet slim voor een gezonde huid
- Verminder spanning op je ogen
- Let op je slaaphouding
- Blijf in beweging (zonder de fysieke inspanning)
- Voorkom infecties
- Creëer een frisse en schone leefomgeving
- Verwen jezelf met comfortproducten
- Communiceer open met je zorgteam
- Prognose van ooglidkanker: Wat kun je verwachten?
- Tijd is je grootste bondgenoot
- Soorten ooglidkanker en wat dat betekent
- Behandeling: De sleutel tot herstel
- Levensverwachting en herstel
- Kans op terugkeer: Waar moet je op letten?
- Persoonlijke groei na herstel
- Complicaties
- Preventie
Wat is ooglidkanker?
Stel je voor: je kijkt 's ochtends in de spiegel en merkt iets vreemds op aan je ooglid misschien een klein knobbeltje of een plekje dat maar niet lijkt weg te gaan. In eerste instantie denk je dat het een gewoon puistje is of misschien een onschuldige bult van vermoeidheid. Maar na verloop van tijd valt het je steeds meer op. Wanneer je het bij de dokter laat controleren, hoor je een woord dat je nooit had verwacht: ooglidkanker. Ooglidkanker komt zelden voor / Bron: Publiek domein, Wikimedia Commons (PD)
Ooglidkanker komt zelden voor / Bron: Publiek domein, Wikimedia Commons (PD)Huidkanker
Huidkanker kan overal op de huid voorkomen, maar meestal manifesteert het zich op delen van de huid die veelvuldig aan de zon zijn blootgesteld. Het gezicht, waaronder de oogleden, is zo'n plek waar huidkanker kan voorkomen. Te veel blootstelling aan zonlicht is de meest voorkomende oorzaak en mensen met een lichte huid ontwikkelen vaker huidkanker dan mensen met een donkere huid. Er kan ook een erfelijke component aanwezig zijn. Huidkanker verschijnt meestal als een pijnloos knobbeltje of gezwelletje, en af en toe zijn de wimpers vervormd of ontbreken ze. De plek kan zweren, bloeden en er kan korstvorming optreden. Vaak kan de kanker zich voordoen als een goedaardig gezwelletje. Mensen stellen dan de gang naar de huisarts uit. Dit leidt vaak tot onnodige vertraging bij de diagnose en behandeling. Het is verstandig alert te zijn op verdachte gebieden, zoals laesies die niet overgaan binnen 6 tot 8 weken en/of heel erg onrustig zijn. Een biopsie (weefselonderzoek) kan de aanwezigheid van huidkanker bevestigen.Epidemiologie van ooglidkanker: wie loopt het meeste risico?
Ooglidkanker is een zeldzaam type kanker dat vaak onopgemerkt blijft, omdat de symptomen subtiel en soms nauwelijks zichtbaar zijn. Dit type kanker komt wereldwijd slechts bij een klein deel van de bevolking voor, maar bepaalde factoren, zoals geslacht, leeftijd, klimaat, blootstelling aan UV-straling, en genetische aanleg, spelen een belangrijke rol in de kans op ontwikkeling van deze ziekte. Hieronder verkennen we in detail de epidemiologie van ooglidkanker, met een focus op demografische, geografische en genetische invloeden. Minder vrouwen dan mannen worden getroffen door ooglidkanker / Bron: Clker Free Vector Images, Pixabay
Minder vrouwen dan mannen worden getroffen door ooglidkanker / Bron: Clker Free Vector Images, PixabayOoglidkanker komt iets vaker voor bij mannen dan bij vrouwen, vooral omdat mannen over het algemeen meer tijd buiten doorbrengen en vaker zijn blootgesteld aan UV-straling zonder zonbescherming. Basocellulair carcinoom, het meest voorkomende type huidkanker, komt ongeveer 20% vaker voor bij mannen. Bij ooglidkanker weerspiegelt dit verschil zich ook, aangezien mannen vaker in zonrijke beroepen werken en minder vaak zonnebrandcrème of zonnebrillen gebruiken.
Cijfers: In Nederland worden er jaarlijks ongeveer 1200 nieuwe gevallen van ooglidkanker gemeld, waarvan ongeveer 60% mannen en 40% vrouwen betreft. In België liggen de cijfers vergelijkbaar, met een iets hogere incidentie bij mannen.
- Een 58-jarige man met een achtergrond in de bouw merkt een hardnekkige zwelling op zijn ooglid op. Zijn arts stelt vast dat hij ooglidkanker heeft, waarschijnlijk als gevolg van langdurige blootstelling aan UV-straling zonder zonbescherming.
Leeftijdsgroepen: een verhoogd risico bij ouderen
Ooglidkanker komt vooral voor bij oudere volwassenen, met name mensen boven de 60 jaar. Dit heeft te maken met de opeenstapeling van UV-blootstelling gedurende het leven, die bijdraagt aan huidcelbeschadiging. Jongere mensen hebben een veel lagere kans op ooglidkanker, hoewel een geschiedenis van overmatige zonblootstelling en zonnebrand in de jeugdjaren het risico kan vergroten. Ooglidkanker bij kinderen is zeer zeldzaam en wordt meestal geassocieerd met genetische syndromen.
Cijfers: Wereldwijd wordt 80-90% van de gevallen van ooglidkanker vastgesteld bij mensen boven de 50 jaar. In Nederland is de gemiddelde leeftijd bij diagnose ongeveer 70 jaar, met een piek in de leeftijdsgroep van 60-80 jaar.
- Een 73-jarige vrouw met een verleden van intensieve zonvakanties en geen consistent gebruik van zonnebrandcrème ontwikkelt een klein knobbeltje op haar ooglid, dat ooglidkanker blijkt te zijn.
Klimaat en geografische locatie: zonkracht en UV-blootstelling
UV-blootstelling is een belangrijke risicofactor voor ooglidkanker, en de intensiteit hiervan varieert per geografische locatie. In Nederland en België, waar het zonklimaat gematigd is, komt ooglidkanker minder voor dan in zonnige gebieden zoals de Zuid-Europese landen en de Nederlandse overzeese gebiedsdelen (bijvoorbeeld Curaçao en Aruba). In tropische en subtropische klimaten zijn mensen vaak blootgesteld aan hogere niveaus van UV-straling, wat het risico op ooglidkanker aanzienlijk verhoogt. In Nederland en België spelen seizoensgebonden blootstelling en het gebruik van zonbescherming een rol bij het beperken van deze risicos.
Cijfers: In tropische klimaten kan de incidentie van huidkanker, waaronder ooglidkanker, tot 40% hoger liggen dan in gematigde klimaten. In Nederland is de jaarlijkse incidentie van ooglidkanker ongeveer 5 gevallen per 100.000 mensen, terwijl in de overzeese gebieden zoals Curaçao dit percentage tot wel 30% hoger ligt door de sterke UV-straling.
Voorbeeld: Een vrouw van 65 uit Curaçao, die haar hele leven onder de tropenzon heeft doorgebracht, merkt een verkleurde, harde plek op haar ooglid. De diagnose wijst op ooglidkanker, waarschijnlijk veroorzaakt door jarenlange blootstelling aan intense UV-straling.
 Een overdaad aan zon is slecht voor de huid / Bron: Istock.com/LiudmylaSupynska
Een overdaad aan zon is slecht voor de huid / Bron: Istock.com/LiudmylaSupynskaMensen met een lichte huid en blauwe of groene ogen hebben een verhoogde kans op ooglidkanker, omdat hun huid minder melanine bevat en daardoor minder goed beschermd is tegen UV-straling. Melanine werkt als een natuurlijke barrière tegen zonlicht, en mensen met een donkere huid hebben van nature een hogere bescherming. Genetische syndromen zoals het basaalcelnaevussyndroom verhogen ook het risico, evenals het xeroderma pigmentosum, een zeldzame erfelijke aandoening die extreme gevoeligheid voor UV-straling veroorzaakt.
Cijfers: In Nederland en België hebben mensen met een lichte huid een tot 10 keer hoger risico op ooglidkanker dan mensen met een donkere huid. Genetische syndromen zoals basaalcelnaevussyndroom komen voor bij ongeveer 1 op de 100.000 mensen, en verhogen het risico op ooglidkanker aanzienlijk.
- Een 40-jarige man met een lichte huid en blauwe ogen, die genetisch belast is met het basaalcelnaevussyndroom, ontwikkelt meerdere knobbeltjes op zijn ooglid die kwaadaardig blijken te zijn.
Leefstijl en beroep: buitenwerkers en frequente zonnebankgebruikers
Bepaalde beroepen en leefstijlkeuzes verhogen ook het risico op ooglidkanker. Mensen die buiten werken, zoals landbouwers, vissers en bouwvakkers, lopen meer risico door de constante blootstelling aan de zon. Ook zonnebankgebruikers hebben een verhoogd risico, aangezien zonnebankstraling vaak sterker is dan natuurlijke zonnestraling. Regelmatig zonnebankgebruik voor de leeftijd van 35 jaar kan het risico op huidkanker, waaronder ooglidkanker, tot 75% verhogen.
Cijfers: Zonnebankgebruikers hebben tot 20% meer kans op huidkanker, inclusief ooglidkanker. Bij buitenwerkers die minimaal 20 jaar in de zon hebben gewerkt, ligt de kans op ooglidkanker tot drie keer hoger dan bij mensen die binnen werken.
- Een 50-jarige tuinman die al meer dan 25 jaar buiten werkt zonder regelmatig zonnebrand te gebruiken, merkt een verdikking op zijn onderste ooglid. Onderzoek wijst uit dat hij ooglidkanker heeft, waarschijnlijk veroorzaakt door chronische blootstelling aan de zon.
Gecombineerde risicofactoren en preventieve screening
Het risico op ooglidkanker wordt nog groter wanneer verschillende risicofactoren samenkomen, zoals een lichte huid, veelvuldig buitenwerk zonder zonnebescherming, en een hoge leeftijd. Preventieve screening en regelmatige controle van huidafwijkingen worden aanbevolen voor mensen in risicogroepen. Vroege detectie kan een groot verschil maken in de prognose en behandeling van ooglidkanker.
Anatomie en fysiologie van de oogleden en de complexe relatie met ooglidkanker
De oogleden die dunne, maar uiterst functionele huidlagen boven en onder het oog spelen een cruciale rol in de bescherming, smering en algehele gezondheid van onze ogen. Hoewel ooglidkanker zeldzaam is, kunnen deze kwetsbare huidlagen door hun directe blootstelling aan zonlicht, dunne structuur en complexe anatomie toch getroffen worden door verschillende vormen van huidkanker. Om ooglidkanker beter te begrijpen, kijken we naar de unieke anatomie en fysiologie van de oogleden en hoe deze specifieke eigenschappen een rol spelen bij het ontstaan van kanker.De huid van het ooglid: dun en blootgesteld aan zonlicht
De huid van het ooglid is de dunste van het hele lichaam, met een dikte van ongeveer 0,3 tot 0,5 millimeter. Door deze dunne structuur is het ooglid bijzonder vatbaar voor schadelijke invloeden van buitenaf, zoals UV-straling. De huid van het ooglid bestaat uit drie lagen:
- Epidermis: de buitenste laag, rijk aan melanocyten die pigment produceren en ons enige bescherming geven tegen UV-straling.
- Dermis: de middelste laag, waar kleine bloedvaten en zenuwen doorheen lopen.
- Subcutis: een dunne laag vetweefsel die de huid verbindt met de onderliggende spieren.
Deze dunne huidlaag maakt het ooglid niet alleen kwetsbaar voor kanker, maar ook voor snellere penetratie van schadelijke straling. Basocellulair carcinoom de meest voorkomende vorm van ooglidkanker ontstaat vaak in deze bovenste huidlaag, omdat het weinig bescherming biedt tegen langdurige blootstelling aan zonlicht.
Voorbeeld: Iemand met een lichte huid, die gemakkelijk verbrandt, loopt een hoger risico op ooglidkanker doordat de melaninebescherming in de epidermis beperkt is.
De meibomklieren: onmisbare olieproducenten en hun rol bij kanker
Binnenin de oogleden bevinden zich de meibomklieren, kleine talgklieren die olieachtige substanties afscheiden. Deze olie vormt samen met het traanvocht een beschermende laag over het oogoppervlak en voorkomt dat de ogen uitdrogen. Echter, wanneer cellen in de meibomklieren ongecontroleerd beginnen te groeien, kan dit leiden tot het ontstaan van een zeldzame vorm van ooglidkanker, bekend als sebaceus carcinoom. Dit type kanker, dat ontstaat in de olieproducerende klieren, is agressiever en kan zich soms snel verspreiden naar andere delen van het lichaam.
Voorbeeld: Een oudere vrouw met een gezwollen en rood ooglid, waarbij de zwelling niet geneest, kan sebaceus carcinoom hebben een kanker die vaak de meibomklieren treft.
De tarsale plaat: structuur en steun voor het ooglid
In de dieper gelegen laag van het ooglid vinden we de tarsale plaat, een stevig stuk bindweefsel dat het ooglid zijn vorm en structuur geeft. De tarsale plaat beschermt de onderliggende oogbol tegen invloeden van buitenaf, maar is kwetsbaar bij invasieve tumoren, zoals squameuscelcarcinoom, die zich vanuit de huid diep in het bindweefsel kunnen uitbreiden. Door de dichte vascularisatie en zenuwen in deze laag kan een tumor die in deze laag doordringt sneller de omliggende weefsels bereiken.
Voorbeeld: Een patiënt met een tumormassa die zich diep in het ooglid verspreidt, kan last krijgen van pijn en uitzaaiing door de tarsale plaat. Dit kan het gevolg zijn van een agressief squameuscelcarcinoom dat door de structuur van het ooglid breekt.
Ooglidspieren: beweging en bescherming van het oog
De oogleden bevatten meerdere spierlagen die zorgen voor beweging en bescherming. De belangrijkste hiervan zijn de musculus orbicularis oculi en de musculus levator palpebrae superioris:
Musculus orbicularis oculi: deze ronde spier sluit het ooglid en beschermt het oog tegen licht, vuil en vochtverlies.
Musculus levator palpebrae superioris: deze spier heft het bovenste ooglid op en zorgt ervoor dat we de ogen kunnen openen.
Wanneer ooglidkanker zich in de spierlagen uitbreidt, kan dit leiden tot asymmetrie in de ogen, moeilijkheden bij het openen en sluiten van de oogleden en verlies van controle over oogbewegingen. Tumoren in de spierlagen zijn zeldzaam, maar vereisen vaak agressieve behandeling, omdat de nabijheid van deze spieren tot de oogbol een extra risico vormt.
Voorbeeld: Een persoon met een tumor in de musculus levator palpebrae superioris ervaart problemen met het optillen van het bovenste ooglid, wat kan wijzen op een vergevorderde tumor.
Zenuwen en bloedvaten: een complex netwerk van signalen en toevoer
Het ooglid bevat een dicht netwerk van zenuwen en bloedvaten die essentieel zijn voor zowel voeding als gevoeligheid van het ooglid. De oogleden zijn sterk doorbloed en voorzien van zenuwen zoals de nervus trigeminus, die voor gevoeligheid zorgt. Dit netwerk kan echter ook de verspreiding van kankercellen versnellen, vooral bij agressieve vormen van kanker zoals melanoom. Melanoom kan zich via de bloedvaten snel naar andere delen van het lichaam verspreiden.
Voorbeeld: Een patiënt met een verdikking en donkere vlek op het ooglid, die snel groter wordt, kan melanoom hebben. Deze vorm van kanker kan snel door het bloedvatensysteem naar andere organen verspreiden.
De conjunctiva: het bindvlies als extra beschermingslaag
De conjunctiva, ook wel bindvlies genoemd, is een dunne, transparante laag die de binnenkant van de oogleden bedekt en doorloopt tot het oogoppervlak. Het beschermt het oog tegen infecties en verspreiding van vuil en bacteriën. Echter, wanneer een tumor in het ooglid groeit, kan deze zich uitbreiden naar de conjunctiva, wat leidt tot zichtbare zwelling en roodheid. Vooral basocellulair carcinoom kan, als het niet op tijd wordt behandeld, in de conjunctiva groeien.
Voorbeeld: Een persoon met aanhoudende roodheid en zwelling aan de binnenkant van het ooglid kan te maken hebben met een tumor die in de conjunctiva is uitgezaaid.
Soorten ooglidkanker
Ooglidkanker is een algemene term voor kanker die optreedt op of in het ooglid. Het wordt algemeen ingedeeld als een epitheliale tumor, die op de buitenkant van de huid voorkomt. Een ooglidtumor kan beginnen vanuit talg-, zweet- of apocrine klieren. De meest voorkomende vormen van kanker die zich op het ooglid bevinden, zijn:Basaalcelcarcinoom
Een basaalcelcarcinoom komt voort uit basale cellen; kleine ronde cellen in de onderste laag van de epidermis (opperhuid). Deze vorm van huidkanker neemt meestal de vorm aan van een huidkleurig bultje. Soms ziet het er wat glazig-glanzend of parelmoerachtig uit en zijn er kleine bloedvaatjes op te zien. De laesie kan echter ook gaan zweren. Ongeveer 80-85% van huidkanker ontstaan uit deze laag in de huid, en ze zijn direct gerelateerd aan veelvuldige blootstelling aan de zon. Basaalcelcarcinoom is de meest voorkomende vorm van kanker aan het ooglid. Het verschijnt meestal op het onderste ooglid en komt het meest voor bij mensen met een lichte huid. Traanfilm bestaat uit drie lagen / Bron: BlackNL, Wikimedia Commons (Publiek domein)
Traanfilm bestaat uit drie lagen / Bron: BlackNL, Wikimedia Commons (Publiek domein)Talgkliercarcinoom
Talgklierkanker is een zeldzame en tegelijk agressieve vorm van huidkanker, welke ontstaat uit de epitheelcellen van de talgklier. Talgklieren treft men aan in de huid en in de ooglidranden. Meestal treedt deze vorm van huidkanker op bij oudere mensen. Talgkliercarcinoom is de tweede meest voorkomende vorm van ooglidkanker. Het kan gaan om de klieren van Meibom, die een olieachtige substantie aanmaken dat de vetlaag van de traanfilm de microlaag die het oogoppervlak bedekt en uit drie lagen bestaat vormt. Bij niet of onvoldoende functioneren van deze kliertjes kun je last krijgen van droge ogen. Minder vaak begint de kanker in de klieren van Zeis, de talgklieren bij de basis van de wimpers.Sebaceous carcinoom is een agressieve kanker die zich doorgaans manifesteert op het bovenste ooglid en het wordt geassocieerd met blootstelling aan straling, ziekte van Bowen en het Muir-Torre syndroom. Een grote sebaceous carcinoom of een die terugkeert na de behandeling, kan operatieve verwijdering van het oog vereisen.
Plaveiselcelcarcinoom
Plaveiselcellen maken het grootste deel uit van de bovenste laag van de opperhuid. Ongeveer 10% tot 30% van huidkanker begint in deze laag. Deze vorm van huidkanker ontstaat meestal door overmatige blootstelling aan zonlicht. Plaveiselcelcarcinoom komt veel minder vaak voor dan basaalcelcarcinoom, maar het gedraagt zich agressiever en het kan zich gemakkelijker verspreiden naar nabijgelegen weefsels.Melanoom
De diepste laag van de epidermis bevat onder meer cellen genaamd melanocyten, pigmentcellen die zorgen voor de pigmentvorming in de huid. Melanoom begint in de melanocyten, en het is de meest ernstige van de drie soorten huidkanker.Oorzaken van ooglidkanker
Ooglidkanker ontstaat door een combinatie van genetische factoren, omgevingsinvloeden en levensstijlkeuzes die schade kunnen veroorzaken aan de cellen van de oogleden. Deze dunne huidlagen rond onze ogen zijn kwetsbaar door hun structuur en directe blootstelling aan zonlicht. Hier zijn de belangrijkste oorzaken en factoren die kunnen bijdragen aan het ontstaan van ooglidkanker, elk met hun eigen impact op deze gevoelige huid.UV-straling: de belangrijkste boosdoener
UV-straling van de zon is de meest voorkomende oorzaak van ooglidkanker, met name basaalcelcarcinoom, het meest voorkomende type huidkanker aan de oogleden. Langdurige blootstelling aan UV-straling beschadigt de DNA-structuur van huidcellen, wat na verloop van tijd tot kankergroei kan leiden. De huid van het ooglid is bijzonder dun en bevat weinig melanine, waardoor ze extra gevoelig is voor de schadelijke effecten van de zon. Mensen die veel tijd buiten doorbrengen zonder zonnebescherming lopen een verhoogd risico op ooglidkanker.- Een tuinman die jarenlang zonder zonnebril of hoed in de zon heeft gewerkt, ontwikkelt een klein knobbeltje op zijn onderste ooglid, wat na onderzoek ooglidkanker blijkt te zijn.
Genetische aanleg en huidtype: lichte huid verhoogt het risico
Mensen met een lichte huid en ogen hebben minder melanine in hun huid, wat hen vatbaarder maakt voor zonneschade en huidkanker. Huidtypes I en II mensen die gemakkelijk verbranden en weinig bruinen hebben een groter risico op ooglidkanker dan mensen met een donkere huid. Daarnaast spelen genetische factoren ook een rol; sommige mensen zijn genetisch vatbaar voor huidkanker en hebben een verhoogde kans op het ontwikkelen van kwaadaardige tumoren, waaronder ooglidkanker.- Een vrouw met een lichte huid en sproeten, die regelmatig in haar jeugd verbrandde door de zon, heeft een hoger risico op ooglidkanker, vooral als zij genetische aanleg heeft voor huidkanker.
Leeftijd en levenslange blootstelling aan de zon
Ooglidkanker komt voornamelijk voor bij mensen ouder dan 60 jaar. Naarmate we ouder worden, neemt de opbouw van schade door UV-straling toe, wat zich op latere leeftijd kan manifesteren als kanker. Oudere mensen die in hun jeugd veel tijd buiten hebben doorgebracht zonder zonnebescherming lopen daarom een verhoogd risico. Cellen die herhaaldelijk zijn beschadigd, kunnen op latere leeftijd oncontroleerbaar beginnen te groeien, wat kan leiden tot verschillende vormen van ooglidkanker.- Een man van 72, die in zijn jongere jaren regelmatig naar zonnige vakantiebestemmingen ging zonder zonnebrandcrème te gebruiken, ontwikkelt ooglidkanker aan zijn rechteroog.
Gebruik van zonnebanken: kunstmatige UV-blootstelling
Hoewel vaak gezien als een snellere manier om te bruinen, kan het gebruik van zonnebanken het risico op huidkanker aanzienlijk verhogen. Zonnebankstraling kan de huid op dezelfde manier beschadigen als natuurlijk zonlicht en verhoogt het risico op huidkanker inclusief ooglidkanker bij regelmatig gebruik. Mensen die zonnebanken gebruikten voor hun 30ste hebben een aanzienlijk hoger risico op huidkanker, omdat hun huid eerder werd blootgesteld aan hoge doses UV-straling.- Een vrouw die sinds haar tienerjaren regelmatig zonnebanken gebruikt, ontwikkelt ooglidkanker. Haar dermatoloog benadrukt dat dit mogelijk het gevolg is van de intensieve UV-straling van de zonnebank.
Voorgeschiedenis van huidkanker of actinische keratose
Mensen die in het verleden huidkanker of actinische keratose (een voorstadium van huidkanker) hebben gehad, lopen een groter risico op het ontwikkelen van ooglidkanker. Actinische keratose ontstaat door langdurige blootstelling aan de zon en kan zich ontwikkelen tot kwaadaardige tumoren. Een voorgeschiedenis van huidkanker kan ook wijzen op een genetische aanleg of gevoeligheid voor zonneschade, waardoor de kans op nieuwe vormen van kanker, zoals ooglidkanker, toeneemt.- Een man met eerdere basaalcelcarcinomen op zijn gezicht en handen ontdekt een plekje op zijn ooglid dat niet geneest. Zijn arts adviseert verder onderzoek, omdat zijn voorgeschiedenis wijst op een verhoogd risico.
Verminderd immuunsysteem: minder weerstand tegen kankercellen
Mensen met een verzwakt immuunsysteem door hiv, auto-immuunziekten of immunosuppressieve medicatie zoals na orgaantransplantaties hebben een verhoogd risico op huidkanker, waaronder ooglidkanker. Een gezond immuunsysteem kan vaak abnormale cellen opsporen en vernietigen voordat ze zich ontwikkelen tot kanker. Bij een verzwakt immuunsysteem gebeurt dit minder efficiënt, waardoor abnormale cellen de kans krijgen om zich ongecontroleerd te vermenigvuldigen.- Een persoon die immunosuppressiva gebruikt na een niertransplantatie ontdekt een abnormale plek op zijn ooglid. Zijn arts vermoedt dat zijn verzwakte immuunsysteem de oorzaak kan zijn van de groei.
Blootstelling aan schadelijke chemicaliën en omgevingsfactoren
Langdurige blootstelling aan schadelijke chemicaliën, zoals arseen en bepaalde industriële stoffen, kan het risico op ooglidkanker verhogen. Beroepen waarbij men regelmatig in contact komt met deze stoffen bijvoorbeeld in de landbouw of de bouw kunnen de huid beschadigen en bijdragen aan het ontstaan van huidkanker. Hoewel dit minder vaak voorkomt dan UV-straling als oorzaak, speelt het bij sommige patiënten een rol.- Een landbouwmedewerker die lange tijd zonder bescherming met pesticiden heeft gewerkt, ontwikkelt een vorm van ooglidkanker. Zijn arts vermoedt dat de blootstelling aan chemische stoffen een risicofactor kan zijn geweest.
Genetische syndromen: een aangeboren gevoeligheid voor kanker
Zeldzame genetische syndromen, zoals het xeroderma pigmentosum (XP) of het basaalcelnaevussyndroom (Gorlin-syndroom), verhogen het risico op huidkanker, inclusief ooglidkanker. Mensen met deze syndromen hebben een verhoogde gevoeligheid voor UV-straling en kunnen huidkanker ontwikkelen zelfs bij minimale blootstelling aan zonlicht.- Een jong meisje met xeroderma pigmentosum heeft door haar genetische aandoening een verhoogd risico op huidkanker en moet daarom elke dag speciale bescherming dragen tegen UV-straling.
Risicofactoren
De volgende factoren vergroten het risico op het ontwikkelen van kanker aan het ooglid:Blootstelling aan UV-straling
Overmatige blootstelling aan de zon is de belangrijkste oorzaak voor het ontstaan van huidkanker. Maar óók UV-straling uit zonnebanken wordt beschouwd als gevaarlijk.Lichte huid
Minder melanine (pigment) in de huid biedt minder bescherming tegen UV-straling.Leeftijd
De meeste basaalcelcarcinomen en plaveiselcelcarcinomen verschijnen na de leeftijd van 50, maar huidkanker komt ook steeds vaker voor bij jongeren. Dit komt omdat zij vaker frequent zonnen.Zonnebrand en kwetsbare huid
Een voorgeschiedenis van zonnebrand of gevoelige huid. Een huid die is verbrand door de zon of anderszins is verbrand, of verwond is door een ziekte, heeft een hoger risico op huidkanker.Individuele voorgeschiedenis
Wie een verzwakt immuunsysteem heeft, kán vatbaarder zijn voor sommig huidkanker. Mensen met een zeldzame, predisponerende genetische aandoening, zoals xeroderma pigmentosum, basocellulairenaevussyndroom of albinisme hebben een veel hoger risico op ooglidkanker.Eerder huidkanker gehad
Mensen die eerder huidkanker hebben gehad, hebben een verhoogd risico op het ontwikkelen van alle andere typen huidkankers die ontstaan door overmatige zonblootstelling. Zo zal bijvoorbeeld ongeveer 35% tot 50% van de personen die behandeld is voor basaalcelcarcinoom, binnen vijf jaar opnieuw kanker ontwikkelen. Mensen die eerder huidkanker hebben gehad, wordt sterk geadviseerd hun huid blijvend te controleren.Voorstadia van kanker
Twee typen laesies kunnen verband houden met de ontwikkeling van plaveiselcelcarcinoom bij sommige mensen. Actinische keratosen worden gekenmerkt door ruwe, rode of bruinbruine of schilferige vlekken op de huid. De ziekte van Bowen wordt gekenmerkt door een helder rode of roze, schilferige vlekken op aan de zon blootgestelde huid.Ooglidkanker symptomen: bultje of gezwel op of onder ooglid
Mensen met ooglidkanker ervaren vaak kleine, subtiele veranderingen aan hun ooglid die gemakkelijk over het hoofd gezien kunnen worden. Deze symptomen kunnen variëren afhankelijk van het type kanker en de mate van progressie. Ooglidkanker manifesteert zich vaak als onschuldige plekjes of kleine veranderingen die met tijd groter worden en moeilijker te negeren zijn. Hier zijn enkele veelvoorkomende symptomen en klachten die geassocieerd worden met ooglidkanker, geïllustreerd met een casus die de realiteit en impact van deze symptomen duidelijk maakt.Een verandering in het uiterlijk van de huid van het ooglid
Het eerste teken van ooglidkanker kan een subtiele verandering zijn in het uiterlijk van de huid. Dit kan zich uiten als een lichte verkleuring, een ruwe textuur of een klein knobbeltje dat lijkt op een onschuldige wrat of puistje. Doordat deze veranderingen vaak klein beginnen, worden ze gemakkelijk genegeerd.- Mark, een 62-jarige man met een licht huidtype, merkt op dat er een klein, bleek plekje op zijn bovenste ooglid zit. Hij denkt in eerste instantie dat het een litteken van een puistje is. Echter, na enkele maanden ziet hij dat het plekje groter en roder wordt. Uiteindelijk zoekt hij medische hulp, en wordt bij hem ooglidkanker vastgesteld.
Zwelling van het ooglid
Een licht gezwollen ooglid kan een vroeg teken zijn van ooglidkanker, maar wordt vaak verward met een allergische reactie of infectie. De zwelling is doorgaans pijnloos in de beginfase, wat het onderscheidt van gewone ontstekingen.- Karen, een 55-jarige vrouw, merkt dat haar rechterooglid iets gezwollen is, vooral bij het opstaan. Ze schrijft het toe aan vermoeidheid of allergieën en negeert het. Na een aantal weken wordt de zwelling echter harder en voelt het alsof er een knobbeltje in zit. Haar arts adviseert een biopsie, waarna blijkt dat ze ooglidkanker heeft.
Verdikking van het ooglid
Naast zwelling kan het ooglid zelf dikker aanvoelen door de aanwezigheid van een groei of tumor in de weefsels. Deze verdikking kan stug of stevig aanvoelen en kan zich geleidelijk ontwikkelen. In tegenstelling tot een gewone infectie, gaat deze verdikking vaak niet gepaard met pijn of roodheid in de beginfase.- Peter, een 60-jarige buitenwerker, merkt dat zijn onderste ooglid harder en dikker aanvoelt. In het begin is de verdikking mild en denkt hij dat het van vermoeidheid komt. Na verloop van tijd merkt hij dat het verdikte gebied niet vanzelf verdwijnt en zelfs iets groter lijkt te worden. De arts die hij bezoekt, constateert dat dit kenmerkend kan zijn voor basaalcelcarcinoom, de meest voorkomende vorm van ooglidkanker.
Chronische infectie van het ooglid
Sommige vormen van ooglidkanker kunnen symptomen nabootsen van chronische ooglidinfecties, zoals blefaritis. Dit leidt vaak tot langdurige ontstekingen die niet reageren op antibiotica of andere standaardbehandelingen voor infecties. De aanwezigheid van deze chronische infectie kan wijzen op een onderliggend probleem, zoals een tumor die de infectie veroorzaakt.- Sophie, een 48-jarige vrouw, krijgt al maanden last van een hardnekkige infectie aan haar bovenste ooglid. Ze heeft herhaaldelijk antibiotische zalven gebruikt, maar de infectie keert steeds terug. Uiteindelijk verwijst haar oogarts haar door voor verder onderzoek, waarbij een biopsie uitwijst dat ze ooglidkanker heeft, en dat de tumor een chronische ontsteking veroorzaakte.
Een zweertje op het ooglid dat niet geneest
Een open wondje of zweertje op het ooglid dat niet geneest is een klassiek teken van huidkanker. Dit zweertje kan bloeden of korsten en blijft vaak langer aanwezig dan een gebruikelijk wondje. Veel mensen denken in eerste instantie dat het slechts een schaafwondje is dat wat langer nodig heeft om te herstellen, maar als het na enkele weken of maanden niet verdwijnt, kan dit wijzen op een kankerachtig proces.- Bij Michael, een 67-jarige man die een liefhebber is van de buitenlucht, verschijnt een klein, korsterig wondje op zijn ooglid. Hij probeert het schoon te maken en denkt dat het vanzelf zal verdwijnen. Na drie maanden is het wondje echter nog steeds aanwezig en lijkt het in omvang toe te nemen. Bij onderzoek blijkt dat hij een basaalcelcarcinoom heeft, en de wond was eigenlijk een uiting van zijn ooglidkanker.
Een groter wordende, gekleurde laesie op het ooglid
Een donkere of verkleurde plek op het ooglid, zoals een moedervlek of bruine vlek die groeit of van kleur verandert, kan een teken zijn van melanoom, een agressievere vorm van huidkanker. Deze laesie kan een onregelmatige vorm aannemen, en groeit vaak langzaam maar gestaag. Kleurveranderingen, groei en veranderingen in de textuur van de laesie zijn tekenen dat er mogelijk sprake is van een kwaadaardig proces.- Sara, een 53-jarige vrouw met een lichte huid, merkt een donkere, bruine vlek op haar onderste ooglid op. De vlek lijkt in de loop van enkele maanden groter en onregelmatiger van vorm te worden. Haar dermatoloog merkt op dat deze kenmerken wijzen op melanoom, en een biopsie bevestigt dat ze ooglidkanker heeft.
Onderzoek en diagnose
Het proces van onderzoek en diagnose van ooglidkanker vraagt om zorgvuldige observatie, gespecialiseerde beeldvorming en soms invasieve testen om zekerheid te verkrijgen. Deze vorm van huidkanker ontwikkelt zich vaak in een kwetsbare en moeilijk waarneembare zone, wat het belangrijk maakt om zorgvuldig elke verandering te beoordelen. Laten we het stappenplan van onderzoek en diagnose doorlopen, van de eerste medische evaluatie tot geavanceerde technieken voor een volledige beoordeling.De eerste observatie: een kritische blik en een gesprek met de patiënt
Het diagnoseproces begint meestal met een bezoek aan de huisarts of dermatoloog, vaak na maanden van subtiele symptomen die niet genezen. Tijdens dit eerste consult worden alle veranderingen in het ooglid nauwkeurig besproken. De arts vraagt hoe lang de symptomen al aanwezig zijn, of er pijn of zwelling is en of er veranderingen zijn in kleur, grootte of textuur. Ook de persoonlijke en familiegeschiedenis van huidkanker speelt een belangrijke rol, vooral bij mensen met een lichte huid of een verhoogde blootstelling aan de zon.
- Bij Karen, die al enige tijd een verdikking op haar ooglid heeft, vraagt de arts naar eerdere huidaandoeningen en of ze zich regelmatig insmeert tegen de zon. Dit gesprek helpt om in te schatten of verdere onderzoeken nodig zijn.
Fysiek onderzoek: een gedetailleerde inspectie van het ooglid
Na het vraaggesprek volgt een fysiek onderzoek. Hierbij inspecteert de arts het ooglid nauwkeurig, vaak met behulp van een loep of dermatoscoop, een speciaal instrument waarmee de huid in detail kan worden bekeken. Hiermee kan de arts zien of er onregelmatigheden, verdikkingen, kleurveranderingen of korstjes aanwezig zijn die mogelijk op een vorm van huidkanker wijzen. Voor beginnende kankers, zoals basaalcelcarcinoom, kunnen afwijkingen soms alleen met deze vergroting zichtbaar zijn.
- Bij Sophie merkt de arts op dat het plekje op haar ooglid er anders uitziet dan een typische infectie, met onregelmatige randen en een korsterige structuur. Dit suggereert dat een verder onderzoek noodzakelijk is.
Biopsie: weefselonderzoek voor zekerheid
Als de arts vermoedt dat de verandering in het ooglid mogelijk kwaadaardig is, kan een biopsie worden uitgevoerd. Bij deze procedure wordt een klein stukje weefsel verwijderd van de verdikte of afwijkende plek op het ooglid en in het laboratorium onderzocht op kankercellen. De patholoog onderzoekt het weefsel onder de microscoop om te bevestigen of er sprake is van kwaadaardige groei. Een biopsie biedt de meest betrouwbare informatie en wordt vaak gezien als de gouden standaard voor de diagnose van ooglidkanker.
- Bij Michael, die een korstje op zijn ooglid heeft dat niet geneest, wordt een klein stukje weefsel verwijderd. De uitslag bevestigt dat er sprake is van een basaalcelcarcinoom, een veelvoorkomende vorm van ooglidkanker.
Beeldvormende technieken: zicht op de diepte en verspreiding van de tumor
Bij meer geavanceerde of verdacht grote tumoren kan beeldvorming zoals een MRI- of CT-scan noodzakelijk zijn om de omvang en verspreiding van de kanker te beoordelen. Deze technieken geven een gedetailleerd beeld van de oogleden en de omliggende structuren, en kunnen helpen om te bepalen of de tumor zich heeft verspreid naar omliggende weefsels of zelfs naar de oogkas. Dit is vooral belangrijk bij agressievere kankersoorten zoals melanoom of sebaceus carcinoom.
- Bij Peter, die een groeiende knobbel op zijn ooglid heeft, wordt een MRI-scan uitgevoerd om te controleren of de tumor zich heeft uitgebreid tot de oogkas. De scan helpt de artsen om een preciezer behandelplan op te stellen.
Lymfeklieronderzoek: detectie van mogelijke verspreiding
Omdat sommige vormen van ooglidkanker, zoals melanoom en squameuscelcarcinoom, de neiging hebben om zich via het lymfesysteem te verspreiden, kunnen de nabijgelegen lymfeklieren in de hals of kaak worden gecontroleerd op vergroting. Bij twijfel kan een lymfeklierbiopsie worden uitgevoerd, waarbij cellen uit de lymfeklier worden onderzocht om te zien of er sprake is van uitzaaiingen. Dit geeft inzicht in de mate van verspreiding van de kanker en helpt bij het bepalen van de meest geschikte behandeling.
- Bij Sara, die een donkere, vergrote plek op haar ooglid heeft, onderzoekt de arts ook de lymfeklieren in haar hals. Dit is vooral van belang omdat het melanoom een groter risico heeft op uitzaaiing via het lymfestelsel.
Totale diagnose en opstellen van een behandelplan
Zodra alle resultaten binnen zijn, kan de arts een volledige diagnose stellen en een behandelplan opstellen dat specifiek gericht is op het type ooglidkanker en de mate van verspreiding. In veel gevallen wordt gekozen voor een chirurgische verwijdering van de tumor, maar bij geavanceerde gevallen kunnen aanvullende behandelingen zoals bestraling of chemotherapie worden overwogen. De diagnose en het behandelplan worden vaak besproken met een multidisciplinair team van specialisten, inclusief oogartsen, dermatologen en oncologen, om een optimale aanpak te waarborgen.
- Voor Mark, die ooglidkanker heeft, wordt na de diagnose een chirurgische ingreep aanbevolen om de tumor volledig te verwijderen. Zijn artsen overleggen ook over het gebruik van reconstructieve chirurgie om de functie en het uiterlijk van het ooglid te herstellen na de verwijdering.
Differentiaaldiagnose
Uitgesloten moet worden dat er sprake is van een andere (goedaardige of kwaadaardige) aandoening, zoals:
- actinische keratose (zonnescherm van de huid);
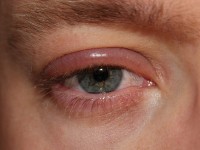 Blefaritis / Bron: Clubtable, Wikimedia Commons (Publiek domein)
Blefaritis / Bron: Clubtable, Wikimedia Commons (Publiek domein) - blefaritis (ontsteking van de ooglidranden);
- chalazion (een pijnloos klein knobbeltje, bultje of zwelling aan de binnenkant of binnenzijde van het bovenste of onderste ooglid, wat meestal wordt veroorzaakt doordat een talgklier in het ooglid verstopt raakt);
- cyste (een met vocht gevulde holte);
- nasofaryngeaal angiofibroom (goedaardig bloedvatgezwel van de neus en de keel);
- lymfoom (een vorm van kanker uitgaande van de lymfocyten);
- moedervlek;
- molluscum contagiosum (waterwratjes);
- ouderdomswrat;
- psoriasis (chronische huidaandoening);
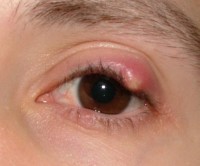 Chalazion op het ooglid / Bron: Kotek1986, Wikimedia Commons (CC BY-SA-3.0)
Chalazion op het ooglid / Bron: Kotek1986, Wikimedia Commons (CC BY-SA-3.0) - squameus papilloom (een wrat die gekenmerkt wordt door een onregelmatig oppervlak, een vingervormig uitstulpsel of een vlakke laesie, gelobd met een centraal bloedvaatje)
- wrat;
- xanthelasma (onschuldige huidaandoening, waarbij zich duidelijk herkenbare gele, fluweelachtige papels en vlakke plaques voordoen op beide oogleden, zowel op de onderoogleden als bovenoogleden);
- ziekte van Bowen (een langzaam groeiend voorstadium van het plaveiselcelcarcinoom).
Behandeling van kanker aan het ooglid
Chirurgische ingreep
Een chirurgische ingreep is nodig om de tumor en een deel van het omringende gezonde weefsel te verwijderen. Oogchirurgie wordt meestal uitgevoerd door een oogarts. Verschillende soorten chirurgische procedures worden gebruikt, afhankelijk van de grootte en de locatie van de tumor. Een uitgebreide operatie kan leiden tot littekenvorming, misvorming van het ooglid of andere problemen aan het oog. De behandelend arts zal je voor de operatie informeren over de mogelijke bijwerkingen van de operatie. De tumor en een klein deel van de omringende gezonde huid kan weggesneden worden. Cryochirurgie, ook wel cryotherapie of cryoablation genoemd, is en andere behandelmethode die toegepast kan worden. Cryochirurgie maakt gebruik van vloeibare stikstof om de afwijkende delen te bevriezen en te doden.Reconstructieve chirurgie
Veel patiënten met kanker aan het ooglid hebben reconstructieve chirurgie nodig. Reconstructieve chirurgie verschilt van cosmetische chirurgie doordat het uitgevoerd wordt om de oogfunctie te verbeteren, hoewel het ook kan worden gedaan om een normaal uiterlijk te benaderen. Vaak moeten meerdere operaties worden uitgevoerd, verspreid over een langere periode. Cosmetische chirurgie wordt uitgevoerd op normale structuren ten behoeve van het uiterlijk. Een chirurg kan huidtransplantaten gebruiken om het ooglid volledig te reconstrueren en patiënten een normaal uiterlijk te geven.Verwijdering van het oog
In zeldzame gevallen is het medisch noodzakelijk om een oog te verwijderen. Vanwege dit verlies van gezichtsvermogen, kan een persoon met een oog moeite met dieptezicht hebben. Veel mensen maken zich zorgen over hoe ze eruit zullen zien wanneer een oog bij hen verwijderd wordt. Cosmetische chirurgie levert meestal goede cosmetische resultaten op. Je krijgt een prothese (kunstmatige oog). De prothese ziet er bijna hetzelfde uit als je natuurlijke oog. Zo zal het kunstmatige oog meebewegen met het andere oog, ofschoon het niet zo veel beweegt als een natuurlijk oog. Maar dit valt nauwelijks op. Radiotherapie (bestraling) / Bron: Adriaticfoto/Shutterstock.com
Radiotherapie (bestraling) / Bron: Adriaticfoto/Shutterstock.comOverige
Af en toe is radiotherapie en/of chemotherapie nodig. Radiotherapie kan worden gebruikt bij en tumor die is moeilijk is te behandelen met chirurgie. Meerdere behandelingen kunnen nodig zijnBij een relatief kleine tumor, kan behandeling met topische crème (aangebracht op het ooglid) voldoende zijn.
Praktische tips en zelfzorgmaatregelen voor het omgaan met ooglidkanker
Ooglidkanker kan een heftige diagnose zijn, maar met de juiste aanpak en slimme zelfzorg kun je jezelf ondersteunen tijdens je behandeling. Hier zijn enkele concrete tips en innovatieve ideeën om je welzijn te bevorderen terwijl je de strijd aangaat.Bescherm je ogen tegen de zon
UV-straling kan de huid verder belasten, wat je absoluut wilt voorkomen. Draag daarom een zonnebril met UV400-bescherming, zelfs op bewolkte dagen. Kies bij voorkeur een model dat ook de zijkanten van je ogen afdekt. Een brede hoed kan extra schaduw geven en maakt het plaatje meteen fashionable.👉 Tip: Kijk eens naar brillen met polariserende glazen; die verminderen schittering en zijn ideaal als je gevoelige ogen hebt.
Hydrateer en verzorg de huid rondom je ogen
De huid rond je ogen is kwetsbaar en heeft extra liefde nodig. Kies een parfumvrije, hypoallergene crème die geschikt is voor de gevoelige huid. Ingrediënten zoals aloë vera of niacinamide kunnen kalmerend werken.👉 Innovatief: Overweeg een speciaal hydraterend oogmasker in gelvorm dat je in de koelkast bewaart voor een verkoelend effect. Dit kan ook helpen bij zwellingen.
Eet slim voor een gezonde huid
Een voedzaam dieet is een echte krachtpatser in je herstel. Denk aan voedingsmiddelen rijk aan antioxidanten, zoals bosbessen, spinazie en walnoten. Omega-3 vetzuren, te vinden in vette vis zoals zalm, kunnen helpen bij ontstekingsremming. Vergeet de hydratatie niet: water, groene thee en kokoswater zijn je beste vrienden.👉 Minder bekend: Overweeg collageensupplementen. Deze kunnen bijdragen aan de elasticiteit en regeneratie van de huid.
Verminder spanning op je ogen
Als je veel op schermen kijkt, neem dan regelmatig pauzes. De 20-20-20-regel is simpel: kijk elke 20 minuten 20 seconden naar iets op 20 meter afstand. Pas ook de helderheid van je scherm aan om te voorkomen dat je je ogen overbelast.👉 Probeer een blauwlichtfilter voor je laptop of telefoon; dat kan net wat rust geven.
Let op je slaaphouding
Een goede nachtrust is essentieel voor je lichaam om te herstellen. Probeer op je rug te slapen met je hoofd iets hoger, bijvoorbeeld met een extra kussen. Dit helpt om zwelling rond je ogen te verminderen.👉 Innovatief: Gebruik een speciaal ergonomisch kussen dat druk op je gezicht voorkomt en je nek ondersteunt.
 Bewegen is gezond! / Bron: Istock.com/monkeybusinessimages
Bewegen is gezond! / Bron: Istock.com/monkeybusinessimagesBlijf in beweging (zonder de fysieke inspanning)
Beweging stimuleert de bloedsomloop, wat helpt bij genezing. Lange wandelingen in de frisse lucht doen wonderen. Heb je niet veel energie? Zelfs een kort blokje om kan al een boost geven.👉 Probeer een klein stressballetje of handtrainer te gebruiken; dit houdt je bloedcirculatie actief, zelfs als je op de bank ligt.
Voorkom infecties
Houd de huid rond je ogen schoon, maar wees superzacht. Gebruik lauwwarm water en een milde reiniger zonder alcohol. Vermijd make-up, zeker op het aangetaste gebied, en vervang oude make-upkwasten als je die toch wilt gebruiken. 👉 Extra tip: Maak een afspraak met een opticien voor advies over reiniging van je bril of contactlenzen; bacteriën kunnen daar blijven hangen.Creëer een frisse en schone leefomgeving
Zorg ervoor dat je huisstofvrij is, vooral in ruimtes waar je veel tijd doorbrengt. Een luchtreiniger kan helpen om de luchtkwaliteit te verbeteren.👉 Innovatief: Kijk naar modellen met een HEPA-filter. Deze verwijderen zelfs de kleinste deeltjes en allergenen.
Verwen jezelf met comfortproducten
Je hoeft niet de hele tijd te denken aan ziekte en herstel. Trakteer jezelf op kleine luxes die je leven makkelijker maken. Een zijden oogmasker kan heerlijk zijn om je ogen te laten rusten. Een extra zachte kussenhoes vermindert wrijving en voelt prettig aan. 👉 Probeer een aromatherapie-verdamper met lavendel of kamille om je te ontspannen, vooral voor het slapengaan.Communiceer open met je zorgteam
Geen enkele tip kan het belang van goede communicatie met je artsen overtreffen. Stel vragen, deel je zorgen en wees niet bang om om een tweede mening te vragen als dat nodig voelt.👉 Schrijf je vragen vooraf op, zodat je niets vergeet tijdens je afspraken.
Prognose van ooglidkanker: Wat kun je verwachten?
De prognose van ooglidkanker hangt sterk af van verschillende factoren, zoals het type kanker, hoe vroeg het ontdekt wordt, en de behandeling die je ondergaat. Maar laat één ding helder zijn: ooglidkanker hoeft lang niet altijd een somber verhaal te zijn. Met de juiste aanpak zijn de vooruitzichten vaak hoopvoller dan je misschien denkt.Tijd is je grootste bondgenoot
Bij ooglidkanker geldt: hoe sneller het wordt opgespoord, hoe beter de kansen. Veel gevallen worden in een vroeg stadium ontdekt, omdat veranderingen aan het ooglid vaak zichtbaar zijn. Een kleine knobbeltje, een wondje dat niet geneest of een verkleuring die je niet vertrouwt, zijn vaak redenen om naar de huisarts te gaan. En dat is maar goed ook!👉 Bij vroege detectie zijn de behandelmethoden meestal minder ingrijpend en is de kans op volledig herstel groot.
Soorten ooglidkanker en wat dat betekent
Niet alle ooglidkanker is hetzelfde, en dat speelt een grote rol in de prognose. Het meest voorkomende type, het basaalcelcarcinoom, groeit traag en zaait bijna nooit uit. De vooruitzichten hier zijn dus erg goed. Plaveiselcelcarcinoom of melanoom zijn zeldzamer en kunnen agressiever zijn, maar zelfs dan is er vaak veel mogelijk dankzij nieuwe behandelingen en technieken.👉 Tip: Vraag je arts om details over jouw specifieke type, zodat je precies weet waar je staat.
Behandeling: De sleutel tot herstel
De meeste behandelingen voor ooglidkanker zijn gericht op het verwijderen van de tumor. Dat kan chirurgisch, soms in combinatie met bestraling. Tegenwoordig zijn technieken zoals Mohs-chirurgie heel precies, zodat alleen het aangedane weefsel wordt verwijderd en je ooglid zoveel mogelijk gespaard blijft.👉 Innovatief: Sommige centra bieden reconstructieve chirurgie aan, waardoor je na de behandeling niet alleen gezond, maar ook tevreden naar jezelf in de spiegel kunt kijken.
Levensverwachting en herstel
Bij de meeste mensen met ooglidkanker is de levensverwachting na een succesvolle behandeling uitstekend. Basaalcelcarcinomen hebben een bijna perfecte genezingskans. Bij plaveiselcelcarcinomen en melanomen is de prognose afhankelijk van hoe ver de kanker gevorderd is, maar ook hier maken vroege detectie en moderne therapieën een wereld van verschil.Kans op terugkeer: Waar moet je op letten?
Ooglidkanker kan soms terugkomen, vooral als niet alle kankercellen tijdens de eerste behandeling zijn verwijderd. Daarom is regelmatige controle na je behandeling cruciaal. Let zelf ook goed op je huid en ogen en meld nieuwe symptomen meteen aan je arts.👉 Bonus: Met een gezonde levensstijl, inclusief bescherming tegen de zon, kun je het risico op herhaling verkleinen.
Persoonlijke groei na herstel
Veel mensen die ooglidkanker hebben overwonnen, ervaren een nieuwe waardering voor het leven. Ze leren hun gezondheid voorop te stellen, genieten meer van kleine dingen en voelen zich sterker dan ooit. Het is niet alleen een medische strijd, maar ook een emotionele reis die je soms meer kracht geeft dan je ooit had verwacht.Complicaties
Soms zaait de kanker uit naar andere lichaamsdelen.Preventie
Het risico op ooglidkanker kun je verminderen, door maatregelen te treffen om de oogleden te beschermen tegen blootstelling aan schadelijke UV-straling.Lees verder
© 2016 - 2025 Tartuffel, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Hangend ooglid (Ptosis)Ptosis, ook wel hangend ooglid genoemd is een aandoening die vaak in verwarring wordt gebracht met vermoeidheid. Lees hi…
Hangend ooglid (Ptosis)Ptosis, ook wel hangend ooglid genoemd is een aandoening die vaak in verwarring wordt gebracht met vermoeidheid. Lees hi…
 Ooglidkanker: Soorten en behandeling van kanker in ooglidOoglidkanker duidt op kanker op of in het ooglid. De meeste ooglidkankers zijn vormen van huidkanker. Vier bekende soort…
Ooglidkanker: Soorten en behandeling van kanker in ooglidOoglidkanker duidt op kanker op of in het ooglid. De meeste ooglidkankers zijn vormen van huidkanker. Vier bekende soort…
 Oogaandoening: Zwelling van het ooglid (Chalazion)Een chalazion komt vaak voor. Veel mensen hebben wel eens een keer gehad. Lees hieronder wat je er aan zou kunnen doen.
Oogaandoening: Zwelling van het ooglid (Chalazion)Een chalazion komt vaak voor. Veel mensen hebben wel eens een keer gehad. Lees hieronder wat je er aan zou kunnen doen.
 Temporomandibulaire dysfunctie (TMD): oorzaak en behandelingTemporomandibulaire dysfunctie (TMD) is een verzamelnaam voor een groep van stoornissen aan het bewegingsapparaat van he…
Temporomandibulaire dysfunctie (TMD): oorzaak en behandelingTemporomandibulaire dysfunctie (TMD) is een verzamelnaam voor een groep van stoornissen aan het bewegingsapparaat van he…
 Hyponatriëmie: Laag natriumgehalte in het bloedHyponatriëmie is de medische term voor een aandoening waarbij de hoeveelheid natrium (zout) in het bloed lager is dan no…
Hyponatriëmie: Laag natriumgehalte in het bloedHyponatriëmie is de medische term voor een aandoening waarbij de hoeveelheid natrium (zout) in het bloed lager is dan no…
Gerelateerde artikelen
Kanker: de eerste symptomenHet is erg belangrijk dat kanker in een vroeg stadium wordt ontdekt. De overlevingskansen zijn immers veel groter als de…
Bronnen en referenties
- http://www.thomaseye.com/eyelid-cancer-atlanta.htm
- http://www.kanker.be/alles-over-kanker/jongeren-en-kanker/kankers/types-van-kanker
- http://www.cancer.net/cancer-types/eyelid-cancer/overview
- http://www.cancer.net/cancer-types/eyelid-cancer/risk-factors
- http://www.cancer.net/cancer-types/eyelid-cancer/symptoms-and-signs
- http://www.cancer.net/cancer-types/eyelid-cancer/treatment-options
- https://nl.m.wikipedia.org/wiki/Klieren_van_Meibom
- https://www.kanker.nl/bibliotheek/talgkliercarcinoom/wat-is/9453-talgkliercarcinoom
- http://www.huidkankerdag.nl/nieuws/vroege-opsporing-en-behandeling-huidkanker-cruciaal-voor-kans-op-genezing/
- http://emedicine.medscape.com/article/276624-differential-diagnoses#showall
- Martin Sulman. Mens & Gezondheid. https://mens-en-gezondheid.nl/ (ingezien op 1-11-2024 en 9-1-2025)
- Afbeelding bron 1: Publiek domein, Wikimedia Commons (PD)
- Afbeelding bron 2: Clker Free Vector Images, Pixabay
- Afbeelding bron 3: Istock.com/LiudmylaSupynska
- Afbeelding bron 4: BlackNL, Wikimedia Commons (Publiek domein)
- Afbeelding bron 5: Clubtable, Wikimedia Commons (Publiek domein)
- Afbeelding bron 6: Kotek1986, Wikimedia Commons (CC BY-SA-3.0)
- Afbeelding bron 7: Adriaticfoto/Shutterstock.com
- Afbeelding bron 8: Istock.com/monkeybusinessimages
Tartuffel (2.971 artikelen)
Laatste update: 09-01-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 19
Laatste update: 09-01-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 19
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.