Poliepen: Oorzaken, soorten en symptomen van poliepvorming
 Een poliep is een abnormale weefselgroei die uit een slijmvlies steekt. Als een poliep aan het oppervlak vasthangt met een smalle, langwerpige stengel of steeltje, spreken we van een gesteelde poliep. Anderzijds zijn er ook sessiele poliepen; deze zijn plat en groeien direct uit het omliggende weefsel. Poliepen komen vaak voor in onder andere de dikke darm, de maag, de neus en het oor. Sommige poliepen zijn goedaardig, terwijl anderen kwaadaardig kunnen worden. Niet alle poliepen ontaarden in kanker, hoewel de kans op ontaarding toeneemt als de poliep zich op een bepaalde locatie bevindt of al lange tijd aanwezig is. De oorzaak van de poliepvorming kan ook een risicofactor zijn voor de ontwikkeling van kanker. Hoewel niet alle poliepenvorming te voorkomen is, kan een gezonde levensstijl soms het risico op het ontwikkelen van bepaalde poliepen verminderen.
Een poliep is een abnormale weefselgroei die uit een slijmvlies steekt. Als een poliep aan het oppervlak vasthangt met een smalle, langwerpige stengel of steeltje, spreken we van een gesteelde poliep. Anderzijds zijn er ook sessiele poliepen; deze zijn plat en groeien direct uit het omliggende weefsel. Poliepen komen vaak voor in onder andere de dikke darm, de maag, de neus en het oor. Sommige poliepen zijn goedaardig, terwijl anderen kwaadaardig kunnen worden. Niet alle poliepen ontaarden in kanker, hoewel de kans op ontaarding toeneemt als de poliep zich op een bepaalde locatie bevindt of al lange tijd aanwezig is. De oorzaak van de poliepvorming kan ook een risicofactor zijn voor de ontwikkeling van kanker. Hoewel niet alle poliepenvorming te voorkomen is, kan een gezonde levensstijl soms het risico op het ontwikkelen van bepaalde poliepen verminderen.
- Anatomie van een poliep
- Epidemiologie
- Mechanisme van poliepvorming
- Oorzaken van poliepvorming
- Baarmoederhalspoliepen
- Baarmoederpoliepen (endometriumpoliepen)
- Blaaspoliepen
- Neuspoliepen
- Oorpoliepen
- Risicofactoren
- Risicogroepen
- Geassocieerde symptomen
- Alarmsymptomen
- Diagnose en onderzoeken
- Diagnostische tabel voor poliepen
- Behandeling
- Prognose van poliepen
- Complicaties
- Preventie en behandeling van poliepen
- Praktische tips voor het leven met / omgaan met poliepen
- Zorg voor regelmatige medische controles
- Volg je voorgeschreven behandeling zorgvuldig op
- Zorg voor een gezond voedingspatroon
- Beperk risicofactoren zoals roken en alcoholgebruik
- Let op symptomen en veranderingen in je gezondheid
- Gebruik hulpmiddelen voor ademhaling bij neuspoliepen
- Volg een geschikte lichamelijke activiteit
- Begrijp de mogelijke complicaties van poliepen
- Versterk je emotionele welzijn
- Zorg voor een gezonde hydratatie
- Houd je omgeving schoon en stofvrij
- Misvattingen rond poliepen
- Poliepen zijn altijd kankergezwellen
- Poliepen ontstaan alleen door een slechte voeding
- Poliepen veroorzaken altijd symptomen
- Alle poliepen moeten meteen worden verwijderd
- Poliepen kunnen niet worden voorkomen
- Poliepen in de neus hebben altijd een infectie als oorzaak
Anatomie van een poliep
Een poliep is een abnormale groeivorm die zich meestal ontwikkelt op het oppervlak van een slijmvlies in het lichaam. Poliepen kunnen voorkomen in verschillende organen, waaronder de dikke darm, de maag, de baarmoeder, de longen en de neus. De structuur van een poliep varieert afhankelijk van de locatie en het type weefsel waaruit het bestaat. Over het algemeen bestaat een poliep uit een steel (pediculus) en een hoofd (kop), die met het slijmvlies van het aangetaste orgaan verbonden zijn.Morfologie en classificatie
Poliepen worden meestal geclassificeerd op basis van hun vorm en het type weefsel waarvan ze zijn gemaakt. De meest voorkomende classificatie omvat de volgende typen:
- Serrated poliepen: Gevonden in de dikke darm, deze poliepen hebben een gekartelde of zaagtandachtige rand.
- Adenomateuze poliepen: Deze poliepen kunnen kwaadaardig worden en zijn vooral zorgwekkend vanwege hun potentieel om te evolueren naar darmkanker.
- Hyperplastische poliepen: Vaak goedaardig, maar in sommige gevallen kunnen ze ook worden geassocieerd met een verhoogd risico op kanker.
Locaties van poliepen
Poliepen kunnen zich op verschillende slijmvliezen ontwikkelen. De meest voorkomende gebieden zijn:
- Dikke darm: De meest onderzochte en onderzochte locatie, waar poliepen een verhoogd risico op kanker kunnen betekenen.
- Maag: Poliepen in de maag kunnen goedaardig of kwaadaardig zijn, en worden vaak geassocieerd met gastritis of een infectie met Helicobacter pylori.
- Baarmoeder: Poliepen in de baarmoeder kunnen leiden tot onregelmatige bloedingen en worden vaak gevonden tijdens onderzoeken naar onvruchtbaarheid.
Epidemiologie
De prevalentie van poliepen varieert afhankelijk van het type poliep en de bevolkingsgroep. Poliepen komen vaker voor naarmate de leeftijd toeneemt en kunnen in verschillende populaties met verschillende risicofactoren worden aangetroffen.Prevalentie van poliepen in de dikke darm
In de westerse wereld worden poliepen in de dikke darm vaak gediagnosticeerd, vooral bij mensen boven de 50 jaar. Het wordt geschat dat ongeveer 30% van de mensen boven de 50 jaar poliepen in hun dikke darm heeft, hoewel de meerderheid van deze poliepen goedaardig is.
Leeftijdsgebonden incidentie
De incidentie van poliepen neemt toe met de leeftijd, met een hogere prevalentie in de groep ouderen, vooral bij mensen boven de 60 jaar. Dit wordt vaak gekoppeld aan de ophoping van genetische mutaties en omgevingsfactoren die bijdragen aan de ontwikkeling van poliepen.
Mechanisme van poliepvorming
De vorming van poliepen wordt beïnvloed door een combinatie van genetische en omgevingsfactoren. De meeste poliepen ontstaan wanneer normale cellen in het slijmvlies van een orgaan zich abnormaal beginnen te delen en groeien. Dit proces kan worden beïnvloed door genetische mutaties, ontstekingen, en andere risicofactoren.Genetische oorzaken
Genetische mutaties zijn een belangrijke factor in de ontwikkeling van poliepen, vooral bij erfelijke aandoeningen zoals familiaire adenomateuze polyposis (FAP) en Lynch-syndroom. Deze genetische aandoeningen verhogen het risico op het ontwikkelen van meerdere poliepen en kunnen leiden tot kanker.
Omgevingsfactoren
Omgevingsfactoren zoals voeding, alcoholgebruik en roken kunnen ook bijdragen aan de ontwikkeling van poliepen. Een voedignspatroon rijk aan vetten en arm aan vezels kan bijvoorbeeld het risico op darmpoliepen verhogen.
Oorzaken van poliepvorming
De oorzaken van poliepen verschillen per locatie. Enkele bekende oorzaken zijn:- een chronische maagontsteking
- een cyste (abnormaal gevormde zakvormige holte in het lichaam)
- een genmutatie (verandering in een gen) van coloncellen (cellen van de dikke darm)
- een ontsteking
- een tumor
- een vreemd voorwerp
- overtollig oestrogeen
- zeldzame erfelijke aandoeningen zoals:
- familiale adenomateuze polyposis
- het Gardner-syndroom (poliepen in de darm en gezwellen op huid en bot)
- het Lynch-syndroom
- het Peutz-Jeghers-syndroom (aandoening met symptomen aan de dunne darm en huid)
- juveniele polyposis
Niet altijd is de arts in staat om de oorzaak van de poliepvorming te achterhalen.
Poliepen groeien door snel delende cellen; dit geldt ook voor kankercellen. Daarom kunnen poliepen soms ontaarden in kanker, hoewel de meeste poliepen goedaardig blijven.
Baarmoederhalspoliepen
RisicofactorenDe baarmoederhals is de plaats waar de baarmoeder zich hecht aan de vagina. Een baarmoederhalspoliep is een veelvoorkomende goedaardige poliep of tumor op het oppervlak van het baarmoederhalskanaal. Vrouwen ouder dan twintig jaar en premenopauzale vrouwen hebben een verhoogd risico op het ontwikkelen van baarmoederhalspoliepen.
Symptomen
Baarmoederhalspoliepen kunnen onregelmatige menstruatiebloedingen, zwaardere menstruaties, bloedingen tijdens het vrijen, meer pijn, of een abnormale vaginale afscheiding veroorzaken. Veel vrouwen zijn echter asymptomatisch, waardoor behandeling mogelijk niet nodig is. Via een uitstrijkje kan de arts controleren op de aanwezigheid van poliepen in de vagina of baarmoederhals. Medicijnen kunnen de poliepen verkleinen.
Diagnose en behandeling
Als de poliepen symptomen veroorzaken of verschijnen na de menopauze, is behandeling noodzakelijk. Medicijnen kunnen de symptomen verlichten, maar alleen een operatie, zoals een polypectomie, kan de poliepen definitief verwijderen.
Baarmoederpoliepen (endometriumpoliepen)
 Het gebruik van bepaalde medicijnen vormt een risicofactor voor baarmoederpoliepen / Bron: Stevepb, Pixabay
Het gebruik van bepaalde medicijnen vormt een risicofactor voor baarmoederpoliepen / Bron: Stevepb, PixabayVrouwen ouder dan veertig jaar en vrouwen met kinderen hebben vaker baarmoederpoliepen. Obesitas (zwaarlijvigheid), hypertensie (hoge bloeddruk) en het gebruik van het medicijn tamoxifen (gebruik voor borstkanker) zijn andere risicofactoren voor poliepvorming in de baarmoeder.
Symptomen
Baarmoederpoliepen groeien meestal in het slijmvlies van de baarmoeder. Ze kunnen bevestigd zijn met een dunne steel (gesteelde poliepen) of vanuit een brede basis groeien (sessiele poliepen). De grootte varieert van een sesamzaadje tot een golfbal. Ze zijn meestal goedaardig, maar kunnen de menstruatie veranderen of verergeren (menorragie) en kunnen het moeilijk maken om zwanger te raken (vrouwelijke onvruchtbaarheid). Ook abnormaal vaginaal bloedverlies kan optreden.
Diagnose en onderzoeken
De arts verzamelt de medische geschiedenis en noteert de aanwezige symptomen. Hij voert een lichamelijk onderzoek uit en kan een stukje weefsel verwijderen voor verder onderzoek (endometriumbiopsie).
Behandeling
Een vrouw zonder symptomen heeft mogelijk geen behandeling nodig. Vrouwen met symptomen of poliepen die na de menopauze verschijnen, hebben behandeling nodig. Medicijnen kunnen de symptomen verlichten, maar een operatie zoals een polypectomie is nodig om de poliepen te verwijderen.
Blaaspoliepen
RisicofactorenRokers hebben een verhoogd risico op blaaspoliepen. Ook patiënten met schistosomiasis (een worminfectie) en chronische cystitis (blaasontsteking) worden vaker getroffen.
Symptomen
Te kennen symptomen van blaaspoliepen zijn bloed in de urine, pijn bij het plassen en frequente urinelozing. Het risico op het ontwikkelen van blaaskanker is verhoogd bij aanwezigheid van blaaspoliepen.
Diagnose en behandeling
Poliepen in de blaas kunnen ontdekt worden met een blaascystoscopie. Behandeling bestaat meestal uit het verwijderen van de poliepen door middel van een cystoscopie en aanvullend onderzoek naar mogelijke aanwezigheid van kanker.
Neuspoliepen
RisicofactorenAllergieën en chronische sinusitis verhogen het risico op neuspoliepen. Ze kunnen ontstaan door allergieën, astma, cystische fibrose (CF) en infecties.
Symptomen
Neuspoliepen kunnen symptomen zoals een verstopte neus, verminderde geurzin, aanhoudende sinusinfecties en een loopneus veroorzaken.
Diagnose en behandeling
Diagnose gebeurt meestal door een neusonderzoek of endoscopie. Behandeling kan bestaan uit medicatie zoals corticosteroïden om ontsteking te verminderen, of een operatie om de poliepen te verwijderen.
Oorpoliepen
RisicofactorenOorpoliepen komen zelden voor, maar kunnen optreden bij chronische oorinfecties.
Symptomen
Symptomen van oorpoliepen kunnen een afname van gehoor, pijn in het oor en afscheiding uit het oor omvatten.
Diagnose en behandeling
Diagnose wordt gesteld door een otoscopie. Behandeling bestaat vaak uit het verwijderen van de poliep en behandelen van de onderliggende oorzaak.
Risicofactoren
Poliepen kunnen worden beïnvloed door verschillende risicofactoren die de kans op hun ontwikkeling verhogen. Sommige van deze factoren zijn genetisch, terwijl andere gerelateerd zijn aan levensstijl of omgevingsfactoren.Genetische risicofactoren
Familiegeschiedenis van poliepen of darmkanker verhoogt het risico op het ontwikkelen van poliepen. Aandoeningen zoals het Lynch-syndroom of familiaire adenomateuze polyposis (FAP) vergroten het risico aanzienlijk op het ontwikkelen van meerdere poliepen en darmkanker.
Levensstijlfactoren
Roken, overmatig alcoholgebruik, en een slecht voedingspatroon zijn allemaal risicofactoren voor de vorming van poliepen, vooral in de dikke darm. Regelmatige lichaamsbeweging kan daarentegen helpen om het risico te verlagen.
Risicogroepen
Er zijn verschillende risicogroepen die een verhoogde kans hebben op het ontwikkelen van poliepen. Deze groepen omvatten personen met een genetische aanleg, evenals mensen met bepaalde levensstijlkenmerken.Ouderen
Ouderen hebben een verhoogd risico op het ontwikkelen van poliepen, vooral in de dikke darm. Dit is deels te wijten aan de accumulatie van genetische mutaties en de veranderingen in de darmmicrobiota die optreden met de leeftijd.
Patiënten met een familiegeschiedenis
Patiënten met een familiegeschiedenis van poliepen of darmkanker moeten regelmatig gecontroleerd worden, aangezien ze een verhoogd risico lopen op het ontwikkelen van poliepen op jongere leeftijd.
Geassocieerde symptomen
Poliepen kunnen variëren in grootte en locatie, en hun symptomen hangen af van waar ze zich bevinden. Kleine poliepen veroorzaken vaak geen symptomen, terwijl grotere poliepen of poliepen in bepaalde organen wel klachten kunnen veroorzaken.Darmpoliepen en bloeden
Poliepen in de dikke darm kunnen soms bloeden, wat zich kan uiten in bloed in de ontlasting. Dit is een veelvoorkomend symptoom bij poliepen, vooral de adenomateuze poliepen.
Onregelmatige menstruatie en poliepen in de baarmoeder
Poliepen in de baarmoeder kunnen leiden tot onregelmatige of hevige menstruaties, wat vaak een reden is voor vrouwen om medische hulp te zoeken.
Alarmsymptomen
Hoewel de meeste poliepen geen symptomen veroorzaken, kunnen ze in sommige gevallen alarmsymptomen vertonen die wijzen op complicaties zoals bloeding of kanker.Bloeding en poliepen
Bloeding is een van de belangrijkste alarmsymptomen van poliepen. Dit kan zich manifesteren als bloed in de ontlasting of abnormale vaginale bloedingen. Bloeding kan wijzen op de aanwezigheid van adenomateuze poliepen die kwaadaardig kunnen worden.
Onverklaarde gewichtsverlies en vermoeidheid
Bij grotere poliepen, vooral die in de dikke darm, kan gewichtsverlies en vermoeidheid optreden als gevolg van chronisch bloedverlies of tumorgroei.
Diagnose en onderzoeken
De diagnose van poliepen begint meestal met een medische voorgeschiedenis en lichamelijk onderzoek, gevolgd door gespecialiseerde onderzoeken. De keuze van het onderzoek hangt af van de locatie van de poliep en de symptomen.Endoscopie en colonoscopie
Een colonoscopie is de gouden standaard voor het opsporen van poliepen in de dikke darm. Deze procedure maakt het mogelijk om de poliepen te visualiseren en, indien nodig, onmiddellijk te verwijderen.
Beeldvorming voor maag- of baarmoederpoliepen
Bij poliepen in de maag of baarmoeder kan beeldvorming zoals een echografie, CT-scan, of endoscopie worden gebruikt om de poliepen te identificeren en hun grootte en locatie te beoordelen.
Diagnostische tabel voor poliepen
Deze tabel biedt een overzicht van mogelijke oorzaken van poliepen, evenals de diagnostische benaderingen die gebruikt kunnen worden om de oorzaak vast te stellen. Het is belangrijk om bij twijfel altijd een arts te raadplegen voor verdere evaluatie en behandeling.| Diagnose / Oorzaak | Symptomen | Diagnostische testen en oorzaken |
|---|---|---|
| Neuspoliepen | Verstopte neus, verminderde reuk, verstopte neusholtes, soms hoofdpijn | Een lichamelijk onderzoek kan de poliepen zichtbaar maken, meestal met behulp van een endoscopie van de neus. Soms wordt een CT-scan uitgevoerd om de omvang van de poliepen en de betrokkenheid van de neusholtes te beoordelen. Neusonderzoeken kunnen helpen bij de diagnose. |
| Darmpoliepen | Bloed in de ontlasting, veranderingen in de stoelgang, buikpijn, soms geen symptomen | Coloscopie is de gouden standaard om darmpoliepen te visualiseren en te verwijderen. Een bloedonderzoek kan helpen bij het detecteren van bloed in de ontlasting, wat kan duiden op poliepen in de darmen. Bij twijfel kan ook een CT-colonografie nuttig zijn. Poliepen kunnen worden getest op kankercellen, vooral als er risico op kanker bestaat. |
| Poliepen in de blaas | Frequent urineren, bloed in de urine, pijn bij het urineren, soms geen symptomen | Cystoscopie kan worden gebruikt om poliepen in de blaas te identificeren. Een urineonderzoek kan bloed in de urine detecteren, en een CT-scan kan worden uitgevoerd om de omvang van de poliepen te beoordelen. Blaasaandoeningen worden vaak onderzocht om de oorzaak te achterhalen. |
| Endometriale poliepen (in de baarmoeder) | Onregelmatige menstruatie, vaginale bloeding tussen de menstruaties, onvruchtbaarheid | Een echografie van de baarmoeder kan helpen bij het visualiseren van endometriale poliepen. In sommige gevallen wordt een hysteroscopie uitgevoerd om de poliepen direct te bekijken en indien nodig te verwijderen. Bloedonderzoek kan helpen bij het evalueren van hormonale niveaus die bijdragen aan de vorming van poliepen. |
| Stembandpoliepen | Heesheid, moeite met spreken, keelgevoel, pijn bij het spreken | Laryngoscopie wordt gebruikt om stembandpoliepen te visualiseren. Een arts kan ook een stemanalyse uitvoeren om de functie van de stembanden te beoordelen. Soms kan een biopsie worden gedaan om te testen op kwaadaardige cellen. Keelaandoeningen kunnen ook bijdragen aan het ontstaan van stembandpoliepen. |
| Poliepen in de galblaas | Meestal geen symptomen, soms buikpijn rechtsboven, misselijkheid | Echografie van de buik kan de aanwezigheid van galblaaspoliepen visualiseren. Indien nodig kan een MRCP (magnetische resonantie cholangiopancreatografie) worden uitgevoerd om gedetailleerde beelden van de galwegen te verkrijgen. In sommige gevallen kan een cholecystectomie worden aanbevolen als de poliepen groter zijn dan 1 cm of als er complicaties zijn. |
| Poliepen in de maag | Maagklachten, misselijkheid, braken, soms geen symptomen | Endoscopie wordt gebruikt om maagpoliepen te visualiseren en eventueel te verwijderen. Bij vermoeden van kwaadaardige poliepen kan een biopsie worden uitgevoerd. Beeldvorming zoals een CT-scan kan ook worden toegepast om de omvang van de poliepen te beoordelen en uit te sluiten of er een maagaandoening aanwezig is. |
Behandeling
De behandeling van poliepen hangt af van hun grootte, locatie en het risico op kanker. De meeste poliepen kunnen veilig worden verwijderd tijdens een endoscopische procedure.Verwijdering van poliepen
De meeste poliepen kunnen via een endoscopische procedure, zoals een colonoscopie, worden verwijderd. Dit vermindert het risico op kanker en vermindert de symptomen van bloeding.
Chirurgische ingreep bij grotere poliepen
In gevallen van grotere poliepen die niet via een endoscopie kunnen worden verwijderd, kan een chirurgische ingreep nodig zijn. Dit kan bijvoorbeeld het verwijderen van een deel van de darm omvatten.
Prognose van poliepen
De prognose van poliepen hangt sterk af van hun locatie, grootte en aard.- Goedaardige poliepen: Veel poliepen blijven goedaardig en veroorzaken geen problemen. Bij vroege opsporing en regelmatige controle kunnen de meeste goedaardige poliepen effectief worden beheerd en kan de kans op complicaties worden verminderd.
- Kwaadaardige poliepen: Poliepen die kwaadaardig worden, kunnen leiden tot ernstige gezondheidsproblemen zoals kanker. Tijdige verwijdering en behandeling zijn cruciaal voor een goede prognose. De vooruitzichten zijn meestal beter als kanker vroeg wordt ontdekt en behandeld.
Complicaties
Poliepen kunnen leiden tot verschillende complicaties, vooral als ze niet worden behandeld:- Chronische pijn: Langdurige ontsteking of irritatie door poliepen kan chronische pijn veroorzaken in het aangetaste gebied.
- Verhoogd risico op kanker: Sommige poliepen, vooral adenomateuze poliepen, kunnen evolueren naar kanker als ze niet worden verwijderd of behandeld.
- Bloeding: Poliepen kunnen bloedingen veroorzaken, vooral als ze zich in de maag, darmen of blaas bevinden.
- Functionele problemen: Afhankelijk van hun locatie kunnen poliepen de normale functie van organen zoals de darm of blaas verstoren, wat leidt tot problemen zoals obstructie of verminderde functionaliteit.
- Psychologische impact: De angst voor kanker of de impact van chronische symptomen kan invloed hebben op de mentale gezondheid van een patiënt.
Preventie en behandeling van poliepen
Het voorkomen van poliepen hangt vaak af van het type en de locatie van de poliep. Het behouden van een gezonde levensstijl, waaronder een gezond voedingspatroon en regelmatige medische controles, kan helpen om het risico te verlagen. Behandelingen variëren van medicatie tot chirurgie, afhankelijk van het type poliep en de ernst van de symptomen. Vroege detectie en behandeling zijn essentieel voor het voorkomen van complicaties en het verbeteren van de prognose.Praktische tips voor het leven met / omgaan met poliepen
Poliepen zijn goedaardige gezwellen die kunnen ontstaan in verschillende delen van het lichaam, zoals de neus, darmen, of de baarmoeder. Hoewel ze vaak geen symptomen veroorzaken, kunnen ze bij groter worden of als ze zich in bepaalde gebieden bevinden problemen veroorzaken. Het omgaan met poliepen vereist zorgvuldige medische opvolging, het aanpassen van gewoonten en mogelijk het nemen van preventieve maatregelen om complicaties te voorkomen. De volgende praktische tips kunnen helpen bij het dagelijks omgaan met poliepen en het ondersteunen van je gezondheid.Zorg voor regelmatige medische controles
Poliepen, vooral als ze geen symptomen veroorzaken, kunnen onopgemerkt blijven. Het is daarom essentieel om regelmatig medische controles te ondergaan, zoals endoscopieën of colonoscopieën, afhankelijk van het type poliep. Deze onderzoeken helpen om poliepen vroegtijdig op te sporen en, indien nodig, te verwijderen voordat ze problemen veroorzaken. Het is belangrijk om de adviezen van je arts over controlebezoeken nauwgezet op te volgen om gezondheidsrisicos te minimaliseren.Volg je voorgeschreven behandeling zorgvuldig op
Afhankelijk van het type poliep dat je hebt, kan je arts een behandelingsplan voorstellen. Dit kan het verwijderen van de poliep inhouden, vooral als deze symptomen veroorzaakt of het risico op kanker verhoogt. Het is belangrijk om je arts nauwkeurig te volgen en de voorgeschreven behandelingen zoals medicatie of chirurgische ingrepen niet uit te stellen. Als je poliepen hebt die geen symptomen vertonen maar een verhoogd risico op complicaties hebben, bespreek dan met je arts of er aanvullende behandelingen nodig zijn.Zorg voor een gezond voedingspatroon
Een evenwichtig voedingspatroon kan bijdragen aan je algehele gezondheid en helpen bij het verminderen van het risico op het ontstaan van nieuwe poliepen. Zorg ervoor dat je dieet rijk is aan vezels, groenten, fruit en antioxidanten. Vezels zijn met name belangrijk voor het behoud van een gezonde spijsvertering en kunnen het risico op darmpoliepen verminderen. Vermijd bewerkte voedingsmiddelen en alcohol, die het risico op de ontwikkeling van poliepen in bijvoorbeeld de darmen kunnen verhogen. Je arts of een diëtist kan je specifieke aanbevelingen doen, afhankelijk van de locatie van de poliepen.Beperk risicofactoren zoals roken en alcoholgebruik
Sommige poliepen, vooral in de darmen of luchtwegen, kunnen worden beïnvloed door risicofactoren zoals roken of overmatig alcoholgebruik. Het is raadzaam om deze risicofactoren te vermijden, omdat ze het risico op het ontwikkelen van poliepen verhogen en de genezing na een behandeling kunnen bemoeilijken. Als je moeite hebt met stoppen met roken of het verminderen van alcoholgebruik, kan een professioneel programma of therapie je helpen om deze gewoonten succesvol aan te pakken.Let op symptomen en veranderingen in je gezondheid
Hoewel veel poliepen geen symptomen veroorzaken, kunnen sommige wel leiden tot ongemak of gezondheidsproblemen. Bijvoorbeeld, darmpoliepen kunnen bloeden of leiden tot veranderingen in de stoelgang, zoals diarree of constipatie. Neuspoliepen kunnen ademhalingsproblemen of een verstopte neus veroorzaken. Houd veranderingen in je gezondheid goed in de gaten en bespreek deze met je arts. Het is belangrijk om snel in te grijpen als je merkt dat je symptomen verergeren of nieuwe klachten ontstaan.Gebruik hulpmiddelen voor ademhaling bij neuspoliepen
Als je poliepen in de neus of bij de sinussen hebt, kunnen ze ademhalingsproblemen veroorzaken. In dat geval kan het nuttig zijn om hulpmiddelen zoals een vernevelaar of zoutoplossing voor de neus te gebruiken om de luchtwegen te bevochtigen en verstoppingen te verminderen. Zorg ervoor dat je regelmatig je neus doorspoelt met een zoutoplossing om slijm en allergenen te verwijderen, wat de symptomen kan verlichten en verdere verstoppingen voorkomt. Overleg met je arts over de beste manieren om je ademhaling te verbeteren en de poliepen te behandelen.Volg een geschikte lichamelijke activiteit
Hoewel poliepen je dagelijks leven niet altijd direct beïnvloeden, kunnen ze soms leiden tot vermoeidheid of ongemak, vooral als ze je ademhaling, spijsvertering of andere lichaamsfuncties verstoren. Het is belangrijk om een actieve levensstijl te behouden om je gezondheid te ondersteunen. Lichte lichaamsbeweging, zoals wandelen of zwemmen, kan helpen je energieniveau te behouden en stress te verminderen. Zorg ervoor dat je activiteiten kiest die niet te belastend zijn voor je lichaam, vooral als je herstellende bent van een poliepenverwijdering of behandeling.Begrijp de mogelijke complicaties van poliepen
Poliepen kunnen in sommige gevallen leiden tot ernstigere gezondheidsproblemen, zoals kanker, vooral als ze zich in risicovolle gebieden bevinden, zoals de dikke darm. Het is belangrijk om je bewust te zijn van de mogelijke complicaties die poliepen kunnen veroorzaken, zoals infecties, bloedingen of de ontwikkeling van kwaadaardige cellen. Als je arts poliepen heeft verwijderd, zal het vaak nodig zijn om periodiek onderzoeken te ondergaan om te controleren op terugkeer of nieuwe poliepen. Volg het aanbevolen controleplan om te zorgen voor tijdige detectie van eventuele complicaties.Versterk je emotionele welzijn
De diagnose poliepen, vooral als ze worden geassocieerd met een verhoogd risico op kanker, kan psychologische stress veroorzaken. Het is belangrijk om je emotionele welzijn serieus te nemen en steun te zoeken wanneer dat nodig is. Dit kan in de vorm van gesprekken met een therapeut, het delen van je gevoelens met vrienden of familie, of deelname aan een ondersteuningsgroep voor mensen met vergelijkbare gezondheidsproblemen. Het omgaan met angst en zorgen over poliepen kan een uitdaging zijn, maar je hoeft het niet alleen te doen.Zorg voor een gezonde hydratatie
Voldoende water drinken is essentieel voor je algehele gezondheid en kan ook bijdragen aan het verminderen van de symptomen van poliepen, vooral als je poliepen in de luchtwegen hebt. Hydratatie helpt om het slijm in de luchtwegen dunner te maken, waardoor je ademhaling vergemakkelijkt wordt. Zorg ervoor dat je dagelijks voldoende water drinkt, vooral als je medicijnen gebruikt of herstellende bent van een medische ingreep om poliepen te behandelen. Je arts kan je specifieke aanbevelingen geven over hoeveel vocht je dagelijks moet binnenkrijgen, afhankelijk van je gezondheidstoestand.Houd je omgeving schoon en stofvrij
Bij poliepen in de luchtwegen, zoals neuspoliepen, kan een schone omgeving helpen om irriterende stoffen te verminderen die de poliepen verergeren. Het is belangrijk om je huis regelmatig schoon te maken, stof te verwijderen en allergenen zoals huisstofmijt te minimaliseren. Dit kan de luchtwegen ontlasten en voorkomen dat je symptomen verergeren. Het gebruik van luchtreinigers in je huis kan ook helpen om de luchtkwaliteit te verbeteren en ademhalingsproblemen te voorkomen.Misvattingen rond poliepen
Poliepen zijn abnormale gezwellen die zich kunnen vormen op verschillende plekken in het lichaam, zoals in de darm of de neus. Vaak zijn ze goedaardig, maar er bestaan misvattingen over hun aard, oorzaak en risico's. Het is belangrijk om deze misverstanden te begrijpen, zodat men zich niet onterecht zorgen maakt of verkeerde behandelingen zoekt.Poliepen zijn altijd kankergezwellen
Een veelvoorkomende misvatting is dat poliepen altijd kankergezwellen zijn. Hoewel sommige poliepen inderdaad kunnen evolueren naar kanker, zijn de meeste poliepen goedaardig. Ze vormen zich vaak als een reactie van het lichaam op ontsteking of irritatie, en in veel gevallen veroorzaken ze geen schade. Het is belangrijk om poliepen te monitoren, maar niet elke poliep is een indicatie van kanker.Poliepen ontstaan alleen door een slechte voeding
Sommige mensen denken dat poliepen uitsluitend het gevolg zijn van een ongezond dieet. Terwijl gezonde voeding zeker een rol speelt in de algehele gezondheid, zijn er ook andere factoren die bijdragen aan de ontwikkeling van poliepen, zoals genetische aanleg of chronische ontstekingen in organen zoals de darmen. Het is niet alleen een kwestie van het vermijden van ongezonde voeding.Poliepen veroorzaken altijd symptomen
Poliepen kunnen vaak lange tijd ongemerkt blijven, vooral als ze zich in het binnenste van het lichaam bevinden, zoals de darm of de neus. Het is niet waar dat poliepen altijd symptomen zoals pijn of bloedingen veroorzaken. In veel gevallen worden poliepen pas ontdekt tijdens routine-onderzoeken, zoals beeldvormende onderzoeken of darmonderzoeken.Alle poliepen moeten meteen worden verwijderd
Hoewel sommige poliepen, zoals die in de darmen, kunnen worden verwijderd om het risico op kanker te verminderen, moeten niet alle poliepen onmiddellijk worden verwijderd. De beslissing om een poliep te verwijderen hangt af van de locatie, grootte en het type van de poliep. Een arts zal de beste behandeloptie bepalen op basis van het type poliep en de medische geschiedenis van de patiënt.Poliepen kunnen niet worden voorkomen
Er zijn verschillende manieren om het risico op poliepen te verminderen. Regelmatige screenings, zoals beeldvormende onderzoeken, kunnen helpen om poliepen vroegtijdig te detecteren. Daarnaast kan een evenwichtig voedingspatroon met veel vezels en weinig verzadigd vet het risico op poliepen verlagen, vooral in de darmen. Preventie is dus mogelijk, maar vereist vaak vroege detectie en aanpassingen in levensstijl.Poliepen in de neus hebben altijd een infectie als oorzaak
Hoewel poliepen in de neus vaak geassocieerd worden met chronische sinusitis of huidinfectie, zijn ze niet altijd het gevolg van een infectie. In sommige gevallen kunnen poliepen zich ontwikkelen door allergieën, ontstekingen of andere onderliggende aandoeningen, zoals aandoeningen van de bijnieren of het immuunsysteem. Het is belangrijk om de oorzaak van de poliep goed te onderzoeken voordat men een behandeling start.Lees verder
© 2020 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Poliepen baarmoeder, baarmoederpoliep: symptomen-verwijderenWat zijn poliepen in de baarmoeder en hoe worden poliepen behandeld? Een poliep is een in bijna alle gevallen goedaardig…
Poliepen baarmoeder, baarmoederpoliep: symptomen-verwijderenWat zijn poliepen in de baarmoeder en hoe worden poliepen behandeld? Een poliep is een in bijna alle gevallen goedaardig…
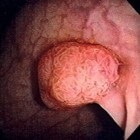 Poliepen in de darm: symptomen, oorzaak en behandelingEen poliep in de darm of darmpoliep is een uitstulping van het darmslijmvlies en in beginsel is een darmpoliep goedaardi…
Poliepen in de darm: symptomen, oorzaak en behandelingEen poliep in de darm of darmpoliep is een uitstulping van het darmslijmvlies en in beginsel is een darmpoliep goedaardi…
 Aanhoudende buikklachten door een darmpoliepNaar schatting heeft 1 op de 10 mensen van 50 jaar en ouder één of meerdere poliepen in de dikke darm. Een poliep is een…
Aanhoudende buikklachten door een darmpoliepNaar schatting heeft 1 op de 10 mensen van 50 jaar en ouder één of meerdere poliepen in de dikke darm. Een poliep is een…
 Acrodynie: Pijn en roze verkleuring van handen en voetenAcrodynie is een vorm van metaalvergiftiging die meestal voortkomt uit chronische blootstelling aan kwik of kwikverbindi…
Acrodynie: Pijn en roze verkleuring van handen en voetenAcrodynie is een vorm van metaalvergiftiging die meestal voortkomt uit chronische blootstelling aan kwik of kwikverbindi…
 Voedselinfectie: symptomen, oorzaken en behandelingBij een voedselinfectie komen ziektekiemen het lichaam binnen via besmet voedsel of water en vermenigvuldigen zich daar.…
Voedselinfectie: symptomen, oorzaken en behandelingBij een voedselinfectie komen ziektekiemen het lichaam binnen via besmet voedsel of water en vermenigvuldigen zich daar.…
Gerelateerde artikelen
Alles over darmpoliepen5 tot 10% van de mensen krijgt ze, een of meerdere poliepen in de dikke darm. Veel mensen voelen er nooit iets van, maar…
Bronnen en referenties
- Geraadpleegd op 17 februari 2020:
- Coëlho, medisch zakwoordenboek, digitale editie, versie 2010
- Polyps of the small intestine, https://www.sciencedirect.com/science/article/abs/pii/S1756231710001866
- Polyps, https://www.cancer.org.au/about-cancer/types-of-cancer/polyps.html
- Polyps, Tumors and Malabsorptive Diseases in the Small Bowel, https://www.uofmhealth.org/conditions-treatments/digestive-and-liver-health/polyps-tumors-and-malabsorptive-diseases-small-bowel
- Understanding Polyps and Their Treatment, https://www.asge.org/home/for-patients/patient-information/understanding-polyps
- What Are the Symptoms, Types, and Treatments for Polyps?, https://www.healthline.com/health/polyps
- What Is a Polyp? Nasal, Colon, and Other Polyps, https://www.onhealth.com/content/1/types_polyps_diagnosis_treatment
- What You Need to Know About Polyps, https://www.webmd.com/cancer/ss/slideshow-polyps
- Afbeelding bron 1: Stevepb, Pixabay
Miske (4.039 artikelen)
Laatste update: 20-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 10
Laatste update: 20-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 10
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.