Purpura van Henoch-Schönlein: Ontsteking van bloedvaten
 Henoch-Schönlein purpura is een bloedvataandoening. Kenmerkend aan deze auto-immuunaandoening zijn de paarsrode vlekken op de huid, veroorzaakt door onderhuidse bloedingen (purpura). Deze bloedingen treden ook op in de nieren, de darmen en de gewrichten, wat daar symptomen kan veroorzaken. Deze ziekte, die vooral optreedt bij kinderen, is meestal vrij onschuldig waarbij de patiënt veelal spontaan herstelt. Eventueel zal de arts medicijnen inzetten of andere therapieën starten. De vooruitzichten voor patiënten met dit syndroom zijn in de meeste gevallen uitstekend. De Duitse artsen E. Henoch (18201910) en J. Schönlein (17931864) beschreven de ziekte voor het eerst in de negentiende eeuw.
Henoch-Schönlein purpura is een bloedvataandoening. Kenmerkend aan deze auto-immuunaandoening zijn de paarsrode vlekken op de huid, veroorzaakt door onderhuidse bloedingen (purpura). Deze bloedingen treden ook op in de nieren, de darmen en de gewrichten, wat daar symptomen kan veroorzaken. Deze ziekte, die vooral optreedt bij kinderen, is meestal vrij onschuldig waarbij de patiënt veelal spontaan herstelt. Eventueel zal de arts medicijnen inzetten of andere therapieën starten. De vooruitzichten voor patiënten met dit syndroom zijn in de meeste gevallen uitstekend. De Duitse artsen E. Henoch (18201910) en J. Schönlein (17931864) beschreven de ziekte voor het eerst in de negentiende eeuw.
- Synoniemen purpura van Henoch-Schönlein
- Epidemiologie
- Oorzaken
- Risicofactoren
- Symptomen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling
- Prognose
- Complicaties
- Preventie
- Praktische omgangstips bij purpura van Henoch-Schönlein
- Begeleiding bij pijn en fysieke klachten
- Monitoren van symptomen en communicatie met de arts
- Misvattingen rond purpura van Henoch-Schönlein
- Purpura van Henoch-Schönlein is een vorm van bloedvergiftiging
- De ziekte wordt veroorzaakt door een infectie
- Beeldvormende onderzoeken zijn niet nodig voor de diagnose
- Patiënten met purpura van Henoch-Schönlein hebben altijd nierproblemen
- Medicatie is niet nodig voor de behandeling
- Koorts is geen symptoom van purpura van Henoch-Schönlein
Synoniemen purpura van Henoch-Schönlein
Purpura van Henoch-Schönlein (HSP) zijn eveneens bekend onder deze synoniemen:- anafylactoïde of allergische purpurea
- essentiële trombopenische purpura
- IgA Vasculitis (IgAV)
- reumatische purpura
Epidemiologie
De prevalentie van Henoch-Schönlein purpura (HSP) bedraagt ongeveer 3-20 patiënten per 100.000 inwoners. De minste patiënten worden aangetroffen in Noorwegen, terwijl mensen uit het Verenigd Koninkrijk het vaakst kampen met Henoch-Schönlein purpura. Het syndroom komt vooral voor bij kinderen tussen de vier en elf jaar, maar het treft patiënten van alle leeftijden. Henoch-Schönlein purpura komt vaker voor bij jongens dan bij meisjes. Bij volwassenen is dit omgekeerd. Vooral in het voorjaar en de herfst presenteren patiënten zich met de symptomen. Tot slot zijn mensen met een blanke huidskleur vaker getroffen door HSP dan mensen met een donkere huidskleur.Oorzaken
Henoch-Schönlein purpura is het gevolg van een abnormale reactie van het immuunsysteem, wat resulteert in een ontsteking van de microscopische bloedvaten in de huid. Deze vorm van vasculitis tast de bloedvaten in de gewrichten, de nieren en de darmen aan. De precieze oorzaak van deze auto-immuunaandoening is onduidelijk. Mogelijke risicofactoren zijn insectenbeten, vaccinaties (tyfus, paratyfus, cholera, mazelen (virale infectieziekte die gepaard gaat met symptomen aan de ogen (oogbindvliesontsteking) en een huiduitslag), en gele koorts (tropische virale infectieziekte met griepachtige symptomen en geelzucht)), het gebruik van verschillende geneesmiddelen (ampicilline, erytromycine, penicilline, kinidine, kinine, losartan en cytarabine), blootstelling aan kou, paardenserum en bepaalde voedingsproducten.Risicofactoren
Hoewel de exacte oorzaak van Henoch-Schönlein purpura onbekend is, zijn er verschillende risicofactoren geïdentificeerd die de kans op het ontwikkelen van deze aandoening kunnen verhogen:- Infecties, zoals virale of bacteriële infecties
- Immuunresponsen op vaccinaties
- Gebruik van bepaalde geneesmiddelen
- Blootstelling aan koude temperaturen
- Erfelijke factoren
- Blootstelling aan specifieke voedingsmiddelen of allergenen
Symptomen
BloedingenBloedingen, zoals uit de neus en in de testikels, komen af en toe voor.
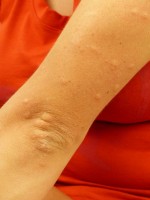 Netelroos ((jeukende) bultjes op de huid) komt soms voor / Bron: Hans, Pixabay
Netelroos ((jeukende) bultjes op de huid) komt soms voor / Bron: Hans, PixabayVeel patiënten met deze ziekte ontwikkelen enkele weken voordat de symptomen verschijnen een luchtweginfectie. Daarna ontwikkelen zij plotseling zogenaamde purpura (onderhuidse bloeduitstortingen) die ongeveer tien à veertien dagen aanwezig blijven. Deze paarse vlekken, die mogelijk snel in grootte toenemen, bevinden zich meestal op de billen, de onderbenen en de ellebogen. Vooral op drukplekken zijn deze vlekken te vinden (zoals bijvoorbeeld bij het elastiek van kousen). Soms komt netelroos (huidziekte met jeukende bultjes op de huid) of angio-oedeem (zich herhalende aanvallen van voorbijgaand jeukend oedeem van huid en/of slijmvliezen) ook voor.
Gewrichten
De patiënt vertoont ook lichamelijke klachten zoals gewrichtspijn aan de ellebogen, enkels, polsen, handen en knieën bij bewegingen. De gewrichten zijn hierbij gezwollen.
Maag en darmen
Het maagdarmkanaal is tevens aangetast. Dit uit zich in bloederige diarree en bloed bij de ontlasting, braken of bloedbraken, een acute buik (plotselinge ernstige buikpijn), misselijkheid en een pijnlijke menstruatie. Bij een chronische vorm van purpura van Henoch-Schönlein ontstaat chronische buikpijn.
Nieren
De helft van de patiënten kampt bovendien met niergerelateerde symptomen zoals (bloed in de urine) (hematurie) of eiwit in de urine (proteïnurie). Sommige patiënten hebben een gestoorde nierfunctie en bij enkele patiënten treedt zelfs acuut nierfalen op. De niergerelateerde symptomen treden soms pas een half jaar na de huidgerelateerde symptomen op.
Algemene symptomen
Koorts, hoofdpijn en gewichtsverlies zijn enkele algemene symptomen waarmee de ziekte soms gepaard gaat. Zeer zelden treden neurologische verschijnselen op.
Alarmsymptomen
Bij Henoch-Schönlein purpura moeten bepaalde alarmsymptomen nauwlettend in de gaten worden gehouden, aangezien ze kunnen wijzen op ernstiger complicaties:- Ernstige buikpijn die niet verbetert met tijd
- Aanhoudende hoge koorts die niet reageert op koortsverlagende middelen
- Aanhoudend bloed in de urine of ontlasting
- Veranderingen in het bewustzijn of neurologische symptomen
- Snelle verergering van de huiduitslag of de symptomen
Diagnose en onderzoeken
Lichamelijk onderzoekDe arts onderzoekt het lichaam en de huid. Tijdens het lichamelijk onderzoek kan de arts huidzweren (purpura, laesies) en gevoeligheid aan de gewrichten vaststellen.
 Een urineonderzoek bepaalt de nierfunctie bij HSP / Bron: Frolicsomepl, Pixabay
Een urineonderzoek bepaalt de nierfunctie bij HSP / Bron: Frolicsomepl, PixabayDe arts voert een bloedonderzoek uit om andere oorzaken van bloedvatontsteking uit te sluiten, zoals systemische lupus erythematosus of hepatitis (ontsteking van de lever). Ook een huidbiopsie is noodzakelijk, omdat dit kan onthullen of de patiënt met Henoch-Schönlein purpura kampt. Een urineonderzoek is bovendien van belang voor het vaststellen van eventuele nierbeschadiging. Dit onderzoek bepaalt of er eiwitten of bloed in de urine aanwezig zijn, wat duidt op een nierbetrokkenheid. Een bloeddrukmeting en buikonderzoek kunnen eveneens noodzakelijk zijn.
Behandeling
De behandeling van Henoch-Schönlein purpura richt zich voornamelijk op het verlichten van de symptomen en het voorkomen van complicaties. In de meeste gevallen kan het lichaam de aandoening zelf onder controle krijgen.Symptoomverlichting
De arts kan pijnstillers en ontstekingsremmers voorschrijven om de pijn en ontsteking te verminderen. Bij ernstigere gevallen kunnen steroïden worden voorgeschreven om de ontsteking te verminderen.
Vervolgbehandeling
Bij nierbetrokkenheid kan verdere behandeling noodzakelijk zijn, zoals ACE-remmers of angiotensine II-receptorantagonisten om de nierfunctie te ondersteunen. Het is belangrijk om de nierfunctie regelmatig te controleren. Bij ernstige gevallen kan ziekenhuisopname noodzakelijk zijn voor intensieve behandeling en monitoring.
Prognose
De prognose van Henoch-Schönlein purpura is meestal gunstig, vooral bij kinderen. De meeste patiënten herstellen volledig binnen enkele weken tot maanden zonder langdurige gevolgen. Bij een klein aantal patiënten kunnen er blijvende nierproblemen optreden of andere complicaties ontstaan. Vroegtijdige diagnose en behandeling verbeteren vaak de uitkomst.Complicaties
- Chronische nierproblemen, zoals nierfalen
- Gevorderde huidveranderingen
- Langdurige gewrichtsklachten
- Darmproblemen zoals herhaaldelijke buikpijn of bloeding
- Zeldzame neurologische complicaties
Preventie
Er is geen specifieke manier om Henoch-Schönlein purpura te voorkomen, omdat de exacte oorzaak onbekend is. Het is echter belangrijk om virale en bacteriële infecties te voorkomen door goede hygiënepraktijken en het volgen van aanbevolen vaccinatieschema's. Bij patiënten met een bekende allergie voor bepaalde geneesmiddelen of voedingsmiddelen is het raadzaam deze te vermijden om een mogelijke uitbraak van HSP te voorkomen.Praktische omgangstips bij purpura van Henoch-Schönlein
Begeleiding bij pijn en fysieke klachten
Purpura van Henoch-Schönlein kan pijnlijke gewrichten en zwellingen veroorzaken. Het is belangrijk om regelmatig rust te nemen, vooral tijdens periodes van ernstige pijn. Gebruik bij zwellingen een koud kompres om het ongemak te verminderen en houd het aangetaste gebied omhoog om de zwelling verder te beperken. Overleg met een arts over het gebruik van pijnstillers zoals paracetamol om pijn te verlichten.Drink voldoende water en zorg voor een evenwichtig voedingspatroon om het algehele herstel te ondersteunen. Als de patiënt last heeft van buikpijn, kan het nuttig zijn om kleinere, frequentere maaltijden te eten die mild zijn voor het spijsverteringsstelsel.
Monitoren van symptomen en communicatie met de arts
Omdat purpura van Henoch-Schönlein de nieren kan aantasten, is het essentieel om urineveranderingen op te merken, zoals de aanwezigheid van bloed of donkere verkleuring. Noteer deze symptomen en rapporteer ze direct aan de behandelend arts. Regelmatige controle van de bloeddruk en andere nierfuncties is noodzakelijk om complicaties te voorkomen.Vermijd activiteiten die de huid kunnen beschadigen, zoals ruw spel of sporten waarbij de huid in contact komt met harde oppervlakken. Bescherm de huid tegen krabben of wrijven, en gebruik indien nodig verzachtende crèmes om huidirritatie te verminderen.
Misvattingen rond purpura van Henoch-Schönlein
Purpura van Henoch-Schönlein is een vorm van vasculitis die vooral bij kinderen voorkomt en gekenmerkt wordt door huiduitslag, gewrichtspijn, buikklachten en in sommige gevallen nierproblemen. Er bestaan verschillende misvattingen over deze aandoening, die we hieronder bespreken.Purpura van Henoch-Schönlein is een vorm van bloedvergiftiging
Deze aandoening wordt soms verward met sepsis, maar dit is incorrect. Sepsis is een levensbedreigende reactie op een infectie, terwijl purpura van Henoch-Schönlein een auto-immuunreactie is waarbij de bloedvaten ontstoken raken. De paarse huidvlekken zijn het gevolg van bloeduitstortingen en niet van een bacteriële infectie.De ziekte wordt veroorzaakt door een infectie
Hoewel infecties, met name infecties van de luchtwegen, een rol kunnen spelen bij het uitlokken van de aandoening, is purpura van Henoch-Schönlein geen infectieziekte op zich. Het is een immuungemedieerde ontsteking van de bloedvaten en kan ook optreden zonder duidelijke infectieuze trigger.Beeldvormende onderzoeken zijn niet nodig voor de diagnose
Hoewel purpura van Henoch-Schönlein vaak klinisch wordt gediagnosticeerd, kunnen beeldvormende onderzoeken soms nodig zijn, vooral bij vermoeden van ernstige buik- of niercomplicaties. Een echo of MRI kan helpen bij het evalueren van betrokken organen en het uitsluiten van andere aandoeningen.Patiënten met purpura van Henoch-Schönlein hebben altijd nierproblemen
Nierbetrokkenheid komt voor bij een deel van de patiënten, maar lang niet bij iedereen. Wanneer de nieren wel aangetast zijn, kan dit variëren van lichte eiwit- of bloedverlies in de urine tot ernstige nierinsufficiëntie. Regelmatige controle van de urine is belangrijk om mogelijke complicaties tijdig op te sporen.Medicatie is niet nodig voor de behandeling
Hoewel purpura van Henoch-Schönlein vaak vanzelf overgaat, kunnen medicijnen zoals corticosteroïden worden voorgeschreven om ernstige symptomen, zoals hevige buikpijn of nierproblemen, te behandelen. In sommige gevallen is ook aanvullende pijnstilling nodig.Koorts is geen symptoom van purpura van Henoch-Schönlein
Hoewel de aandoening vooral wordt gekenmerkt door huiduitslag, gewrichtspijn en buikklachten, kan koorts wel degelijk voorkomen, vooral in de beginfase of bij ernstige ontstekingsreacties. Dit kan bijdragen aan de verwarring met infectieziekten.© 2016 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Reumatische purpura of syndroom van Henoch-SchonleinHet syndroom van Henoch-Schönlein is een nierziekte die ontstaat na een allergische reactie of een infectie. De kleinste…
Reumatische purpura of syndroom van Henoch-SchonleinHet syndroom van Henoch-Schönlein is een nierziekte die ontstaat na een allergische reactie of een infectie. De kleinste…
 Purpura: oorzaak en behandelingPurpura is een andere benaming voor onderhuids bloedingen. Het lijkt nog het meest op een bloeduitstorting. Er zijn vers…
Purpura: oorzaak en behandelingPurpura is een andere benaming voor onderhuids bloedingen. Het lijkt nog het meest op een bloeduitstorting. Er zijn vers…
 Purpura: onderhuidse bloedingenPurpura is de benaming voor paarsrode vlekken (purper) op de huid. Purpura is een bloeding in slijmvliezen of onder de h…
Purpura: onderhuidse bloedingenPurpura is de benaming voor paarsrode vlekken (purper) op de huid. Purpura is een bloeding in slijmvliezen of onder de h…
 Syndroom van Henoch-Schönlein: symptomen en behandelingBij het syndroom van Henoch-Schönlein ontstaan paars-rode niet wegdrukbare vlekken op de huid (purpura, puntvormige bloe…
Syndroom van Henoch-Schönlein: symptomen en behandelingBij het syndroom van Henoch-Schönlein ontstaan paars-rode niet wegdrukbare vlekken op de huid (purpura, puntvormige bloe…
 Hartkloppingen 's nachts: Onschuldig of soms ernstigHartkloppingen (palpitaties) zijn een veelvoorkomend fenomeen voor veel mensen. Overdag zijn velen met diverse activitei…
Hartkloppingen 's nachts: Onschuldig of soms ernstigHartkloppingen (palpitaties) zijn een veelvoorkomend fenomeen voor veel mensen. Overdag zijn velen met diverse activitei…
 Bruine tot gele vlekken op de huid door ouderdomsvlekkenHeb je last van bruine tot gele vlekken op de huid? Mogelijk heb je last van ouderdomsvlekken, ook wel lentigo senilis,…
Bruine tot gele vlekken op de huid door ouderdomsvlekkenHeb je last van bruine tot gele vlekken op de huid? Mogelijk heb je last van ouderdomsvlekken, ook wel lentigo senilis,…
Gerelateerde artikelen
Bronnen en referenties
- Coëlho, Medisch Zakwoordenboek, digitale editie, versie 2010, geraadpleegd op 13 november 2016
- Differential Diagnoses, http://emedicine.medscape.com/article/984105-differential-diagnoses#showall, geraadpleegd op 13 november 2016
- Henoch-Schönlein purpura, https://medlineplus.gov/ency/article/000425.htm, geraadpleegd op 13 november 2016
- Henoch-Schönlein purpura, https://www.huidarts.com/huidaandoeningen/henoch-schonlein-purpura/, geraadpleegd op 13 november 2016
- IgA Vasculitis (Henoch Schönlein), http://www.vasculitis.nl/hsp_nl.html, geraadpleegd op 13 november 2016
- Overview, http://emedicine.medscape.com/article/984105-overview#showall , geraadpleegd op 13 november 2016
- Reumatische purpura of syndroom van Henoch-Schonlein, http://mens-en-gezondheid.infonu.nl/ziekten/104522-reumatische-purpura-of-syndroom-van-henoch-schonlein.html, geraadpleegd op 13 november 2016
- Ziekte van Henoch-Schönlein, https://mijnkinderarts.nl/ziekten/huid/ziekte-van-henoch-schonlein/, geraadpleegd op 13 november 2016
- Ziekte van Henoch-Schönleinn https://www.gezondheidsplein.nl/aandoeningen/ziekte-van-henoch-schonlein/item39570, geraadpleegd op 13 november 2016
- Afbeelding bron 1: Hans, Pixabay
- Afbeelding bron 2: Frolicsomepl, Pixabay
Miske (4.039 artikelen)
Laatste update: 26-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 11
Laatste update: 26-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 11
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.