Raynaudfenomeen: Wijzigingen in huidskleur met koude en pijn
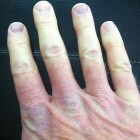 Het fenomeen van Raynaud is een aandoening die de bloedvaten in de vingers en tenen aantast. Tijdens episodische aanvallen vernauwen de bloedvaten in deze extremiteiten, meestal door lage temperaturen en/of emotionele stress. Deze vernauwing vermindert de bloedtoevoer, wat leidt tot huidskleurwijzigingen, koude, gevoelloosheid en pijn. Medicatie kan nuttig zijn, hoewel niet elke vorm van de ziekte hierop reageert. Diverse zelfzorgmaatregelen kunnen helpen bij het verminderen of voorkomen van symptomen. Onbehandeld kan het fenomeen van Raynaud in sommige gevallen leiden tot ernstige complicaties. Het syndroom kent zonder onderliggende aandoeningen meestal een goede prognose. Het fenomeen werd voor het eerst beschreven door de Franse arts Maurice Raynaud (1834–1881).
Het fenomeen van Raynaud is een aandoening die de bloedvaten in de vingers en tenen aantast. Tijdens episodische aanvallen vernauwen de bloedvaten in deze extremiteiten, meestal door lage temperaturen en/of emotionele stress. Deze vernauwing vermindert de bloedtoevoer, wat leidt tot huidskleurwijzigingen, koude, gevoelloosheid en pijn. Medicatie kan nuttig zijn, hoewel niet elke vorm van de ziekte hierop reageert. Diverse zelfzorgmaatregelen kunnen helpen bij het verminderen of voorkomen van symptomen. Onbehandeld kan het fenomeen van Raynaud in sommige gevallen leiden tot ernstige complicaties. Het syndroom kent zonder onderliggende aandoeningen meestal een goede prognose. Het fenomeen werd voor het eerst beschreven door de Franse arts Maurice Raynaud (1834–1881).- Synoniemen van het fenomeen van Raynaud
- Epidemiologie
- Mechanisme
- Vormen van de ziekte
- Oorzaken en risicofactoren
- Risicofactoren
- Risicogroepen
- Symptomen: Wijzigingen in huidskleur, koude, gevoelloosheid en pijn
- Huidskleurwijzigingen
- Koud en gevoelloos
- Pijn en zweren
- Alarmsymptomen
- Diagnose en onderzoeken door de arts
- Behandeling
- Prognose van het Raynaudfenomeen
- Complicaties van vingers en tenen
- Preventie van het Fenomeen van Raynaud
- Voorkom blootstelling aan koude
- Beperk stress
- Vermijd risicovolle medicijnen
- Stop met roken
- Vermijd cafeïne en andere stimulantia
- Houd een actieve levensstijl aan
- Praktische tips voor het omgaan met Raynaudfenomeen
- Herken de symptomen van Raynaudfenomeen
- Bescherm jezelf tegen kou
- Vermijd stress om aanvallen te beperken
- Zorg voor een evenwichtig voedingspatroon
- Medische behandeling en opvolging
- Let op tekenen van complicaties
- Zorg goed voor jezelf
- Misvattingen rond raynaudfenomeen
- Raynaudfenomeen is een vorm van slechte bloedcirculatie
- Raynaudfenomeen komt alleen voor in de vingers
- Raynaudfenomeen is altijd een op zichzelf staande aandoening
- Raynaudfenomeen heeft geen invloed op de algemene gezondheid
- Geneesmiddelen zijn altijd nodig voor de behandeling van raynaudfenomeen
- Raynaudfenomeen komt alleen voor bij ouderen
Synoniemen van het fenomeen van Raynaud
Het fenomeen van Raynaud staat ook bekend onder verschillende benamingen, zoals:- de ziekte van Raynaud
- het syndroom van Raynaud / Raynaud-syndroom
- Raynaudfenomeen
Epidemiologie
Het Raynaudfenomeen is een aandoening die gekarakteriseerd wordt door episoden van vasospasme, waarbij de bloedvaten, vaak in de handen en voeten, tijdelijk vernauwen en de bloedtoevoer blokkeren. Deze episodes worden uitgelokt door koude of emotionele stress en kunnen leiden tot tijdelijke verkleuring van de huid, zoals wit, blauw of rood, afhankelijk van de mate van ischemie en de herstelfase van de bloedstroom.Prevalentie van Raynaudfenomeen
De prevalentie van het Raynaudfenomeen varieert wereldwijd en kan afhangen van verschillende factoren zoals het geografische gebied, leeftijd, geslacht, en het al dan niet voorkomen van onderliggende aandoeningen. In gematigde klimaten is het fenomeen relatief vaker aanwezig, vooral in koudere maanden, terwijl in warmere klimaten de prevalentie lager ligt. In sommige populaties wordt het vaker bij vrouwen dan bij mannen waargenomen, wat duidt op hormonale invloeden op de aandoening.
Leeftijd en geslachtsverschillen
Raynaudfenomeen komt vooral voor bij vrouwen in de leeftijd tussen de 15 en 40 jaar, maar kan op elke leeftijd optreden. Het is bekend dat vrouwen een hoger risico hebben op het ontwikkelen van het primaire Raynaudfenomeen, waarbij geen onderliggende aandoening wordt geïdentificeerd. De aandoening komt minder vaak voor bij mannen, hoewel wanneer het voorkomt, het vaak ernstiger is.
Geografische verschillen
Er is een grotere prevalentie van het Raynaudfenomeen in koudere klimaten. Het is vastgesteld dat het voorkomen van deze aandoening hoger is in landen zoals Canada en Scandinavië, waar de blootstelling aan koude temperaturen frequent is. In tropische en subtropische klimaten is het aantal gevallen aanzienlijk lager, wat suggereert dat blootstelling aan koude een belangrijke trigger kan zijn.
Mechanisme
Het Raynaudfenomeen is het gevolg van een tijdelijke vernauwing van de bloedvaten, meestal in de handen en voeten, die leidt tot een verminderde bloedtoevoer. Dit kan resulteren in een veranderde kleur van de huid en een gevoel van kou en gevoelloosheid in de aangedane gebieden.Vasospasme en vasculaire reacties
De belangrijkste oorzaak van het Raynaudfenomeen is een vasospasme van de arteriolen, de kleinere bloedvaten die bloed naar de uiteinden van het lichaam transporteren. Wanneer deze bloedvaten tijdelijk samentrekken, kunnen ze de bloedstroom naar de handen en voeten blokkeren, waardoor symptomen van verkleuring en pijn ontstaan. Dit vasospasme wordt vaak uitgelokt door koude temperaturen of emotionele stress.
Fysiologische reacties op koude
Koude temperaturen zijn een belangrijke trigger voor het Raynaudfenomeen. In koude omgevingen probeert het lichaam de warmte vast te houden door bloedvaten in de extremiteiten te vernauwen. Bij mensen met Raynaudfenomeen is deze reactie overmatig, waardoor de bloedvaten zich te sterk vernauwen en de bloedtoevoer naar de handen en voeten wordt beperkt. Dit leidt tot de karakteristieke verkleuring en het ongemak dat gepaard gaat met de aandoening.
Neurologische en hormonale invloeden
Raynaudfenomeen kan ook beïnvloed worden door neurologische en hormonale factoren. Het autonome zenuwstelsel speelt een rol in het reguleren van de bloedvaten. Verstoringen in deze regulatie kunnen leiden tot onterecht vasospasme. Bovendien is er bewijs dat hormonen, zoals oestrogeen, een rol spelen bij het verhogen van de vatbaarheid voor het ontwikkelen van Raynaudfenomeen, wat mogelijk bijdraagt aan de hogere incidentie bij vrouwen.
Vormen van de ziekte
Het fenomeen van Raynaud kan zich in twee vormen presenteren:- Primair fenomeen van Raynaud: Ook wel bekend als de idiopathische vorm. Deze vorm treedt op zonder een onderliggende ziekte en is meestal minder ernstig.
- Secundair fenomeen van Raynaud: Dit treedt op in combinatie met andere aandoeningen, zoals sclerodermie of lupus, en wordt ook wel het symptomatische fenomeen van Raynaud genoemd. De secundaire vorm ontwikkelt zich vaak later in het leven en kan ernstiger zijn.
Oorzaken en risicofactoren
Het fenomeen van Raynaud kan worden veroorzaakt door verschillende factoren, afhankelijk van de vorm van de aandoening.Aandoeningen
Bij de secundaire vorm van het fenomeen van Raynaud zijn vaak onderliggende aandoeningen betrokken, waaronder:
- bevriezing
- bloedvataandoeningen zoals atherosclerose (slagaderverkalking) en de ziekte van Buerger (pijn aan en huidzweren op voeten en handen)
- cryoglobulinemie (symptomen aan huid, nieren en zenuwen)
- feochromocytoom (tumor in bijnieren met afgifte van hormonen)
- herhaalde letsels of herhaald gebruik van de vingers of tenen (zoals typen, pianospelen of zwaar gebruik van handgereedschappen)
- het syndroom van Sjögren (aandoening met symptomen aan ogen, mond en keel)
- het thoraxapertuursyndroom
- polycytemie
- polymyositis (auto-immuunaandoening die gepaard gaat met spierzwakte)
- reumatoïde artritis (ontsteking van gewrichten en organen)
- sclerodermie (opbouw van littekenweefsel in huid en organen, waarbij meer dan 90% van de patiënten met sclerodermie het Raynaudfenomeen vertoont)
- systemische lupus erythematosus
- verwondingen aan de handen en polsen
 Roken verhoogt het risico op het fenomeen van Raynaud / Bron: Geralt, Pixabay
Roken verhoogt het risico op het fenomeen van Raynaud / Bron: Geralt, PixabayOmgevingsfactoren kunnen ook bijdragen aan het ontstaan van het fenomeen van Raynaud:
- bepaalde chemicaliën zoals vinylchloride
- bepaalde geneesmiddelen die de slagaders vernauwen (zoals amfetamines, bepaalde bètablokkers, sommige chemotherapiemedicijnen, en bepaalde geneesmiddelen voor migraine)
- overmatig gebruik van de handen en polsen
- roken
Risicofactoren
Er zijn verschillende risicofactoren die de kans op het ontwikkelen van Raynaudfenomeen verhogen. Deze risicofactoren kunnen zowel genetisch als omgevingsgerelateerd zijn.Koude en emotionele stress
Zoals eerder vermeld, is de blootstelling aan koude een belangrijke trigger voor het Raynaudfenomeen. Mensen die regelmatig worden blootgesteld aan koude omgevingen, zoals buitenwerkers of mensen die in koude klimaten wonen, lopen een hoger risico. Emotionele stress kan ook leiden tot een verhoogde vasospasme van de bloedvaten, wat de kans op een episode van Raynaudfenomeen vergroot.
Slechte doorbloeding en vasculaire aandoeningen
Patiënten met bestaande vaataandoeningen, zoals arteriële aandoeningen of atherosclerose, lopen een verhoogd risico op het ontwikkelen van Raynaudfenomeen. Bij deze aandoeningen is de bloedcirculatie vaak al gecompromitteerd, waardoor de bloedvaten gevoeliger zijn voor vasospasme. Ook andere aandoeningen die de bloedcirculatie beïnvloeden, zoals diabetes, kunnen het risico verhogen.
Genetische factoren
Er zijn aanwijzingen dat genetische factoren een rol spelen in de predispositie voor het ontwikkelen van Raynaudfenomeen. Mensen met een familiegeschiedenis van de aandoening hebben een grotere kans om ook zelf te ontwikkelen, wat suggereert dat er een erfelijke component aan de aandoening kan zitten.
Risicogroepen
Er zijn specifieke patiëntengroepen die bijzonder vatbaar zijn voor het ontwikkelen van het Raynaudfenomeen. Deze groepen worden vaak gekarakteriseerd door onderliggende aandoeningen, geslachtsverschillen en andere predisponerende factoren.Vrouwen in de vruchtbare leeftijd
Vrouwen, vooral in de leeftijd tussen de 15 en 40 jaar, lopen een hoger risico op het ontwikkelen van het primaire Raynaudfenomeen. Dit komt mogelijk door hormonale invloeden, zoals oestrogeen, die de vasculaire reacties beïnvloeden. In de meeste gevallen is het primaire Raynaudfenomeen onschuldig en is er geen onderliggende medische aandoening.
Patiënten met auto-immuunziekten
Mensen die lijden aan auto-immuunziekten, zoals systemische sclerose of lupus, hebben een verhoogd risico op het ontwikkelen van secundair Raynaudfenomeen. In deze gevallen wordt het fenomeen veroorzaakt door de onderliggende aandoening die het immuunsysteem verstoort en de bloedvaten beschadigt, wat leidt tot verhoogde episodes van vasospasme.
Mensen met een voorgeschiedenis van roken
Roken is een risicofactor voor Raynaudfenomeen, vooral omdat het de bloedcirculatie kan verstoren en de bloedvaten kan vernauwen. Roken vermindert de efficiëntie van de bloedsomloop, wat het moeilijker maakt voor het lichaam om zich aan te passen aan koude of stressvolle situaties. Dit verhoogt de kans op het ontwikkelen van het fenomeen.
Symptomen: Wijzigingen in huidskleur, koude, gevoelloosheid en pijn
De symptomen van het fenomeen van Raynaud kunnen variëren in duur, van enkele minuten tot enkele uren, en richten zich vooral op de vingers en tenen. Ook de oren en neus kunnen getroffen zijn. De symptomen zijn meestal bilateraal, wat betekent dat beide zijden van het lichaam vaak worden aangedaan, met de vingers als de meest getroffen regio.Huidskleurwijzigingen
Tijdens een aanval kunnen patiënten drie fasen van huidskleurwijziging ervaren, bekend als het "tricolorfenomeen". Niet alle patiënten doorlopen deze fasen. De huidskleur verandert vaak eerst naar wit, dan naar blauw (blauwe vingers), en vervolgens naar rood. De witheid (pallor) ontstaat door spasmen (krampen) van de arteriolen en de daaropvolgende vernauwing van de slagaders die naar de vingers en tenen leiden. De blauwheid (cyanose) verschijnt doordat de vingers of tenen onvoldoende zuurstofrijk bloed ontvangen. Roodheid (rubor) treedt op wanneer de slagaders ontspannen en het bloed weer terugstroomt. Soms kunnen splinterbloedingen in de nagels optreden.Koud en gevoelloos
Tijdens een aanval kunnen de vingers of tenen koud en gevoelloos aanvoelen door de verminderde bloedtoevoer. Na de aanval, wanneer de doorbloeding herstelt, kunnen de vingers of tenen kloppen, tintelen en soms een branderig gevoel ervaren. De huid kan nog een tijdje na de aanval een verminderde doorbloeding vertonen, en het kan ongeveer vijftien minuten duren voordat de normale bloedstroom is hersteld.Pijn en zweren
Bij patiënten met het primaire Raynaudfenomeen zijn de symptomen vaak gelijk aan beide zijden van het lichaam en is de pijn meestal mild. Bij de secundaire vorm kunnen de symptomen ernstiger zijn, met meer kans op pijn of tintelingen in de vingers (pijn aan de vingers). Ernstige aanvallen kunnen leiden tot pijnlijke zweren op de vingers.Alarmsymptomen
Hoewel het Raynaudfenomeen vaak een goedaardige aandoening is, kunnen er alarmsymptomen optreden die wijzen op de ernst van de situatie of op complicaties zoals weefselbeschadiging.Langdurige episodes van vasospasme
Een van de belangrijkste alarmsymptomen is wanneer de episodes van vasospasme langer duren dan normaal. Als de bloedvaten niet snel genoeg weer openen na een episode, kan dit leiden tot langdurige ischemie in de getroffen gebieden, wat uiteindelijk weefselbeschadiging kan veroorzaken.
Verminderde mobiliteit van de handen of voeten
Patiënten die merken dat ze minder controle of mobiliteit hebben over hun handen of voeten tijdens of na een episode van Raynaudfenomeen, moeten medische hulp zoeken. Dit kan duiden op ernstigere circulatieproblemen die verdere behandeling vereisen.
Koude, blauwe of witte huid die niet snel herstelt
Het is normaal dat de huid tijdelijk verkleurt tijdens een episode van Raynaudfenomeen. Echter, als de huid blauw of wit blijft en niet snel herstelt, kan dit wijzen op een ernstiger probleem, zoals een blokkade van de bloedvaten of schade aan het weefsel.
Diagnose en onderzoeken door de arts
Lichamelijk en diagnostisch onderzoekDe diagnose van het fenomeen van Raynaud is meestal eenvoudig, maar het identificeren van de vorm kan uitdagend zijn. Artsen beginnen vaak met een grondige anamnese (vraaggesprek) en lichamelijk onderzoek. Soms is aanvullend bloedonderzoek nodig. Als blijkt dat er geen andere afwijkingen aanwezig zijn, wordt de primaire vorm gediagnosticeerd. De arts kan ook een capillairmicroscopie uitvoeren om de bloedvaten in de vingertoppen te onderzoeken met een speciale lens. In sommige gevallen kan een vasculaire echografie nodig zijn om de bloedvaten met behulp van geluidsgolven te onderzoeken.
Differentiële diagnose
Het klinische beeld van het Raynaudfenomeen kan ook lijken op andere aandoeningen, waaronder:
- arseentoxiciteit (arsenicum)
- bevriezing
- cryoglobulinemie
- de ziekte van Buerger
- extreem vasculair trauma
- het antifosfolipidensyndroom (bloedstolsels in slagaders) en zwangerschap
- perifere arteriosclerose
- sclerodermie
 Medicatie is niet altijd nodig, en sommige medicijnen kunnen de symptomen verergeren / Bron: Stevepb, Pixabay
Medicatie is niet altijd nodig, en sommige medicijnen kunnen de symptomen verergeren / Bron: Stevepb, PixabayBehandeling
Professionele medische zorgDe behandeling van het primaire fenomeen van Raynaud is vaak conservatief. Medicatie wordt meestal niet meteen voorgeschreven, behalve in gevallen waarbij de secundaire vorm wordt vastgesteld. Deze vorm kan leiden tot ernstige aanvallen, zweren of weefselbeschadiging. Indien medicatie niet effectief is, kan een chirurgische ingreep overwogen worden waarbij de arts weefsel en zenuwen rondom de getroffen bloedvaten verwijdert. Deze ingreep heeft doorgaans een tijdelijke werking en wordt alleen uitgevoerd bij complexe gevallen.
Zelfzorg
Patiënten kunnen verschillende zelfhulpmaatregelen treffen om de ernst van Raynaud-aanvallen te verminderen en hun algemeen welzijn te bevorderen:
- Airconditioning vermijden bij warm weer (thermostaat instellen op een hogere temperatuur of een trui dragen binnenshuis)
- bepaalde medicijnen vermijden die symptomen kunnen verergeren, zoals vasoconstrictors (vaatvernauwende middelen), bètablokkers, veel geneesmiddelen tegen verkoudheid, cafeïne, verdovende middelen (narcotica), sommige migrainemedicijnen, sommige chemotherapiemedicijnen, en medicijnen tegen hoge bloeddruk. Ook oestrogenen kunnen soms een risicofactor zijn
- regelmatig fysieke inspanning
- koude vermijden door het lichaam en de handen of voeten goed te verwarmen: handschoenen dragen buiten en bij het hanteren van bevroren voedsel, afkoeling voorkomen bij het sporten
- ruime schoenen en wollen sokken dragen; altijd schoenen dragen buiten
- stoppen met roken (nicotine verlaagt de huidtemperatuur, wat aanvallen kan uitlokken)
- stress herkennen, verminderen of voorkomen
- stressvolle situaties vermijden indien deze een uitlokkende factor zijn
Prognose van het Raynaudfenomeen
De prognose voor patiënten met het primaire Raynaudfenomeen is over het algemeen goed. Deze patiënten hebben meestal geen andere ernstige afwijkingen en overlijden zelden aan deze aandoening. In zeldzame gevallen kan ischemie (tekort aan zuurstof en voedingsstoffen in de bloedvaten) optreden, wat kan leiden tot weefselafsterving. De prognose voor de secundaire vorm varieert en hangt af van de onderliggende oorzaak en de ernst van de aandoening.Complicaties van vingers en tenen
Complicaties van het fenomeen van Raynaud kunnen onder andere zijn:- dunnere vingers met een gladde, glanzende huid en langzame nagelgroei door verminderde bloedtoevoer
- gangreen (afsterven van weefsel met huidveranderingen) of huidzweren als gevolg van volledige blokkering van een bloedvat; dit komt vaker voor bij patiënten met artritis of auto-immuunziekten
Preventie van het Fenomeen van Raynaud
Preventie van het fenomeen van Raynaud richt zich op het verminderen van de frequentie en ernst van aanvallen door het vermijden van triggers en het bevorderen van een gezonde levensstijl. Enkele effectieve preventieve maatregelen zijn:Voorkom blootstelling aan koude
Airconditioning vermijden bij warm weer en thermostaat instellen op een hogere temperatuur. Draag handschoenen[/S] en wollen sokken om de handen en voeten warm te houden bij koude omstandigheden of het hanteren van bevroren voedsel.Beperk stress
Stress herkennen en verminderen door ontspanningstechnieken en relaxatieoefeningen toe te passen.Vermijd risicovolle medicijnen
Vasoconstrictors (vaatvernauwende middelen), chemotherapiemedicijnen, en migraine-medicijnen kunnen symptomen verergeren; raadpleeg je arts over alternatieven.Stop met roken
Roken vermijden, aangezien nicotine de huidtemperatuur verlaagt en aanvallen kan uitlokken.Vermijd cafeïne en andere stimulantia
Cafeïne en andere stimulantia kunnen aanvallen triggeren, dus probeer ze te beperken of te vermijden.Houd een actieve levensstijl aan
Regelmatige lichaamsbeweging bevordert de algemene bloedcirculatie en kan helpen bij het verminderen van de frequentie van aanvallen.Praktische tips voor het omgaan met Raynaudfenomeen
Raynaudfenomeen is een aandoening waarbij de bloedvaten in de handen en voeten tijdelijk vernauwen als reactie op kou of stress. Dit kan leiden tot een verminderde doorbloeding en een verandering in de kleur van de huid. De symptomen van Raynaudfenomeen zijn vaak zichtbaar in de vingers en tenen, die eerst bleek kunnen worden, dan blauw en soms uiteindelijk rood.Herken de symptomen van Raynaudfenomeen
De symptomen van Raynaudfenomeen kunnen variëren, maar meestal merk je het aan verkleuring van de huid, vooral op de handen en voeten. De vernauwde bloedvaten zorgen ervoor dat de bloedtoevoer tijdelijk stopt, waardoor de huid op deze plaatsen wit of blauw wordt. Vaak gaat dit gepaard met een gevoel van kou of tintelingen in de vingers en tenen.Bescherm jezelf tegen kou
Kou is een van de belangrijkste triggers voor Raynaudfenomeen. Het is essentieel om jezelf goed te beschermen tegen de kou, vooral als je buiten bent. Draag warme kleding en probeer te zorgen voor een warme omgeving voor je handen en voeten. Overweeg het gebruik van hand- of voetwarmers in zeer koude omstandigheden.Vermijd stress om aanvallen te beperken
Stress kan ook een aanval van Raynaudfenomeen triggeren. Het is daarom belangrijk om stress zoveel mogelijk te vermijden. Probeer ontspanningstechnieken zoals meditatie, yoga of diepe ademhalingsoefeningen toe te passen. Regelmatige lichaamsbeweging kan ook helpen bij het verminderen van stress en het verbeteren van de bloedcirculatie.Zorg voor een evenwichtig voedingspatroon
Een gezond en evenwichtig voedingspatroon kan de algehele bloedcirculatie verbeteren. Eet veel groenten, fruit en volkorenproducten, en zorg ervoor dat je voldoende omega-3-vetzuren binnenkrijgt, die goed zijn voor de bloedvaten. Het vermijden van te veel cafeïne en alcohol kan ook helpen, aangezien deze stoffen de bloedvaten kunnen vernauwen.Medische behandeling en opvolging
In sommige gevallen kan medicatie nodig zijn om de bloedvaten te helpen verwijden. Dit kan bijvoorbeeld medicatie zijn die de bloeddruk verlaagt of geneesmiddelen die specifiek gericht zijn op het verbeteren van de bloedcirculatie. Het is belangrijk om regelmatige controleafspraken met je arts te hebben om je aandoening goed te monitoren en je behandeling indien nodig aan te passen.Let op tekenen van complicaties
Hoewel het meestal een goedaardige aandoening is, kan Raynaudfenomeen in zeldzame gevallen leiden tot complicaties zoals weefselbeschadiging. Als je merkt dat je huid blaren ontwikkelt of als je een langdurig gevoel van gevoelloosheid of pijn hebt in je handen of voeten, neem dan direct contact op met je arts voor verdere evaluatie.Zorg goed voor jezelf
Het omgaan met Raynaudfenomeen vraagt om het vermijden van triggers zoals kou en stress. Het is belangrijk om goed voor jezelf te zorgen, zowel fysiek als mentaal, door beschermende maatregelen te nemen en regelmatig je gezondheid te monitoren.Met deze tips kun je het Raynaudfenomeen beter begrijpen en ermee omgaan. Vergeet niet dat het belangrijk is om je gezondheid actief te beheren en regelmatig overleg te hebben met je arts over je behandelplan.