Bronchiëctasieën: Verwijde en geïrriteerde luchtwegen
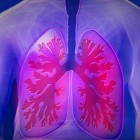 Bij bronchiëctasieën zijn de grote luchtwegen in de longen permanent verwijd en geïrriteerd. Hierdoor zijn de bronchiën niet in staat om slijmerige afscheidingen (secretie) effectief uit de longen te verwijderen. Dit leidt tot een opeenhoping van bacteriën, waardoor de luchtwegen verstopt raken en infecties kunnen optreden. Bronchiëctasieën kunnen aangeboren zijn of verworven worden. Een chronische hoest met slijmproductie is een van de vele symptomen van deze longaandoening. Er zijn verschillende effectieve behandelingsmethoden beschikbaar voor deze chronische aandoening. René Laennec beschreef deze ziekte voor het eerst in 1819.
Bij bronchiëctasieën zijn de grote luchtwegen in de longen permanent verwijd en geïrriteerd. Hierdoor zijn de bronchiën niet in staat om slijmerige afscheidingen (secretie) effectief uit de longen te verwijderen. Dit leidt tot een opeenhoping van bacteriën, waardoor de luchtwegen verstopt raken en infecties kunnen optreden. Bronchiëctasieën kunnen aangeboren zijn of verworven worden. Een chronische hoest met slijmproductie is een van de vele symptomen van deze longaandoening. Er zijn verschillende effectieve behandelingsmethoden beschikbaar voor deze chronische aandoening. René Laennec beschreef deze ziekte voor het eerst in 1819.
- Anatomie van de luchtwegen en relatie tot bronchiëctasieën
- Epidemiologie van de longaandoening
- Oorzaken van bronchiëctasieën
- Auto-immuunziekten
- Chronische luchtweginfecties
- Chronische obstructieve longziekte (COPD)
- Cystische fibrose
- Gastro-oesofageale refluxziekte (GERD)
- Immuundeficiënties
- Inademing van schadelijke stoffen
- Primaire ciliaire dyskinesie
- Risicofactoren
- Risicogroepen
- Indeling: Congenitaal of terugkerende ontsteking of infectie van de luchtwegen
- Symptomen van verwijde en geïrriteerde longen en luchtwegen: Kortademigheid, slijm ophoesten
- Alarmsymptomen
- Diagnose en onderzoeken
- Diagnostische tabel voor bronchiëctasieën
- Behandeling: Drainage, medicatie en chirurgie
- Prognose van de ziekte
- Complicaties
- Preventie en levensstijl
- Praktische tips voor het omgaan met bronchiëctasieën
- Volg een evenwichtig voedingspatroon om je gezondheid te ondersteunen
- Blijf fysiek actief binnen je grenzen
- Maak gebruik van ademhalingsoefeningen om je longcapaciteit te verbeteren
- Zorg voor een schone lucht in je omgeving
- Overleg met je arts over medicatie en luchtwegbehandelingen
- Pas je hoesttechnieken aan om slijm effectief te verwijderen
- Vermijd infecties door goede hygiëne te handhaven
- Ondersteun je mentale gezondheid door ontspanningstechnieken
- Maak gebruik van ademhalingshulpmiddelen indien nodig
- Misvattingen rond bronchiëctasieën
- Bronchiëctasieën zijn zeldzaam en komen alleen bij ouderen voor
- Bronchiëctasieën leiden altijd tot ernstige ademhalingsproblemen
- Er is geen behandeling voor bronchiëctasieën
- Bronchiëctasieën worden altijd veroorzaakt door een infectie
- Patiënten met bronchiëctasieën moeten altijd antibiotica gebruiken
- Na een diagnose van bronchiëctasieën is er geen hoop op herstel
Anatomie van de luchtwegen en relatie tot bronchiëctasieën
De luchtwegen zijn essentieel voor een goede zuurstofvoorziening in het lichaam en bestaan uit verschillende structuren die samen een complex ademhalingssysteem vormen. Bij bronchiëctasieën is er sprake van permanente verwijding van de bronchiën, wat de normale luchtcirculatie verstoort.Opbouw van de luchtwegen
De luchtwegen beginnen bij de neus en mond en gaan via de trachea naar de bronchiën, die zich vertakken in kleinere bronchiolen. Deze vertakkingen leiden naar de alveoli, waar gaswisseling plaatsvindt. In gezonde luchtwegen zorgen de bronchiën voor een soepele luchtstroom, en de slijmvlieslaag binnenin helpt bij het afvoeren van verontreinigingen en pathogenen.
Rol van de bronchiën in de ademhaling
De bronchiën zijn grote luchtwegen die lucht van de trachea naar de longen transporteren. Ze zijn omgeven door glad spierweefsel en kraakbeen, wat helpt bij het openen en sluiten van de luchtwegen. Bij bronchiëctasieën verliezen de bronchiën deze structuur, wat resulteert in zwakke en verwijde luchtwegen die minder goed in staat zijn om slijm en bacteriën af te voeren.
Effecten van bronchiëctasieën op de luchtwegen
Door de permanente verwijding van de bronchiën hopen slijm en bacteriën zich op, wat leidt tot infecties en inflammatie. Deze chronische ontsteking verergert de schade aan de luchtwegen, waardoor er een vicieuze cirkel van infectie en verdere luchtwegschade ontstaat.
Epidemiologie van de longaandoening
Wereldwijd zijn ongeveer 1 op de 1.000 mensen getroffen door bronchiëctasieën. De ziekte komt bij volwassenen meer voor bij vrouwen dan bij mannen en neemt toe met de leeftijd. Bij kinderen zijn jongens vaker getroffen dan meisjes. Bronchiëctasieën kunnen zich op elke leeftijd presenteren, maar worden vaker gezien bij kinderen. Er is geen specifieke geografische voorliefde gevonden in de geraadpleegde bronnen.Oorzaken van bronchiëctasieën
Bronchiëctasieën kunnen ontstaan door verschillende oorzaken, variërend van infecties tot genetische aandoeningen en omgevingsfactoren. Deze oorzaken dragen elk bij aan structurele schade aan de luchtwegen, wat leidt tot de kenmerkende verwijding en verlies van functie in de bronchiën.Auto-immuunziekten
Bepaalde auto-immuunziekten, zoals reumatoïde artritis en systemische lupus erythematosus, kunnen ontstekingen veroorzaken die niet beperkt blijven tot de gewrichten, maar zich ook uitbreiden naar de luchtwegen. Chronische ontstekingen door auto-immuunreacties beschadigen de structuur van de bronchiën, wat uiteindelijk kan resulteren in bronchiëctasieën.Chronische luchtweginfecties
Infecties zoals tuberculose, bacteriële longontstekingen en schimmelinfecties kunnen aanzienlijke schade aan de luchtwegen veroorzaken. Door terugkerende infecties raakt de bekleding van de bronchiën beschadigd, wat bijdraagt aan de ontsteking en verwijding van de luchtwegen die kenmerkend zijn voor bronchiëctasieën. Vooral bij patiënten met onvoldoende behandelde of onbehandelde luchtweginfecties is het risico groter.Chronische obstructieve longziekte (COPD)
COPD is een aandoening die de luchtwegen vernauwt en ontstekingen veroorzaakt, wat resulteert in verminderde luchtstroom en ophoping van slijm. Deze aandoening vergroot de kans op infecties en slijmophoping in de bronchiën, wat kan leiden tot secundaire bronchiëctasieën door de voortdurende ontsteking en schade aan de luchtwegen.Cystische fibrose
Cystische fibrose is een genetische aandoening die de slijmproductie in de luchtwegen verstoort, wat leidt tot abnormaal dik en taai slijm. Dit slijm is moeilijk op te hoesten, waardoor het zich ophoopt in de luchtwegen en bacteriën een ideale omgeving vinden om te groeien. De voortdurende infecties en ontstekingen door cystische fibrose resulteren vaak in bronchiëctasieën.Gastro-oesofageale refluxziekte (GERD)
GERD kan ervoor zorgen dat maagzuur terugstroomt naar de luchtwegen, vooral tijdens de nacht. Deze zure terugvloei kan het slijmvlies van de bronchiën irriteren en ontstekingen veroorzaken, wat bijdraagt aan de ontwikkeling van bronchiëctasieën bij patiënten met chronische refluxklachten.Immuundeficiënties
Patiënten met een verzwakt immuunsysteem, zoals mensen met HIV of bepaalde aangeboren immuunstoornissen, lopen een groter risico op het ontwikkelen van bronchiëctasieën. Het verminderde vermogen om infecties te bestrijden zorgt ervoor dat bacteriën en virussen zich sneller kunnen vermenigvuldigen in de luchtwegen, wat leidt tot terugkerende infecties en ontsteking.Inademing van schadelijke stoffen
Langdurige blootstelling aan giftige stoffen, zoals chemische dampen, sigarettenrook en luchtvervuiling, kan de luchtwegen irriteren en ontstekingen veroorzaken. Deze irritatie beschadigt de luchtwegen, wat het risico op het ontwikkelen van bronchiëctasieën verhoogt door de voortdurende ontstekingsreactie.Primaire ciliaire dyskinesie
Deze zeldzame genetische aandoening belemmert de functie van de cilia, de kleine haartjes in de luchtwegen die verantwoordelijk zijn voor het afvoeren van slijm en verontreinigingen. Bij patiënten met primaire ciliaire dyskinesie kunnen de cilia het slijm niet efficiënt verplaatsen, wat leidt tot een verhoogd risico op luchtweginfecties en bronchiëctasieën.Risicofactoren
Verschillende factoren kunnen bijdragen aan de ontwikkeling van bronchiëctasieën. Sommige risicofactoren zijn genetisch bepaald, terwijl andere gerelateerd zijn aan infecties of omgevingsfactoren.Chronische luchtweginfecties
Terugkerende of langdurige infecties zoals tuberculose en bacteriële longontstekingen kunnen de structuur van de bronchiën beschadigen, wat kan leiden tot bronchiëctasieën. Vooral bij onbehandelde of onvoldoende behandelde infecties is het risico hoger.
Genetische aandoeningen
Ziekten zoals cystische fibrose dragen bij aan de ontwikkeling van bronchiëctasieën, omdat ze leiden tot abnormale slijmproductie en ophoping in de luchtwegen. Dit vergroot de kans op chronische infecties en luchtwegschade.
Auto-immuunziekten en immuundeficiënties
Auto-immuunziekten zoals reumatoïde artritis en bepaalde immunodeficiënties kunnen het immuunsysteem verzwakken, waardoor de luchtwegen gevoeliger worden voor infecties en ontsteking, wat kan resulteren in bronchiëctasieën.
Risicogroepen
Sommige groepen lopen een verhoogd risico op het ontwikkelen van bronchiëctasieën vanwege specifieke medische of genetische factoren.Patiënten met cystische fibrose
Cystische fibrose is een genetische aandoening die zorgt voor overmatig slijm in de luchtwegen. Patiënten met cystische fibrose hebben hierdoor een grotere kans op het ontwikkelen van bronchiëctasieën door voortdurende infecties en ontsteking.
Ouderen
Bij ouderen kunnen de luchtwegen door leeftijdsgebonden veranderingen minder effectief worden in het afvoeren van slijm en infecties bestrijden. Dit verhoogt het risico op luchtwegschade en de ontwikkeling van bronchiëctasieën.
Mensen met verminderde immuunfunctie
Patiënten met een zwakke immuunfunctie, zoals mensen met HIV of die immunosuppressiva gebruiken, lopen een verhoogd risico op infecties die de luchtwegen kunnen beschadigen en tot bronchiëctasieën kunnen leiden.
Indeling: Congenitaal of terugkerende ontsteking of infectie van de luchtwegen
Bronchiëctasieën kunnen worden onderverdeeld in de volgende categorieën:- Verworven bronchiëctasieën
- Congenitale (aangeboren) bronchiëctasieën
Verworven
Verworven bronchiëctasieën komen vaker voor dan de aangeboren vorm. Terugkerende ontstekingen of infecties van de luchtwegen zijn vaak de oorzaak. Enkele voorbeelden zijn longontsteking (pneumonie), schimmelinfecties, tuberculose, bindweefselaandoeningen zoals reumatoïde artritis, het syndroom van Sjögren, de ziekte van Crohn, en immunodeficiëntie-aandoeningen zoals hypogammaglobulinemie en hiv en aids. Inhalatie van vreemde voorwerpen, maagzuur, voedseldeeltjes, en goedaardige tumoren kunnen ook bronchiëctasieën veroorzaken. Andere risicofactoren zijn chronisch obstructief longlijden (COPD), chronische bronchitis en emfyseem.
Congenitaal
Aangeboren genetische syndromen zoals het Kartagener-syndroom, Youngs syndroom, Williams-Campbell syndroom, Marfan-syndroom en mucoviscidose (cystische fibrose) kunnen ook bronchiëctasieën veroorzaken. Ongeveer een derde van alle patiënten met bronchiëctasieën heeft mucoviscidose als onderliggende oorzaak. Bij 10 tot 50% van de patiënten blijft de oorzaak onbekend.
 Pijn op de borst komt voor bij bronchiëctasieën / Bron: Pexels, Pixabay
Pijn op de borst komt voor bij bronchiëctasieën / Bron: Pexels, PixabaySymptomen van verwijde en geïrriteerde longen en luchtwegen: Kortademigheid, slijm ophoesten
De initiële longschade die leidt tot bronchiëctasieën begint vaak in de kindertijd. Veel symptomen ontwikkelen zich over een lange tijd, soms maanden of jaren nadat de bronchiëctasieën ontstaan zijn. Eén of beide longen kunnen aangetast zijn en de symptomen verergeren na verloop van tijd.Mogelijke symptomen zijn onder andere bleekheid, clubbing van de vingers (verdikking van de vingertoppen: trommelstokvingers), een blauwachtige huidskleur (medische term: cyanose), een chronische hoest met grote hoeveelheden stinkend sputum (slijm), een groeiachterstand bij kinderen, een hoest die verergert wanneer de patiënt op één kant ligt (zoals 's nachts: nachtelijk kuchen), een piepende ademhaling (stridor), wheezing (piepend geluid bij uitademing), slechte adem (halitose), gewichtsverlies, kortademigheid (die verergert bij inspanning), ophoesten van bloed, pijn op de borst, vermoeidheid en bloedarmoede in een vergevorderd stadium.
Alarmsymptomen
Alarmsymptomen bij bronchiëctasieën kunnen wijzen op verergering van de aandoening of ernstige complicaties. Vroege herkenning van deze symptomen is cruciaal voor tijdige interventie.Aanvallen van zware, chronische hoest met slijmproductie
Een chronische hoest waarbij grote hoeveelheden slijm (soms met bloed) worden opgehoest, kan een belangrijk alarmsymptoom zijn. Dit wijst vaak op ernstige luchtwegontsteking en mogelijk verergering van de bronchiëctasieën.
Herhaalde longinfecties
Herhaaldelijke luchtweginfecties die niet goed reageren op behandeling, zijn een alarmsymptoom van bronchiëctasieën. Deze infecties veroorzaken verdere schade aan de bronchiën, wat de klachten kan verergeren.
Kortademigheid en verminderde inspanningstolerantie
Wanneer de luchtwegen ernstig zijn aangetast, kan kortademigheid optreden, zelfs bij lichte inspanning. Dit symptoom wijst vaak op progressieve luchtwegschade en vraagt om spoedige medische evaluatie.
Diagnose en onderzoeken
Lichamelijk onderzoekTijdens een lichamelijk onderzoek zal de arts de borstkas beluisteren met een stethoscoop (auscultatie). Vaak zijn in de lagere longen piepende ademhaling en abnormale longgeluiden hoorbaar, zoals kleine klikkende, borrelende of ratelende geluiden (reutels).
Diagnostisch onderzoek
Andere diagnostische onderzoeken omvatten een volledig bloedonderzoek, een radiografisch onderzoek van de borstkas (thoraxfoto), een CT-scan van de borstkas, een longfunctieonderzoek (spirometrie), een zweettest voor mucoviscidose, een sputumkweek en een huidonderzoek. Soms is een bronchoscopie vereist, waarbij de arts inwendig de luchtwegen bekijkt.
Differentiële diagnose
Bij de differentiële diagnose moeten onder andere de volgende aandoeningen worden overwogen:
- alfa1-antitrypsine deficiëntie
- aspiratiepneumonie
- astma
- bronchitis (ontsteking van de luchtpijpvertakkingen)
- chronisch obstructief longlijden (COPD)
- bacteriële longontsteking
- emfyseem
- gastro-oesofageale reflux
- mucoviscidose
- tuberculose
Diagnostische tabel voor bronchiëctasieën
Bronchiëctasieën zijn chronische longziekten waarbij de luchtwegen verwijd zijn en beschadigd, wat leidt tot aanhoudende hoest, sputumproductie en ademhalingsproblemen. Deze aandoening kan verschillende oorzaken hebben, en een nauwkeurige diagnose is essentieel voor de behandeling en het beheer ervan. In de onderstaande tabel worden de mogelijke oorzaken van bronchiëctasieën beschreven, evenals diagnostische benaderingen en symptomen.| Diagnose / Oorzaak | Symptomen | Diagnostische testen en oorzaken |
|---|---|---|
| Chronische infecties (zoals tuberculose of longontsteking) | Aanhoudende hoest, purulent sputum, kortademigheid, en terugkerende luchtweginfecties | De diagnose wordt vaak gesteld met behulp van een longonderzoek, waaronder een CT-scan van de borst om de mate van schade aan de luchtwegen te bepalen. Een sputumkweek kan helpen bij het identificeren van bacteriële infecties, en bloedonderzoek kan aanwijzingen geven voor infecties of ontstekingen. |
| Cystic fibrosis (taaislijmziekte) | Chronische hoest met dik sputum, frequente luchtweginfecties, ademhalingsproblemen en vermoeidheid | De diagnose cystic fibrosis wordt vaak bevestigd door een zweettest en genetische tests. Een bloedonderzoek kan worden uitgevoerd om afwijkingen in elektrolyten te detecteren, en genetisch advies kan worden gegeven om de specifieke genetische mutatie te identificeren die de aandoening veroorzaakt. |
| Immunodeficiëntie (zoals primair ciliair dyskinesie) | Herhaalde luchtweginfecties, chronische hoest, sinusitis, gehoorproblemen en vermoeidheid | Een diagnose van immunodeficiëntie kan worden gesteld door genetisch onderzoek, zoals een bloedonderzoek om te kijken naar immunologische afwijkingen. Beeldvormende onderzoeken zoals een CT-scan van de borst kunnen ook nodig zijn om te controleren op structurele veranderingen in de longen en luchtwegen. |
| Auto-immuunziekten (zoals reumatoïde artritis, Sjögren syndroom) | Droge hoest, kortademigheid, pijn op de borst, gewrichtspijn en vermoeidheid | De diagnose wordt vaak bevestigd door een combinatie van klinische symptomen en bloedonderzoek, waaronder testen voor auto-antilichamen zoals reumafactor en antistoffen. Een CT-scan van de longen kan de aanwezigheid van bronchiëctasieën bevestigen. |
| Aangeboren afwijkingen (zoals de Kartagener syndroom) | Chronische hoest, sinusitis, problemen met de luchtwegen, frequente longinfecties, verlaagd longvolume | Genetische tests, zoals een genetisch advies, zijn essentieel voor de diagnose van aangeboren afwijkingen zoals het Kartagener syndroom. Een CT-scan kan helpen bij het visualiseren van de beschadigde luchtwegen. Ondersteunende tests kunnen ook nuttig zijn om de ernst van de symptomen te beoordelen. |
| Luchtwegobstructie door vreemde voorwerpen | Acute hoest, moeite met ademhalen, piepende ademhaling en een gevoel van verstikking | De diagnose kan gesteld worden met behulp van een bronchoscopie om te zoeken naar vreemde voorwerpen in de luchtwegen. Een röntgenfoto of CT-scan kan ook helpen om de aanwezigheid van het object te visualiseren en te lokaliseren. |
| Allergische reacties (bijvoorbeeld astma of allergische bronchopulmonale aspergillose) | Recidiverende hoest, piepende ademhaling, kortademigheid, verhoogde sputumproductie, vooral na blootstelling aan allergenen | Diagnose kan worden gesteld door een bloedonderzoek om verhoogde eosinofielen of IgE-antilichamen te detecteren. Longfunctieonderzoek, zoals spirometrie, kan helpen bij het vaststellen van luchtwegobstructie. Een CT-scan van de borst kan ook worden gebruikt om de schade aan de luchtwegen te visualiseren. |
| Roken of blootstelling aan schadelijke stoffen | Chronische hoest, sputumproductie, kortademigheid, en vermoeidheid, vaak verergerd door fysieke activiteit | De diagnose kan worden gesteld door een bloedonderzoek om de longfunctie te evalueren en ontstekingsmarkers te identificeren. Beeldvormende technieken, zoals een CT-scan of röntgenfoto, kunnen de schade aan de luchtwegen door rook of schadelijke stoffen visualiseren. |
| Longfibrose of andere interstitiële longziekten | Kortademigheid, hoest, vermoeidheid, pijn op de borst en beperkte longfunctie | De diagnose wordt vaak bevestigd door een CT-scan om de mate van longschade te beoordelen. Soms wordt een bloedonderzoek uitgevoerd om markers van ontsteking of fibrose te detecteren. Longfunctieonderzoek is ook nuttig voor het monitoren van de progressie van de ziekte. |
| Genetische aanleg (bijvoorbeeld mutaties in CFTR-gen bij cystic fibrosis) | Chronische hoest, hoesten met slijm, ademhalingsmoeilijkheden, en terugkerende luchtweginfecties | Genetisch advies is essentieel voor het identificeren van mutaties in genen zoals het CFTR-gen. Genetisch testen wordt uitgevoerd om de aanwezigheid van mutaties te bevestigen. Beeldvormende onderzoeken zoals een CT-scan kunnen worden gebruikt om de longstructuur en luchtwegen te beoordelen. |
| Medicijnen (bijvoorbeeld door bijwerkingen van bepaalde geneesmiddelen) | Aanhoudende hoest, kortademigheid, verhoogde sputumproductie, en vermoeidheid | De diagnose kan worden gesteld door een gedetailleerde medicatieanamnese en een bloedonderzoek om het effect van medicijnen op de longen en luchtwegen te monitoren. Soms kunnen aanvullende beeldvormende onderzoeken worden uitgevoerd om schade aan de luchtwegen door medicijnen te visualiseren. |
Behandeling: Drainage, medicatie en chirurgie
Bronchiëctasieën zijn niet te genezen, daarom richt de behandeling zich op het verlichten van de symptomen en het voorkomen van complicaties. De behandeling omvat:- Dagelijkse drainage om sputum te verwijderen.
- Ademhalingstherapie met hoestoefeningen.
- Medicatie zoals antibiotica, bronchodilatoren (luchtwegverwijders) en expectorantia (medicatie om slijm op te hoesten).
- Indien medicatie en therapie niet effectief zijn of bij veel bloedingen in de longen, kan een chirurgische ingreep nodig zijn om een deel van de aangetaste long te verwijderen.
- Stoppen met roken is essentieel.
Prognose van de ziekte
Bij bronchiëctasieën zijn de luchtwegen na verloop van tijd niet meer in staat om slijm af te scheiden, waardoor bacteriën zich ophopen en herhaalde, ernstige longinfecties veroorzaken. Elke infectie veroorzaakt meer schade aan de luchtwegen, wat zonder behandeling leidt tot ernstige gezondheidsproblemen zoals atelectase, cor pulmonale (rechtszijdig hartfalen), hypoxemie (laag zuurstofgehalte), ophoesten van bloed en terugkerende longontstekingen. De arts kan een laag zuurstofgehalte in het bloed opsporen met een pulsoximetrie.De vooruitzichten hangen af van de specifieke oorzaak van de ziekte. Met een adequate behandeling hebben de meeste patiënten een goede levenskwaliteit. Een tijdige diagnose en snelle behandeling zijn cruciaal om verdere longschade te voorkomen.
Complicaties
- Atelectase: Samenvallen van een deel van de long, wat leidt tot verminderde longcapaciteit en ademhalingsproblemen.
- Cor pulmonale: Rechtszijdig hartfalen als gevolg van verhoogde druk in de longslagader, wat leidt tot verminderde hartfunctie en mogelijke hartfalen.
- Hypoxemie: Laag zuurstofgehalte in het bloed, wat kan leiden tot vermoeidheid, kortademigheid en in ernstige gevallen orgaanfalen.
- Hemoptoë: Ophoping van bloed in de luchtwegen, wat kan leiden tot ernstige bloedingen en ademhalingsproblemen.
- Terugkerende longontsteking: Frequent voorkomende infecties in de longen, die verdere schade aan de longweefsels kunnen veroorzaken.
- Chronische respiratoire insufficiëntie: Langdurige ademhalingsproblemen die kunnen leiden tot de noodzaak van zuurstoftherapie of mechanische ventilatie.
- Abcesvorming: Vorming van pus-gevulde holtes in de longen als gevolg van ernstige infecties, wat leidt tot verdere longschade en systemische infecties.
- Bronchusobstructie: Verstopping van de luchtwegen door slijm, wat leidt tot verminderde luchtstroom en ademhalingsproblemen.
- Pulmonale hypertensie: Verhoogde druk in de longslagader, wat kan leiden tot hartfalen en andere ernstige cardiovasculaire complicaties.
Preventie en levensstijl
Preventieve maatregelen en aanpassingen in de levensstijl kunnen helpen bij het beheersen van de symptomen en het voorkomen van verdere complicaties:- Vaccinaties: Regelmatige vaccinaties tegen griep en pneumokokken om infecties te voorkomen.
- Hydratatie: Voldoende vochtinname om het slijm dun en gemakkelijker op te hoesten te houden.
- Voeding: Een evenwichtig voedingspatroon om het immuunsysteem te ondersteunen en gewichtsverlies te voorkomen.
- Lichaamsbeweging: Regelmatige, lichte lichaamsbeweging om de longfunctie te verbeteren en het sputum los te maken.
- Vermijden van irriterende stoffen: Rook, vervuiling en andere irriterende stoffen vermijden om verdere schade aan de luchtwegen te voorkomen.
Praktische tips voor het omgaan met bronchiëctasieën
Volg een evenwichtig voedingspatroon om je gezondheid te ondersteunen
Het volgen van een evenwichtig voedingspatroon is essentieel voor patiënten met bronchiëctasieën, omdat een gezond voedingspatroon kan bijdragen aan het versterken van je immuunsysteem. Zorg ervoor dat je voeding rijk is aan vitamines en mineralen, zoals vitamine C en D, die belangrijk zijn voor je longgezondheid.Voedingsmiddelen die rijk zijn aan antioxidanten, zoals bessen, citrusvruchten en groene bladgroenten, kunnen helpen om ontstekingen te verminderen en het herstel van je longen te bevorderen. Probeer ook gezonde vetten, zoals omega-3-vetzuren in vis, toe te voegen aan je maaltijden om ontstekingen verder te bestrijden.
Bovendien kunnen voedingstekorten de ademhaling bemoeilijken, dus zorg ervoor dat je voldoende calorieën en eiwitten binnenkrijgt, vooral als je door ziekte gewicht verliest.
Blijf fysiek actief binnen je grenzen
Lichamelijke activiteit kan de longfunctie verbeteren, zelfs als je last hebt van bronchiëctasieën. Matige, dagelijkse lichaamsbeweging helpt je longen efficiënter werken en verhoogt de capaciteit van je ademhaling. Dit kan je helpen om het slijm beter los te maken en te verwijderen.Zorg ervoor dat je de intensiteit van de oefeningen aanpast aan je energieniveau en longcapaciteit. Lichte activiteiten zoals wandelen, zwemmen of fietsen kunnen nuttig zijn. Begin langzaam en verhoog de intensiteit geleidelijk.
Overleg met je arts of fysiotherapeut voor een aangepast oefenprogramma dat geschikt is voor jouw situatie, vooral als je problemen hebt met je ademhaling.
Maak gebruik van ademhalingsoefeningen om je longcapaciteit te verbeteren
Ademhalingsoefeningen kunnen enorm helpen bij bronchiëctasieën. Deze oefeningen kunnen de ademhalingsspieren versterken, de luchtwegen openen en de hoest verbeteren. Probeer diep in te ademen door je neus, je longen volledig uit te zetten, en langzaam uit te ademen door je mond. Dit helpt om de longcapaciteit te vergroten en je ademhaling te verbeteren.Daarnaast zijn technieken zoals de 'pursed lip breathing' (adem in door de neus en langzaam uitblazen door lippen die licht gesloten zijn) nuttig om de luchtwegen open te houden. Ademhalingsoefeningen kunnen helpen om paniek door kortademigheid te verminderen.
Zorg voor een schone lucht in je omgeving
Een schone, goed geventileerde omgeving is belangrijk voor patiënten met bronchiëctasieën, omdat verontreinigde lucht de symptomen kan verergeren. Zorg ervoor dat je huis goed geventileerd is en vermijd blootstelling aan rook of andere verontreinigende stoffen, zoals stof of chemicaliën.Een luchtbevochtiger kan ook nuttig zijn om de luchtvochtigheid in huis op peil te houden, wat helpt om je luchtwegen gehydrateerd te houden en het slijm gemakkelijker te verplaatsen. Zorg ervoor dat de luchtbevochtiger regelmatig wordt schoongemaakt om schimmelvorming te voorkomen.
Overleg met je arts over medicatie en luchtwegbehandelingen
Als je bronchiëctasieën hebt, kan je arts medicatie voorschrijven om het slijm in je luchtwegen te helpen verminderen of te verdunnen. Medicijnen zoals mucolytica kunnen het slijm dunner maken en het makkelijker maken om het op te hoesten.Daarnaast kunnen inhalers of andere luchtwegbehandelingen worden voorgeschreven om ontstekingen te verminderen en de ademhalingswegen open te houden. Het is belangrijk om je medicatie precies in te nemen zoals voorgeschreven door je arts om complicaties te voorkomen. Overleg altijd met je arts als je bijwerkingen ervaart of als je het gevoel hebt dat je medicatie niet effectief is.
Pas je hoesttechnieken aan om slijm effectief te verwijderen
Hoesten kan een uitdaging zijn bij bronchiëctasieën, maar het is een belangrijk proces om slijm uit je luchtwegen te verwijderen. Het is essentieel om de juiste hoesttechniek te gebruiken.Probeer te hoesten in een zittende positie met een rechte rug en ontspannen schouders. Dit vergemakkelijkt de luchtstroom en zorgt ervoor dat je meer slijm kunt verwijderen. Gebruik je buikspieren om krachtig maar gecontroleerd te hoesten.
Als je merkt dat het hoesten te veel energie kost, kun je ademhalingsoefeningen proberen om de hoest te kalmeren en het slijm op een zachtere manier los te maken.
Vermijd infecties door goede hygiëne te handhaven
Mensen met bronchiëctasieën hebben een verhoogd risico op luchtweginfecties, dus het is belangrijk om regelmatig je handen te wassen en in je elleboog te hoesten of niezen. Dit vermindert de kans dat je ziektekiemen verspreidt.Zorg ervoor dat je op de hoogte blijft van vaccinaties, zoals de griepprik of pneumokokkenvaccin, om infecties te voorkomen. Overleg met je arts over welke vaccins voor jou het meest geschikt zijn, vooral als je een zwakker immuunsysteem hebt.
Ondersteun je mentale gezondheid door ontspanningstechnieken
Leven met chronische aandoeningen zoals bronchiëctasieën kan mentaal belastend zijn. Het is belangrijk om tijd te nemen voor jezelf en technieken te vinden om stress te verminderen, zoals meditatie, yoga of diepe ademhaling.Regelmatige ontspanning helpt je niet alleen om met de fysieke symptomen om te gaan, maar bevordert ook je algehele welzijn. Zoek steun bij vrienden, familie of een therapeut om de emotionele aspecten van de ziekte te verlichten.
Maak gebruik van ademhalingshulpmiddelen indien nodig
Er zijn verschillende hulpmiddelen die kunnen helpen bij het vergemakkelijken van de ademhaling, zoals vernevelaars en peptideneinhalers. Deze apparaten kunnen medicatie direct naar de longen brengen, wat helpt bij het openen van de luchtwegen en het verminderen van ontstekingen.Een fysiotherapeut kan je ook adviseren over ademhalingstechnieken en hulpmiddelen om de longfunctie te verbeteren. Dit kan je helpen bij het omgaan met je symptomen en het verbeteren van je longgezondheid op de lange termijn.
Misvattingen rond bronchiëctasieën
Bronchiëctasieën zijn een aandoening waarbij de luchtwegen in de longen verwijd en beschadigd raken, vaak door herhaalde infecties. Dit leidt tot een verminderde ademhalingscapaciteit en verhoogde slijmproductie. Er zijn veel misvattingen over deze aandoening, wat kan leiden tot onbegrip over de behandeling en het beheer ervan.Bronchiëctasieën zijn zeldzaam en komen alleen bij ouderen voor
Hoewel bronchiëctasieën vaker voorkomen bij ouderen, kunnen ze op elke leeftijd optreden, zelfs bij kinderen. De aandoening is vaak het gevolg van herhaalde luchtweginfecties of andere aandoeningen zoals cystische fibrose of longenproblemen. Bij sommige mensen kan het zich ontwikkelen als een gevolg van langdurige tekenbeten of virale infecties.Bronchiëctasieën leiden altijd tot ernstige ademhalingsproblemen
Hoewel bronchiëctasieën ademhalingsproblemen kunnen veroorzaken, variëren de symptomen sterk tussen patiënten. Sommige mensen ervaren alleen milde hoestklachten en slijmproductie, terwijl anderen meer ernstige ademhalingsproblemen ondervinden. Het is belangrijk te begrijpen dat de ernst van de aandoening afhankelijk is van de mate van schade aan de luchtwegen en de frequentie van infecties. Veel mensen met bronchiëctasieën kunnen hun symptomen goed beheren met de juiste behandelingen.Er is geen behandeling voor bronchiëctasieën
Hoewel bronchiëctasieën niet volledig kunnen worden genezen, zijn er verschillende behandelingsopties die de symptomen kunnen verlichten en de progressie van de aandoening kunnen vertragen. Dit omvat het gebruik van medicijnen, zoals medicijnen om infecties te behandelen, en technieken om overtollig slijm te verwijderen, zoals fysiotherapie. In sommige gevallen kan een operatie nodig zijn om beschadigde delen van de longen te verwijderen, wat kan helpen bij het verbeteren van de longfunctie.Bronchiëctasieën worden altijd veroorzaakt door een infectie
Hoewel herhaalde luchtweginfecties een belangrijke oorzaak zijn van bronchiëctasieën, kunnen er ook andere onderliggende oorzaken zijn, zoals genetische aandoeningen, auto-immuunziekten of blootstelling aan schadelijke stoffen zoals alcohol of tabaksrook. Het is belangrijk om te begrijpen dat de aandoening multifactorieel kan zijn en dat verschillende factoren kunnen bijdragen aan de ontwikkeling ervan.Patiënten met bronchiëctasieën moeten altijd antibiotica gebruiken
Antibiotica kunnen nuttig zijn bij het behandelen van infecties die vaak optreden bij bronchiëctasieën, maar het is niet altijd nodig om ze preventief in te nemen. Het gebruik van antibiotica moet worden afgewogen tegen de risico's van overmatig gebruik en de mogelijkheid van antibioticaresistentie. Het is belangrijk om met een arts samen te werken om een behandelplan op te stellen dat het gebruik van antibiotica alleen in de juiste gevallen omvat.Na een diagnose van bronchiëctasieën is er geen hoop op herstel
Hoewel bronchiëctasieën een chronische aandoening zijn, betekent dit niet dat herstel onmogelijk is. Veel patiënten kunnen hun symptomen effectief beheersen met medicijnen, longrevalidatie en andere interventies. In sommige gevallen kunnen patiënten hun longfunctie aanzienlijk verbeteren en een normaal leven leiden. Het belangrijkste is om een consistent behandelplan te volgen en regelmatige controleafspraken te maken met een arts om complicaties te voorkomen.© 2016 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Obstructieve longziekte: Chronische longaandoening met hoestChronische longaandoeningen zijn in te delen in drie categorieën: obstructief, restrictief of gemengd. Bij restrictieve…
Obstructieve longziekte: Chronische longaandoening met hoestChronische longaandoeningen zijn in te delen in drie categorieën: obstructief, restrictief of gemengd. Bij restrictieve…
 Hoesten: met slijm, bij baby en de longenHoesten: slijm ophoesten, droge hoest, baby's die hoesten. Het hoesten is een verdedigingsreflex van het lichaam en tree…
Hoesten: met slijm, bij baby en de longenHoesten: slijm ophoesten, droge hoest, baby's die hoesten. Het hoesten is een verdedigingsreflex van het lichaam en tree…
 Astma en bronchitis: een technische uitlegAstma en bronchitis zijn de meest voorkomende aandoeningen van het ademhalingsstelsel, die moeilijk van elkaar te onders…
Astma en bronchitis: een technische uitlegAstma en bronchitis zijn de meest voorkomende aandoeningen van het ademhalingsstelsel, die moeilijk van elkaar te onders…
 Verschil tussen astma en copdAstma en COPD zijn twee chronische longziekten die veel op elkaar lijken. Veel mensen denken dan ook dat ze hetzelfde zi…
Verschil tussen astma en copdAstma en COPD zijn twee chronische longziekten die veel op elkaar lijken. Veel mensen denken dan ook dat ze hetzelfde zi…
 Locked in syndrome (LIS)Het locked in syndrome (LIS) is een zeer ernstig en zeer zeldzaam syndroom dat ontstaat door schade aan de pons nabi…
Locked in syndrome (LIS)Het locked in syndrome (LIS) is een zeer ernstig en zeer zeldzaam syndroom dat ontstaat door schade aan de pons nabi…
 Hepatitis A bij volwassenenHepatitis A is een leverontsteking die door een virus is veroorzaakt. Als je besmet bent met hepatitis A, kan je onder a…
Hepatitis A bij volwassenenHepatitis A is een leverontsteking die door een virus is veroorzaakt. Als je besmet bent met hepatitis A, kan je onder a…
Gerelateerde artikelen
Bronnen en referenties
- Inleidingsfoto: Bykst, Pixabay
- http://www.healthline.com/health/bronchiectasis#Behandeling5
- https://en.wikipedia.org/wiki/Bronchiectasis
- https://www.longfonds.nl/bronchi%C3%ABctasie%C3%ABn/symptomen-bronchi%C3%ABctasie%C3%ABn
- https://www.longfonds.nl/bronchi%C3%ABctasie%C3%ABn/wat-zijn-bronchi%C3%ABctasie%C3%ABn#
- https://www.nhlbi.nih.gov/health/health-topics/topics/brn
- https://www.nhlbi.nih.gov/health/health-topics/topics/brn/atrisk
- https://www.nhlbi.nih.gov/health/health-topics/topics/brn/causes
- https://www.nhlbi.nih.gov/health/health-topics/topics/brn/diagnosis
- https://www.nhlbi.nih.gov/health/health-topics/topics/brn/signs
- https://www.nlm.nih.gov/medlineplus/ency/article/000144.htm
- Afbeelding bron 1: Pexels, Pixabay
Miske (4.039 artikelen)
Laatste update: 23-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 12
Laatste update: 23-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 12
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.