Niet-alcoholische vette leverziekte: Ophoping vet in lever
 De lever is een deel van het spijsverteringsstelsel dat nodig is om voedsel af te breken, energie op te slaan en afvalproducten (waaronder gifstoffen) uit het lichaam te verwijderen. Een niet-alcoholische vette leverziekte is een leveraandoening waarbij een overmatige opbouw van vet in de lever tot stand komt. Vaak is obesitas geassocieerd met de leverziekte, maar ook andere risicofactoren zijn bekend. In het begin treden weinig symptomen op, maar de ziekte evolueert mogelijk verder waardoor leverschade ontstaat. Het is belangrijk om een gezonde levensstijl te hanteren en de risicofactoren aan te pakken, zodat de lever zich weer (gedeeltelijk) kan herstellen. De vooruitzichten van een niet-alcoholische vette leverziekte zijn tot slot goed, maar bij een aantal patiënten ontstaat wel leverschade met bijbehorende symptomen.
De lever is een deel van het spijsverteringsstelsel dat nodig is om voedsel af te breken, energie op te slaan en afvalproducten (waaronder gifstoffen) uit het lichaam te verwijderen. Een niet-alcoholische vette leverziekte is een leveraandoening waarbij een overmatige opbouw van vet in de lever tot stand komt. Vaak is obesitas geassocieerd met de leverziekte, maar ook andere risicofactoren zijn bekend. In het begin treden weinig symptomen op, maar de ziekte evolueert mogelijk verder waardoor leverschade ontstaat. Het is belangrijk om een gezonde levensstijl te hanteren en de risicofactoren aan te pakken, zodat de lever zich weer (gedeeltelijk) kan herstellen. De vooruitzichten van een niet-alcoholische vette leverziekte zijn tot slot goed, maar bij een aantal patiënten ontstaat wel leverschade met bijbehorende symptomen.
- Synoniemen van niet-alcoholische vette leverziekte
- Anatomie lever met relatie tot niet-alcoholische vette leverziekte
- Epidemiologie van leveraandoening
- Aparte ziekte
- Oorzaken van ophoping van vet in de lever
- Genetische factoren
- Levensstijl en omgevingsfactoren
- Metabole stoornissen
- Voeding en voedingspatroon
- Risicofactoren: Obesitas
- Symptomen
- Weinig of milde leverproblemen
- Ernstigere leverproblemen
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling
- Prognose
- Complicaties van leververvetting
- Preventie
- Praktische tips voor het omgaan met niet-alcoholische vette leverziekte (NAFLD)
- Voedingspatroon en lichaamsbeweging
- Medische begeleiding en controle
- Misvattingen rond niet-alcoholische vette leverziekte
- Niet-alcoholische vette leverziekte is ongevaarlijk
- Alleen mensen met ernstig overgewicht krijgen NAFLD
- NAFLD veroorzaakt altijd symptomen
- Een evenwichtig voedingspatroon is niet voldoende om NAFLD te verbeteren
- NAFLD leidt altijd tot leverfalen
- NAFLD treft alleen volwassenen
Synoniemen van niet-alcoholische vette leverziekte
Synoniemen voor een niet-alcoholische vette leverziekte (NAFLD) zijn:- leververvetting
- niet-alcoholische vetlever
- niet-alcoholische vette lever
Anatomie lever met relatie tot niet-alcoholische vette leverziekte
De lever is een vitaal orgaan dat een cruciale rol speelt in verschillende fysiologische processen in het lichaam. De anatomie van de lever en zijn functies zijn van groot belang om te begrijpen hoe niet-alcoholische vette leverziekte (NAFLD) zich ontwikkelt en welke impact het heeft op de algehele gezondheid.Structuur van de lever
De lever is het grootste interne orgaan van het menselijk lichaam en bevindt zich in de rechterbovenbuik, onder het diafragma. Het is ongeveer 15 centimeter hoog, 20 centimeter breed en weegt gemiddeld 1,5 kilogram. De lever is verdeeld in twee hoofdkwabben: de rechterkwab en de linkerkwab, die verder zijn onderverdeeld in kleinere segmenten, bekend als leverlobben. Deze lobben zijn samengesteld uit levercellen (hepatocyten) die verantwoordelijk zijn voor de meeste functies van de lever.
De lever is rijkelijk doorbloed en ontvangt bloed via twee belangrijke bronnen:
- De leverarterie: Levert zuurstofrijk bloed aan de lever.
- De poortader: Transporteert zuurstofarm, maar voedingsrijk bloed van de darmen naar de lever, waar het wordt gefilterd en verwerkt.
Functies van de lever
De lever vervult verschillende belangrijke functies, waaronder:
- Metabolisme: De lever speelt een centrale rol in de metabolisme van vetten, eiwitten en koolhydraten. Het reguleert de bloedsuikerspiegel door glycogeen op te slaan en vrij te geven.
- Detoxificatie: De lever filtert schadelijke stoffen uit het bloed, zoals alcohol en medicatie, en breekt deze af voor eliminatie uit het lichaam.
- Bloedstolling: De lever produceert verschillende eiwitten die essentieel zijn voor de bloedstolling.
- Galproductie: De lever produceert gal, een stof die essentieel is voor de vertering en opname van vetten in de darmen.
Niet-alcoholische vette leverziekte (NAFLD)
NAFLD is een aandoening die wordt gekarakteriseerd door de ophoping van vet in de levercellen, zonder dat er sprake is van overmatig alcoholgebruik. Deze aandoening kan verschillende stadia omvatten, van eenvoudige vetafzetting (steatosis) tot ontsteking van de lever (NASH) en zelfs leverfibrose en cirrose.
Gevolgen van NAFLD voor de leverfunctie
NAFLD kan aanzienlijke gevolgen hebben voor de leverfunctie en de algehele gezondheid. De ophoping van vet in de lever kan leiden tot een verminderde detoxificatiecapaciteit, wat het lichaam kwetsbaarder maakt voor schadelijke stoffen en toxines. Bovendien kan de ontsteking en schade aan de levercellen leiden tot ernstigere aandoeningen, zoals levercirrose, wat kan resulteren in leverfalen en andere levensbedreigende complicaties.
Epidemiologie van leveraandoening
Ongeveer 10 tot 46 procent van de bevolking heeft leververvetting maar geen ontsteking in of schade aan de lever. Tussen 3 en 12 procent van de bevolking lijdt aan niet-alcoholische steatohepatitis. Een niet-alcoholische vette leverziekte (NAFLD) is de meest voorkomende oorzaak van leverziekte in westerse landen. NAFLD komt voorts vaker voor bij personen met een Spaanse, Indiaanse of Aziatische afkomst dan bij personen met een Europese of Afrikaanse achtergrond. De leveraandoening komt het meest voor bij patiënten van middelbare of oudere leeftijd, hoewel ook kinderen en jongeren aangetast zijn.Aparte ziekte
Een vette lever komt ook tot uiting bij een aantal zwangere vrouwen, en cirrose kan mogelijk voortkomen uit een aan alcohol gerelateerde leverziekte. Toch beschouwen artsen een niet-alcoholische vette leverziekte als een afzonderlijke diagnose. De behandeling is ook anders.Oorzaken van ophoping van vet in de lever
Bij niet-alcoholische vette leverziekte (NAFLD) is er een overmatige hoeveelheid vet in de lever aanwezig. Dit fenomeen kan ontstaan door een combinatie van verschillende factoren die de normale vetmetabolisme in de lever verstoren. De lever kan te veel vet aanmaken of is niet in staat om het vet op een efficiënte manier te verwerken. De exacte oorzaak van NAFLD is nog niet volledig begrepen, maar er zijn diverse risicofactoren die een significante rol spelen in de ontwikkeling van deze aandoening.Genetische factoren
Genetica kan ook een rol spelen in de ontwikkeling van NAFLD. Bepaalde genetische predisposities kunnen patiënten gevoeliger maken voor vetopslag in de lever. Genen die betrokken zijn bij het metabolisme van vetten en glucose kunnen de ontwikkeling van NAFLD beïnvloeden. Studies hebben aangetoond dat genetische varianten, zoals die in het PNPLA3-gen, geassocieerd zijn met een verhoogd risico op NAFLD.Levensstijl en omgevingsfactoren
Bepaalde levensstijlkeuzes en omgevingsfactoren kunnen ook bijdragen aan de ontwikkeling van NAFLD. Lichamelijke inactiviteit verhoogt het risico op obesitas en metabole stoornissen, wat op zijn beurt kan leiden tot vetophoping in de lever. Slechte slaapkwaliteit en slaapapneu zijn eveneens geassocieerd met een verhoogd risico op NAFLD. Slaapstoornissen kunnen bijdragen aan insulineresistentie en metabolische afwijkingen. Ten slotte kunnen bepaalde medicijnen, zoals corticosteroïden en antivirale middelen, als bijwerking bijdragen aan de ontwikkeling van NAFLD.Metabole stoornissen
Een van de belangrijkste oorzaken van vetophoping in de lever is de aanwezigheid van metabole stoornissen. Obesitas, bijvoorbeeld, is sterk geassocieerd met NAFLD. Bij patiënten met obesitas kan er een verhoogde vetopslag in de lever optreden door een onevenwichtige energie-inname en -verbranding. Insulineresistentie is een andere belangrijke factor; dit is een toestand waarin de cellen minder gevoelig worden voor insuline, wat leidt tot hogere insulinespiegels en verhoogde vetafzetting in de lever. Daarnaast hebben patiënten met type 2 diabetes een verhoogd risico op het ontwikkelen van NAFLD. De chronische hoge bloedsuikerspiegel en insulineresistentie dragen bij aan de vetopslag in de lever.Voeding en voedingspatroon
Het voedingspatroon van een persoon speelt een cruciale rol bij het ontstaan van NAFLD. Een verhoogde inname van suikers, met name fructose, kan bijdragen aan de vetopslag in de lever. Fructose wordt in de lever omgezet in vet, en een overmatige inname kan leiden tot een toename van levervet. Ongezonde vetten in de voeding, zoals verzadigde vetten en transvetten, kunnen ook bijdragen aan NAFLD. Deze vetten zijn vaak aanwezig in bewerkte voedingsmiddelen, fastfood en gefrituurd voedsel. Bovendien kan een overmatige calorie-inname zonder voldoende fysieke activiteit leiden tot gewichtstoename en vetophoping in de lever. Overgewicht vormt een risicofactor voor een niet-alcoholische vetleverziekte / Bron: Tobyotter, Flickr (CC BY-2.0)
Overgewicht vormt een risicofactor voor een niet-alcoholische vetleverziekte / Bron: Tobyotter, Flickr (CC BY-2.0)Risicofactoren: Obesitas
Risicofactoren voor een niet-alcoholische vette leverziekte zijn:- de blootstelling aan sommige toxines (gifstoffen)
- diabetes mellitus (suikerziekte) type 2
- een oudere leeftijd
- een te traag werkende hypofyse, hetgeen leidt tot hypopituïtarisme (gebrek aan hormonen veroorzaakt door de hypofyse)
- een te traag werkende schildklier (hypothyreoïdie)
- een verhoogd cholesterolgehalte in het bloed
- genetische factoren
- het gebruik van bepaalde medicijnen, zoals corticosteroïden (krachtige ontstekingsremmende medicijnen) en tamoxifen voor de behandeling van kanker (soort chemotherapeuticum)
- het metabool syndroom (risicofactoren voor diabetes mellitus en hart- en vaataandoeningen)
- het polycysteus ovarium syndroom (hormonale veranderingen)
- hoge bloedvetten of triglyceriden
- hypertensie (een hoge bloeddruk)
- infecties, zoals hepatitis (leverontsteking)
- obesitas (vooral met diep buikvet) (grootste risicofactor)
- roken
- slaapapneu
- snel gewichtsverlies
De leveraandoening wordt door artsen beschouwd als de levercomponent van het metabool syndroom. Insulineresistentie (cellen zijn ongevoelig voor insuline) komt bij iedereen voor. Daarnaast is de leverziekte gekoppeld aan een cardiovasculaire ziekte en een chronische nierziekte.
Symptomen
Weinig of milde leverproblemen
De meeste patiënten zijn asymptomatisch in de vroege stadia van de ziekte. Soms is een vergroting van de lever (hepatomegalie) aanwezig. Andere symptomen zijn vermoeidheid, spierzwakte, een gebrek aan energie, gewichtsverlies, een lage eetlust, misselijkheid, ongemak en mogelijke zwelling in de bovenbuik.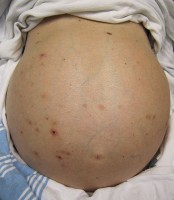 Ascites (vochtophoping in de buik) is mogelijk bij ernstigere leverproblemen / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)
Ascites (vochtophoping in de buik) is mogelijk bij ernstigere leverproblemen / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)Ernstigere leverproblemen
Voortdurende schade aan de lever leidt echter bij sommige patiënten tot niet-alcoholische steatohepatitis (NASH). Deze leverziekte ontwikkelt zich mogelijk tot cirrose of littekens en een slechtere leverfunctie.Volgende symptomen komen voor bij cirrose of littekens of een slecht werkende lever:
- diarree
- een jeukende huid
- een teerachtige ontlasting
- een vergrote milt (splenomegalie)
- geelzucht
- gemakkelijk bloedingen en blauwe plekken
- gynaecomastie (vergrote borsten bij mannen)
- misselijkheid en braken
- rode handpalmen
- vergrote bloedvaten net onder het huidoppervlak (teleangiëctasieën)
- vermoeidheid
- verwardheid, concentratieproblemen, geheugenverlies en hallucinaties
- zwakte
- zwelling en pijn in de buik (ascites)
Alarmsymptomen
Niet-alcoholische vette leverziekte (NAFLD) is een aandoening die wordt gekarakteriseerd door de ophoping van vet in de lever zonder de consumptie van alcohol. Het kan leiden tot ernstigere leveraandoeningen, zoals niet-alcoholische steatohepatitis (NASH), leverfibrose en zelfs levercirrose. Vroegtijdige herkenning van alarmsymptomen is cruciaal voor het beheer en de behandeling van deze aandoening.Vermoeidheid en algemene malaise
Een van de meest voorkomende symptomen van NAFLD is aanhoudende vermoeidheid. Patiënten kunnen zich voortdurend moe en zwak voelen, wat niet verbetert met rust. Dit kan worden veroorzaakt door een verminderde leverfunctie en een verhoogde ontsteking in het lichaam.
Daarnaast ervaren veel patiënten een gevoel van algemene malaise. Dit kan zich uiten in een algemeen onwelzijn en een gebrek aan energie. Deze symptomen zijn vaak niet specifiek, maar kunnen wijzen op een verslechterende leverfunctie.
Pijn of ongemak in de rechterbovenbuik
Patiënten met NAFLD kunnen pijn of ongemak in de rechterbovenbuik ervaren. Dit kan variëren van een doffe pijn tot een scherpe of stekende sensatie. De pijn kan het gevolg zijn van een vergrote lever (hepatomegalie) of ontsteking in de lever.
Het is belangrijk dat patiënten dit symptoom serieus nemen, vooral als het aanhoudend is, aangezien dit kan wijzen op de progressie van de ziekte naar ernstigere stadia.
Geelzucht (icterus)
Geelzucht is een aandoening die optreedt wanneer er een ophoping van bilirubine in het bloed is, wat leidt tot een gele verkleuring van de huid en het oogwit. Dit symptoom kan optreden als de lever niet goed functioneert en niet in staat is om bilirubine effectief te verwerken.
Patiënten die geelzucht ervaren, moeten onmiddellijk medische hulp zoeken, omdat dit kan wijzen op een ernstige leverziekte.
Veranderingen in de stoelgang
Veranderingen in de stoelgang, zoals diarree of constipatie, kunnen ook optreden bij patiënten met NAFLD. Dit kan samenhangen met een verstoring van de leverfunctie, die van invloed kan zijn op de spijsvertering en de absorptie van voedingsstoffen.
Het is belangrijk dat patiënten alert zijn op deze veranderingen en dit met hun zorgverlener bespreken, vooral als het aanhoudend is of gepaard gaat met andere symptomen.
Bloedingsproblemen
Een verminderde leverfunctie kan leiden tot een verstoorde bloedstolling, wat kan resulteren in onverklaarbare blauwe plekken of bloedingen. Patiënten kunnen merken dat ze gemakkelijker blauwe plekken krijgen of dat kleine verwondingen langer bloeden dan normaal.
Dit symptoom kan wijzen op een ernstigere leverziekte en vereist onmiddellijke aandacht van een zorgverlener.
Psychische symptomen
Patiënten met NAFLD kunnen ook psychische symptomen ervaren, zoals depressie, angst en concentratieproblemen. Deze symptomen kunnen voortkomen uit de stress van het omgaan met een chronische ziekte of uit de fysiologische effecten van leverdisfunctie.
Het is belangrijk dat patiënten hun mentale gezondheid in de gaten houden en indien nodig ondersteuning zoeken.
Diagnose en onderzoeken
De meeste patiënten met eenvoudige leververvetting weten meestal niet dat ze hieraan lijden. De arts diagnosticeert dit vaak per toeval omdat hij de patiënt test op een andere aandoening. Een bloedonderzoek onthult aanwijzingen voor de leveraandoening doordat de leverenzymwaarden verhoogd zijn.De diagnose van leververvetting gebeurt meestal via beeldvormende onderzoeken zoals een echografie, een CT-scan of een MRI-scan.
Een leverbiopsie maakt de staging van de ziekte mogelijk, hetgeen inhoudt dat het stadium en de ernst van de leverziekte hiermee op te sporen zijn. Ook is een biopsie soms vereist om andere leverproblemen uit te sluiten. De histologische veranderingen zijn vergelijkbaar met deze van leverschade veroorzaakt door alcohol. De histologische wijzigingen variëren van eenvoudige vetveranderingen tot vet en ontsteking (steatohepatitis, NASH) en fibrose (littekenvorming in de lever).
Een elastografie (stijfheid van de lever opmeten) is inzetbaar om de mate van fibrose te evalueren.
 Een gezonde en gevarieerde voeding is belangrijk / Bron: Jill111, Pixabay
Een gezonde en gevarieerde voeding is belangrijk / Bron: Jill111, PixabayBehandeling
Een specifieke behandeling voor een niet-alcoholische vetlever is niet voorhanden. Gewichtsverlies, een strikte controle van hypertensie, diabetes en lipideniveaus zijn belangrijke behandelingsopties voor een niet-alcoholische vette leverziekte. Het consumeren van een gezonde en gevarieerde voeding met veel groenten en fruit, maar met weinig zout, suiker en verzadigde transvetten, is nodig om de ziekte te voorkomen of zelfs om te keren.Patiënten met elke soort leveraandoening mogen geen of slechts beperkte hoeveelheden alcohol drinken. Thiazolidinedionen, medicijnen die de insulineresistentie verbeteren, zijn mogelijk inzetbaar. Hiermee is een histologische verbetering gedocumenteerd. Een levertransplantatie is voorbehouden voor patiënten met cirrose in het laatste stadium.
Prognose
Een leververvetting veroorzaakt bij de meeste patiënten meestal geen ernstige problemen. De lever herstelt zich mogelijk (gedeeltelijk) door het hanteren van een gezondere levensstijl. Vooral bij kleine leverschade is het lichaam in staat om de leverproblemen zelf op te lossen. De leverziekte keert mogelijk wel terug, zelfs na een levertransplantatie. Regelmatige controle door de arts is geïndiceerd.Complicaties van leververvetting
In 1% van de gevallen leidt de leveraandoening mogelijk tot levercirrose. Bij dit leverprobleem ontstaat onherstelbare leverschade doordat normaal leverweefsel vervangen is door littekenweefsel. De lever werkt hierdoor niet meer goed, wat leidt tot leverfalen. Ook is de kans op een hepatocellulair carcinoom (vorm van leverkanker) hoger bij patiënten met een niet-alcoholische vetleverziekte. Voorts hebben patiënten met een niet-alcoholische vette leverziekte meer kans op het ontwikkelen van diabetes mellitus en hartaandoeningen.Preventie
De preventie van een niet-alcoholische vette leverziekte richt zich vooral op het verminderen van de risicofactoren. Belangrijke maatregelen zijn:- het behouden van een gezond gewicht door middel van voeding en lichaamsbeweging
- het beheersen van diabetes mellitus en hoge bloeddruk
- het verlagen van cholesterol- en triglycerideniveaus
- het vermijden van overmatige alcoholconsumptie
- het stoppen met roken
- regelmatige controle en opvolging door een arts, vooral bij risicogroepen
Door deze preventieve maatregelen kan de kans op het ontwikkelen van een niet-alcoholische vette leverziekte aanzienlijk worden verminderd en kan de gezondheid van de lever worden beschermd.
Praktische tips voor het omgaan met niet-alcoholische vette leverziekte (NAFLD)
Niet-alcoholische vette leverziekte is een aandoening waarbij vet zich ophoopt in de lever, zonder dat er alcoholgebruik aan te pas komt. Het kan leiden tot ontsteking, leverbeschadiging en uiteindelijk levercirrose. Hoewel er geen specifieke medicijnen zijn om de ziekte te behandelen, kunnen levensstijlveranderingen helpen om de aandoening te beheersen.Voedingspatroon en lichaamsbeweging
Een van de belangrijkste manieren om NAFLD te behandelen, is door een evenwichtig voedingspatroon aan te houden en regelmatig te bewegen. Vermijd vetrijke, suikerrijke en bewerkte voedingsmiddelen, en kies voor een voedingspatroon dat rijk is aan groenten, fruit, volkorenproducten en magere eiwitten.Lichaamsbeweging is essentieel om de vetophoping in de lever te verminderen. Streef naar minstens 150 minuten matige lichaamsbeweging per week, zoals wandelen, fietsen of zwemmen. Bij gewichtsverlies kan de leverfunctie aanzienlijk verbeteren, dus zelfs een bescheiden gewichtsverlies kan gunstig zijn.
Medische begeleiding en controle
Aangezien NAFLD in sommige gevallen kan leiden tot ernstigere leverproblemen, is regelmatige controle door een arts noodzakelijk. Dit kan onder meer het meten van leverenzymen, echografie van de lever en het monitoren van eventuele complicaties omvatten.Daarnaast kunnen medicijnen worden voorgeschreven om de bloedvetten te verlagen of diabetes beter onder controle te houden, wat de gevolgen van NAFLD kan helpen beperken. Overleg met een arts over de beste behandelopties en eventuele aanvullende ondersteunende behandelingen.
Misvattingen rond niet-alcoholische vette leverziekte
Niet-alcoholische vette leverziekte (NAFLD) is een aandoening waarbij zich vet ophoopt in de lever zonder dat overmatig alcoholgebruik de oorzaak is. De ziekte komt steeds vaker voor en wordt in verband gebracht met obesitas, insulineresistentie en een ongezonde levensstijl. Er bestaan echter veel misvattingen over de aandoening, waardoor de ernst ervan vaak wordt onderschat.Niet-alcoholische vette leverziekte is ongevaarlijk
Hoewel de beginfase van NAFLD weinig symptomen veroorzaakt, kan de aandoening in sommige gevallen verergeren tot niet-alcoholische steatohepatitis (NASH). Dit kan leiden tot leverfibrose, cirrose en zelfs leverkanker. Regelmatige controle en aanpassingen in levensstijl zijn daarom cruciaal om ernstige complicaties te voorkomen.Alleen mensen met ernstig overgewicht krijgen NAFLD
Hoewel overgewicht en obesitas belangrijke risicofactoren zijn, kunnen ook mensen met een normaal gewicht NAFLD ontwikkelen. Factoren zoals genetische aanleg, slechte eetgewoonten en een sedentaire levensstijl spelen een rol. Zelfs bij een gezond BMI kan de vetverdeling in het lichaam bijdragen aan leververvetting.NAFLD veroorzaakt altijd symptomen
Veel mensen met NAFLD merken geen symptomen op, vooral in de vroege stadia. De ziekte wordt vaak toevallig ontdekt tijdens bloedonderzoeken of beeldvormende onderzoeken. In latere stadia kunnen vermoeidheid, buikpijn en een vergrote lever optreden, maar de afwezigheid van symptomen betekent niet dat de ziekte onschuldig is.Een evenwichtig voedingspatroon is niet voldoende om NAFLD te verbeteren
Een gezond en evenwichtig voedingspatroon is een van de belangrijkste manieren om de ziekte onder controle te krijgen. Gewichtsverlies, vermindering van suiker- en vetinname en een dieet rijk aan groenten en volle granen kunnen de vetophoping in de lever verminderen en verdere schade voorkomen.NAFLD leidt altijd tot leverfalen
Niet iedereen met NAFLD ontwikkelt ernstige leverproblemen. Met de juiste aanpassingen in levensstijl en vroegtijdige opsporing kan de progressie van de ziekte worden gestopt of zelfs omgekeerd. Het is echter wel belangrijk om medische opvolging te behouden, vooral als er sprake is van bijkomende risicofactoren zoals diabetes mellitus of hoge bloeddruk.NAFLD treft alleen volwassenen
Steeds meer kinderen en tieners krijgen te maken met NAFLD, mede door de toename van obesitas en ongezonde eetgewoonten. Dit is zorgwekkend, omdat leververvetting op jonge leeftijd kan leiden tot ernstige gezondheidsproblemen later in het leven. Vroegtijdige preventie en een gezonde levensstijl vanaf jonge leeftijd zijn essentieel om dit te voorkomen.Lees verder
© 2018 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Gevolgen van alcohol voor de leverAlcohol heeft diverse gevolgen voor de lever. Alcohol speelt een belangrijke rol bij het ontstaan van diverse leverziekt…
Gevolgen van alcohol voor de leverAlcohol heeft diverse gevolgen voor de lever. Alcohol speelt een belangrijke rol bij het ontstaan van diverse leverziekt…
 Leverschade door alcohol: symptomen, oorzaken en behandelingDoor alcohol veroorzaakte leverschade wordt veroorzaakt door zwaar alcoholgebruik. De taak van de lever is om alcohol af…
Leverschade door alcohol: symptomen, oorzaken en behandelingDoor alcohol veroorzaakte leverschade wordt veroorzaakt door zwaar alcoholgebruik. De taak van de lever is om alcohol af…
 Bloedonderzoek lever: verhoogde of afwijkende leverwaardenBloedonderzoek voor de lever of leverfunctie zijn alle bepalingen die worden gedaan in bloed dat bij je is afgetapt. Dit…
Bloedonderzoek lever: verhoogde of afwijkende leverwaardenBloedonderzoek voor de lever of leverfunctie zijn alle bepalingen die worden gedaan in bloed dat bij je is afgetapt. Dit…
 Leverziekte bij de kat: herken de symptomenDe lever is net zoals bij de mens, voor een kat ook een van de belangrijkste organen. Het vervult meerdere vitale functi…
Leverziekte bij de kat: herken de symptomenDe lever is net zoals bij de mens, voor een kat ook een van de belangrijkste organen. Het vervult meerdere vitale functi…
 Alcoholische leverziekte: Vetlever, hepatitis en cirroseHet jarenlang overmatig drinken van alcohol produceert mogelijk een breed spectrum van leveraandoeningen zoals een vette…
Alcoholische leverziekte: Vetlever, hepatitis en cirroseHet jarenlang overmatig drinken van alcohol produceert mogelijk een breed spectrum van leveraandoeningen zoals een vette…
 Vergrote blaas: oorzaken en behandeling van blaashypertrofieEen vergrote blaas kan bij zowel mannen als vrouwen optreden. Een vergrote blaas, ook wel blaashypertrofie genoemd, is e…
Vergrote blaas: oorzaken en behandeling van blaashypertrofieEen vergrote blaas kan bij zowel mannen als vrouwen optreden. Een vergrote blaas, ook wel blaashypertrofie genoemd, is e…
Gerelateerde artikelen
Bronnen en referenties
- Geraadpleegd op 30 januari 2018:
- Thiazolidinediones and Advanced Liver Fibrosis in Nonalcoholic Steatohepatitis: A Meta-analysis., https://www.ncbi.nlm.nih.gov/pubmed/28241279
- 6 Facts About Non-Alcoholic Fatty Liver Disease, http://www.activebeat.com/your-health/6-facts-about-non-alcoholic-fatty-liver-disease/
- Non-alcoholic Fatty Liver Disease, https://patient.info/health/alcohol-and-liver-disease/non-alcoholic-fatty-liver-disease
- Non-alcoholic fatty liver disease: An expanded review, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5468341/
- Overview, https://www.mayoclinic.org/diseases-conditions/nonalcoholic-fatty-liver-disease/symptoms-causes/syc-20354567
- Non-alcoholic fatty liver disease Printable PDF, https://ghr.nlm.nih.gov/condition/non-alcoholic-fatty-liver-disease
- What to know about nonalcoholic fatty liver disease, https://www.medicalnewstoday.com/articles/312536.php
- Coëlho, Medisch Zakwoordenboek, digitale editie, versie 2010
- NON-ALCOHOLIC FATTY LIVER DISEASE (NAFLD), boek: Clinical Medicine, Door: Parveen Kumar, Michael Clark, Uitgever: Elsevier, ISBN: 9780702029936, blz. 344-345
- Afbeelding bron 1: Tobyotter, Flickr (CC BY-2.0)
- Afbeelding bron 2: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)
- Afbeelding bron 3: Jill111, Pixabay
Miske (4.039 artikelen)
Laatste update: 28-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 13
Laatste update: 28-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 13
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.