Hart- en vaatziekten: symptomen, oorzaken en behandeling
Hart- en vaatziekten vormen een groep van aandoeningen die aan elkaar gerelateerd zijn, omdat ze dezelfde 'verwekker' hebben. De oorzaak van deze groep aandoeningen is dat de slagaders met het vorderen van de leeftijd worden aangetast als gevolg van atherosclerose of aderverkalking. Dit is een aandoening waarbij de slagaders vernauwd raken, waardoor de werking van het vaatstelsel achteruit gaat. Minder vaak hangen hart- en vaatziekten samen met niet-atherosclerotische ziekten, zoals aangeboren bouwfouten, cardiomyopathie (een verzamelnaam voor ziekten van de hartspier), diverse ontstekingen, enz. Hart- en vaatziekten, zoals hartfalen, coronaire hartziekten en hartaanvallen, behoren tot de meest voorkomende ziekten. In Nederland zijn er anno 2020 grofweg 1,55 miljoen mensen met een chronische hart- of vaatziekte. Elke dag sterven er in ons land iets meer dan 100 mensen aan een hart- of vaatziekte. Daarom is preventie en tijdige opspring en behandeling bijzonder belangrijk.- Hart- en vaatziekten
- Werking van het hart
- Cardiovasculaire ziekten
- Hoge bloeddruk (hypertensie)
- Coronaire hartziekte en hartaanval
- Hartfalen
- Endocarditis
- Hartkleplijden
- Onregelmatige hartslag
- Pericarditis
- Lage bloeddruk (hypotensie)
- Functionele hartproblemen
- Hoge bloeddruk
- Veel voorkomende aandoening
- Wat is een normale bloeddruk?
- Oorzaken
- Risicogroepen
- Hartinfarct of hartaanval
- Wat is een hartaanval
- Symptomen van een hartinfarct
- Behandeling
- Pijn op de borst (angina pectoris)
- Wat is angina pectoris?
- Symptomen van angina pectoris
- Uitlokkende factoren
- Oorzaken van angina pectoris
- Stabiele en instabiele angina pectoris
- Onderzoek en diagnose
- Behandeling van angina pectoris
- Casus: Hart- en vaatziekten
- Patiënt
- Klachten
- Onderzoek
- Diagnose
- Behandeling
- Advies
- Prognose
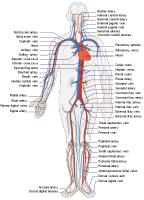 Bloedsomloop / Bron: LadyofHats, Mariana Ruiz Villarreal, Wikimedia Commons (Publiek domein)
Bloedsomloop / Bron: LadyofHats, Mariana Ruiz Villarreal, Wikimedia Commons (Publiek domein)Hart- en vaatziekten
Hart- en vaatziekten (cardiovasculaire aandoeningen) is de verzamelnaam voor aandoeningen die het hart en vaatstelsel betreffen. Het is een groep sterk gerelateerde aandoeningen, omdat er ziekten onder vallen die door een gelijke verwekker worden veroorzaakt. Je kunt daarom aan meerdere van die ziekten tegelijk lijden. Als je één aandoening uit deze groep hebt, dan heb je een verhoogd risico om een andere aandoening uit dezelfde groep te krijgen. De oorzaak die aan al deze aandoeningen ten grondslag ligt is atherosclerose, in de volksmond aderverkalking genoemd. Dit een langzaam voortschrijdende ziekte waarbij vetachtige stoffen in de wand van slagaders worden afgezet en in een later stadium zogeheten plaque wordt gevormd. Naast de door atherosclerose veroorzaakte hart- en vaatziekten, waarvan hartinfarct en herseninfarct de bekendste zijn, zijn er ook nog niet-atherosclerotische hartziekten, zoals aangeboren bouwfouten, diverse ontstekingen, enz.Werking van het hart
Het hart is ongeveer zo groot als een vuist en ligt in de borstholte. Het hart is in twee helften verdeeld en iedere helft bestaat uit een bovenste deel, boezem (atrium) en een onderste deel, de kamer (ventrikel), een sterke gespierde holte, geschikt als hogedrukpomp. Tussen boezems en kamer bevinden zich hartkleppen die voorkomen dat het bloed terugstroomt. Het bloed kan daarom maar in één richting stromen. Zowel in de linker als in de rechter harthelft komen twee kleppen voor. Er is één klep tussen boezem en hartkamer en één tussen kamer en bijbehorende grote bloedvat. In totaal zijn dat vier kleppen.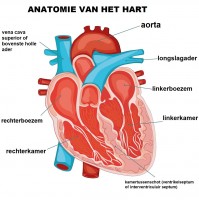 Anatomie van het hart / Bron: Okili77/Shutterstock.com
Anatomie van het hart / Bron: Okili77/Shutterstock.comHet hart heeft een netwerkje van speciale cellen die elkaar in een domino-effect een elektrische prikkel doorgeven, welke de hartspier aanzet om zich samen te trekken. Dit prikkelgeleidingssysteem zorgt ervoor dat dit in het juiste tempo gebeurt en in de juiste volgorde: eerst de boezems, dan de kamers. De pompfunctie van het hart is afhankelijk van een juiste werking van het prikkelgeleidingssysteem. Wanneer dit systeem niet correct werkt, wordt gesproken van een hartritmestoornis. Een afwijkend hartritme kan ernstige gevolgen hebben, maar meestal is het vrij onschuldig.
Cardiovasculaire ziekten
Hoge bloeddruk (hypertensie)
Hoge bloeddruk of hypertensie is een wijdverspreide ziekte. Anno 2020 lijdt grofweg één op de drie volwassenen aan deze aandoening, wat neerkomt op drie miljoen mensen in Nederland. Hoge bloeddruk veroorzaakt in het begin geen klachten. Meestal merken de getroffenen het niet eens op. Het gevaarlijke is dat een permanent hoge bloeddruk het risico op schade verhoogt vitale organen zoals het hart, de hersenen, de nieren en de ogen nemen toe. Er zijn veel oorzaken. Het veranderen van je levensstijl en voorgeschreven medicatie kan meestal helpen om je bloeddruk te verlagen.Coronaire hartziekte en hartaanval
Coronaire hartziekten zijn vernauwingen van de kransslagaders rondom het hart. Coronaire hartziekte begint met afzettingen van vet en bindweefsel in de kransslagaders. Dit leidt tot vernauwing (stenose) of verstopping (occlusie) van de kransslagaders, waardoor het hartspierweefsel niet meer voldoende wordt voorzien van zuurstof en voedingsstoffen. De getroffenen hebben min of meer hevige pijn, eerst wanneer ze gestrest zijn, later in rust (angina pectoris). Als de bloedstroom ernstig wordt beperkt, kunnen hartspiercellen afsterven door zuurstofgebrek (hartaanval).Als de cardioloog wil bepalen of de kransslagaders vernauwd zijn, onderzoekt hij de bloedvaten middels hartkatheterisatie (coronair angiografie). Computertomografie (CT-angiografie) en magnetische resonantiebeeldvorming (MRI) worden tegenwoordig ook gebruikt om coronaire aandoeningen uit te sluiten.
Hartfalen
Bij hartfalen (hartinsufficiëntie) kan het hart niet meer voldoende bloed in het lichaam pompen om de organen te voeden. Hartfalen kan verschillende oorzaken hebben, waaronder hoge bloeddruk, hartritmestoornissen, na een hartaanval of door hartklepafwijkingen. De ziekte wordt in eerste instantie behandeld met medicijnen. In ernstige gevallen kan een harttransplantatie nodig zijn.Endocarditis
Bij endocarditis zijn de hartkleppen of de binnenwand van het hart ontstoken. De ontsteking kan direct worden veroorzaakt door bacteriën (infectieuze of bacteriële endocarditis) of als een niet-infectieuze reumatische reactie (reumatische koorts) na een eerdere streptokokkeninfectie. In het ergste geval kan infectieuze endocarditis ervoor zorgen dat de bacteriën zich door het bloed verspreiden (sepsis). Ondanks een optimale antibioticabehandeling sterft ongeveer 30% van de patiënten met bacteriële endocarditis. De prognose voor reumatische koorts is aanzienlijk beter dan voor bacteriële endocarditis.Hartkleplijden
Bij hartkleplijden werken één of meer hartkleppen niet naar behoren. De hartkleppen gaan bijvoorbeeld niet volledig dicht of open. Kleine defecten aan de hartklep veroorzaken weinig klachten en vereisen meestal geen speciale behandeling. Maar in ernstiger situaties kan je hart overbelast raken. Ernstige fouten worden meestal operatief behandeld.Onregelmatige hartslag
Bij een onregelmatige hartslag voel je hartkloppingen of het hart overslaan. Aandoeningen van het hartritme kunnen bij gezonde mensen voorkomen, maar het kan ook wijzen op een hartaandoening. Er zijn verschillende soorten onregelmatige hartslag. Behandeling van hartritmestoornissen bestaat uit het wegnemen van de onderliggende oorzaak of het voorschrijven van medicijnen.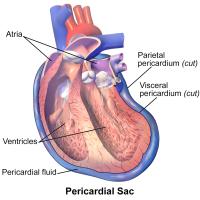 Hartzakje met daarin het hart / Bron: Blausen Medical Communications, Inc., Wikimedia Commons (CC BY-3.0)
Hartzakje met daarin het hart / Bron: Blausen Medical Communications, Inc., Wikimedia Commons (CC BY-3.0)Pericarditis
Bij sommige ziekten kan zich vocht ophopen in de ruimte tussen het epicard (een vlies dat het hartspierweefsel omgeeft) en het pericard (hartzakje). Deze zogenaamde pericardiale effusie ('vocht rondom het hart') verdwijnt spontaan of door medicatie, soms moet de arts de vloeistof opzuigen. Pericardiale effusie kan erg gevaarlijk zijn als veel vocht zich snel ophoopt of de effusie niet op tijd wordt herkend. Omdat het hart dan niet meer goed kan vullen en daardoor niet meer voldoende bloed kan uitstoten en rondpompen. Het hartzakje kan om verschillende redenen ontstoken raken. In technisch jargon heet dit 'pericarditis'.Lage bloeddruk (hypotensie)
De bloeddruk kan lager zijn dan normaal zonder een verklaarbare oorzaak, of kan worden verlaagd door hartaandoeningen, aandoeningen van het zenuwstelsel, hormonale aandoeningen, bloedverlies, medicatie en andere oorzaken. Als er een detecteerbare oorzaak is van lage bloeddruk, wordt getracht deze te elimineren of te behandelen.Functionele hartproblemen
Sommige mensen hebben pijn op de borst of een verhoogde hartfrequentie (tachycardie) en/of hartstoornissen, terwijl is er geen oorzaak in medische zin gevonden kan worden. Dit noemen artsen 'functionele hartproblemen'. Deze mensen voelen zich vaak angstig en onzeker. Praten met hun arts of een psychotherapeut kan patiënten helpen. Bloeddrukmeting door een arts / Bron: Kurhan/Shutterstock
Bloeddrukmeting door een arts / Bron: Kurhan/ShutterstockHoge bloeddruk
Veel voorkomende aandoening
In westerse landen is hoge bloeddruk één van de meest voorkomende aandoeningen. In feite is hoge bloeddruk geen ziekte, maar een verschijnsel van een ontregeling in het lichaam waarbij op korte of op lange termijn ziekelijke veranderingen in de bloedvaten optreden. Dit geeft een verhoogd risico op hart- en vaatziekten. Bloeddruk is de druk die binnen een bloedvat heerst. Hoge bloeddruk, ook wel ‘hypertensie’ genoemd, is gevaarlijk omdat het hart harder werkt om bloed te pompen naar het lichaam en dit draagt bij aan atherosclerose (aderverkalking), een ziekteproces dat leidt tot vernauwing en verharding van de slagaders, en het ontwikkelen van hartfalen. Wanneer je hart voortdurend tegen een hoge druk in moet pompen, maakt het hart eerst meer spieren aan om de klus te klaren. Je hart wordt daardoor dikker of gespierder (een vergroot hart). Doch op een gegeven ogenblik wordt de verdikte hartspier stijver en minder soepel. Hierdoor neemt de pompkracht af.Wat is een normale bloeddruk?
De bloeddruk wordt gemeten met een bloeddrukmeter (zie afbeelding). De bloeddruk wordt uitgedrukt in twee getallen: het eerste getal is de bovendruk (systolische bloeddruk): dat is de druk wanneer het hart zich samentrekt. het tweede getal is de onderdruk (diastolische bloeddruk): dat is de druk wanneer het hart zich ontspant.Men spreekt van hoge bloeddruk bij een van 140 mmHg of hoger en/of een onderdruk van 90 mmHg of hoger. Als je ouder bent dan 80 jaar, wordt een bovendruk van 160 geaccepteerd.
De bloeddruk verandert voortdurend, afhankelijk van je lichaamshouding, lichamelijke activiteit, geestelijke inspanning, het eten van een maaltijd direct voor de meting en roken. Eén meting is daarom volstrekt onvoldoende. Meerdere bloeddrukmetingen zijn nodig om een goed beeld te krijgen van je bloeddruk. Om je gemiddelde bloeddruk zo nauwkeurig mogelijk te bepalen is het aan te bevelen om meerdere metingen over een paar maanden te verspreiden.
 Overgewicht kan leiden tot hoge bloeddruk / Bron: Istock.com/VladimirFLoyd
Overgewicht kan leiden tot hoge bloeddruk / Bron: Istock.com/VladimirFLoydOorzaken
De precieze oorzaken van hoge bloeddruk zijn niet bekend, maar een aantal factoren en omstandigheden kunnen een rol kunnen spelen in de ontwikkeling, waaronder:- roken
- overgewicht of obesitas
- gebrek aan lichaamsbeweging
- teveel zout (natrium) in het dieet
- teveel alcoholgebruik (meer dan 1 tot 2 glazen per dag)
- spanning / (chronische) stress
- oudere leeftijd
- genetica
- familiegeschiedenis van hoge bloeddruk
- chronische nierziekte
- bijnier- en schildklieraandoeningen
Essentiële hypertensie
In ongeveer 95% van de hoge bloeddruk gevallen, kan de onderliggende oorzaak niet worden achterhaald. Dit type hoge bloeddruk wordt essentiële of primaire hypertensie genoemd.
Essentiële hypertensie wordt gekoppeld aan bepaalde risicofactoren. In sommige families komt hoge bloeddruk vaker. Leeftijd speelt ook een rol. Essentiële hypertensie wordt ook sterk beïnvloed door leefstijlfactoren: overgewicht, inactiviteit en ongezond voedingspatroon werken hoge bloeddruk in de hand. Het verband tussen zoutinname en hoge bloeddruk is bijzonder overtuigend. De meerderheid van alle mensen met een hoge bloeddruk zijn ‘zoutgevoelig’, wat betekent dat iets meer dan de minimale lichamelijke behoefte aan zout al te veel voor hen is en hun bloeddruk omhoog stuwt. Andere factoren die het risico op het hebben van essentiële hypertensie kunnen verhogen zijn overgewicht en obesitas, chronische stress, gebrek aan lichaamsbeweging en chronisch alcoholgebruik.
Secundaire hypertensie
Wanneer er een directe oorzaak voor hoge bloeddruk kan worden geïdentificeerd, wordt de toestand beschreven als secundaire hypertensie. Onder de bekende oorzaken van secundaire hypertensie, scoort nierziekte het hoogst. Het gebruik van bepaalde medicijnen, zoals sommige pijnstillers (zoals ibuprofen en diclofenac) of corticosteroïden (zoals prednison) en het gebruik van de anticonceptiepil, kunnen een hogere bloeddruk veroorzaken.
Risicogroepen
Welke mensen hebben meer kans om hoge bloeddruk te ontwikkelen?- mensen met familieleden die een hoge bloeddruk hebben
- rokers
- zwangere vrouwen
- vrouwen die de pil nemen
- mensen boven de leeftijd van 35 jaar
- mensen met overgewicht of obesitas
- mensen die lichamelijk niet actief zijn
- mensen die overmatig veel alcohol drinken
- mensen die te veel vet voedsel eten of voedsel met te veel zout
- mensen met slaapapneu (dit komt doordat het zuurstofgehalte in het bloed steeds stijgt en daalt)
 Ontstaan van een hartaanval / Bron: Alila Medical Media/Shutterstock.com
Ontstaan van een hartaanval / Bron: Alila Medical Media/Shutterstock.comHartinfarct of hartaanval
Wat is een hartaanval
Een hartinfarct of hartaanval doet zich voor als de stroom van zuurstofrijk bloed naar een deel van de hartspier plotseling geblokkeerd raakt. Wanneer de doorbloeding niet snel wordt hersteld, begint het gedeelte van de hartspier dat geen zuurstofrijk bloed meer krijgt af te sterven. Hartaanvallen zijn een belangrijke doodsoorzaak van zowel mannen als vrouwen in Nederland. In Nederland zei volgens de CBS in 2018 2,8% van de mensen van 12 jaar en ouder in Nederland ooit (levensprevalentie) een acuut hartinfarct te hebben gehad: 4,1% van de mannen en 1,5% van de vrouwen.Een hartinfarct is vaak het gevolg van een coronaire hartziekte, dat is een vernauwing van de kransslagaders die het hart van bloed voorzien. Meestal ligt atherosclerose (in de volksmond aderverkalking genoemd) hieraan ten grondslag, waarbij zich vet in de vorm van plaque op de wanden van slagaders afzet. Deze afzettingen worden atheroom genoemd. De slagaders raken vernauwd en kan er minder zuurstofrijk bloed door stromen. Er kan een volledige afsluiting plaatsvinden van de slagader plaatsvinden als er een bloedstolseltje zich op het ruwe oppervlak van de plaque hecht. Ook kan de plaque breken waarna bloedplaatjes zich aan het beschadigde deel hechten en er een bloedstolsel wordt gevormd. Als het bloedstolsel groot is, kan de bloedstroom door de slagader volledig afgesloten raken, met een hartaanval als gevolg. Als het stolsel groot genoeg is, kan het de bloedstroom door de kransslagader volledig blokkeren. Dit proces van 'aderverkalking' kan vele jaren duren.
Als de vernauwing of afsluiting door een bloedstolsel niet tijdig wordt behandeld, stroomt er te weinig zuurstofrijk bloed naar de hartspier. Het deel van de hartspier dat door die kransslagader werd gevoed, sterft af en in de weken daarna vormt zich een litteken op de plaats van de afgestorven hartspiercellen. Dit litteken noemt men een 'oud hartinfarct'. Door de aangerichte schade kunnen complicaties ontstaan als aneurysma (een uitpuilen van het litteken) en hartritmestoornissen. Ook kan er opnieuw een hartinfarct optreden of angina pectoris.
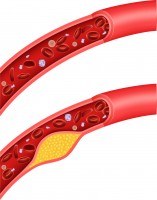 Onder: een door aderverkalking aangetaste slagader / Bron: Teguh Mujiono/Shutterstock
Onder: een door aderverkalking aangetaste slagader / Bron: Teguh Mujiono/ShutterstockSymptomen van een hartinfarct
Bij een acuut hartinfarct kunnen de volgende symptomen optreden:- Heftige, drukkende pijn op de borst die niet overgaat en niet reageert op nitraten. Dit zijn middelen die de bloedvaten verwijden en vooral worden gebruikt ter verlichting van angina pectoris, een hevige, drukkende pijn op de borst, die ontstaat als de hartspier te weinig zuurstofrijk bloed krijgt.
- Over het algemeen is de pijn niet ontstaan als reactie op inspanning.
- Deze pijn straalt mogelijk uit naar kaken en armen, vooral de linkerarm.
- Soms wordt ook pijn ervaren in de schouders of tussen de schouderbladen.
- Wit wegtrekken en hevig transpireren (zweten).
- Misselijkheid en (neiging tot) braken (braakzucht).
- Een gevoel van ziekte, vermoeidheid en gebrek aan energie.
- Soms kan men ook angst ervaren.
- Kortademigheid.
Veel mensen hebben in de weken voorafgaande aan een hartinfarct last van oververmoeidheid of zijn neerslachtig en somber.
Ongeveer 1 op de 5 mensen heeft geen pijn op de borst tijdens een hartaanval, maar zij kunnen wel last hebben van de andere hierboven genoemde symptomen. Dit wordt een 'stil infarct' genoemd en komt vooral voor bij mensen met diabetes (suikerziekte) en hoge bloeddruk of op hogere leeftijd.
De symptomen van angina pectoris kunnen gelijk zijn aan de symptomen van een hartaanval. Bij mensen die bekend zijn met angina pectoris, kunnen op het moment van een hartinfarct mogelijk in heviger mate pijn krijgen, ook in rust. De pijn reageert niet op nitraten. Ook als de pijn langer duurt dan tien minuten, kan dit op een hartinfarct wijzen.
Als je deze klachten hebt, neem dan contact op met je huisarts en niet denken dat het vanzelf wel overgaat. In ernstige gevallen moet je direct het alarmnummer 112 bellen.
 Elektrocardiografie (hartfilmpje) / Bron: CardioNetwork, Wikimedia Commons (CC BY-SA-3.0)
Elektrocardiografie (hartfilmpje) / Bron: CardioNetwork, Wikimedia Commons (CC BY-SA-3.0)Behandeling
Een hartinfarct kan men eenvoudig binnen enkele minuten vaststellen met behulp van een elektrocardiogram (ECG), welke een grafiek van de elektrische activiteit van het hart maakt. Voorts worden een reeks bloedmonsters afgenomen om dat te onderzoeken op bepaalde stoffen die uit de beschadigde hartspier in het bloed terechtkomen. Aan de hand van het patroon van de stijgingen en dalingen van deze stoffen is af te lezen welk weefsel beschadigd is geraakt en geeft aanknopingspunten voor de soort van het beschadigde weefsel, de omvang van de beschadiging en het moment van beschadiging.Door een echo van het hart te maken kan vaak goed gezien worden in welk deel van het hart infarcering optreedt. De omvang van de beschadiging kan met echocardiografie bepaald worden en daarmee kan ook de prognose beter vastgesteld worden. Andere onderzoeken die kunnen worden uitgevoerd om afwijkingen aan het hart vast te stellen, betreffen:
- Isotopenonderzoek waarbij radioactieve deeltjes door een infuus of een injectie in de bloedbaan worden gebracht en de straling van deze deeltjes wordt met een gammacamera opgevangen. Deze camera maakt foto's (scans) met behulp van deze straling.
- Hartkatheterisatie, waarbij een cardioloog door een katheter die door de huid en via de bloedbaan naar de kransslagaders leidt, een wolk contrastvloeistof in de kransslagader spuit. Daarna zijn het bloedvat en zijn vertakkingen stroomafwaarts op een röntgenfilmpje goed zichtbaar.
- Cardiale CT-scan, ook wel bekend als multi slice CT-scan, waarmee de kalkneerslag in de kransslagader gemeten kan worden en deze nieuwe CT-scan is tevens een geschikte techniek om op een niet-ingrijpende manier de graad van kransslagadervernauwing na te gaan.
- MRI (Magnetic Resonance Imaging), een onderzoeksmethode waarbij met behulp van magnetische technieken delen van het menselijk lichaam in beeld gebracht worden. Met deze techniek kan men het hart en de bloedvaten afbeelden en een onderscheid maken tussen een beschadigd stuk hartweefsel na een hartinfarct, een stuk weefsel met zuurstoftekort en weefsel dat gezond is.
Een acuut hartinfarct is een spoedeisende aandoening, waarbij direct medisch ingrijpen nodig is. Iedere minuut telt. Stap één bestaat uit ritmebewaking en krachtige pijnbestrijding. Patiënten die minder dan 12 uur klachten hebben en evidente ECG-afwijkingen hebben, per direct naar een centrum voor interventiecardiologie gebracht. In veel gevallen kan men daar een afgesloten kransslagader met een cathetertechniek openen. Bij een kransslagadervernauwing wordt dit 'dotteren' genoemd. Hierbij brengt de cardioloog via een catheter een ballonnetje naar de plek van de vernauwing. Vervolgens wordt het ballonnetje opgeblazen. Het drukt de plaque(s) zoveel mogelijk plat en de vaatwanden iets naar buiten.¹ Nadat het ballonnetje is weggehaald, kan het bloed weer voldoende blijven doorstromen.
De patiënt kan als alternatief ook behandeld worden met een stolseloplossend geneesmiddel, waarmee afgesloten kransslagaderen geopend kunnen worden. Er bestaat wel een kans op bloedingen.
Een patiënt die op een hartbewakingseenheid is opgenomen krijgt een waaier aan geneesmiddelen, zowel oraal als per infuus. De cardioloog stelt het beleid vast van geval tot geval en afhankelijk van de ontwikkelingen. Deze geneesmiddelen verkleinen de kans op een recidief en op een beroerte, stollingscomplicaties en ritmestoornissen. Veelal wordt ook de bloeddruk omlaag gebracht om het hart te ontlasten. Niet zelden houdt het lichaam ook te veel vocht was als gevolg van de verminderde pompfunctie van het hart en de verstoring van de neurohumorale balans. Daarom zal men dit ook proberen bij te sturen, bijvoorbeeld in de vorm van plasmiddelen.
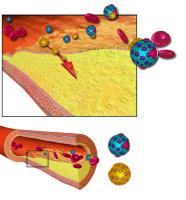 Cholesterol / Bron: BruceBlaus, Wikimedia Commons (CC BY-3.0)
Cholesterol / Bron: BruceBlaus, Wikimedia Commons (CC BY-3.0)Pijn op de borst (angina pectoris)
Wat is angina pectoris?
Het hart is een holle spier. Door zich samen te trekken pompt het hart bloed door het lichaam. Het bloed voorziet alle weefsels en organen van het lichaam van voedingsstoffen en zuurstof. Het hart heeft zelf ook bloed nodig en dat krijgt het van de kransslagaderen, die als een soort krans om het hart heen liggen. Bij angina pectoris is vaak een deel van deze kransslagaderen vernauwd door slagaderverkalking. Wanneer deze bloedvaten die het hart van zuurstofrijk bloed voorzien nauwer zijn, stroomt er minder bloed doorheen. Dit vergroot de kans op een zuurstoftekort. Hierdoor ontstaan klachten, meestal bestaande uit aanvalsgewijze (veelal) drukkende pijn op de borst.Symptomen van angina pectoris
Angina pectoris betekent letterlijk 'pijn op de borst' en deze onaangename sensatie ontstaat doordat het hart op dat moment te weinig zuurstof krijgt. Angina pectoris is een onaangenaam of pijnlijk gevoel op de borst dat moeilijk te omschrijven is. De klachten ontstaan over het algemeen bij inspanning (wanneer onder meer het hart meer zuurstof nodig heeft) en een aanval van angina pectoris verdwijnt meestal weer na enkele minuten rust. Langdurig zuurstoftekort kan leiden tot een hartaanval of hartinfarct.De meest op de voorgrond tredende klacht is pijn op de borst. Veel mensen ervaren dit gevoel niet echt als pijn, maar meer als kramp of een vervelend drukken of beklemmend gevoel midden in de borst, pal achter het borstbeen. Sommige mensen hebben het gevoel alsof er een loden last op hun borst rust. Er kan sprake zijn van uitstralingspijn, meestal naar de onderkaak of de armen (vaak links, maar rechts kan ook, of beide armen) en soms straalt de pijn uit naar de rug of schouderbladen.
De klachten kunnen gepaard gaan met zweten (hevig transpireren) misselijkheid, benauwdheid of vermoeidheid. Vrouwen kunnen andere klachten hebben dan mannen. Vrouwen kunnen last hebben van slecht slapen, duizeligheid en kortademigheid.
 Angina pectoris of pijn op de borst / Bron: Istock.com/KatarzynaBialasiewicz
Angina pectoris of pijn op de borst / Bron: Istock.com/KatarzynaBialasiewiczUitlokkende factoren
De klachten bij angina pectoris ontstaan vaak in bepaalde situaties of omstandigheden. Uitlokkende factoren zijn:- lichamelijke inspanning (voorbeelden: traplopen, tuinieren, klussen, tegen de wind in fietsen, een sprintje trekken om de trein nog te halen);
- spanning of emoties (bijvoorbeeld opwinding tijdens een voetbalwedstrijd, verdriet om het verlies van een intimi, nerveus zijn door een ruzie met de buren);
- bij overgang van warmte naar koude (bijvoorbeeld op een winterse ochtend naar het werk gaan, 's-avonds de hond uitlaten in de kou, etc.);
- na een copieuze maaltijd (zeen zware maaltijd, zwaar tafelen, bijvoorbeeld in een restaurant).
Oorzaken van angina pectoris
De oorzaak van angina pectoris is in de meeste gevallen een vernauwing van de kransslagaders op het hart als gevolg van slagaderverkalking of atherosclerose. Dit duidt op een proces waarbij de wand van de slagaderen door verkalking dikker wordt. Deze verdikking kan leiden tot vernauwing en wanneer deze bloedvaten nauwer zijn, stroomt er minder bloed doorheen. Dit vergroot de kans op een zuurstoftekort.Slagaderverkalking begint waarschijnlijk met minuscule beschadigingen aan de binnenkant van de vaatwand. Deze schade kan onder meer ontstaan door hoge bloeddruk, een verhoogd cholesterolgehalte, nicotinedeeltjes (roken) en een verhoogd glucosegehalte (diabetes). Door deze beschadigingen in de vaatwand ontstaan ontstekingsprocessen,en daardoor komt het afweersysteem in actie om de schade te herstellen. Het gevolg is dat er een dikke verharde plek achterblijft in de vaatwand (plaque). In een later stadium wordt er vaak ook kalk in afgezet. Vandaar de naam 'slagaderverkalking'. Bij het ouder worden, neemt het aantal en de grootte van de plaques toe.
Een bijzondere vorm van angina pectoris is Prinzmetal angina pectoris, ook wel 'vaatspasmen' of 'coronair spasmen' genoemd. Hierbij zijn de kransslagaders niet vernauwd. Dit is een zeldzame vorm van angina pectoris die relatief vaak voorkomt bij jonge vrouwen. De klachten ontstaan door vaatspasmen.
Stabiele en instabiele angina pectoris
De klachten ontstaan vaak in bepaalde omstandigheden, zoals inspanning, plotselinge kou of heftige emoties. De klachten volgen vaak ook een vast patroon. Zo ontstaan de klachten vaak op dezelfde plaats op de borst, het voelt telkens hetzelfde aan, etc. De ene aanval van angina pectoris lijkt kortom op de andere. De klachten verdwijnen ook weer vrij snel in rust en je hebt meestal geen dringende medische hulp nodig. Dat wordt 'stabiele angina pectoris' genoemd.Het kan ook voorkomen dat de aanvallen toenemen of dat de aanvallen langer duren of pijnlijker zijn dan normaal. Wanneer het klachtenpatroon vrij plotseling verandert, kan er sprake zijn van instabiele pectoris. Hierbij wordt de kans op verdere hartproblemen, zoals een hartinfarct, groter. Instabiele angina pectoris kan zich ook uiten doordat de klachten al in rust optreden, dus zonder dat er sprake is van een uitlokkende factor. Vaak gaat dit gepaard met nieuwe klachten, zoals bleek wegtrekken of intens zweten. Het kan ook zijn dat je minder goed reageert op de medicijnen.
Bij instabiele pectoris wordt je altijd zo snel mogelijk verwezen naar de medisch specialist. De klachten kunnen ook dermate ernstig zijn dat er onverwijld medische hulp nodig is. Bel in dat geval 112. Bel altijd direct 112:
- bij een beklemmende, drukkende, benauwende pijn midden op de borst, met uitstralingspijn naar de onderkaak, armen of rug, en die voelt als het strak aantrekken van een band om de borst
- als de pijn langer dan 5 minuten aanhoudt in rust
- als de pijn gepaard gaat met transpireren en misselijkheid
- als de pijn niet vermindert met een spray of tabletje onder de tong voor angina pectoris
Deze klachten kúnnen wijzen op een hartinfarct.
Onderzoek en diagnose
Pijn op de borst kan een teken zijn dat er iets mis is met het hart, maar het kan ook veroorzaakt worden door een onderliggende aandoening dat niets met het hart te maken heeft. Het gesprek met de huisarts (anamnese) kan al duidelijkheid verschaffen over de mogelijke oorzaak van pijn op de borst. De arts zal een aantal gerichte vragen stellen over je klachten en de omstandigheden waarin deze zich voordoen. Voorts beoordeelt de arts het risico op hart- en vaatziekten. Hij onderzoekt bijvoorbeeld je bloeddruk, het cholesterolgehalte en de hoogte van de bloedsuikerspiegel (glucosegehalte), hij luister naar je hart en longen en hij vraagt of er in je familie mensen zijn die reeds op jonge leeftijd hart- en vaatziekten kregen. Het kan zijn dat de huisarts je verwijst naar de cardioloog.Aanvullend onderzoek om de diagnose te stellen kan bestaan uit een:
- ECG (een zogeheten 'hartfilmpje')
- inspanningsonderzoek (fietstest)
- echografie
- isotopenonderzoek (hetgeen informatie geeft over de activiteit en de doorbloeding van het hart)
- hartkatheterisatie (waarbij de kransslagaders in beeld worden gebracht om te zien of er vernauwingen zijn)
- CT-scan
 Gezonde voeding bereiden / Bron: Gpointstudio/Shutterstock.com
Gezonde voeding bereiden / Bron: Gpointstudio/Shutterstock.comBehandeling van angina pectoris
De behandeling van angina pectoris bestaat in eerste instantie uit een gezonde leefstijl:- niet roken (stoppen met roken als je rookt)
- gezond en gevarieerd eten met weinig zout en weinig verzadigd vet en plantaardige vezelrijke voedingsmiddelen als basis (groente, fruit en volkorenboord)
- streef naar een gezond lichaamsgewicht (of je een gezond gewicht hebt, bepaal je met de Body Mass Index (BMI) en de middelomtrek
- voldoende bewegen (elke dag een half uur matig intensief bewegen)
- voorkom langdurige en overmatige stress
- beperk je alcoholgebruik of drink bij voorkeur helemaal niet
Bij de behandeling van angina pectoris worden altijd medicijnen gebruikt. Er zijn medicijnen om een aanval af te breken (kort werkende nitraten), om een aanval te voorkómen (een onderhoudsbehandeling met bètablokkers, nitraten en calciumantagonisten) en als voorzorgsmaatregel tegen bloedstolsels (antistollingsmiddelen).
Als een gezonde leefstijl en medicijnen onvoldoende soelaas bieden, dan kan behandeling nodig zijn in de vorm van:
- Dotter- en stentbehandeling (dotteren). Hierbij wordt de vernauwing ongedaan wordt gemaakt met behulp van een ballonnetje dat in de kransslagader wordt ingebracht. Ter plaatse van de vernauwing wordt het ballonnetje opgeblazen en de plaque wordt hierdoor platgedrukt, zodat de vernauwing wordt opgeheven.
- Bypass- of omleidingsoperatie. Bij deze operatie wordt een omleiding om de vernauwing in de kransslagader aangelegd. Hiervoor wordt een stukje ader gebruikt uit een ander deel van je lichaam, bijvoorbeeld uit je been. Vaak worden er meerdere omleidingen aangelegd.
Casus: Hart- en vaatziekten
Patiënt
John, 60 jaar, vrachtwagenchauffeur.Klachten
John heeft al maanden last van kortademigheid bij inspanning. Hij voelt pijn op de borst tijdens het traplopen. In rust verdwijnt de pijn. John is sneller vermoeid en zijn enkels zwellen vaak op tegen het einde van de dag.Onderzoek
- Anamnese: John rookt al 30 jaar. Zijn vader kreeg op 55-jarige leeftijd een hartaanval. John beweegt weinig en eet vetrijke voeding. Hij gebruikt geen medicatie.
- Fysiek onderzoek: John heeft hoge bloeddruk (145/95 mmHg) en overgewicht (BMI 30). Er is lichte zwelling in zijn enkels. Bij het luisteren naar zijn hart zijn er onregelmatigheden. Zijn longen klinken schoon.
- Laboratoriumonderzoek: Verhoogde cholesterol en een licht verhoogde bloedsuikerspiegel. Een ECG toont ischemie, wat kan wijzen op vernauwde kransslagaders.
- Beeldvorming: Een echocardiogram laat zien hoe goed John’s hart functioneert. Een angiografie wordt overwogen om de kransslagaders verder te onderzoeken.
Diagnose
Ischemische hartziekte bij John, veroorzaakt door atherosclerose. Dit is waarschijnlijk door roken, hoge bloeddruk en hoog cholesterol.Behandeling
- Medicatie: John krijgt statines om zijn cholesterol te verlagen, bètablokkers om zijn hartslag te reguleren, en aspirine om zijn bloed dunner te maken.
- Leefstijlveranderingen: John moet stoppen met roken. Hij wordt geadviseerd om gezonder te eten met minder vet en zout, en om meer te bewegen, zoals dagelijks wandelen.
Advies
- Levensstijl: John moet zijn dieet aanpassen en minder zout eten. Stoppen met roken is cruciaal. Ook moet John dagelijks meer bewegen om zijn conditie te verbeteren.
- Medische follow-up: John moet regelmatig op controle komen voor zijn bloeddruk, cholesterol en hartfunctie. Verdere tests kunnen nodig zijn als de symptomen blijven.
Prognose
Met de juiste medicatie en leefstijl kan John zijn risico op een hartaanval sterk verminderen. Door te stoppen met roken en zijn bloeddruk onder controle te houden, kan John zijn gezondheid en levensverwachting verbeteren. Regelmatige controle blijft nodig om complicaties te voorkomen.Noot:
[OLIST]Een andere ontwikkelde techniek maakt het echter mogelijk het stolsel door een dun slangetje weg te zuigen. Grootschalig onderzoek in het UMCG laat zien dat de doorbloeding van de hartspier verbetert bij gebruik van deze nieuwe techniek. Het draagt ook bij aan vergroting van de overlevingskans. (Bron: Vlaar, Petrus. (2020). Strategies to improve myocardial reperfusion after primacy PCI : the value of pharmacological interventions and thrombus aspiration.)[/OLIST]