Witte bloedcellen in urine: oorzaken en symptomen leukocyten
 Witte bloedcellen in de urine of leukocyten in de urine wijzen vaak op een urineweginfectie. Witte bloedcellen in de urine hoeven echter niet per se te wijzen op een blaasontsteking. Er kunnen veel andere oorzaken zijn voor witte bloedcellen in de urine. Witte bloedcellen of leukocyten zijn cellen die vooral betrokken zijn bij het afweersysteem. Het aantal witte bloedcellen kan tijdens een infectie, forse inspanning of zwangerschap verhoogd of te hoog zijn (in de urine). Witte bloedcellen strijden tegen lichaamsvreemde indringers, waaronder bacteriën en virussen. Ook spelen ze een rol bij sommige allergische reacties. Urineonderzoek kan de aanwezigheid van een verhoogd aantal leukocyten uitwijzen. Er kan ook meer specifiek gekeken worden naar het type infectie. Pyurie is de benaming van de aanwezigheid van pus en daarmee van witte bloedcellen in de urine. De behandeling hangt af van de oorzaak van het verhoogd aantal leukocyten in de urine. Er zijn ook een aantal zelfzorgmaatregelen.
Witte bloedcellen in de urine of leukocyten in de urine wijzen vaak op een urineweginfectie. Witte bloedcellen in de urine hoeven echter niet per se te wijzen op een blaasontsteking. Er kunnen veel andere oorzaken zijn voor witte bloedcellen in de urine. Witte bloedcellen of leukocyten zijn cellen die vooral betrokken zijn bij het afweersysteem. Het aantal witte bloedcellen kan tijdens een infectie, forse inspanning of zwangerschap verhoogd of te hoog zijn (in de urine). Witte bloedcellen strijden tegen lichaamsvreemde indringers, waaronder bacteriën en virussen. Ook spelen ze een rol bij sommige allergische reacties. Urineonderzoek kan de aanwezigheid van een verhoogd aantal leukocyten uitwijzen. Er kan ook meer specifiek gekeken worden naar het type infectie. Pyurie is de benaming van de aanwezigheid van pus en daarmee van witte bloedcellen in de urine. De behandeling hangt af van de oorzaak van het verhoogd aantal leukocyten in de urine. Er zijn ook een aantal zelfzorgmaatregelen.
- Verhoogd aantal witte bloedcellen in de urine
- Betekenis
- FAQ: witte bloedcellen in urine wat betekent het en wanneer moet je opletten?
- Vóórkomen van leukocyturie
- Witte bloedcellen in je urine: gevaarlijk?
- Wat zijn leukocyten?
- Soorten leukocyten
- Neutrofielen
- Monocyten
- Lymfocyten
- Basofielen
- Eosinofielen
- Overzicht van de vijf hoofdtypen leukocyten
- Referentiewaarden witte bloedcellen in urine
- Normale waarden
- Abnormale waarden
- Specifieke waarden
- Klinische relevantie
- Diagnostische stappen en vervolgonderzoek bij leukocyturie
- Urineonderzoek
- Urinekweek
- Aanvullende bloedonderzoeken
- Beeldvormend onderzoek
- Specifieke tests bij bepaalde risicogroepen
- Leukocytendifferentiatie
- Witte bloedcellen in de urine door een urineweginfectie
- Infectie in de urinewegen
- Blaasontsteking
- Nierbekkenontsteking
- Verhoogde leukocyten in de urine door medicijnen
- Het ophouden van je plas
- Leukocyten verhoogd door obstructie van de urinewegen
- Zwanger en witte bloedcellen in de urine
- Overige oorzaken van witte bloedcellen in de urine
- Geslachtsgemeenschap
- Overmatige hoeveelheid lichaamsbeweging
- Vergrote prostaat
- Auto-immuunziekten
- Interstitiële cystitis
- Bloedziekten
- Kanker
- Diabetes
- Een katheter gebruiken
- Geen bacteriën, maar wel witte bloedcellen in de urine: Hoe zit dat?
- Interstitiële cystitis of blaaspijnsyndoorm
- Blaasirritatie
- Nierproblemen
- Hormonale invloeden
- Witte bloedcellen in urin door stress?
- Witte bloedcellen in de urine bij een baby of kind
- Risicofactoren voor witte bloedcellen in urine
- Risicogroepen voor witte bloedcellen in urine
- Symptomen van leukocyten in je plas
- Alarmsymptomen: Wanneer moet je extra opletten?
- Specifieke behandeling per aandoening bij leukocyturie
- Urineweginfectie (UTI)
- Blaasontsteking (cystitis)
- Nierbekkenontsteking (pyelonefritis)
- Obstructie van de urinewegen (bijv. door nierstenen of tumoren)
- Vergrote prostaat (benigne prostaathyperplasie - BPH)
- Kanker (bijv. blaas-, nier- of prostaatkanker)
- Medicijngeïnduceerde leukocyturie
- Leukocyturie tijdens zwangerschap
- Omgaan met verhoogde leukocyten in urine: praktische zelfzorgmaatregelen
- Prognose en herstel bij leukocyturie
- Preventie en risicofactoren bij leukocyturie
- Preventietips
- Risicofactoren
- Gevolgen van langdurige leukocyturie
Verhoogd aantal witte bloedcellen in de urine
Marieke, een drukke moeder van twee, merkte dat ze de laatste tijd vaker naar het toilet moest en een branderig gevoel had bij het plassen. "Vast een blaasontsteking," dacht ze, terwijl ze nog snel een glas cranberrysap achterover sloeg. Maar toen de klachten aanhielden en ze zich vermoeid begon te voelen, besloot ze toch naar de huisarts te gaan. Een urinetest wees uit dat er een verhoogd aantal witte bloedcellen in haar urine zat, een duidelijk teken van een ontsteking. "Ik dacht dat het vanzelf wel over zou gaan," gaf Marieke toe. Met een korte antibioticakuur voelde ze zich gelukkig snel weer de oude, maar ze nam zich voor om volgende keer niet te lang te wachten. Witte bloedcellen in je urine / Bron: Angellodeco/Shutterstock
Witte bloedcellen in je urine / Bron: Angellodeco/ShutterstockWitte bloedcellen zijn normaal gesproken de "beschermers" van je lichaam. Ze zijn er om bacteriën en virussen te bestrijden, en horen thuis in je bloed, niet in je urine. Als er toch witte bloedcellen in je urine zitten, is dat vaak een teken dat er ergens in je urinewegen iets aan de hand is. Het kan bijvoorbeeld wijzen op een infectie of een ontsteking, maar er zijn ook andere mogelijke oorzaken.
Betekenis
Leukocyturie het klinkt misschien als een complex, medisch woord, maar eigenlijk gaat het simpelweg om de aanwezigheid van witte bloedcellen (leukocyten) in de urine. En hoewel het voor velen een onopgemerkt fenomeen kan zijn, heeft leukocyturie belangrijke implicaties voor onze gezondheid. Het is vaak een teken dat er iets misgaat in ons lichaam, meestal in de vorm van een infectie of ontsteking, maar ook andere aandoeningen kunnen aan de basis liggen. Laten we duiken in de wereld van leukocyturie en ontdekken waarom deze verborgen aanwijzing in onze urine zoveel vertelt.FAQ: witte bloedcellen in urine wat betekent het en wanneer moet je opletten?
Witte bloedcellen in je urine? Dat klinkt meteen alsof je blaas in de fik staat, maar geen paniek. Dit betekent niet automatisch dat er een serieuze infectie of een nare aandoening speelt. Soms is het gewoon een teken dat je immuunsysteem even hard aan het werk is, bijvoorbeeld bij een milde irritatie van de blaas of een beetje uitdroging. Maar er zijn ook situaties waarin die witte bloedcellen juist een alarmsignaal zijn. Hoe weet je nou wat er aan de hand is? Daar duiken we in deze FAQ helemaal in!Misschien heb je zelf een urinetest gedaan en zag je een vage uitslag, of kreeg je na een routinecontrole bij de dokter ineens te horen dat er "iets" in je urine zit. Best verwarrend. Want moet je meteen naar de huisarts rennen, of kun je het nog even aankijken? En wat als je nergens last van hebt? Goed nieuws: witte bloedcellen in urine komen vaker voor dan je denkt en zijn lang niet altijd reden voor stress. Toch zijn er momenten waarop je wél actie moet ondernemen, en daar gaan we je bij helpen.
In deze FAQ vind je antwoorden op de meest gestelde vragen over dit onderwerp. Van de onschuldige oorzaken tot de serieuzere scenarios, en van praktische tips tot medische adviezen alles wat je wilt (en misschien móét) weten, gebundeld in een overzichtelijke lijst. Heb je last van pijn bij het plassen, troebele urine of voel je je gewoon niet helemaal fit? Dan wil je misschien weten of je een blaasontsteking hebt of iets anders. Maar ook als je nergens last van hebt en de testuitslag je toch bezighoudt, krijg je hier duidelijkheid.
Scroll dus lekker door en ontdek wat witte bloedcellen in urine voor jou betekenen. Of je nou gewoon nieuwsgierig bent, net een testresultaat hebt gekregen of al dagen met een volle fles cranberrysap rondloopt in de hoop dat het vanzelf overgaat hier vind je de antwoorden op al je vragen. Klaar voor wat helderheid? Lets go!
| Vraag | Antwoord |
|---|---|
| Wat betekenen witte bloedcellen in urine? | Witte bloedcellen horen eigenlijk niet of nauwelijks in urine thuis. Als ze er wel zijn, betekent dat meestal dat je lichaam ergens in de urinewegen een infectie probeert te bestrijden. Denk aan een blaasontsteking, nierinfectie of soms een andere onderliggende aandoening. |
| Moet ik me zorgen maken als er witte bloedcellen in mijn urine zitten? | Hangt af van de hoeveelheid en of je klachten hebt. Een paar witte bloedcellen zonder symptomen? Kan onschuldig zijn. Maar heb je pijn bij het plassen, koorts of troebele urine? Dan is het slim om even langs de dokter te gaan. |
| Welke klachten krijg je als je veel witte bloedcellen in je urine hebt? | Dat varieert. Veel mensen merken niks, maar als er een infectie achter zit, kun je last krijgen van een branderig gevoel bij het plassen, troebele of stinkende urine, vaak naar de wc moeten of zelfs pijn in je onderrug of zij. Koorts? Dan kan het ook een nierbekkenontsteking zijn. |
| Kan stress zorgen voor witte bloedcellen in de urine? | Niet direct. Stress zelf veroorzaakt geen witte bloedcellen in je urine, maar het kan je weerstand verlagen, waardoor je vatbaarder wordt voor infecties. Dus indirect kan het misschien wel een rol spelen. |
| Zijn witte bloedcellen in urine altijd een teken van een infectie? | Nee, niet per se. Het kan ook komen door irritatie van de blaaswand, nierstenen, auto-immuunziekten of zelfs door iets simpels als te weinig drinken. Daarom is het belangrijk om te kijken naar het hele plaatje: klachten, andere waarden in de urine en eventuele onderliggende aandoeningen. |
| Kunnen witte bloedcellen in urine een teken zijn van kanker? | Heel zelden. Meestal is er een onschuldiger oorzaak, zoals een infectie. Maar als er ook bloed in je urine zit en je hebt geen duidelijke infectie, dan is verder onderzoek wel slim. Vooral als je ouder bent of rookt, want blaaskanker kan soms een oorzaak zijn. |
| Hoe worden witte bloedcellen in urine ontdekt? | Simpel: met een urinetest. Dat kan een dipstick-test zijn (zon staafje dat van kleur verandert) of een microscopisch onderzoek in het lab, waar ze precies tellen hoeveel cellen erin zitten. |
| Wat kan ik doen als ik witte bloedcellen in mijn urine heb? | Eerst even afwachten of je klachten hebt. Geen klachten? Dan vaak geen actie nodig. Wel klachten? Drink voldoende water, hou je plas niet op en ga naar de huisarts als het aanhoudt. Soms is een antibioticakuur nodig. |
| Kan het verdwijnen zonder behandeling? | Ja, als het bijvoorbeeld door lichte irritatie of uitdroging komt. Maar als het een infectie is, kan die soms vanzelf overgaan, maar ook verergeren. Als je klachten hebt, beter niet gokken: even laten checken! |
| Helpt extra veel drinken om witte bloedcellen in urine te verminderen? | Het kan helpen bij een beginnende infectie of als je urine te geconcentreerd is. Door goed te hydrateren, spoel je je urinewegen letterlijk door. Maar als er een echte infectie is, is meer water niet altijd genoeg. |
| Kan seks witte bloedcellen in urine veroorzaken? | Ja, dat kan. Vooral bij vrouwen, omdat bacteriën makkelijker in de urinebuis kunnen komen. Dit wordt ook wel 'honeymoon cystitis' genoemd. Goed plassen na de seks helpt om dat te voorkomen. |
| Zijn witte bloedcellen in urine gevaarlijk bij zwangerschap? | Kan dat zijn. Tijdens de zwangerschap ben je gevoeliger voor urineweginfecties, en die kunnen tot complicaties leiden als ze niet behandeld worden. Dus altijd even checken bij de verloskundige of huisarts als je zwanger bent en witte bloedcellen in je urine hebt. |
| Kan ik witte bloedcellen in mijn urine hebben zonder koorts? | Ja, zeker. Een blaasontsteking bijvoorbeeld geeft vaak geen koorts. Pas als een infectie doortrekt naar de nieren, krijg je meestal koorts en voel je je echt ziek. |
| Hoe kan ik witte bloedcellen in urine voorkomen? | Zorg goed voor je blaas en nieren: genoeg water drinken, niet te lang je plas ophouden, na seks even plassen en, als je gevoelig bent voor blaasontstekingen, cranberrysap of supplementen proberen. En natuurlijk: goede hygiëne down under. |
| Kan medicatie zorgen voor witte bloedcellen in urine? | Sommige medicijnen, zoals ontstekingsremmers, chemotherapie of bepaalde antibiotica, kunnen dat inderdaad veroorzaken. Meestal is dat onschuldig, maar als je klachten hebt, check het dan met je arts. |
| Hoe lang blijven witte bloedcellen in urine aanwezig na een infectie? | Dat verschilt. Na een blaasontsteking kunnen ze nog een paar dagen tot weken in je urine zitten, zelfs als je je alweer prima voelt. Als het langer aanhoudt, is extra controle geen gek idee. |
| Kunnen witte bloedcellen in urine iets te maken hebben met diabetes? | Ja, diabetici hebben een hoger risico op urineweginfecties, omdat hoge bloedsuikers een perfecte voedingsbodem zijn voor bacteriën. Dus als je diabetes hebt en vaak witte bloedcellen in je urine, laat het goed nakijken. |
| Wat zegt de hoeveelheid witte bloedcellen in urine? | Hoe meer, hoe groter de kans op een infectie of ontsteking. Maar soms is er maar een lichte verhoging en is er niks ernstigs aan de hand. Een arts bekijkt altijd het hele plaatje. |
| Waarom heeft mijn kind witte bloedcellen in de urine? | Bij kinderen kan het ook door een blaasontsteking komen, maar soms door iets anders, zoals nierproblemen of een aangeboren afwijking. Als je kind vaak last heeft, is het verstandig om dit met de kinderarts te bespreken. |
Vóórkomen van leukocyturie
Prevalentie: Wie krijgt het en waarom?Prevalentie is als het ware een momentopname van hoeveel mensen in een bepaalde groep op een specifiek tijdstip een bepaalde aandoening hebben. Het laat ons zien hoe wijdverspreid een ziekte is binnen die populatie, alsof we even een foto maken van de gezondheidstoestand van een samenleving.
 Meer vrouwen dan mannen hebben leukocyturie / Bron: Clker Free Vector Images, Pixabay
Meer vrouwen dan mannen hebben leukocyturie / Bron: Clker Free Vector Images, PixabayMaar ook bij kinderen, met name jonge meisjes, zien we regelmatig leukocyturie. Urineweginfecties komen vaker voor in deze groep, wat te wijten is aan ontwikkelingsfactoren en soms ook slechte hygiëne bij toiletgebruik. En we mogen de ouderen niet vergeten! Naarmate we ouder worden, neemt onze immuniteit af, en met bijkomende aandoeningen zoals diabetes of nierproblemen is de kans op leukocyturie groter.
Cijferfeitje: Naar schatting heeft 1 op de 3 vrouwen op een bepaald moment in haar leven leukocyturie, vaak veroorzaakt door een UWI.
Regionale variaties: Van stad tot platteland
De prevalentie van leukocyturie is niet overal ter wereld gelijk. Zoals vaak het geval is, hangt dit sterk af van regionale factoren. Toegang tot gezondheidszorg en hygiënische omstandigheden spelen hierin een sleutelrol. In gebieden waar medische zorg moeilijk te verkrijgen is, kunnen infecties zoals UWIs langer onbehandeld blijven, wat leidt tot hogere percentages leukocyturie. Regios met slechte sanitaire voorzieningen lopen bovendien een verhoogd risico op het ontwikkelen van infecties, en daarmee gepaard gaande leukocyturie.
Denk bijvoorbeeld aan plattelandsgebieden in ontwikkelingslanden, waar een gebrek aan schoon water en basishygiëne vaak hand in hand gaan met een hogere incidentie van infecties. Tegelijkertijd zien we in meer ontwikkelde gebieden, waar gezondheidszorg goed toegankelijk is en waar regelmatige screening en behandeling plaatsvinden, de prevalentie van leukocyturie aanzienlijk lager liggen.
 Seizoensgeboden invloeden van witte bloedcellen in de urine / Bron: Istock.com/Dirima
Seizoensgeboden invloeden van witte bloedcellen in de urine / Bron: Istock.com/DirimaAh, de winter. Een seizoen vol warme chocolademelk, knusse dekentjes, en... ja, helaas ook een hogere kans op infecties. Terwijl we onze mutsen en sjaals tevoorschijn toveren, schuilen er ook wat minder gezellige wintergasten: urineweginfecties (UWIs) en de stille, maar niet onbelangrijke boodschapper die daarbij hoort leukocyturie. Net zoals de kou je wangen kan laten blozen, kan het ook je immuunsysteem verzwakken, waardoor bacteriën vrij spel krijgen in je lichaam. En dan is leukocyturie ineens een van die subtiele signalen dat je lichaam in actie is om een indringer te bestrijden.
Wanneer de winterkou ons omhult, gebeurt er iets fascinerends in ons lichaam. Het immuunsysteem wordt wat minder alert, alsof het zich wil terugtrekken onder een warme deken. Hierdoor krijgen bacteriën die altijd wel ergens op de loer liggen de kans om binnen te dringen en infecties te veroorzaken, waaronder die gevreesde UWI. De koude lucht droogt ons uit, mensen zitten vaker in afgesloten ruimtes bij elkaar, en ons lichaam is net iets kwetsbaarder dan normaal. Voor je het weet, ontstaan er symptomen als vaker moeten plassen of een branderig gevoel, en leukocyturie is een van de eerste waarschuwingsborden die aangeeft dat er iets mis is in je urinewegen.
- Stel je voor, het is januari. Na een lange wandeling door de winterkou voel je je wat loom en uitgeput. De volgende dag moet je vaker naar het toilet dan normaal en het voelt allemaal wat ongemakkelijk. Die sluimerende kou van gisteren? Die kan wel eens de boosdoener zijn geweest, die je immuunsysteem nét niet snel genoeg afweerde. En leukocyturie is daar om te signaleren dat er actie nodig is!
Wetenschappelijke studies hebben aangetoond dat de herfst en winter een piek laten zien in het aantal gevallen van leukocyturie. En het is geen toeval: met kortere dagen en minder zonlicht neemt ook de productie van vitamine D af, wat een belangrijke rol speelt in het ondersteunen van je immuunsysteem. De combinatie van deze factoren maakt dat infecties zoals UWIs meer voorkomen in deze koude periodes. Leukocyturie is als het ware het fluisterende signaal van je lichaam dat er iets mis is, nog voordat de symptomen echt oncomfortabel worden.
Cijferfeitje: In de wintermaanden stijgt het aantal gevallen van UWIs met maar liefst 30%, en daarmee ook de incidentie van leukocyturie. Dat is een flinke stijging vergeleken met de warme, zomerse dagen waarin we allemaal wat gezonder lijken te blijven.
Natuurlijk is het altijd beter om problemen voor te zijn, vooral in deze koude tijden. Blijf gehydrateerd (ook al lijkt het drinken van water in de winter minder aantrekkelijk), zorg voor warme kleding en vermijd langdurige blootstelling aan de kou zonder bescherming. Deze eenvoudige maatregelen kunnen al helpen om het risico op UWIs en leukocyturie te verminderen. Want hoewel leukocyturie een nuttig alarmsignaal is, voorkomen is altijd beter dan genezen.
Verband met andere aandoeningen: Meer dan alleen een infectie
Ofschoon leukocyturie vaak wordt geassocieerd met urineweginfecties, is dat lang niet het hele verhaal. Deze aandoening kan ook een stille getuige zijn van andere gezondheidsproblemen. Neem bijvoorbeeld diabetes. Mensen met diabetes hebben een verhoogd risico op UWIs, en leukocyturie komt bij hen dan ook vaker voor. Maar er zijn meer boosdoeners. Chronische nierziekten kunnen leiden tot leukocyturie, wat vaak wijst op een ontstekingsreactie in de nieren zelf.
Cijferfeitje: Bij patiënten met diabetes is het risico op het ontwikkelen van leukocyturie tot wel twee keer zo hoog als bij mensen zonder diabetes.
Epidemiologische studies: Wat weten we?
Epidemiologische studies zijn als een gezondheidskompas dat ons de weg wijst naar de oorsprong en verspreiding van ziektes in de samenleving. Ze brengen in kaart wie er risico loopt, waarom dat zo is en hoe we onze gezondheid beter kunnen beschermen.
 Bij zwangere vrouwen kan leukocyturie een vroeg signaal zijn van een urineweginfectie / Bron: Unsplash, Pixabay
Bij zwangere vrouwen kan leukocyturie een vroeg signaal zijn van een urineweginfectie / Bron: Unsplash, PixabayBij kinderen, en vooral bij jonge meisjes, heeft epidemiologisch onderzoek duidelijk gemaakt dat leukocyturie vaak het eerste teken is van een onderliggende infectie. Vaak blijven urineweginfecties bij kinderen ongezien totdat er complicaties optreden, omdat de symptomen soms mild of onduidelijk zijn. Studies hebben daarom geleid tot richtlijnen die adviseren om standaard urineonderzoek te doen bij kinderen met onverklaarbare koorts, zodat infecties vroeg opgespoord en behandeld kunnen worden, voordat ze zich verder ontwikkelen.
Verschillende bevolkingsgroepen vragen om een andere aanpak, en daar hebben epidemiologische studies ons waardevolle inzichten in gegeven. Bij ouderen, bijvoorbeeld, blijkt dat leukocyturie een veelvoorkomend verschijnsel is, vaak gerelateerd aan een verzwakt immuunsysteem en comorbiditeiten zoals diabetes of chronische nierziekten. Voor hen heeft het vroegtijdig opsporen van leukocyturie via screeningsprogramma's bewezen nuttig te zijn om infecties aan te pakken voordat ze ernstige gezondheidsproblemen veroorzaken.
Cijferfeitje: Uit een recente epidemiologische studie bleek dat ongeveer 25% van de zwangere vrouwen in ontwikkelde landen leukocyturie vertoont, waarbij vroege behandeling bij meer dan 90% van deze vrouwen complicaties wist te voorkomen.
Witte bloedcellen in je urine: gevaarlijk?
Je krijgt te horen dat er witte bloedcellen in je urine zijn aangetroffen, en ineens slaat de onzekerheid toe. Maar wat betekent het eigenlijk, en moet je je zorgen maken? Laten we ontdekken wat je lichaam je probeert te vertellen.Witte bloedcellen zijn de helden van je immuunsysteem, altijd paraat om je te beschermen tegen indringers. Ze horen thuis in je bloed, waar ze onvermoeibaar patrouilleren. Dus als ze plotseling opduiken in je urine, is dat een signaal dat er iets aan de hand is een subtiele fluistering dat je lichaam ergens strijd levert.
 Witte bloedcellen in de urine door een urineweginfectie / Bron: Istock.com/Attila Barabas
Witte bloedcellen in de urine door een urineweginfectie / Bron: Istock.com/Attila BarabasMaar witte bloedcellen kunnen ook de boodschappers zijn van een blaas- of nierinfectie, en dat is waar je extra alert op moet zijn. Heb je last van rugpijn, koorts of zelfs misselijkheid? Dan kan er meer aan de hand zijn. Je nieren, de superfilters van je lichaam, werken dag en nacht om je bloed schoon te houden. Maar als ze aangevallen worden door bacteriën of een ontsteking, kunnen ze niet optimaal functioneren en dat kan serieuze gevolgen hebben als je het niet aanpakt.
En wat als het geen infectie is? Misschien heb je te maken met nierstenen die kleine, harde steentjes die een groot drama kunnen veroorzaken. Ze schuren en irriteren je urinewegen, en de witte bloedcellen zijn daar om de schade te beperken. Helaas kunnen ze die stekende, branderige pijn niet wegnemen. Hier heb je medische hulp nodig om de stenen op te sporen en eruit te werken, vaak letterlijk.
In zeldzamere gevallen kan de aanwezigheid van witte bloedcellen in je urine wijzen op een meer verontrustende oorzaak, zoals een auto-immuunziekte waarbij je eigen immuunsysteem zich tegen je lichaam keert, of zelfs blaaskanker. Maar laten we eerlijk zijn, deze scenarios zijn uitzonderlijk. Het is veel waarschijnlijker dat je lichaam gewoon om wat extra hulp vraagt bij het opruimen van een infectie.
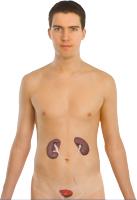 Plaats van de nieren in het lichaam / Bron: Madhero88, Wikimedia Commons (Publiek domein)
Plaats van de nieren in het lichaam / Bron: Madhero88, Wikimedia Commons (Publiek domein)Wat zijn leukocyten?
Leukocyten, ofwel witte bloedcellen, zijn als de onzichtbare ridders van je immuunsysteem. Stel je een leger voor dat altijd paraat staat, verborgen in de schaduw, maar klaar om tevoorschijn te komen zodra gevaar dreigt. Dit zijn jouw leukocyten. Ze vormen slechts een fractie van je bloed minder dan 1% maar als er een bedreiging opduikt, zoals een infectie of ontsteking, rukt dit microleger massaal uit. In een oogwenk reizen ze door je lichaam, als beschermers die op zoek zijn naar indringers om die meedogenloos te vernietigen.Wanneer een virus, bacterie of ander schadelijk element probeert binnen te dringen, mobiliseren de verschillende eenheden van je leukocyten. Neutrofielen komen als eersten op de plaats van de aanval, klaar om de vijand te neutraliseren. Lymfocyten volgen met precisiewerk, alsof ze sluipschutters zijn die specifiek gericht zijn op het uitschakelen van virussen en kankercellen. En vergeet de monocyten niet de schoonmakers die de ravage opruimen en zorgen dat het slagveld weer ordelijk achterblijft.
Het bijzondere is dat deze witte bloedlichaampjes niet alleen door je bloed stromen. Ze kunnen op missie gaan in je urine of ontlasting, een teken dat er mogelijk iets niet helemaal goed gaat in je spijsverterings- of urinewegsysteem. Daar, verborgen in vloeistoffen, kunnen ze onthullen of er infecties zijn die om aandacht vragen.
Als je ziek bent of je voelt dat er iets mis is, test een arts vaak je bloed op het aantal leukocyten. Als dit aantal hoger is dan normaal, is dat een signaal dat jouw immuunleger in actie is gekomen. Maar dat is nog maar het begin van het mysterie. Soms is een nader onderzoek nodig, waarbij elke leukocyt onder de microscoop wordt bekeken. Een zogenaamde leukocytendifferentiatie laat de arts zien welk type soldaat van jouw witte bloedcellen aan het vechten is, en helpt hen te bepalen tegen welke vijand jouw lichaam strijdt.
Kortom, leukocyten zijn meer dan alleen cellen ze zijn de onzichtbare wachters van je welzijn, altijd waakzaam, altijd bereid om je lichaam te beschermen. Zelfs als jij niets merkt, zijn zij op de achtergrond bezig om je gezond te houden, het schild dat tussen jou en een wereld vol ziekteverwekkers staat.
Soorten leukocyten
Er bestaan verschillende soorten leukocyten of witte bloedcellen, elk met hun eigen specifieke rol en taak in het immuunsysteem van het lichaam. In totaal zijn er vijf verschillende soorten witte bloedcellen:Neutrofielen
Neutrofiele granulocyten of neutrofielen zijn de eerste witte bloedcellen om naar een infectie te reizen. Neutrofielen zijn witte bloedcellen die in de weefsels micro-organismen op nemen (fagocyteren) en intracellulair doden. Ze verzwelgen als het ware bacteriële- of schimmelinfecties en als ze doodgaan veranderen ze in pus.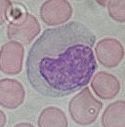 Monocyt / Bron: Department of Histology, Jagiellonian University Medical College, Wikimedia Commons (CC BY-SA-3.0)
Monocyt / Bron: Department of Histology, Jagiellonian University Medical College, Wikimedia Commons (CC BY-SA-3.0)Monocyten
Monocyten zijn grote, mononucleaire (éénkernige) witte bloedcellen. Monocyten reageren op ontstekingen en ze vallen binnendringers aan. Ze zijn ook belangrijk voor het stimuleren van het immuunsysteem. Monocyten geven tevens cytokinen (soort ontstekingsmediatoren) af die koorts veroorzaken, wat ook een manier is waarop het lichaam infecties bestrijdt.Lymfocyten
Een lymfocyt is een type witte bloedcel dat in het rode beenmerg wordt gevormd. Er worden drie soorten lymfocyten onderscheiden: B-cellen, T-cellen en Natural Killer (NK)-cellen. De belangrijkste functie van B-lymfocyten in het afweersysteem is de productie van antistoffen (immuunglobulinen). T-cellen zijn afweercellen, onderdeel van de specifieke cellulaire afweer. De T-cellen vallen cellen in het lichaam aan die zijn geïnfecteerd. Een laag aantal lymfocyten kan erop wijzen dat je een groter risico loopt om infecties te ontwikkelen. NK-cellen zijn grote lymfocyten die een rol spelen bij celdoding en uitscheiding van cytokinen die worden gebruikt tegen ziekteverwekkers.Basofielen
Basofielen zijn gekorrelde witte bloedcellen met histamine die zorgen voor een allergische reactie en het vrijmaken van histamine indien dat nodig is. Bij 'vijandelijk materiaal' zorgen de basofielen en sommige lymfocyten ervoor dat er een uitbraak van stoffen komt die ontsteking veroorzaken, waardoor de indringer wordt klemgezet. Daarna absorberen de andere witte bloedcellen het vijandelijke materiaal in hun eigen cellen, waarna ze het verteren.Eosinofielen
Eosinofielen vormen het kleinste percentage van de totale hoeveelheid witte bloedcellen. Net als basofielen zijn eosinofielen actief tegen allergenen en infecties.Overzicht van de vijf hoofdtypen leukocyten
Deze tabel biedt een duidelijk overzicht van de vijf hoofdtypen leukocyten, hun functies en hun unieke eigenschappen.| Type leukocyt | Functie en kenmerken |
|---|---|
| Neutrofielen | Primair verantwoordelijk voor het bestrijden van bacteriële en schimmelinfecties via fagocytose. Meest voorkomende leukocyten (60-70%) met een snelle reactie op infecties. Hebben een korte levensduur van 1-2 dagen. |
| Lymfocyten | Belangrijk voor de specifieke immuunrespons. T-cellen vernietigen geïnfecteerde cellen, B-cellen produceren antilichamen, en natuurlijke killercellen bestrijden tumoren en virusinfecties. Spelen een sleutelrol in immunologisch geheugen en langdurige bescherming. |
| Monocyten | Ontwikkelen zich tot macrofagen in de weefsels, waar ze pathogenen fagocyteren en beschadigd weefsel opruimen. Grotere cellen met een hoefijzervormige kern; minder vaak voorkomend (3-8%) en een lange levensduur in weefsels (enkele maanden). |
| Eosinofielen | Specifiek gericht op parasitaire infecties en het moduleren van allergische reacties. Bevatten granules met enzymen om parasieten te doden. Ze vormen 1-3% van de leukocyten en hebben een levensduur van 5-12 dagen. |
| Basofielen | Spelen een belangrijke rol bij allergische reacties en ontstekingsprocessen door histamine en andere stoffen vrij te maken. Zeldzaamste leukocyten (<1%) met grote granules die de cel donker kleuren onder de microscoop. Levensduur is enkele uren tot dagen. |
Referentiewaarden witte bloedcellen in urine
Hier zijn de referentiewaarden voor leukocyten in de urine, die helpen bij het bepalen of de concentratie als normaal of verhoogd moet worden beschouwd: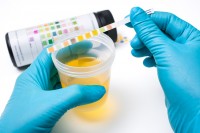 Urineonderzoek met behulp van teststrips kan door de huisarts of doktersassistente worden verricht / Bron: Alexander Raths/Shutterstock
Urineonderzoek met behulp van teststrips kan door de huisarts of doktersassistente worden verricht / Bron: Alexander Raths/ShutterstockNormale waarden
- Dipstick-test: Normaal gesproken wordt bij een dipstick-test geen aanwezigheid van leukocyten in de urine gedetecteerd, of slechts een zeer lage waarde (negatief of sporen).
- Microscopisch onderzoek: Bij een microscopisch onderzoek worden minder dan 5 leukocyten per gezichtsveld (high-power field, HPF) als normaal beschouwd. Dit is vooral van toepassing bij een goed verkregen middenstroomurine (midstream clean-catch sample).
Abnormale waarden
- Dipstick-test: Een positieve dipstick-test voor leukocyten wijst vaak op een verhoogd aantal witte bloedcellen in de urine, wat doorgaans geassocieerd wordt met een urineweginfectie of ontsteking. De uitslag kan variëren van licht positief tot sterk positief.
- Microscopisch onderzoek: Meer dan 5 leukocyten per gezichtsveld (HPF) worden over het algemeen als abnormaal beschouwd en kunnen wijzen op een infectie of andere pathologische processen in de urinewegen.
Specifieke waarden
- Leukocyturie: Leukocyturie wordt vaak gedefinieerd als meer dan 10 leukocyten per microliter urine of meer dan 10 leukocyten per gezichtsveld bij een microscopisch onderzoek. Dit kan wijzen op een infectie, ontsteking of andere oorzaken van verhoogde leukocyten in de urine.
Klinische relevantie
Een licht verhoogd aantal leukocyten in de urine veroorzaakt soms geen symptomen en kan op zichzelf geen probleem vormen. Echter, significante leukocyturie (meer dan 20-30 leukocyten per gezichtsveld) wordt meestal geassocieerd met een infectie of andere ernstige aandoeningen en vereist verder onderzoek.Bij afwijkende waarden is het raadzaam om vervolgonderzoek te laten doen, waarbij een arts kan bepalen of verder diagnostisch onderzoek zoals een urinekweek of beeldvorming nodig is om de onderliggende oorzaak vast te stellen.
Diagnostische stappen en vervolgonderzoek bij leukocyturie
Bij de aanwezigheid van leukocyten in de urine (leukocyturie) zijn aanvullende diagnostische tests vaak noodzakelijk om de onderliggende oorzaak vast te stellen. Hieronder worden enkele van de meest gebruikte diagnostische stappen en vervolgonderzoeken uitgelegd:Urineonderzoek
- Dipstick-test: De eerste test bij verdenking op leukocyturie is meestal een dipstick-test. Deze test is eenvoudig en snel uit te voeren en detecteert de aanwezigheid van leukocyten en nitrieten (wat vaak wijst op bacteriën in de urine).
- Microscopisch onderzoek: Als de dipstick-test positief is voor leukocyten, volgt meestal een microscopisch onderzoek van de urine. Hierbij worden leukocyten, bacteriën, en andere afwijkingen zoals erytrocyten (rode bloedcellen), kristallen of cilinders geïdentificeerd. Dit geeft een nauwkeuriger beeld van wat er gaande is in de urine.
Urinekweek
- Urinecultuur (urinekweek): Als er een vermoeden is van een bacteriële infectie (zoals bij een urineweginfectie), wordt vaak een urinekweek uitgevoerd. Hierbij wordt de urine op een voedingsbodem geplaatst om te zien of er bacteriën groeien. Dit onderzoek kan helpen de specifieke bacterie te identificeren die de infectie veroorzaakt, zodat een gerichte antibioticabehandeling kan worden voorgeschreven.
Antibioticagevoeligheidstest: In combinatie met de urinekweek wordt vaak een gevoeligheidstest uitgevoerd. Dit test de gevoeligheid van de bacterie voor verschillende antibiotica, wat helpt bij het selecteren van het meest effectieve medicijn.
 Bloedonderzoek / Bron: Science photo/Shutterstock.com
Bloedonderzoek / Bron: Science photo/Shutterstock.comAanvullende bloedonderzoeken
- Bloedonderzoek: In sommige gevallen wordt aanvullend bloedonderzoek uitgevoerd om tekenen van een systemische infectie, nierfunctieproblemen of ontsteking op te sporen. Dit omvat tests zoals:
- Volledig bloedbeeld (CBC): Hierbij wordt gekeken naar het totale aantal leukocyten in het bloed, wat kan helpen om een infectie of ontsteking elders in het lichaam te detecteren.
- CRP (C-reactief proteïne) of BSE (bezinkingssnelheid van erytrocyten): Deze markers worden gebruikt om de mate van ontsteking in het lichaam te beoordelen.
- Nierfunctieonderzoek: Creatinine en ureum worden vaak gemeten om de werking van de nieren te controleren, vooral bij verdenking van nierbekkenontsteking of nierproblemen.
Beeldvormend onderzoek
- Echografie of CT-scan van de nieren en urinewegen: Als er vermoeden is van obstructies in de urinewegen (bijvoorbeeld door nierstenen, tumoren of andere anatomische afwijkingen), wordt soms beeldvormend onderzoek ingezet. Dit kan helpen bij het opsporen van verstoppingen of structurele afwijkingen die bijdragen aan de leukocyturie.
- Cystoscopie: In sommige gevallen kan een cystoscopie worden uitgevoerd om de blaas en urinewegen van binnenuit te inspecteren, vooral als andere onderzoeken geen duidelijke oorzaak hebben opgeleverd.
Specifieke tests bij bepaalde risicogroepen
Zwangerschapstests: Bij zwangere vrouwen wordt extra aandacht besteed aan de mogelijkheid van een urineweginfectie, aangezien dit de zwangerschap kan compliceren. Er worden vaker urineonderzoeken gedaan om problemen vroegtijdig op te sporen.Diabetici: Mensen met diabetes worden mogelijk getest op glucose- en ketonlichamen in de urine, omdat diabetici een verhoogd risico hebben op urineweginfecties.
Leukocytendifferentiatie
In zeldzamere gevallen kan een specifieke differentiatie van leukocyten worden uitgevoerd om te zien welk type witte bloedcel verhoogd is, bijvoorbeeld bij verdenking van specifieke ziekten zoals auto-immuunziekten.- Stel je voor: je zit bij de arts met een potje urine, en je bent al een tijdje aan het puzzelen waarom je je niet lekker voelt. De dokter heeft eerder al vastgesteld dat er witte bloedcellen (leukocyten) in je urine zitten, wat kan wijzen op een infectie of ontsteking. Maar wat als dat niet het hele verhaal is? Wat als er meer aan de hand is? In die gevallen kan de arts besluiten een stap verder te gaan met een specifieke leukocytendifferentiatie.
Wat is leukocytendifferentiatie?
Leukocytendifferentiatie is als het ware het "uitpluizen" van je witte bloedcellen. Niet alle witte bloedcellen zijn hetzelfde; ze hebben verschillende functies en wijzen op verschillende soorten aandoeningen. De leukocyten kunnen worden onderverdeeld in neutrofielen, lymfocyten, monocyten, eosinofielen en basofielen. Elke celsoort speelt een specifieke rol in je immuunsysteem. Bij een leukocytendifferentiatie wordt gekeken welke van deze typen cellen verhoogd zijn, zodat er een beter beeld ontstaat van wat er mogelijk misgaat in je lichaam.
 Vermoeidheid / Bron: Istock.com/dolgachovVoorbeeldje
Vermoeidheid / Bron: Istock.com/dolgachovVoorbeeldje
Laten we zeggen dat je last hebt van aanhoudende vermoeidheid, gewrichtspijn en een hardnekkige ontsteking. Een algemene urinetest wijst op een verhoogd aantal witte bloedcellen, maar dat vertelt nog niet het hele verhaal. De arts besluit om een leukocytendifferentiatie uit te voeren. Het resultaat? Een hoge concentratie van lymfocyten en monocyten. Dit kan een aanwijzing zijn voor een auto-immuunziekte zoals lupus of reumatoïde artritis, omdat bij deze aandoeningen het lichaam zijn eigen cellen en weefsels aanvalt.
Wat zegt een verhoogd aantal specifieke leukocyten?
Neutrofielen: Een toename van neutrofielen kan wijzen op een acute bacteriële infectie, zoals een blaasontsteking of nierbekkenontsteking. Stel je voor dat iemand plotseling koorts krijgt en hevige pijn in de zij ervaart; een verhoogd aantal neutrofielen in de urine zou kunnen bevestigen dat het om een ernstige urineweginfectie gaat.
Waarom is leukocytendifferentiatie belangrijk?
Deze specifieke differentiatie helpt om verder te kijken dan de "standaard" oorzaken van een verhoogd aantal witte bloedcellen in de urine. Het geeft artsen een verfijnder beeld en kan de weg wijzen naar specifieke behandelingen. Door bijvoorbeeld vast te stellen dat er vooral lymfocyten verhoogd zijn, kan de arts onderzoeken op auto-immuunziekten of chronische virale infecties. Met die informatie in de hand, kan er sneller en gerichter worden ingegrepen.
Kortom: een waardevol puzzelstukje
Leukocytendifferentiatie is als het stukje van de puzzel dat de rest van het plaatje kan verduidelijken. Niet alleen kijkt de arts naar het feit dat er witte bloedcellen zijn, maar ook naar welke soort witte bloedcellen en wat dat over je gezondheid vertelt. Het is de specialistische manier om onder de oppervlakte van je klachten te kijken en de mogelijke onderliggende oorzaken te achterhalen. Of je nu worstelt met hardnekkige blaasontstekingen of onverklaarbare symptomen die al maanden duren, leukocytendifferentiatie kan net dat stukje informatie geven dat nodig is voor de juiste diagnose en behandeling.
Leukocytendifferentiatie is als het ware het "uitpluizen" van je witte bloedcellen. Niet alle witte bloedcellen zijn hetzelfde; ze hebben verschillende functies en wijzen op verschillende soorten aandoeningen. De leukocyten kunnen worden onderverdeeld in neutrofielen, lymfocyten, monocyten, eosinofielen en basofielen. Elke celsoort speelt een specifieke rol in je immuunsysteem. Bij een leukocytendifferentiatie wordt gekeken welke van deze typen cellen verhoogd zijn, zodat er een beter beeld ontstaat van wat er mogelijk misgaat in je lichaam.
 Vermoeidheid / Bron: Istock.com/dolgachov
Vermoeidheid / Bron: Istock.com/dolgachovLaten we zeggen dat je last hebt van aanhoudende vermoeidheid, gewrichtspijn en een hardnekkige ontsteking. Een algemene urinetest wijst op een verhoogd aantal witte bloedcellen, maar dat vertelt nog niet het hele verhaal. De arts besluit om een leukocytendifferentiatie uit te voeren. Het resultaat? Een hoge concentratie van lymfocyten en monocyten. Dit kan een aanwijzing zijn voor een auto-immuunziekte zoals lupus of reumatoïde artritis, omdat bij deze aandoeningen het lichaam zijn eigen cellen en weefsels aanvalt.
Wat zegt een verhoogd aantal specifieke leukocyten?
Neutrofielen: Een toename van neutrofielen kan wijzen op een acute bacteriële infectie, zoals een blaasontsteking of nierbekkenontsteking. Stel je voor dat iemand plotseling koorts krijgt en hevige pijn in de zij ervaart; een verhoogd aantal neutrofielen in de urine zou kunnen bevestigen dat het om een ernstige urineweginfectie gaat.
- Lymfocyten: Als de leukocytendifferentiatie een toename van lymfocyten toont, dan kan dat wijzen op een virale infectie of een auto-immuunziekte. Denk aan iemand die al lange tijd met onverklaarbare koorts en vermoeidheid rondloopt. Een verhoogd aantal lymfocyten kan de arts richting een diagnose van bijvoorbeeld lupus duwen.
- Monocyten: Verhoogde monocyten kunnen een teken zijn van chronische ontstekingen of specifieke infecties, zoals tuberculose. Monocyten zijn de "schoonmakers" van het immuunsysteem. Als ze in grote aantallen aanwezig zijn, betekent dat vaak dat er iets groots en langdurigs opgeruimd moet worden in het lichaam.
- Eosinofielen: Een verhoging van eosinofielen kan duiden op allergieën of parasitaire infecties. Iemand die bijvoorbeeld naast urineproblemen ook uitslag en jeuk heeft, kan met een toename van eosinofielen een vermoeden van een allergische reactie bevestigen.
- Basofielen: Dit type witte bloedcel is zeldzaam in je bloed en urine. Een verhoging kan wijzen op allergische reacties of bepaalde zeldzame aandoeningen zoals een beenmergziekte. Als iemand bijvoorbeeld last heeft van terugkerende jeuk, huiduitslag en symptomen van urineweginfectie, kunnen verhoogde basofielen richting een zeldzamere diagnose leiden.
Waarom is leukocytendifferentiatie belangrijk?
Deze specifieke differentiatie helpt om verder te kijken dan de "standaard" oorzaken van een verhoogd aantal witte bloedcellen in de urine. Het geeft artsen een verfijnder beeld en kan de weg wijzen naar specifieke behandelingen. Door bijvoorbeeld vast te stellen dat er vooral lymfocyten verhoogd zijn, kan de arts onderzoeken op auto-immuunziekten of chronische virale infecties. Met die informatie in de hand, kan er sneller en gerichter worden ingegrepen.
Kortom: een waardevol puzzelstukje
Leukocytendifferentiatie is als het stukje van de puzzel dat de rest van het plaatje kan verduidelijken. Niet alleen kijkt de arts naar het feit dat er witte bloedcellen zijn, maar ook naar welke soort witte bloedcellen en wat dat over je gezondheid vertelt. Het is de specialistische manier om onder de oppervlakte van je klachten te kijken en de mogelijke onderliggende oorzaken te achterhalen. Of je nu worstelt met hardnekkige blaasontstekingen of onverklaarbare symptomen die al maanden duren, leukocytendifferentiatie kan net dat stukje informatie geven dat nodig is voor de juiste diagnose en behandeling.
 Urinewegen / Bron: La Gorda/Shutterstock.com
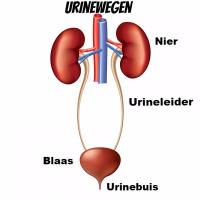
Urinewegen / Bron: La Gorda/Shutterstock.comWitte bloedcellen in de urine door een urineweginfectie
Infectie in de urinewegen
De urinewegen bestaan uit de nieren, de urineleiders, de blaas en de plasbuis. De binnenkant van de urinewegen is bekleed met slijmvlies. Een urineweginfectie duidt op een infectie of ontsteking van dit slijmvlies en de oorzaak is meestal een bacterie uit de darmen. Dit gebeurt wanneer bacteriën rondom de anus richting de urethra reizen. Dit type infectie kan leiden tot witte bloedcellen in de urine, evenals pijn en branderig gevoel bij het plassen. Behandeling bestaat vaak uit het slikken van antibiotica en het drinken van veel water.Blaasontsteking
Een blaasontsteking kan voor witte bloedcellen in de urine zorgen. De ontsteking kan leiden tot irritatie van het slijmvlies van de blaas, zodat witte bloedcellen aanwezig zijn. Bij een blaasontsteking heb je last van pijn in de blaas, brandend gevoel bij het urineren, en schuimige urine of troebele urine. Een blaasontsteking wordt ook wel 'cystitis' genoemd, en komt vaker voor bij vrouwen, maar het kan ook mannen of kinderen treffen. Veel drinken helpt bij een blaasontsteking. Soms is behandeling met antibiotica nodig.Nierbekkenontsteking
De medische benaming van nierbekkenontsteking is 'pyelonefritis'. Een nierbekkenontsteking ontstaat meestal door een blaasontsteking. Vaak doet het zich maar in één nier voor en niet in beide nieren. De oorzaak zijn bacteriën die zich vanuit de blaas naar de nieren verspreiden, bijvoorbeeld als gevolg van een verwaarloosde blaasontsteking. Dit kan leiden tot het disfunctioneren van de nieren en een infectie die witte bloedcellen in urine oplevert. Je krijgt hierbij last van hoge koorts, van koude rillingen en pijn in de zij of rug, misselijkheid en braken. Ook moet je vaker plassen, heb je een brandend gevoel bij het urineren en is je urine troebel. Een antibioticakuur biedt uitkomst. Verhoogde leukocyten in de urine door medicijnen / Bron: Jarmoluk, Pixabay
Verhoogde leukocyten in de urine door medicijnen / Bron: Jarmoluk, PixabayVerhoogde leukocyten in de urine door medicijnen
Bepaalde medicijnen kunnen zorgen voor witte bloedcellen in de urine. Het kan gaan om pijnmedicatie en bloedverdunners. Antibiotica kunnen ook dit probleem veroorzaken. Medicijnen die je krijgt voorgeschreven voor artritis kunnen ook leiden tot urineretentie, bloedstoornissen, en allergische reacties als bijwerking.- Stel je voor: je hebt een vervelende blaasontsteking en krijgt van de arts een antibioticakuur. Een paar weken later moet je voor een controle weer een urineonderzoek doen. Tot je verbazing vertelt de arts dat er nog steeds verhoogde leukocyten witte bloedcellen in je urine aanwezig zijn. Hoe kan dat nou? vraag je je af. Het antwoord zou wel eens te vinden kunnen zijn in het kastje met medicijnen in je badkamer. Ja, bepaalde medicijnen kunnen namelijk zorgen voor een toename van witte bloedcellen in de urine, zelfs als er geen actieve infectie aanwezig is.
Medicijnen als 'troublemakers' in je urine
Niet alle medicijnen zijn probleemveroorzakers, maar er zijn er een aantal die een directe invloed kunnen hebben op de aanwezigheid van leukocyten in je urine. Laten we eens kijken naar enkele veelvoorkomende boosdoeners en hoe ze dit effect kunnen hebben.
 Ibuprofen / Bron: Martin SulmanPijnmedicatie
Ibuprofen / Bron: Martin SulmanPijnmedicatie
Denk aan medicijnen zoals ibuprofen of andere niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's). Deze worden vaak voorgeschreven bij ontstekingen, pijn of koorts. Maar wat weinig mensen weten, is dat het gebruik van NSAIDs een verhoogde hoeveelheid witte bloedcellen in de urine kan veroorzaken. Deze medicijnen kunnen de nieren belasten, waardoor de nieren gevoeliger worden voor irritatie. Stel je voor dat je geregeld zware pijnstillers slikt voor rugklachten. Hierdoor kun je ongemerkt je nieren overbelasten, wat resulteert in een ontstekingsreactie en vervolgens leukocyten in je urine.
Bloedverdunners
Bloedverdunners zoals warfarine (ook wel bekend onder de merknaam Coumadin) worden vaak voorgeschreven om het risico op bloedstolsels te verminderen. Hoewel ze een belangrijke rol spelen in de preventie van beroertes of hartaanvallen, kunnen ze soms bijwerkingen hebben. Een van die bijwerkingen is bloed in de urine, wat vervolgens een immuunrespons van het lichaam kan veroorzaken. Leukocyten worden dan naar de urinewegen gestuurd om het probleem aan te pakken, waardoor ze later terug te vinden zijn in een urinetest. Iemand die bijvoorbeeld langdurig bloedverdunners gebruikt, kan zich soms afvragen waarom er steeds witte bloedcellen in de urine te zien zijn, terwijl hij of zij verder geen symptomen van een infectie heeft.
Antibiotica: de ironische boosdoener
Antibiotica worden meestal ingezet om infecties te bestrijden, dus het lijkt tegenstrijdig dat ze zelf ook voor problemen kunnen zorgen. Maar toch kan het gebruik van bepaalde antibiotica leiden tot een verhoging van witte bloedcellen in de urine. Waarom? Antibiotica kunnen de normale balans van bacteriën in het lichaam verstoren, wat weer kan leiden tot bijwerkingen zoals irritatie van de blaas of allergische reacties. Neem bijvoorbeeld een vrouw die een zware antibioticakuur volgt tegen een urineweginfectie. Ze merkt dat haar symptomen verdwijnen, maar bij de volgende controle blijkt er nog steeds een verhoogd aantal leukocyten in de urine te zitten. Dit kan komen door de antibiotica zelf die tijdelijk het immuunsysteem in de urinewegen activeren.
Medicatie voor artritis
Mensen met artritis krijgen vaak medicijnen voorgeschreven, zoals corticosteroïden of immunosuppressiva, om hun symptomen onder controle te houden. Hoewel deze medicijnen hun werk goed doen, kunnen ze bijwerkingen hebben die invloed hebben op de urinewegen. Corticosteroïden kunnen bijvoorbeeld het immuunsysteem ontregelen en leiden tot urineretentie (het onvolledig legen van de blaas). Dit kan resulteren in een ophoping van bacteriën en witte bloedcellen in de urine. Daarnaast kunnen sommige van deze medicijnen bloedstoornissen veroorzaken, waardoor het lichaam meer witte bloedcellen aanmaakt om ontstekingen te bestrijden.
Wist je dat
Wat kun je doen?
Als je medicijnen gebruikt en er worden verhoogde leukocyten in je urine gevonden, is het slim om dit met je arts te bespreken. Misschien kan de dosering worden aangepast of kan er worden gekeken naar een alternatieve medicatie. In sommige gevallen is het gewoon een kwestie van tijd; zodra je stopt met de medicatie, normaliseert de situatie vaak vanzelf.
Kortom
Medicijnen spelen soms een onverwachte rol bij het verhogen van leukocyten in de urine. Of het nu gaat om pijnstillers, bloedverdunners, antibiotica of artritismedicijnen ze kunnen allemaal een effect hebben op je urinewegen. Heb je zelf te maken met verhoogde leukocyten in je urine, dan is het goed om een blik te werpen op je medicijnkastje. Samen met je arts kun je dan uitzoeken of een van je medicijnen de oorzaak zou kunnen zijn en wat je daaraan kunt doen.
Niet alle medicijnen zijn probleemveroorzakers, maar er zijn er een aantal die een directe invloed kunnen hebben op de aanwezigheid van leukocyten in je urine. Laten we eens kijken naar enkele veelvoorkomende boosdoeners en hoe ze dit effect kunnen hebben.
 Ibuprofen / Bron: Martin Sulman
Ibuprofen / Bron: Martin SulmanDenk aan medicijnen zoals ibuprofen of andere niet-steroïde anti-inflammatoire geneesmiddelen (NSAID's). Deze worden vaak voorgeschreven bij ontstekingen, pijn of koorts. Maar wat weinig mensen weten, is dat het gebruik van NSAIDs een verhoogde hoeveelheid witte bloedcellen in de urine kan veroorzaken. Deze medicijnen kunnen de nieren belasten, waardoor de nieren gevoeliger worden voor irritatie. Stel je voor dat je geregeld zware pijnstillers slikt voor rugklachten. Hierdoor kun je ongemerkt je nieren overbelasten, wat resulteert in een ontstekingsreactie en vervolgens leukocyten in je urine.
Bloedverdunners
Bloedverdunners zoals warfarine (ook wel bekend onder de merknaam Coumadin) worden vaak voorgeschreven om het risico op bloedstolsels te verminderen. Hoewel ze een belangrijke rol spelen in de preventie van beroertes of hartaanvallen, kunnen ze soms bijwerkingen hebben. Een van die bijwerkingen is bloed in de urine, wat vervolgens een immuunrespons van het lichaam kan veroorzaken. Leukocyten worden dan naar de urinewegen gestuurd om het probleem aan te pakken, waardoor ze later terug te vinden zijn in een urinetest. Iemand die bijvoorbeeld langdurig bloedverdunners gebruikt, kan zich soms afvragen waarom er steeds witte bloedcellen in de urine te zien zijn, terwijl hij of zij verder geen symptomen van een infectie heeft.
Antibiotica: de ironische boosdoener
Antibiotica worden meestal ingezet om infecties te bestrijden, dus het lijkt tegenstrijdig dat ze zelf ook voor problemen kunnen zorgen. Maar toch kan het gebruik van bepaalde antibiotica leiden tot een verhoging van witte bloedcellen in de urine. Waarom? Antibiotica kunnen de normale balans van bacteriën in het lichaam verstoren, wat weer kan leiden tot bijwerkingen zoals irritatie van de blaas of allergische reacties. Neem bijvoorbeeld een vrouw die een zware antibioticakuur volgt tegen een urineweginfectie. Ze merkt dat haar symptomen verdwijnen, maar bij de volgende controle blijkt er nog steeds een verhoogd aantal leukocyten in de urine te zitten. Dit kan komen door de antibiotica zelf die tijdelijk het immuunsysteem in de urinewegen activeren.
Medicatie voor artritis
Mensen met artritis krijgen vaak medicijnen voorgeschreven, zoals corticosteroïden of immunosuppressiva, om hun symptomen onder controle te houden. Hoewel deze medicijnen hun werk goed doen, kunnen ze bijwerkingen hebben die invloed hebben op de urinewegen. Corticosteroïden kunnen bijvoorbeeld het immuunsysteem ontregelen en leiden tot urineretentie (het onvolledig legen van de blaas). Dit kan resulteren in een ophoping van bacteriën en witte bloedcellen in de urine. Daarnaast kunnen sommige van deze medicijnen bloedstoornissen veroorzaken, waardoor het lichaam meer witte bloedcellen aanmaakt om ontstekingen te bestrijden.
Wist je dat
- Uit onderzoek blijkt dat bepaalde antibiotica, zoals penicillines en sulfonamiden, in ongeveer 1-3% van de gevallen bijwerkingen kunnen veroorzaken die leiden tot een ontstekingsreactie in de nieren.
- NSAID's zijn een van de meest voorgeschreven medicijngroepen wereldwijd, en langdurig gebruik ervan kan bij 1 op de 100 patiënten nierproblemen veroorzaken, wat weer leukocyturie kan triggeren.
Wat kun je doen?
Als je medicijnen gebruikt en er worden verhoogde leukocyten in je urine gevonden, is het slim om dit met je arts te bespreken. Misschien kan de dosering worden aangepast of kan er worden gekeken naar een alternatieve medicatie. In sommige gevallen is het gewoon een kwestie van tijd; zodra je stopt met de medicatie, normaliseert de situatie vaak vanzelf.
Kortom
Medicijnen spelen soms een onverwachte rol bij het verhogen van leukocyten in de urine. Of het nu gaat om pijnstillers, bloedverdunners, antibiotica of artritismedicijnen ze kunnen allemaal een effect hebben op je urinewegen. Heb je zelf te maken met verhoogde leukocyten in je urine, dan is het goed om een blik te werpen op je medicijnkastje. Samen met je arts kun je dan uitzoeken of een van je medicijnen de oorzaak zou kunnen zijn en wat je daaraan kunt doen.
Het ophouden van je plas
Stel je eens voor: je zit midden in een vergadering of staat in de file. Je voelt een lichte aandrang om naar het toilet te gaan, maar je besluit het op te houden. "Ik ga straks wel," denk je. Herkenbaar, toch? Het probleem is alleen dat het ophouden van je plas niet zonder risico is. Het klinkt misschien onschuldig, maar het kan een flinke impact hebben op je blaas en uiteindelijk op je gezondheid.Wat gebeurt er eigenlijk als je je plas ophoudt?
Je blaas is ontworpen om urine op te slaan totdat je naar het toilet kunt gaan. Maar als je jezelf keer op keer dwingt om langer te wachten, kan dat ervoor zorgen dat je blaas op den duur uitrekt en zijn kracht verliest. Vergelijk het met een ballon die je steeds verder opblaast; op een gegeven moment verliest hij zijn elasticiteit en krijgt hij moeite om weer in de oorspronkelijke vorm terug te keren.
Wanneer de blaas te vol raakt, neemt het risico toe dat er bacteriën in de urinewegen blijven hangen. Je lichaam probeert deze bacteriën te bestrijden door het sturen van witte bloedcellen naar het getroffen gebied. Het gevolg? Een verhoogd aantal leukocyten in de urine. Langdurig je plas ophouden kan dus de kans vergroten op een vervelende blaasontsteking, met alle symptomen van dien: pijn bij het plassen, troebele urine en een constant gevoel van aandrang.
Voorbeeld uit het dagelijks leven
Neem het verhaal van Marieke, een drukbezette docente. Zij is de hele dag in de weer met lesgeven en heeft amper tijd om een toiletpauze te nemen. Ze houdt daarom haar plas regelmatig urenlang op. Op een dag merkt ze dat haar onderbuik pijnlijk aanvoelt en dat ze vaak naar het toilet moet, zelfs als ze weinig drinkt. Een bezoek aan de huisarts bevestigt haar zorgen: ze heeft een blaasontsteking en verhoogde witte bloedcellen in haar urine. Was ik maar eerder gegaan, denkt ze, terwijl ze haar antibiotica ophaalt bij de apotheek.
Waarom het belangrijk is om regelmatig te plassen
Door regelmatig naar het toilet te gaan, spoel je de bacteriën in je urinewegen letterlijk weg. Urine die te lang in de blaas blijft, biedt een perfecte voedingsbodem voor bacteriën. Uit onderzoek blijkt dat vrouwen die hun plas vaak ophouden, tot wel 25% meer kans hebben op het ontwikkelen van urineweginfecties dan vrouwen die regelmatig plassen. Een ander onderzoek toont aan dat ongeveer 30% van de volwassenen regelmatig hun plas te lang ophoudt vanwege werk, sociale situaties of gemak.
Het advies? Geef gehoor aan je lichaam! Zodra je de aandrang voelt, zoek je een geschikt moment om even naar het toilet te gaan. Zo voorkom je dat bacteriën zich kunnen vermenigvuldigen en bescherm je je blaas tegen uitrekking en verzwakking.
 Blaas met urine / Bron: Designua/Shutterstock.com
Blaas met urine / Bron: Designua/Shutterstock.com- Je blaas gemiddeld 350 tot 500 ml urine kan vasthouden? Dat staat gelijk aan ongeveer twee grote glazen water!
- Veel water drinken en regelmatig plassen helpt bij het voorkomen van blaasontstekingen? Het zorgt ervoor dat de urinewegen goed doorgespoeld blijven, waardoor bacteriën minder kans krijgen om zich te nestelen.
Tips om het ophouden van je plas te voorkomen
- Plan toiletpauzes: Als je een drukke dag voor de boeg hebt, plan dan bewust momenten in waarop je naar het toilet gaat. Denk aan Marieke: had ze bewust pauzes ingelast, dan had ze haar blaasproblemen kunnen voorkomen.
- Drink voldoende: Hoe meer je drinkt, hoe vaker je moet plassen. Dit helpt je eraan te herinneren dat het tijd is voor een toiletpauze.
- Creëer een routine: Probeer op vaste momenten naar het toilet te gaan, zoals na elke maaltijd of koffiepauze.
Kortom
Het ophouden van je plas lijkt misschien onschuldig, maar kan op den duur leiden tot vervelende problemen zoals verhoogde witte bloedcellen in je urine. Door op tijd naar het toilet te gaan, verklein je de kans op infecties en draag je bij aan een gezonde blaas. En als je eens in een drukke situatie zit, herinner je dan even aan Marieke en geef je lichaam op tijd de aandacht die het nodig heeft.
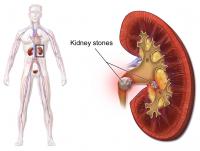 Niersteen kan zorgen voor een blokkade, ontsteking en witte bloedcellen in de urine / Bron: Blausen.com, Wikimedia Commons (CC BY-3.0)
Niersteen kan zorgen voor een blokkade, ontsteking en witte bloedcellen in de urine / Bron: Blausen.com, Wikimedia Commons (CC BY-3.0)Leukocyten verhoogd door obstructie van de urinewegen
Een verhoogd aantal witte bloedcellen (leukocyten) kan ook wijzen op obstructie van de urinewegen. Wanneer de normale doorstroming van urine wordt belemmerd, leidt dit vaak tot ontstekingsreacties die het lichaam aanzet tot het produceren van extra witte bloedcellen. Deze verhoogde concentratie leukocyten komt dan in de urine terecht.Elke vorm van verstopping, veroorzaakt door bijvoorbeeld blaastumoren, niertumoren of nierstenen, kan een overmatig aantal witte bloedcellen in de urine veroorzaken. Zo kan een blaastumotde urine-uitgang blokkeren, waardoor ophoping en drukverhoging ontstaan in de blaas en er lokaal ontstekingsreacties optreden, wat leidt tot een verhoogd aantal leukocyten in de urine. Evenzo kunnen nierstenen de urineleiders blokkeren en zo een ontstekingsreactie veroorzaken die eveneens resulteert in verhoogde witte bloedcellen.
Interessant genoeg verhoogt een obstructie ook het risico op secundaire infecties. Wanneer de urinewegen geblokkeerd zijn, kan urine stagneren, wat een ideale voedingsbodem is voor bacteriën. Deze bacteriën kunnen infecties veroorzaken, waardoor opnieuw een verhoogde productie van witte bloedcellen ontstaat. Dit verklaart waarom patiënten met een urinewegobstructie vaak ook tekenen van infectie vertonen, zoals pus of bloed in de urine, naast de verhoogde leukocytwaarden.
 Witte bloedcellen in urine tijdens zwangerschap / Bron: Greyerbaby, Pixabay
Witte bloedcellen in urine tijdens zwangerschap / Bron: Greyerbaby, PixabayZwanger en witte bloedcellen in de urine
Als je zwanger bent, is het niet ongewoon om een hoger eiwitgehalte en een hoger aantal witte bloedcellen in je urine te hebben. Het kan echter wijzen op een urineweginfectie. Als je zwanger bent en getroffen wordt door een infectie in de urinewegen, is goede behandeling belangrijk aangezien het de zwangerschap zou kunnen bemoeilijken. Zwangere vrouwen zijn vatbaarder voor een blaasontsteking. Drie factoren spelen hierbij een rol. Ten eerste staan de urineleiders tijdens de zwangerschap wijder open. Ten tweede is de sluitspier van de blaas wat zwakker dan normaal. Ten derde is de blaaswand tijdens de zwangerschap slapper. Een volledige blaaslediging kan hierdoor bemoeilijkt worden. Als je de blaas niet helemaal leeg kan plassen, is de kans dat je een blaasontsteking ontwikkelt groter.Overige oorzaken van witte bloedcellen in de urine
Andere oorzaken van witte bloedcellen in de urine, zijn:Geslachtsgemeenschap
Door geslachtsgemeenschap kunnen bacteriën in de urethra worden geduwd. Dit kan leiden tot een infectie zodat er meer witte bloedcellen in de urine aanwezig zijn.Overmatige hoeveelheid lichaamsbeweging
Na een intensieve trainingssessie of lange hardloopwedstrijd kan het lichaam verrassend reageren: een verhoogd aantal witte bloedcellen in de urine. Dit verschijnsel ontstaat wanneer spieren en weefsels na zware inspanning microtrauma's oplopen. Het immuunsysteem schiet in actie, wat tijdelijk meer witte bloedcellen in de urine laat zien.Dit is meestal onschuldig en een teken dat het lichaam hard aan het werk is om zichzelf te beschermen en herstellen. Voor wie een marathon heeft gelopen of zware krachttraining heeft gedaan, is het een subtiele herinnering aan de indrukwekkende veerkracht van ons lichaam. Met rust en voldoende hydratatie verdwijnt het vanzelf weer, terwijl het lichaam zich klaarmaakt voor de volgende uitdaging.
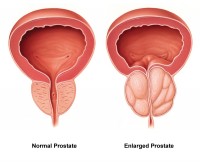 Een vergrote prostaat kan de oorzaak zijn van witte bloedcellen in de urine / Bron: Akcmdu9, Wikimedia Commons (CC BY-SA-3.0)
Een vergrote prostaat kan de oorzaak zijn van witte bloedcellen in de urine / Bron: Akcmdu9, Wikimedia Commons (CC BY-SA-3.0)Vergrote prostaat
Mannen met een vergrote prostaat kunnen een grotere hoeveelheid witte bloedcellen in hun urine hebben dan de normaalwaarden.Auto-immuunziekten
Auto-immuunziekten zoals lupus en vasculitis kunnen ontstekingen in de nieren veroorzaken. Dit leidt tot leukocyturie zonder bacteriële infectie. Symptomen zijn vaak vermoeidheid, gewrichtspijn en proteïnurie (eiwitten in de urine). De behandeling richt zich op het onderdrukken van het immuunsysteem met medicijnen zoals steroïden of ontstekingsremmers.Interstitiële cystitis
Interstitiële cystitis (IC), ook wel blaaspijnsyndroom genoemd, is de oorzaak van chronische blaasontsteking. IC is een chronische ontsteking van de blaas zonder duidelijke infectie. Het veroorzaakt vaak pijn en een verhoogde aandrang om te plassen. De exacte oorzaak is onbekend. Behandeling varieert van blaastraining en pijnstillers tot medicijnen die direct in de blaas worden toegediend.Bloedziekten
Als je problemen hebt met betrekking tot de stolling van je bloed of je hebt sikkelcelanemie, een vorm van erfelijke bloedarmoede, dan kan er bloed in de urinewegen terechtkomen, waaronder extra witte bloedcellen in de urine.Kanker
Verschillende soorten kanker, zoals nierkanker, prostaatkanker, of blaaskanker, kan witte bloedcellen in de urine veroorzaken.Diabetes
Mensen met diabetes kunnen meer urineweginfecties ervaren dan mensen zonder diabetes. Een urineweginfectie is bij diabetici ook moeilijker te behandelen zijn.Een katheter gebruiken
Door een katheter te gebruiken, kunnen bacteriën de blaas binnendringen en infecties veroorzaken.Geen bacteriën, maar wel witte bloedcellen in de urine: Hoe zit dat?
Je hebt net de resultaten van je urineonderzoek binnen en er is iets vreemds aan de hand. Witte bloedcellen? Check. Maar bacteriën? Niet te vinden. Hoe kan dat nou? Laten we eerlijk zijn: als vrouwen horen we vaak over urineweginfecties (UTI's), maar wat als je dat nu juist niet hebt, ondanks die witte bloedcellen? Hier komt het: er kunnen nog meer dingen spelen!Interstitiële cystitis of blaaspijnsyndoorm
Misschien heb je er nog nooit van gehoord, maar interstitiële cystitis is een veelvoorkomende bron van irritatie in je blaas. Het is een chronische ontsteking waarbij bacteriën niet de schuldige zijn. Toch voelt het vaak alsof je wél een blaasontsteking hebt, inclusief dat knagende gevoel van moeten plassen en de branderige sensatie. De oorzaak? Nog een beetje mysterieus. De oplossing? Dat kan variëren van dieetveranderingen tot speciale behandelingen, maar check altijd eerst met je arts. Blaasirritatie door koffie / Bron: Istock.com/PuwanaiSomwan
Blaasirritatie door koffie / Bron: Istock.com/PuwanaiSomwanBlaasirritatie
Koffie, pittig eten, alcohol klinken ze bekend? Soms kan je blaas gewoon geïrriteerd raken door wat je eet of drinkt. Geen bacteriën, maar wel ongemak! Ook bepaalde medicatie of zelfs een allergische reactie kan een boosdoener zijn. Denk er maar eens over na: die nieuwe thee of dat spannende nieuwe supplement, zou dat iets met je blaas kunnen doen? Je lichaam kan soms supergevoelig zijn voor kleine veranderingen.Nierproblemen
Als je ooit een niersteen hebt gehad, weet je dat dit geen pretje is. Nierstenen of ontstekingen kunnen ook zorgen voor witte bloedcellen in je urine zonder dat er bacteriën aanwezig zijn. Het is alsof je nieren een seintje geven dat ze aandacht nodig hebben, zonder dat je meteen een infectie hebt. Een bezoekje aan de dokter is in dit geval wel echt nodig, zodat je zeker weet wat er speelt.Hormonale invloeden
We weten allemaal dat onze hormonen soms hun eigen leven leiden. Tijdens de zwangerschap, menstruatie of menopauze kunnen ze behoorlijk wat invloed hebben op je lichaam, inclusief je urine. Die vervelende witte bloedcellen kunnen zomaar ineens opduiken door schommelingen in je hormoonhuishouding. Het goede nieuws? Meestal is dit van voorbijgaande aard en is er geen reden tot zorgen.Witte bloedcellen in de urine klinkt als iets voor een dokter, nietwaar? Misschien zelfs een beetje zorgwekkend. Als je in de stress schiet bij het horen van witte bloedcellen en urine in dezelfde zin, ben je niet de enige. Maar voordat je met een kloppend hart naar de huisarts rent, laten we eerst eens rustig bekijken wat hier precies speelt en hoe stress indirect een rol kan spelen.
Witte bloedcellen in urin door stress?
Op zichzelf veroorzaakt stress geen witte bloedcellen in je urine. Het is niet zo dat je een stressvolle dag hebt, een paar keer diep ademhaalt, en bam witte bloedcellen duiken in je urine op. Maar stress kan wel als een sluipende vijand werken. Het verzwakt je immuunsysteem, verstoort je slaappatroon en ja, het gooit zelfs je hormonen in de war. Als je weerstand eenmaal afneemt, ligt de weg open voor allerlei infecties, waaronder urineweginfecties (UWI). En dát is het moment waarop die witte bloedcellen op het toneel verschijnen. Ze zijn dan bezig de indringer, zoals bacteriën, uit je urinewegen te verjagen.Wat gebeurt er precies?
Denk aan stress als een stil alarm in je lichaam. Het zet je in vecht-of-vlucht-modus, waardoor je lichaam andere belangrijke functies op een lager pitje zet. Bijvoorbeeld: je slaapt slecht, drinkt misschien wat te weinig, of vergeet gezond te eten. Combineer dat met misschien een paar koppen koffie te veel, en je bent een ideale kandidaat voor een verzwakt immuunsysteem. Zodra dat immuunsysteem faalt, kunnen bacteriën hun kans grijpen. Stel je voor: een blaasontsteking, één van de meest voorkomende oorzaken van witte bloedcellen in de urine. Hier komen die cellen in actie als het leger van je lichaam, vechtend tegen die vervelende bacteriën.
Maar stress is niet de enige factor die op de achtergrond meespeelt. Je levensstijl draagt ook zn steentje bij. Te weinig water drinken kan de boel al snel in de war schoppen. Dan heb je nog hormonale schommelingen, bijvoorbeeld tijdens de menstruatie of overgang. Voeg daarbij een keer te veel snoepen, roken of alcohol drinken, en voilà je lichaam schreeuwt om hulp.
 Een drukkend gevoel in de onderbuik em witte bloedcellen in de urine / Bron: Leszek Glasner/Shutterstock.com
Een drukkend gevoel in de onderbuik em witte bloedcellen in de urine / Bron: Leszek Glasner/Shutterstock.comLaten we eens naar Anke kijken. Een 35-jarige vrouw, druk in de weer met een veeleisende baan en twee kinderen. Ze racet van de ene afspraak naar de andere, slaapt amper vijf uur per nacht, en leeft op koffie en snelle hapjes. Op een dag merkt ze dat plassen pijnlijk wordt, en voelt ze een drukkend gevoel in haar onderbuik. Ze denkt eerst dat het gewoon stress is, maar na een paar dagen besluit ze toch naar de huisarts te gaan.
De arts doet een urinetest en ontdekt een verhoogd aantal witte bloedcellen. "Je hebt een blaasontsteking," vertelt hij. "Het is waarschijnlijk door stress en vermoeidheid veroorzaakt, want je weerstand is laag." Hij legt uit dat door de chronische stress, haar lichaam minder goed in staat is om infecties te bestrijden, wat resulteerde in de opkomst van witte bloedcellen in haar urine. De arts adviseert haar om wat gas terug te nemen, voldoende water te drinken, en geeft een antibioticakuur mee. Het was een wake-up call voor Anke. Ze begon rustiger aan te doen, haar levensstijl aan te passen, en voilà de klachten verdwenen.
Tot slot
Dus, kunnen witte bloedcellen in de urine veroorzaakt worden door stress? Niet direct, maar stress kan wel degelijk de deuren openen voor de échte boosdoeners zoals urineweginfecties, vermoeidheid, uitdroging, en een verstoord immuunsysteem. Witte bloedcellen zijn als de waakhonden van je lichaam die in actie komen wanneer ze indringers spotten, zoals bacteriën. Zorg dus goed voor jezelf: drink voldoende water, neem af en toe een rustpauze, en let op je voeding. Mocht je ondanks deze maatregelen toch aanhoudende klachten hebben, aarzel dan niet om een afspraak te maken met je huisarts.
 Huisarts onderzoekt baby / Bron: Istock.com/Zdenka Darula
Huisarts onderzoekt baby / Bron: Istock.com/Zdenka DarulaWitte bloedcellen in de urine bij een baby of kind
De oorzaak waarom witte bloedcellen in de urine (sterk) verhoogd zijn bij een baby of kind, zijn niet altijd gemakkelijk te bepalen. Dit vereist vaak grondig lichamelijk en diagnostisch onderzoek. Het wijst erop dat het lichaam probeert een infectie of ziekte te bestrijden. Vaak wordt het veroorzaakt door een blaasontsteking, wat in de hand gewerkt kan worden door verkeerde gewoonten van het kind. Veel kinderen vegen van achteren naar voren maar het moet andersom. Ook te lang de plas ophouden, niet goed uitplassen en te weinig drinken werkt een blaasontsteking in de hand.Als het kind last heeft van koorts en huiduitslag, dan kan het worden veroorzaakt door mazelen, wat wordt veroorzaakt door een zeer besmettelijk virus dat zich in de neus, mond en keel ophoudt. Andere symptomen van mazelen zijn keelpijn, loopneus, hoest, gezwollen ogen, enz. Kleine kinderen zijn vatbaar voor kinkhoest, een infectie van de luchtwegen die veroorzaakt wordt door de bacterie Bordetella pertussis en soms door Bordetella parapertussis. Bij kinkhoest kunnen de witte bloedcellen verhoogd zijn. Er zijn daarnaast veel andere vormen van virale en bacteriële infecties die verantwoordelijk kunnen zijn voor de verhoging van het aantal witte bloedcellen.
Risicofactoren voor witte bloedcellen in urine
Witte bloedcellen in je urine? Dat betekent meestal dat er iets mis is. Een ontsteking, een infectie, of misschien een onderliggende aandoening waar je geen idee van had. Hieronder een overzicht van de belangrijkste boosdoeners én wat je eraan kunt doen!| Oorzaak | Behandeling |
|---|---|
| Urineweginfecties (blaasontsteking, nierbekkenontsteking) | Antibiotica en véél drinken. Zo spoel je die bacteriën sneller weg. En ja, cranberrysap kan helpen, maar verwacht geen wonderen! |
| Geslachtsziekten (chlamydia, gonorroe) | Hop, naar de dokter voor een test! Antibiotica doet meestal het werk, maar vergeet je partner niet anders blijf je elkaar besmetten. |
| Nierstenen | Veel drinken helpt bij kleine stenen. Grote stenen? Dan wordt het een ziekenhuisverhaal met vergruizing of operatieve verwijdering. |
| Auto-immuunziekten (lupus, IgA-nefropathie) | Hier heb je zelf weinig invloed op. Medicatie kan helpen, maar ook een gezonde levensstijl en gezonde voeding zijn superbelangrijk! |
| Medicijngebruik (bepaalde antibiotica, pijnstillers) | Sommige medicijnen irriteren de nieren of blaas. Check met je arts of je een alternatief kunt nemen. |
| Langdurige katheterisatie | Katheters zijn broedplaatsen voor bacteriën. Regelmatige controle en goede hygiëne zijn de sleutel om infecties te voorkomen! |
| Suikerziekte | Een slecht gereguleerde bloedsuiker sloopt je nieren. Zorg dus voor stabiele waardes en voorkom complicaties. |
| Uitdroging | Te weinig drinken zorgt voor geconcentreerde urine, wat ontstekingen in de hand werkt. Water drinken, mensen! pH-waarde in balans houden is key. |
| Verzwakt immuunsysteem (bijv. door chemotherapie) | Je bent vatbaarder voor infecties. Extra hygiëne en soms antibiotische bescherming kunnen nodig zijn. |
| Prostaatontsteking bij mannen | Antibiotica, ontstekingsremmers en soms fysiotherapie helpen. En ja, het kan pijnlijk zijn, maar negeren is geen optie! |
Risicogroepen voor witte bloedcellen in urine
Sommige mensen lopen meer risico op witte bloedcellen in hun urine. Wie? Kijk hieronder en ontdek of jij in de gevarenzone zit!| Risicogroep | Reden verhoogd risico |
|---|---|
| Vrouwen (vooral jongvolwassenen en zwangeren) | Korte urinebuis = bacteriën hebben minder reistijd. En tijdens een zwangerschap verandert alles, inclusief de kans op infecties. |
| Mannen met een vergrote prostaat | Blokkades in de urinewegen zorgen voor stilstaande urine, wat bacteriën een gratis buffet geeft. |
| Mensen met een verzwakt immuunsysteem | Je lichaam vecht minder goed tegen infecties, dus bacteriën krijgen vrij spel. Oppassen geblazen! |
| Diabetespatiënten | Een hoge bloedsuiker maakt je vatbaarder voor infecties. Plus: je nieren krijgen het zwaar te verduren. |
| Mensen die langdurig een katheter dragen | Een katheter kan bacteriën rechtstreeks in je blaas brengen. Zorg voor goede hygiëne en regelmatige vervanging. |
| Mensen met nierstenen of nierziekten | Nierstenen beschadigen je urinewegen en creëren plekjes waar bacteriën zich kunnen nestelen. |
| Seksueel actieve personen | Onbeschermd seksueel contact = meer kans op SOAs, wat weer witte bloedcellen in je urine kan opleveren. |
| Ouderen | Weerstand neemt af en de blaas wordt luier, waardoor bacteriën zich sneller ophopen. |
| Mensen die weinig drinken | Geconcentreerde urine irriteert de blaas en verhoogt de kans op ontstekingen pH-waarde. |
| Sporters met extreme inspanning | Bij zware inspanning kan spierafbraak leiden tot extra afvalstoffen in de urine. Nieren kunnen daar heftig op reageren. |
Symptomen van leukocyten in je plas
Leukocyten in de urine veroorzaken op zichzelf niet noodzakelijk symptomen. Eventuele bijkomende symptomen variëren en zijn afhankelijk van de aandoening waardoor de leukocyten zich in je urine ophopen. De symptomen van bijvoorbeeld een urineweginfectie zijn onder meer:- een frequente drang om te plassen (vaak plassen)
- een branderig gevoel tijdens het plassen
- troebele urine of roze urine
- sterk ruikende of stinkende urine
- bekkenpijn, vooral bij vrouwen
Obstructies in de urinewegen kunnen verschillende symptomen veroorzaken, afhankelijk van de locatie en het type obstructie. In de meeste gevallen is het belangrijkste symptoom pijn aan één of beide kanten van de buik (pijn in de zij of flank). Nierstenen kunnen vergelijkbare symptomen veroorzaken als een urineweginfectie, maar kunnen ook bestaan uit misselijkheid, braken en hevige pijn.
| Oorzaak | Symptomen | Behandeling |
|---|---|---|
| Urineweginfectie (UWI) | Je voelt constant de drang om te plassen, maar er komt telkens maar een druppeltje. Het plassen doet pijn alsof je een mes voelt snijden, je urine is troebel, misschien zelfs een beetje roze, en ruikt onaangenaam sterk. Bij vrouwen kan er ook een drukkende pijn in het bekken ontstaan. | Een antibioticakuur is meestal de oplossing, gecombineerd met flink wat glazen water. Pijnstillers kunnen helpen, en soms een verwarmend kruikje voor dat vervelende bekkengevoel. |
| Nierstenen | De pijn is niet subtiel het voelt alsof je flank in brand staat! Je kunt misselijk worden, overgeven, en je urine kan troebel zijn of bloed bevatten. Een pijnlijke en verwarrende ervaring! | Drink veel water om die stenen eruit te spoelen. Bij hevige pijn kan een pijnstiller nodig zijn. In sommige gevallen is vergruizing of een kleine operatie de oplossing. |
| Blaasontsteking | Constant dat zeurderige gevoel dat je moet plassen, vaak met een ongemakkelijke druk in je onderbuik. Het kan je humeur flink verpesten! | Antibiotica en lekker veel water zijn de helden van dit verhaal. Vermijd irriterende dranken zoals koffie en frisdrank tot de ontsteking weg is. |
| Prostaatontsteking (bij mannen) | Een zeurende pijn in het bekken en de onderrug, gecombineerd met moeite om te plassen. Soms komt er ook koorts en koude rillingen bij kijken. Geen pretje! | Antibiotica is vaak de eerste stap, samen met ontstekingsremmers. Warmte (zoals een warm bad) kan verlichting brengen. |
| Obstructie in de urinewegen | Flankpijn die voelt alsof iemand constant met een vinger in je zij prikt, moeite met plassen, en soms een zwakke urinestraal. Je urine kan ook troebel zijn en vreemd ruiken. | De behandeling hangt af van de oorzaak: soms een katheter, medicatie of een operatie om de blokkade te verwijderen. Het doel is altijd om de boel weer soepel te laten lopen! |
| Nierinfectie (pyelonefritis) | Je voelt je grieperig, met koorts, koude rillingen, misselijkheid en pijn in de flank. Je urine kan er troebel uitzien en sterk ruiken. | Antibiotica is de hoofdrolspeler, en bij ernstige gevallen kan een ziekenhuisopname nodig zijn voor intensievere zorg. |
| Interstitiale cystitis (blaaspijnsyndroom) | Chronische pijn in de blaasstreek, vaak moeten plassen en toch niet het gevoel hebben dat het oplucht. Een echte uitdaging in het dagelijks leven! | Dieetveranderingen, speciale blaasbehandelingen en pijnstillers kunnen verlichting bieden. Het is vaak een kwestie van proberen wat voor jou werkt. |
| Nierbeschadiging door medicatie of toxines | Je voelt je moe, hebt gezwollen benen, je urine kan schuimen en je rug kan pijn doen. Dit komt vaak sluipend op je af. | Het stoppen met schadelijke medicatie is de eerste stap. Bij ernstige schade kan dialyse nodig zijn om je nieren wat rust te geven. |
| Auto-immuunziekten zoals lupus nefritis | Roodheid in je gezicht, pijnlijke gewrichten, schuimende urine en een bloeddruk die de pan uit rijst. Het kan voelen alsof je lichaam tegen je werkt. | Immunosuppressiva en corticosteroïden zijn vaak nodig, samen met een plan om je bloeddruk en symptomen te stabiliseren. |
| Geslachtsziekten (zoals chlamydia of gonorroe) | Een brandend gevoel bij het plassen, ongebruikelijke afscheiding en pijn in de onderbuik. Soms zijn er geen symptomen, wat het extra verraderlijk maakt. | Antibiotica kan het probleem oplossen. Veilig vrijen en tijdig testen blijven essentieel om herhaling te voorkomen. |
| Zwangerschap (tijdelijke leukocyturie) | Vaak geen duidelijke klachten, maar je merkt misschien dat je vaker naar het toilet moet. Soms is er wat milde pijn in het bekkengebied. | Meestal is er geen behandeling nodig, maar regelmatig check-ups bij de verloskundige of gynaecoloog zijn cruciaal om alles in de gaten te houden. |
| Tumoren in de urinewegen | Dit kan zich uiten in bloed in de urine, pijn bij het plassen, gewichtsverlies en een zeurende pijn in de flank. Soms merk je het pas laat op. | De behandeling verschilt per situatie, maar kan bestaan uit chirurgie, bestraling en chemotherapie. |
| Diabetes (suikerziekte) | Vaak plassen, extreme dorst en een urine die zoet kan ruiken. Het kan ook samengaan met vermoeidheid en gewichtsverlies. | Een combinatie van leefstijlaanpassingen, medicatie en regelmatige controle van je bloedsuikerspiegel zorgt voor de beste aanpak. |
| Overmatige fysieke inspanning | Troebele urine en soms lichte rugpijn. Je voelt je misschien wat uitgedroogd na een intensieve workout of inspanning. | Rust nemen, goed hydrateren en je elektrolyten aanvullen met bijvoorbeeld een isotone drank. |
| Immuundeficiëntie (bijvoorbeeld HIV) | Geen specifieke urineklachten, maar wel een verhoogde kans op terugkerende infecties en een algemeen gevoel van zwakte. | Behandeling van de onderliggende ziekte en preventie van infecties door middel van medicatie en leefstijlmaatregelen. |
 Huisarts raadplegen / Bron: Michaeljung/Shutterstock.com
Huisarts raadplegen / Bron: Michaeljung/Shutterstock.comAlarmsymptomen: Wanneer moet je extra opletten?
Het kan verleidelijk zijn om te denken: "Ach, het zal wel loslopen." Maar er zijn situaties waarin je echt niet moet afwachten. Witte bloedcellen in je urine wijzen meestal op een infectie die met de juiste behandeling goed onder controle te krijgen is. Toch zijn er momenten waarop je beter niet de stoere uithangt en direct je huisarts moet bellen. Hier zijn de alarmsymptomen waar je extra alert op moet zijn.Koorts of koude rillingen
Laten we eerlijk zijn, een beetje verhoging komt wel eens voor. Maar als je plotseling hoge koorts krijgt of het gevoel hebt dat je zit te rillen van de kou, dan is dat een signaal dat je lichaam tegen iets serieuzers vecht. Neem bijvoorbeeld Sanne, die 's avonds ineens onder de dekens lag te klappertanden. Ze dacht eerst dat ze gewoon een griepje te pakken had. Toch voelde ze dat het anders was. De huisarts bevestigde haar vermoeden: een nierbekkenontsteking. Dit is een stuk heftiger dan een simpele blaasontsteking en vraagt om snelle medische aandacht. Laat je dus niet verrassen; bij koorts of koude rillingen is het verstandig om meteen contact op te nemen.
Hevige pijn in de zij of rug
Stel je voor: je zit op de bank een film te kijken en ineens schiet er een felle pijnscheut door je zij. Geen prettige ervaring. Deze intense pijn kan een signaal zijn van nierstenen of een nierbekkenontsteking. Neem Jasper, een sportieve man die dacht dat hij gewoon wat spierpijn had van zijn workout. Maar toen de pijn steeds erger werd, besloot hij toch maar de huisarts te bellen. Het bleek een niersteen te zijn die acuut ingrijpen vereiste. Dus, als je pijn voelt in je zij of rug, en die pijn is niet van het niveau even een paracetamolletje, twijfel dan niet. Geef je huisarts een belletje.
Bloed in de urine
Stel je voor: je spoelt het toilet door en ziet ineens een roodachtige kleur in het water. Schrikken, toch? Bloed in de urine kan een teken zijn van meerdere dingen, waaronder een hevige infectie, nierstenen of en dit wil je natuurlijk zo snel mogelijk uitsluiten iets ernstigers zoals een tumor. Sophie maakte het mee na een paar dagen blaasontstekingklachten. Ze zag die rode kleur en wist meteen dat het menens was. Haar huisarts kon gelukkig snel achterhalen wat er speelde, en ze kreeg de juiste behandeling. Dus zie je bloed in je urine? Wacht niet af, maar maak direct een afspraak.
 Misselijkheid / Bron: Istock.com/CentralITAlliance
Misselijkheid / Bron: Istock.com/CentralITAllianceWeet je dat gevoel van misselijkheid wanneer je een voedselvergiftiging hebt? Stel je nu voor dat je dat voelt zonder aanwijsbare reden. Als misselijkheid of braken gepaard gaat met witte bloedcellen in je urine, kan dat betekenen dat de infectie zich heeft uitgebreid naar je nieren. Neem de situatie van Tim. Hij voelde zich al een paar dagen niet lekker, dacht dat het misschien gewoon stress was. Tot hij zijn ontbijt eruit gooide en krom stond van de buikpijn. Een nierinfectie was het verdict, en Tim was blij dat hij direct medische hulp zocht.
Moeilijk of pijnlijk plassen
Ja, een blaasontsteking kan pijnlijk zijn, maar als het plassen zó pijnlijk wordt dat je het bijna niet meer durft, is dat een rode vlag. Als je merkt dat de pijn intenser wordt, is het tijd om actie te ondernemen. Zo ook bij Annemarie, die na een week ploeteren op het toilet besefte dat het niet zomaar over zou gaan. De huisarts stelde vast dat de infectie zich verspreidde en dat ze dringend antibiotica nodig had. Haar snelle reactie heeft haar veel ellende bespaard.
Aanhoudende vermoeidheid
Voel je je constant uitgeput, zelfs na een goede nachtrust? Dit kan een teken zijn dat je lichaam ergens mee aan het vechten is. Bijvoorbeeld een chronische urineweginfectie of een nieraandoening kan je energiepeil omlaag halen. Maarten, bijvoorbeeld, kon zijn vermoeidheid eerst niet verklaren. Pas nadat hij naar de huisarts ging, bleek dat hij al weken met een sluimerende nierbekkenontsteking rondliep. Dus voel je je zonder duidelijke reden steeds vermoeider? Laat het checken.
Veranderingen in urinelozing
Moet je ineens veel vaker plassen, of heb je juist moeite om te gaan? Dit kan erop wijzen dat er iets mis is in je urinewegen. Ook als je merkt dat je plas veel minder wordt, kan dit een teken zijn van een probleem met je nieren. Een klassiek geval: Evelien, die merkte dat ze 's nachts wel drie keer uit bed moest om te plassen. Ze dacht dat het kwam doordat ze 's avonds thee dronk. Maar de huisarts ontdekte dat haar blaas niet goed leegliep door een onderliggende infectie.
 Onverklaarbaar gewichtsverlies / Bron: Istock.com/VladimirFLoyd
Onverklaarbaar gewichtsverlies / Bron: Istock.com/VladimirFLoydZonder dat je bewust op dieet bent, verlies je ineens gewicht? Dit kan wijzen op ernstige gezondheidsproblemen, zoals een nierziekte of zelfs een infectie die je lichaam uitput. Stel je voor dat je broeken ineens los gaan zitten, terwijl je hetzelfde eetpatroon aanhoudt. Dit is zeker een rode vlag en een reden om bij je huisarts aan te kloppen.
Opgeblazen gevoel of zwelling
Opgezette voeten, enkels of zelfs een opgeblazen gevoel in je buik kunnen een teken zijn dat je nieren moeite hebben om overtollige vloeistoffen uit je lichaam te filteren. Lisa had maandenlang last van dikke enkels. Ze dacht dat het kwam door haar nieuwe schoenen, maar de huisarts ontdekte dat haar nieren overuren draaiden door een hardnekkige infectie.
Gezwollen lymfeklieren
Voel je gezwollen lymfeklieren in je liesstreek? Dit kan duiden op een infectie in het urinewegstelsel die zich aan het verspreiden is. Het lichaam reageert op deze infectie door de lymfeklieren te laten opzwellen. Het is een subtiel signaal, maar wel een dat aandacht vereist.
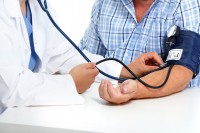 Bloeddrukmeting door een arts / Bron: Kurhan/Shutterstock
Bloeddrukmeting door een arts / Bron: Kurhan/ShutterstockVerhoogde bloeddruk kan zowel een oorzaak als een gevolg zijn van nierproblemen. Als je merkt dat je bloeddruk ineens hoog is zonder duidelijke reden, kan dit een signaal zijn dat je nieren onder druk staan. Tom kreeg regelmatig last van hoofdpijn en voelde zich wat duizelig. Een bloeddrukmeting bij de huisarts bracht aan het licht dat zijn hoge bloeddruk veroorzaakt werd door een nierprobleem.
Specifieke behandeling per aandoening bij leukocyturie
Als de oorzaak van leukocyturie is vastgesteld, zal de arts de juiste behandeling inzetten. Hier zijn enkele veelvoorkomende aandoeningen en hun specifieke behandelingen:Urineweginfectie (UTI)
- Behandeling: Antibiotica worden meestal voorgeschreven om de bacteriële infectie te bestrijden. Veel drinken helpt om de blaas te spoelen. Vaak voorgeschreven antibiotica zijn nitrofurantoïne, trimethoprim/sulfamethoxazol of fosfomycine.
- Zelfzorg: Veel water drinken, regelmatig plassen, en plassen na seks om infecties te voorkomen.
Blaasontsteking (cystitis)
- Behandeling: Antibiotica worden vaak voorgeschreven, net als bij UTI's. Veel drinken en eventueel pijnstillers zoals paracetamol om de symptomen te verlichten.
- Zelfzorg: Hydratatie, cranberrysap (soms effectief bij terugkerende blaasontstekingen), en goede hygiëne.
Nierbekkenontsteking (pyelonefritis)
- Behandeling: Sterkere of langdurigere antibioticakuren zijn nodig. Soms kan opname in het ziekenhuis vereist zijn voor intraveneuze antibiotica.
- Zelfzorg: Rusten en veel drinken om de nieren te helpen herstellen.
Obstructie van de urinewegen (bijv. door nierstenen of tumoren)
- Behandeling: Nierstenen kunnen worden behandeld met pijnstillers, het drinken van veel water, en in sommige gevallen chirurgie of een laserbehandeling om stenen te verwijderen. Tumoren vereisen meestal gespecialiseerde behandeling, zoals chirurgie, chemotherapie of bestraling.
- Zelfzorg: Hydratatie en dieetveranderingen (minder zout, calciumoxalaat of eiwitten) om het risico op nieuwe stenen te verminderen.
 Operatie bij een vergrote prostaat / Bron: Istock.com/kzenon
Operatie bij een vergrote prostaat / Bron: Istock.com/kzenonVergrote prostaat (benigne prostaathyperplasie - BPH)
- Behandeling: Medicatie om de prostaat te verkleinen (zoals alfablokkers of 5-alfa-reductaseremmers). In ernstige gevallen kan een operatie nodig zijn.
- Zelfzorg: Vermijd cafeïne en alcohol, en plas regelmatig om de blaas volledig te legen.
Kanker (bijv. blaas-, nier- of prostaatkanker)
- Behandeling: Afhankelijk van het type kanker kan de behandeling bestaan uit chirurgie, chemotherapie, immunotherapie of bestraling. Vroege detectie verbetert vaak de prognose.
- Zelfzorg: Regelmatige controles en gezonde leefgewoonten zijn belangrijk bij herstel en preventie.
Medicijngeïnduceerde leukocyturie
- Behandeling: Indien leukocyturie wordt veroorzaakt door bepaalde medicijnen (bijv. bloedverdunners, antibiotica), kan de arts het medicijn aanpassen of alternatieven voorstellen.
- Zelfzorg: Overleg altijd met een arts voordat medicijnen worden gestopt of gewijzigd.
Leukocyturie tijdens zwangerschap
- Behandeling: Antibiotica die veilig zijn tijdens de zwangerschap worden voorgeschreven. Regelmatige controles zijn belangrijk om de gezondheid van moeder en baby te waarborgen.
- Zelfzorg: Hydratatie en blaas volledig legen zijn essentieel om infecties te voorkomen.
Omgaan met verhoogde leukocyten in urine: praktische zelfzorgmaatregelen
Verhoogde leukocyten in je urine kunnen je zomaar overvallen. Misschien merk je het door vage klachten, zoals vaker moeten plassen, een branderig gevoel, of simpelweg doordat je je niet helemaal fit voelt. Dit hoeft niet meteen te betekenen dat er iets ernstigs aan de hand is, maar het is wel een teken dat je lichaam ergens tegen vecht. Tijd dus om even wat extra aandacht te besteden aan jezelf. Hier lees je wat je kunt doen van de bekende maatregelen tot minder bekende en verrassend innovatieve tips.Hydratatie: de simpelste stap met groot effect
Het klinkt misschien afgezaagd, maar veel water drinken is je eerste reddingsboei. Het helpt om je urinewegen goed door te spoelen en kan voorkomen dat bacteriën zich ophopen. Probeer minimaal twee liter water per dag te drinken. Heb je geen zin in gewoon water? Voeg een schijfje citroen, een takje munt, of een stukje gember toe voor wat extra smaak. En als je wat avontuurlijker bent, kun je ook eens hibiscusthee proberen dat helpt je nieren en blaas een handje.
 Cranberrysap uit Israël / Bron: Nizzan Zvi Cohen, Wikimedia Commons (CC BY-SA-4.0)
Cranberrysap uit Israël / Bron: Nizzan Zvi Cohen, Wikimedia Commons (CC BY-SA-4.0)Cranberry's die kleine, felrode besjes zijn ware krachtpatsers als het om blaasgezondheid gaat. Het geheim zit 'm in een stofje dat voorkomt dat bacteriën, zoals E. coli, zich aan de wanden van je blaas hechten. Maar voordat je nu een pak cranberrysap in je karretje gooit, let op: niet alle cranberryproducten zijn even goed. Veel sappen uit de supermarkt zitten bomvol suiker, en dat wil je nu net vermijden. Kies daarom voor ongezoet cranberrysap. Het is wat zuurder, maar een klein scheutje in een glas water kan de smaak verzachten en maakt het makkelijker te drinken.
Ben je geen fan van sap? Geen probleem! Cranberryextract in capsule- of tabletvorm is een slimme optie. Deze supplementen bevatten een geconcentreerde dosis actieve stoffen zonder de toegevoegde suikers. Perfect voor onderweg of als je gewoon niet van dat zure goedje houdt.
Maar dat is niet alles. Cranberrys zijn ook rijk aan antioxidanten, die je immuunsysteem versterken en helpen bij het bestrijden van vrije radicalen. Dus, naast dat je blaas er baat bij heeft, krijgt je algehele gezondheid een oppepper. Een win-winsituatie! Oh, en een kleine tip: combineer cranberrys eens met een handje blauwe bessen in een smoothie. Lekker én goed voor je.
Probiotica: je trouwe interne bondgenoot
Wat er in je darmen gebeurt, heeft verrassend veel invloed op je blaas. Denk er eens over na: je darmflora is als een leger van goede bacteriën die je immuunsysteem ondersteunen en infecties buiten de deur houden. Wanneer dat leger verzwakt is bijvoorbeeld door stress, slechte voeding, of een antibioticakuur kunnen slechte bacteriën de overhand krijgen. Dat is waar probiotica om de hoek komen kijken.
Probiotica zitten in gefermenteerde voeding zoals yoghurt, kefir, en zuurkool. Het dagelijks eten van een portie probiotisch voedsel kan helpen om je darmflora gezond te houden. Maar als je dat niet zo lekker vindt, zijn supplementen een uitstekende optie. Zoek naar een probiotisch supplement met lactobacillen, zoals Lactobacillus rhamnosus of Lactobacillus crispatus. Deze stammen zijn speciaal onderzocht op hun positieve effect op de urinewegen.
Een extra voordeel? Probiotica kunnen ook een opgeblazen gevoel verminderen en zorgen voor een betere spijsvertering. Het werkt dus niet alleen voor je blaas, maar ook voor je algehele welzijn. Oh, en hier een innovatieve tip: probeer eens kombucha, een gefermenteerde thee boordevol probiotica. Fris, licht bruisend, en goed voor je lichaam.
Innovatief: D-mannose als je geheime wapen
D-mannose is misschien een nieuwe naam voor je, maar deze natuurlijke suiker is een gamechanger als het gaat om blaasgezondheid. Het zit van nature in fruit zoals appels, perziken, en jawel cranberrys. Wat D-mannose zo bijzonder maakt, is dat het zich bindt aan bacteriën die in je blaas ronddwalen, vooral E. coli. Hierdoor kunnen deze bacteriën niet langer aan je blaaswand blijven plakken en worden ze simpelweg weggespoeld via je urine. Slim, toch?
D-mannose is verkrijgbaar als poeder of in tabletvorm, en het is supermakkelijk in gebruik. Een schepje poeder opgelost in een glas water doet al wonderen. Het smaakt licht zoet, zonder dat het je bloedsuikerspiegel beïnvloedt een ideale optie als je suiker wilt vermijden. Bovendien is het veilig voor langdurig gebruik, wat het perfect maakt voor mensen die regelmatig last hebben van blaasproblemen.
Een minder bekende tip: gebruik D-mannose preventief. Neem het bijvoorbeeld voordat je gaat reizen of na een avondje uit waar je misschien minder water hebt gedronken. Het helpt je om je blaas gezond te houden, zelfs als je omstandigheden niet optimaal zijn.
Kortom, D-mannose is een moderne, natuurlijke oplossing met een slimme werking. Voeg het toe aan je routine en geef die vervelende bacteriën geen kans!
Vermijd irriterende stoffen
Sommige dingen maken het je blaas gewoon niet makkelijker. Sterk gekruide gerechten, alcohol, en cafeïne kunnen de urinewegen irriteren. Kies voorlopig voor lichte, niet-pittige maaltijden. En laat je koffie even staan een kop kruidenthee (zoals kamille of brandnetel) is een rustgevende vervanger.
 Warme kruik kan helpen / Bron: Absolutimages/shutterstock
Warme kruik kan helpen / Bron: Absolutimages/shutterstockHeb je last van ongemak of een drukkend gevoel in je onderbuik? Een warmtekussen of een kruik kan wonderen doen. Het ontspant je spieren en vermindert krampachtige gevoelens. Zorg er wel voor dat het niet te heet is je wilt geen extra problemen door een verbrande huid.
Regelmatig legen van je blaas
Probeer regelmatig naar het toilet te gaan, ook als je niet direct een aandrang voelt. Het ophouden van urine kan bacteriën de kans geven zich op te hopen. En als je naar het toilet gaat, neem de tijd om je blaas volledig te legen. Voor vrouwen is het ook belangrijk om na het plassen of seks altijd van voor naar achter af te vegen het verkleint de kans op infecties aanzienlijk.
Innovatief: zet voeding in als medicijn
Naast probiotica en cranberry kun je ook denken aan voedingsmiddelen zoals knoflook, die van nature antibacteriële eigenschappen heeft. Voeg eens wat extra knoflook toe aan je maaltijden rauw of licht gekookt. Ook kurkuma, bekend om zijn ontstekingsremmende werking, kan je blaas en nieren ondersteunen. Een kopje gouden melk (warme melk met kurkuma, gember, en kaneel) is niet alleen lekker, maar ook helend.
Beweeg, maar rustig aan
Lichte beweging, zoals een wandeling of een paar pilatesposes, kan de bloedcirculatie bevorderen en helpen om je lichaam sneller te laten herstellen. Intensieve sporten kun je beter even laten liggen tot je klachten zijn verdwenen.
Mindfulness voor stressreductie
Het klinkt misschien wat zweverig, maar stress heeft een enorme impact op je immuunsysteem. Als je vaak gestrest bent, krijgt je lichaam minder kans om infecties af te weren. Ademhalingsoefeningen, mindfulness, of zelfs een kwartiertje luisteren naar rustgevende muziek kan al een wereld van verschil maken.
Vermijd overmatige hygiëneproducten
Sommige mensen denken dat ze met intieme sprays of zeep hun blaas een plezier doen, maar het tegenovergestelde is waar. Deze producten kunnen de natuurlijke balans van bacteriën in je urinewegen verstoren. Kies in plaats daarvan voor een milde, ongeparfumeerde zeep, of was alleen met water.
Raadpleeg een arts als de klachten aanhouden
Blijven je klachten aanhouden, of krijg je last van koorts, rugpijn, of bloed in je urine? Dan is het belangrijk om meteen medische hulp in te schakelen. Soms is antibiotica nodig om een infectie onder controle te krijgen. Je arts kan ook bepalen of er een andere onderliggende oorzaak is.
Conclusie: kleine stappen, grote impact
Een verhoogd aantal leukocyten in je urine is vaak een signaal dat je lichaam wat extra aandacht nodig heeft. Door eenvoudige aanpassingen in je dagelijkse routine, zoals voldoende drinken, bewust eten, en stress vermijden, kun je je lichaam ondersteunen bij het herstellen. En vergeet niet: luister naar wat je lijf je vertelt. Zoals men zegt: "Goed begonnen is half gewonnen."
Prognose en herstel bij leukocyturie
Hoe snel je herstelt van leukocyturie hangt af van de oorzaak en behandeling. Hier is een kort overzicht:Urineweginfectie (UTI)
- Hersteltijd: Symptomen verdwijnen meestal binnen 1-3 dagen na het starten van antibiotica. Volledig herstel binnen een week.
- Terugval: Kan voorkomen, vooral bij vrouwen. Voldoende drinken en goede hygiëne helpen dit te voorkomen.
Blaasontsteking (cystitis)
- Hersteltijd: Verbetering binnen enkele dagen, volledig herstel na 5-7 dagen.
- Terugval: Mogelijk, vooral bij vrouwen. Veel water drinken en preventieve maatregelen nemen helpt.
Nierbekkenontsteking (pyelonefritis)
- Hersteltijd: Antibiotica voor 10-14 dagen. Volledig herstel kan 2-3 weken duren.
- Terugval: Mogelijk bij onderliggende problemen. Regelmatige controles zijn belangrijk.
Obstructie (bijv. nierstenen)
- Hersteltijd: Enkele dagen tot weken na behandeling of operatie.
- Terugval: Kan terugkomen. Levensstijl en dieet aanpassen helpt.
Vergrote prostaat (BPH)
- Hersteltijd: Verbetering binnen enkele weken na behandeling.
- Terugval: Mogelijk. Regelmatige controles nodig.
Kanker
- Hersteltijd: Variabel, afhankelijk van de behandeling. Kan weken tot maanden duren.
- Terugval: Mogelijk, regelmatige follow-ups nodig.
Zwangerschap
- Hersteltijd: Snelle verbetering met antibiotica, meestal binnen een paar dagen.
- Terugval: Hogere kans op terugval. Preventieve maatregelen zijn belangrijk.
Preventie en risicofactoren bij leukocyturie
Leukocyturie kan vaak worden voorkomen met simpele maatregelen. Hier zijn tips om het risico te verkleinen:Preventietips
Goede hygiëne:- Voor vrouwen: altijd van voor naar achter afvegen om bacteriën weg te houden van de urethra.
- Regelmatige reiniging van de genitaliën helpt om infecties te voorkomen.
Regelmatig plassen:
- Houd urine niet te lang op. Dit voorkomt dat bacteriën zich kunnen ophopen in de blaas.
 Dagelijks voldoende water drinken / Bron: Mimagephotography/Shutterstock.com
Dagelijks voldoende water drinken / Bron: Mimagephotography/Shutterstock.com- Hydratatie is belangrijk. Drink minimaal 1,5 tot 2 liter water per dag om de blaas goed door te spoelen.
Leeg de blaas volledig:
- Zorg dat de blaas goed leeg is na het plassen om bacteriën te verwijderen.
Plassen na seks:
- Plassen na geslachtsgemeenschap kan helpen om bacteriën weg te spoelen en infecties te voorkomen.
Ademend ondergoed:
- Draag katoenen ondergoed en vermijd strakke kleding om bacteriegroei door vocht te beperken.
 Tijdens de zwangerschap loop je meer risico op een urineweginfectie / Bron: Zerocool, Pixabay
Tijdens de zwangerschap loop je meer risico op een urineweginfectie / Bron: Zerocool, PixabayRisicofactoren
Zwangerschap:- Zwangere vrouwen lopen meer risico op urineweginfecties. Regelmatig plassen en voldoende water drinken zijn belangrijk om infecties te voorkomen.
Diabetes:
- Diabetici hebben een hoger risico op infecties door verhoogde bloedsuikers. Houd je bloedsuiker onder controle en drink voldoende water.
Vergrote prostaat:
- Mannen met een vergrote prostaat kunnen moeite hebben om hun blaas volledig te legen. Regelmatig plassen en medische behandeling kunnen helpen.
Medicatie:
- Bepaalde medicijnen verhogen het risico op infecties. Overleg met een arts als klachten aanhouden.
- Kleine veranderingen in dagelijkse gewoonten kunnen een groot verschil maken in het voorkomen van leukocyturie. Zorgen voor goede hygiëne, voldoende water drinken en regelmatig plassen helpt enorm.
Gevolgen van langdurige leukocyturie
Stel je eens voor: je bent constant moe, hebt een zeurende pijn in je onderrug en moet voortdurend naar het toilet. Misschien klinkt dit bekend of heb je het zelf wel eens meegemaakt. Wat als dit niet zomaar een korte, vervelende episode is, maar een langdurig probleem? Leukocyturie, oftewel de aanwezigheid van witte bloedcellen in de urine, is een symptoom dat niet onderschat mag worden.Chronische infecties
Langdurige leukocyturie duidt vaak op een onderliggende infectie, meestal in de urinewegen. Denk aan terugkerende blaasontstekingen die je leven flink kunnen ontregelen. Neem Laura als voorbeeld: ze had jarenlang last van terugkerende urineweginfecties. Het begon onschuldig met wat pijn bij het plassen, maar algauw werd ze elke maand geplaagd door een nieuwe infectie. Haar huisarts wees erop dat een aanhoudende leukocyturie kan betekenen dat de infectie nooit helemaal weg is. Dit maakt behandelingen minder effectief, omdat de bacteriën resistenter kunnen worden tegen antibiotica. Het gevolg? Een vicieuze cirkel van infecties die telkens weer opduiken en steeds moeilijker te behandelen zijn.
- Tip: Zorg voor een goede vochtinname en hygiëne om het risico op urineweginfecties te verkleinen. Drink minimaal 1,5 tot 2 liter water per dag om je urinewegen door te spoelen.
Nierbekkenontsteking
Wanneer leukocyturie niet wordt aangepakt, kan een simpele blaasontsteking zich uitbreiden naar de nieren. Dit noemen we een nierbekkenontsteking (pyelonefritis). Hier wordt het echt serieus, want de nieren zijn essentieel voor het filteren van afvalstoffen uit je bloed. Zonder behandeling kan de ontsteking zich verder verspreiden, met mogelijk blijvende nierschade tot gevolg. De 32-jarige Kevin ondervond dit aan den lijve. Hij negeerde zijn klachten, dacht dat het vanzelf wel over zou gaan. Maar na een paar weken kreeg hij koorts en hevige pijn in zijn zij. De arts stelde een nierbekkenontsteking vast en waarschuwde dat zijn nieren blijvende schade hadden opgelopen.
- Weetje: Een nierbekkenontsteking kan zich ook uiten door misselijkheid, braken en hoge koorts. Niet iets om mee te blijven rondlopen!
 Zwelling van de enkels en voeten / Bron: Haripat Jantawalee/Shutterstock.com
Zwelling van de enkels en voeten / Bron: Haripat Jantawalee/Shutterstock.comWanneer leukocyturie het gevolg is van een langdurige ontsteking, kan dit de nieren op den duur ernstig beschadigen. Chronische ontstekingen tasten de filtereenheden (nefronen) in de nieren aan, waardoor hun functie geleidelijk afneemt. Als dit te ver doorgaat, kan uiteindelijk nierfalen optreden. Dit betekent dat de nieren niet meer in staat zijn om afvalstoffen en overtollig vocht uit het lichaam te filteren. Dialyse of zelfs een niertransplantatie kan dan nodig zijn. Neem Anna, die altijd met lichte klachten rondliep en ze als kwaaltjes afdeed. Pas toen ze ernstige vermoeidheid en opgezwollen enkels kreeg, werd duidelijk dat haar nieren flink beschadigd waren. Had ze maar eerder actie ondernomen!
- Tip: Houd symptomen zoals gezwollen voeten, vermoeidheid en veranderingen in urinelozing goed in de gaten. Dit kunnen tekenen zijn van nierproblemen die je niet mag negeren.
Sepsis: een stille, levensbedreigende vijand
Eén van de meest ernstige complicaties van een onbehandelde infectie die leukocyturie veroorzaakt, is sepsis. Wanneer bacteriën uit de urinewegen in de bloedbaan terechtkomen, kunnen ze een levensbedreigende ontstekingsreactie in het lichaam veroorzaken. Dit is een medisch noodgeval. Symptomen zoals hoge koorts, snelle ademhaling en verwarring zijn tekenen dat de infectie zich door het hele lichaam verspreidt. Zo belandde Tom in het ziekenhuis nadat hij zijn klachten wekenlang had genegeerd. Wat begon als wat rugpijn en koorts, eindigde in een ziekenhuisbed waar hij vocht voor zijn leven.
- Wist je dat: Sepsis in Nederland jaarlijks duizenden levens kost en altijd direct medisch ingrijpen vereist?
Blaasschade
Een aanhoudende ontsteking kan je blaas en urinewegen blijvend beschadigen. De ontsteking kan leiden tot littekenweefsel, wat de blaas minder flexibel maakt. Hierdoor kan de blaas niet meer goed samentrekken en ontspannen. Dit kan leiden tot problemen zoals incontinentie of juist obstructie, waarbij je moeite hebt om de blaas volledig te legen. Janine, een fervent hardloopster, had jaren last van een constante drang om te plassen. Ze dacht dat het een bijwerking was van haar sportactiviteiten, maar uiteindelijk bleek ze blaaslittekens te hebben door onbehandelde urineweginfecties. Dit maakte haar dagelijkse leven flink lastiger.
Nierstenen
Nierstenen ontstaan vaak door de ophoping van afvalstoffen in de nieren. Een langdurige infectie die leukocyturie veroorzaakt, kan bijdragen aan de vorming van deze stenen. Ze veroorzaken niet alleen hevige pijn, maar kunnen ook weer leiden tot nieuwe infecties en verdere schade aan de nieren. Bart, een man die nooit veel aandacht besteedde aan zijn gezondheid, kreeg op een dag intense pijn in zijn zij. De oorzaak? Nierstenen als gevolg van langdurige, onbehandelde infecties.
Hoger risico voor specifieke groepen
Sommige groepen lopen een groter risico op complicaties van leukocyturie. Zwangere vrouwen kunnen door hormonale veranderingen gemakkelijker urineweginfecties ontwikkelen, wat zonder behandeling een risico kan vormen voor zowel moeder als kind. Ook diabetici en mensen met een verzwakt immuunsysteem, zoals ouderen of patiënten met chronische ziekten, zijn gevoeliger voor infecties die zich kunnen uitbreiden naar de nieren. Een simpel kwaaltje kan bij hen snel uitgroeien tot een groot probleem.
- Belangrijk: Als je tot een risicogroep behoort, wees dan extra alert op klachten en raadpleeg bij twijfel altijd een arts. Snelle behandeling kan ernstige complicaties voorkomen.
Conclusie: Alert blijven!
Langdurige leukocyturie mag je niet negeren. Het kan aanvankelijk onschuldig lijken, maar de gevolgen kunnen zeer ernstig zijn. Wees dus alert op symptomen zoals aanhoudende vermoeidheid, rugpijn of veranderingen in je plasgedrag. Een tijdige diagnose en behandeling kunnen levenslange complicaties voorkomen. Neem voorbeeld aan mensen zoals Anna of Tom, die te laat actie ondernamen. Het hoeft niet zover te komen als je tijdig naar je lichaam luistert en de juiste stappen onderneemt.
Lees verder
© 2016 - 2025 Tartuffel, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Bloedcellen in bloed: erytrocyten, leukocyten en trombocytenOns bloed kan worden opgevat als een vloeibaar weefsel voor afweer en transport. Maar waar bestaat het nu uit? Het bloed…
Bloedcellen in bloed: erytrocyten, leukocyten en trombocytenOns bloed kan worden opgevat als een vloeibaar weefsel voor afweer en transport. Maar waar bestaat het nu uit? Het bloed…
 Algemeen bloedbeeldOm ziektes en afwijkingen te herkennen is het belangrijk om het normale bloedbeeld goed te kennen. Daarnaast is het van…
Algemeen bloedbeeldOm ziektes en afwijkingen te herkennen is het belangrijk om het normale bloedbeeld goed te kennen. Daarnaast is het van…
 De wonderlijke witte bloedcellen (leukocyten)Witte bloedcellen (leukocyten) zijn relatief groot en niet zo talrijk als de rode bloedcellen (erytrocyten). De verhoudi…
De wonderlijke witte bloedcellen (leukocyten)Witte bloedcellen (leukocyten) zijn relatief groot en niet zo talrijk als de rode bloedcellen (erytrocyten). De verhoudi…
 Bloed: De verschillende soorten bloedcellenEen volwassen mens heeft gemiddeld 5 of 6 liter bloed. Dit bloed is onder andere nodig voor zuurstoftransport, afweer en…
Bloed: De verschillende soorten bloedcellenEen volwassen mens heeft gemiddeld 5 of 6 liter bloed. Dit bloed is onder andere nodig voor zuurstoftransport, afweer en…
 Laparoscopische galblaasoperatie kijkoperatieEen laparoscopische galblaasoperatie is een kijkoperatie om de galblaas te verwijderen. Een kijkoperatie is een manier v…
Laparoscopische galblaasoperatie kijkoperatieEen laparoscopische galblaasoperatie is een kijkoperatie om de galblaas te verwijderen. Een kijkoperatie is een manier v…
 Gal - bitter spijsverteringssap uit de leverGal is een spijsverteringssap die bijdraagt aan de afbraak van vetten en de opname van belangrijke stoffen, zoals vitami…
Gal - bitter spijsverteringssap uit de leverGal is een spijsverteringssap die bijdraagt aan de afbraak van vetten en de opname van belangrijke stoffen, zoals vitami…
Gerelateerde artikelen
Bronnen en referenties
- Inleidingsfoto: Tom Schoumakers/Shutterstock.com
- Bloedwaardentest. Urinestatus en sediment. https://uitslag.bloedwaardentest.nl/informatie-over-de-uitslag/urinestatus-en-sediment/ (ingezien op 6-9-2024)
- Healthhearty. High White Blood Cell Count in Children. https://healthhearty.com/high-white-blood-cell-count-in-children (ingezien op 3-5-2018)
- Healthline. What You Should Know About Leukocytes in Urine. https://www.healthline.com/health/leukocytes-in-urine (ingezien op 14-2-2018)
- Healthy and natural world. Leukocytes in Urine and Stool Causes and Possible Solutions. https://www.healthyandnaturalworld.com/leukocytes-in-urine-stool/ (ingezien op 14-2-2018)
- https://www.thuisarts.nl/blaasontsteking/ik-ben-zwanger-en-heb-blaasontsteking
- http://www.doctorshealthpress.com/general-health-articles/leukocytes-in-urine-natural-treatments
- http://www.md-health.com/Leukocytes.html
- https://urologie.slingeland.nl/kenniscentrum/Ziekte-Aandoening/blaas/blaasontsteking/22/23/52
- http://www.newhealthadvisor.com/White-Blood-Cells-in-Urine.html
- http://mddk.com/white-blood-cells-in-urine.html
- https://www.thuisarts.nl/blaasontsteking/ik-ben-zwanger-en-heb-blaasontsteking
- Martin Sulman. Mens & Gezondheid. https://mens-en-gezondheid.nl/ (ingezien op 20-9-2024 en 4-1-2025)
- MedicineNet. Urinalysis (Urine Test). http://www.medicinenet.com/urinalysis/page6.htm (ingezien op 8-10-2024)
- Plein. Wat zegt de kleur van je urine over je gezondheid? https://www.plein.nl/blog/urine-wat-zegt-het-over-je-gezondheid (ingezien op 21-9-2024)
- Richtlijnen Database. Urine-incontinentie (UI) bij vrouwen. https://richtlijnendatabase.nl/richtlijn/urine-incontinentie_bij_vrouwen/ui_urineonderzoek.html (ingezien op 4-10-2024)
- Rowland98. Increased white blood cells in the urine of the child - the causes. http://www.rowland98.com/materinstvo/69378-povysheny-leykocity-v-moche-u-rebenka-prichiny.html (ingezien op 3-5-2018)
- Slingeland Ziekenhuis. urineweginfecties. https://urologie.slingeland.nl/urineweginfecties-1 (ingezien op 17-9-2024)
- UZ gent. Hematurie. https://www.uzgent.be/patient/zoek-een-arts-of-dienst/urologie-kinderen/aandoeningen/hematurie (ingezien op 23-8-2024)
- Afbeelding bron 1: Angellodeco/Shutterstock
- Afbeelding bron 2: Clker Free Vector Images, Pixabay
- Afbeelding bron 3: Istock.com/Dirima
- Afbeelding bron 4: Unsplash, Pixabay
- Afbeelding bron 5: Istock.com/Attila Barabas
- Afbeelding bron 6: Madhero88, Wikimedia Commons (Publiek domein)
- Afbeelding bron 7: OpenStax College, Wikimedia Commons (CC BY-3.0)
- Afbeelding bron 8: Department of Histology, Jagiellonian University Medical College, Wikimedia Commons (CC BY-SA-3.0)
- Afbeelding bron 9: Alexander Raths/Shutterstock
- Afbeelding bron 10: Science photo/Shutterstock.com
- Afbeelding bron 11: Istock.com/dolgachov
- Afbeelding bron 12: La Gorda/Shutterstock.com
- Afbeelding bron 13: Jarmoluk, Pixabay
- Afbeelding bron 14: Martin Sulman
- Afbeelding bron 15: Designua/Shutterstock.com
- Afbeelding bron 16: Blausen.com, Wikimedia Commons (CC BY-3.0)
- Afbeelding bron 17: Greyerbaby, Pixabay
- Afbeelding bron 18: Akcmdu9, Wikimedia Commons (CC BY-SA-3.0)
- Afbeelding bron 19: Istock.com/PuwanaiSomwan
- Afbeelding bron 20: Leszek Glasner/Shutterstock.com
- Afbeelding bron 21: Istock.com/Zdenka Darula
- Afbeelding bron 22: Michaeljung/Shutterstock.com
- Afbeelding bron 23: Istock.com/CentralITAlliance
- Afbeelding bron 24: Istock.com/VladimirFLoyd
- Afbeelding bron 25: Kurhan/Shutterstock
- Afbeelding bron 26: Istock.com/kzenon
- Afbeelding bron 27: Nizzan Zvi Cohen, Wikimedia Commons (CC BY-SA-4.0)
- Afbeelding bron 28: Absolutimages/shutterstock
- Afbeelding bron 29: Mimagephotography/Shutterstock.com
- Afbeelding bron 30: Zerocool, Pixabay
- Afbeelding bron 31: Haripat Jantawalee/Shutterstock.com
- Afbeelding bron 32: Tsester, Wikimedia Commons (CC0)
Tartuffel (2.971 artikelen)
Laatste update: 12-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Diversen
Bronnen en referenties: 51
Laatste update: 12-02-2025
Rubriek: Mens en Gezondheid
Subrubriek: Diversen
Bronnen en referenties: 51
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
 Niersteen /
Niersteen /