Cushing-syndroom: Te veel cortisol in lichaam
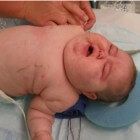 Het Cushing-syndroom is een aandoening die optreedt wanneer het lichaam langdurig is blootgesteld aan een te hoog cortisolgehalte (hypercortisolisme). Deze ziekte ontstaat door het langdurig nemen van corticosteroïden of doordat het lichaam zelf spontaan te veel cortisol aanmaakt. Vetzucht, een vollemaansgezicht, een hogere bloeddruk en osteoporose zijn enkele kenmerken van deze ziekte. De behandelingen voor het Cushing-syndroom bestaan uit het op peil brengen van de cortisolproductie van het lichaam. Een snelle behandeling is nodig om de kans op herstel te verbeteren, want onbehandeld treden soms ernstige complicaties op. De ziekte is vernoemd naar H. Cushing, een Amerikaans neurochirurg (1869–1939).
Het Cushing-syndroom is een aandoening die optreedt wanneer het lichaam langdurig is blootgesteld aan een te hoog cortisolgehalte (hypercortisolisme). Deze ziekte ontstaat door het langdurig nemen van corticosteroïden of doordat het lichaam zelf spontaan te veel cortisol aanmaakt. Vetzucht, een vollemaansgezicht, een hogere bloeddruk en osteoporose zijn enkele kenmerken van deze ziekte. De behandelingen voor het Cushing-syndroom bestaan uit het op peil brengen van de cortisolproductie van het lichaam. Een snelle behandeling is nodig om de kans op herstel te verbeteren, want onbehandeld treden soms ernstige complicaties op. De ziekte is vernoemd naar H. Cushing, een Amerikaans neurochirurg (1869–1939).- Epidemiologie
- Mechanisme
- Oorzaken: Door hormoonvervangende therapie of door lichaam zelf
- Risicofactoren
- Risicogroepen
- Symptomen aan huid, spieren en botten
- Alarmsymptomen
- Diagnose en onderzoeken
- Behandeling van te hoog cortisolgehalte
- Prognose
- Complicaties syndroom van Cushing
- Preventie Cushing-syndroom
- Praktische tips voor het omgaan met Cushing-syndroom
- Begrijp de symptomen van Cushing-syndroom
- Volg het behandelplan nauwkeurig
- Hanteer een gezond voedingspatroon
- Beheer de psychologische effecten
- Ondersteun je fysieke gezondheid met beweging
- Controleer je bloeddruk en bloedsuiker regelmatig
- Vraag om steun bij het dagelijks leven
- Monitor je gezondheid op lange termijn
- Misvattingen rond Cushing-syndroom
- Cushing-syndroom wordt alleen veroorzaakt door het gebruik van steroïden
- Alle mensen met het Cushing-syndroom vertonen dezelfde symptomen
- Cushing-syndroom kan altijd worden genezen met medicatie
- Cushing-syndroom is een zeldzame aandoening
- De gevolgen van het Cushing-syndroom zijn altijd onomkeerbaar
- Het Cushing-syndroom heeft altijd een snelle diagnose
- Er is geen manier om het risico op Cushing-syndroom te verkleinen
Epidemiologie
Het Cushing-syndroom is een zeldzame aandoening die wordt gekarakteriseerd door langdurige blootstelling aan hoge niveaus van cortisol, een hormoon dat wordt geproduceerd door de bijnieren. De epidemiologie van het Cushing-syndroom is complex en afhankelijk van de oorzaak van de aandoening. In de meeste gevallen wordt het veroorzaakt door een tumor in de hypofyse, bijnieren of door langdurig gebruik van corticosteroïden. De prevalentie varieert tussen verschillende populaties, maar de aandoening wordt meestal gezien in volwassenen, met een hogere incidentie bij vrouwen dan bij mannen.Prevalentie
De prevalentie van het Cushing-syndroom wordt geschat op ongeveer 2-3 gevallen per miljoen mensen per jaar. De aandoening komt vaker voor bij vrouwen dan bij mannen, met een verhouding van 4:1. De meeste gevallen worden gediagnosticeerd bij mensen tussen de 20 en 50 jaar, hoewel het ook op jongere en oudere leeftijden kan voorkomen.
Oorzaken
Er zijn verschillende oorzaken van het Cushing-syndroom, die kunnen worden onderverdeeld in primaire en secundaire vormen. De primaire oorzaak is vaak een tumor in de hypofyse (ziekte van Cushing), die overmatige productie van ACTH veroorzaakt. Andere oorzaken zijn tumoren in de bijnieren, die cortisol direct produceren, en ectopische ACTH-producerende tumoren, vaak geassocieerd met longtumoren. Secundaire oorzaken omvatten het gebruik van langdurige corticosteroïden, wat leidt tot een verhoogde cortisolspiegel in het lichaam.
Comorbiditeit
Patiënten met het Cushing-syndroom hebben een verhoogd risico op verschillende comorbiditeiten, waaronder obesitas, diabetes, hypertensie, osteoporose en cardiovasculaire aandoeningen. De effecten van chronisch verhoogde cortisolniveaus kunnen het metabolisme, de botdichtheid en de cardiovasculaire gezondheid ernstig beïnvloeden, wat het risico op andere gezondheidsproblemen verhoogt.
Mechanisme
Het mechanisme van het Cushing-syndroom draait om de verstoring van de regulatie van cortisolproductie. Cortisol wordt normaal gesproken geproduceerd door de bijnieren als reactie op het adrenocorticotroop hormoon (ACTH) uit de hypofyse. Wanneer dit systeem verstoord raakt door tumoren of andere aandoeningen, kan het leiden tot overproductie van cortisol, wat verschillende fysiologische effecten heeft op het lichaam.Cortisol en de rol in het lichaam
Cortisol is een essentieel hormoon dat betrokken is bij verschillende fysiologische processen, waaronder het metabolisme van eiwitten, vetten en koolhydraten, de immuunrespons en de regulatie van de stressrespons. Het speelt ook een belangrijke rol bij het handhaven van de bloeddruk en het reguleren van de glucosespiegel. Wanneer de cortisolspiegels chronisch verhoogd zijn, kunnen deze functies verstoord raken, wat leidt tot de symptomen van het Cushing-syndroom.
Oorzaken van verhoogd cortisol
Het Cushing-syndroom kan worden veroorzaakt door verschillende mechanismen die leiden tot verhoogde cortisolniveaus. Het meest voorkomende mechanisme is een tumor in de hypofyse die ACTH produceert, wat de bijnieren aanzet tot het produceren van teveel cortisol (ziekte van Cushing). Tumoren in de bijnieren kunnen ook direct cortisol produceren, terwijl ectopische tumoren (zoals longkanker) ACTH kunnen afscheiden, wat op dezelfde manier de bijnieren stimuleert. In gevallen van secundair Cushing-syndroom is langdurig gebruik van corticosteroïden de oorzaak van de verhoogde cortisolspiegels.
Fysiologische effecten van verhoogd cortisol
Verhoogde cortisolspiegels kunnen een breed scala aan fysiologische effecten veroorzaken. Cortisol heeft invloed op het vetmetabolisme, wat kan leiden tot gewichtstoename, vooral rond de buik en het gezicht. Het verhoogt ook de bloeddruk, wat bijdraagt aan het risico op hart- en vaatziekten. Chronisch verhoogd cortisol heeft een katabole werking op spieren en botten, wat kan leiden tot spierzwakte en osteoporose. Het beïnvloedt ook de immuunrespons, waardoor patiënten vatbaarder zijn voor infecties.
Oorzaken: Door hormoonvervangende therapie of door lichaam zelf
Overdosis medicijnenDe meest voorkomende oorzaak van het Cushing-syndroom is een overdosis van het hormoonvervangende medicijn glucocorticosteroïd. Glucocorticosteroïden zijn één van de drie groepen steroïdhormonen die door de bijnierschors worden geproduceerd. Deze hebben een veelzijdige werking, onder andere het bevorderen van de gluconeogenese (vorming van suiker) en de remming van allergische reacties en ontstekingsreacties (antiflogistische werking). Het belangrijkste hormoon van deze groep is cortisol (hydrocortison). Deze vorm van het Cushing-syndroom staat bekend als “exogene Cushing-syndroom” (ziekte die ontstaan is buiten het lichaam zelf). Prednison, dexamethason en prednisolon zijn voorbeelden van de geneesmiddelen die het Cushing-syndroom mogelijk veroorzaken. Glucocorticoïden bootsen de werking van het natuurlijke hormoon cortisol in het lichaam na. Deze geneesmiddelen gebruikt de patiënt voor de behandeling van vele aandoeningen zoals astma, lupus, bursitis (ontsteking van slijmbeurs door overbelasting), rugpijn, een huidontsteking, kanker, een darmziekte, gewrichtspijn en reumatoïde artritis (ontsteking van gewrichten en organen). Ook na een orgaantransplantatie nemen patiënten vaak corticosteroïden.
Overproductie cortisol (door lichaam zelf)
Andere patiënten ontwikkelen de hormonale aandoening omdat hun lichaam te veel cortisol aanmaakt, wat dan gekend is als “endogene Cushing-syndroom”. De bijnieren produceren dit hormoon. Oorzaken van te veel cortisol zijn:
- de ziekte van Cushing, die optreedt wanneer de hypofyse te veel van het hormoon ACTH maakt. ACTH, dat staat voor het adrenocorticotrope hormoon, is een hypofysehormoon dat de werking van de bijnierschors stimuleert waardoor een te hoge cortisolproductie ontstaat. Een hypofysetumor leidt mogelijk tot deze aandoening.
- een tumor van de bijnier zoals een feochromocytoom
- een tumor elders in het lichaam die corticotropine-releasing hormoon produceert (CRH)
- tumoren elders in het lichaam, die ACTH produceren (ectopisch Cushing-syndroom) zoals bij een bronchuscarcinoom (longkanker), pancreaskanker, schildklierkanker, …
Risicofactoren
Het Cushing-syndroom kan het gevolg zijn van verschillende risicofactoren die de kans op de ontwikkeling van de aandoening vergroten. Deze risicofactoren kunnen zowel genetisch als omgevingsgerelateerd zijn en hebben invloed op de onderliggende oorzaak van het syndroom. Een beter begrip van de risicofactoren kan helpen bij het identificeren van patiënten die mogelijk een verhoogd risico lopen op het ontwikkelen van Cushing-syndroom, wat belangrijk is voor een vroegtijdige diagnose en behandeling.Langdurig gebruik van corticosteroïden
Een van de belangrijkste risicofactoren voor het ontwikkelen van het Cushing-syndroom is het langdurige gebruik van corticosteroïden. Corticosteroïden worden vaak voorgeschreven voor aandoeningen zoals astma, allergieën, auto-immuunziekten en ontstekingsziekten. Het langdurig gebruik van deze medicijnen kan de natuurlijke productie van cortisol in het lichaam verstoren, wat leidt tot een verhoogd risico op het ontwikkelen van een exogeen Cushing-syndroom. Patiënten die voor een langere periode hoge doses corticosteroïden gebruiken, lopen meer risico op het ontwikkelen van de symptomen die kenmerkend zijn voor Cushing-syndroom, zoals gewichtstoename, verhoogde bloeddruk, en spierzwakte.
Tumoren in de hypofyse of bijnieren
Tumoren in de hypofyse of bijnieren zijn een andere belangrijke risicofactor voor het ontwikkelen van het Cushing-syndroom. In de meeste gevallen van het syndroom wordt de overproductie van cortisol veroorzaakt door een tumor die de afgifte van adrenocorticotroop hormoon (ACTH) verhoogt, wat op zijn beurt de bijnieren stimuleert om cortisol te produceren. Tumoren die ACTH produceren, bevinden zich meestal in de hypofyse (ziekte van Cushing), maar kunnen ook in andere delen van het lichaam voorkomen, zoals de longen (ectopisch ACTH-producerende tumoren). De aanwezigheid van dergelijke tumoren verhoogt het risico op het ontwikkelen van het Cushing-syndroom, vooral als ze groot genoeg zijn om significante hoeveelheden van het hormoon te produceren.
Genetische predispositie
Genetische factoren kunnen ook een rol spelen in het ontwikkelen van het Cushing-syndroom, vooral bij patiënten met genetische aandoeningen zoals het syndroom van McCune-Albright en andere syndromen die geassocieerd zijn met tumoren in de hypofyse of bijnieren. In deze gevallen is er een erfelijke aanleg voor de ontwikkeling van tumoren die cortisolproductie kunnen verstoren. Het is belangrijk dat patiënten met een familiegeschiedenis van dergelijke aandoeningen genetisch advies krijgen om het risico op het ontwikkelen van Cushing-syndroom beter te begrijpen en vroege diagnostiek mogelijk te maken.
Vrouwen in de vruchtbare leeftijd
Vrouwen in de vruchtbare leeftijd hebben een verhoogd risico op het ontwikkelen van het Cushing-syndroom, voornamelijk vanwege de hogere prevalentie van hypofysetumoren bij vrouwen. Deze tumoren veroorzaken overproductie van ACTH, wat de bijnieren aanzet tot het produceren van teveel cortisol. Vrouwen hebben een hogere kans op het ontwikkelen van tumoren in de hypofyse, wat bijdraagt aan de verhoogde incidentie van Cushing-syndroom in deze populatie.
Ouderen
Ouderen kunnen ook een verhoogd risico lopen op het ontwikkelen van het Cushing-syndroom, hoewel de aandoening vaker voorkomt bij jongere volwassenen. Het risico is hoger bij ouderen die langdurig corticosteroïden gebruiken voor de behandeling van chronische aandoeningen zoals artritis, astma, en andere ontstekingsziekten. Omdat het immuunsysteem van ouderen vaak verzwakt is en de lichamelijke reserves verminderd zijn, kan het moeilijker zijn om het Cushing-syndroom op tijd te diagnosticeren. Ook het effect van verhoogde cortisolniveaus op het metabolisme kan ernstiger zijn bij ouderen, wat het risico op complicaties zoals hart- en vaatziekten, diabetes, en osteoporose vergroot.
Leeftijd en hormonale veranderingen
De leeftijd van een patiënt kan de kans op het ontwikkelen van het Cushing-syndroom beïnvloeden, vooral bij vrouwen die hormonale veranderingen doormaken. Hoewel het Cushing-syndroom het vaakst wordt gediagnosticeerd bij volwassenen tussen de 20 en 50 jaar, kan het ook optreden bij ouderen, vooral als gevolg van langdurige medicatie of tumoren in de hypofyse of bijnieren. De hormonale veranderingen die optreden tijdens de overgang en ouderdom kunnen ook bijdragen aan de symptomen van het syndroom, zoals gewichtstoename, stemmingswisselingen, en vermoeidheid.
Risicogroepen
Er zijn verschillende risicogroepen voor het Cushing-syndroom, afhankelijk van de onderliggende oorzaken van de aandoening en de demografische factoren van de patiënt. Het identificeren van risicogroepen is belangrijk voor de vroege opsporing en behandeling van het syndroom.Patiënten met hypofyse- of bijnier tumoren
De meeste gevallen van het Cushing-syndroom worden veroorzaakt door tumoren in de hypofyse of bijnieren. Patiënten met tumoren in deze gebieden hebben een verhoogd risico om het syndroom te ontwikkelen, vooral als de tumoren ACTH produceren, wat de bijnieren aanzet tot overproductie van cortisol.
Patiënten die langdurig corticosteroïden gebruiken
Een belangrijke risicogroep zijn patiënten die langdurig corticosteroïden gebruiken voor de behandeling van aandoeningen zoals astma, auto-immuunziekten of allergieën. Corticosteroïden kunnen de natuurlijke productie van cortisol door het lichaam onderdrukken, wat leidt tot een verhoogd risico op het ontwikkelen van het Cushing-syndroom.
Vrouwen in de vruchtbare leeftijd
Vrouwen, met name die in de vruchtbare leeftijd, hebben een verhoogd risico op het ontwikkelen van het Cushing-syndroom, vooral vanwege de hogere prevalentie van hypofysetumoren bij vrouwen, die verantwoordelijk zijn voor een overmatige ACTH-productie.
Ouderen
Hoewel het Cushing-syndroom vaker wordt gediagnosticeerd bij jongere volwassenen, kunnen ook ouderen getroffen worden, vooral als ze langdurig corticosteroïden gebruiken voor de behandeling van andere medische aandoeningen. Ouderen hebben vaak verminderde lichamelijke reserves en een verstoorde diagnose kunnen leiden tot vertraging in de behandeling.
Symptomen aan huid, spieren en botten
De symptomen variëren. Niet alle patiënten met het Cushing-syndroom ervaren dezelfde symptomen. Sommige patiënten hebben veel symptomen, terwijl anderen nauwelijks klachten hebben. De meeste patiënten met het Cushing-syndroom hebben een rond, rood, vol gezicht (vollemaangezicht), een langzame groei (bij kinderen) en een gewichtstoename met vetophoping op de romp, maar meer vetverlies in de armen, benen en billen (centrale obesitas).Huid
Huidveranderingen die vaak optreden, omvatten:
- een dunne huid, met gemakkelijke kneuzingen
- huidinfecties
- overmatig acne (huidaandoening met ontsteking van talgklieren)
- paarse vlekken (1 centimeter of meer breed) op de huid op de buik, de dijen en de borsten, beter gekend als zwangerschapsstriemen of striae (striemen: rode en witte strepen op de huid)
Spieren en botten
Ook de spieren en botten zijn aangetast met volgende symptomen:
- botpijn of gevoeligheid
- een ophoping van vet tussen de schouders en boven het sleutelbeen
- onvrijwillige spiertrekkingen aan de wenkbrauw (soms)
- rib- en wervelfracturen veroorzaakt door botontkalking (osteoporose)
- rugpijn, die optreedt bij gewone activiteiten
- spierzwakte, met name van de heupen en de schouders
Mannen en vrouwen
Vrouwen met het Cushing-syndroom hebben vaak een overmatige haargroei op het gezicht, de nek, de borst, de buik en de dijen (hirsutisme) en/of onregelmatige of afwezige menstruatie (secundaire amenorree). Daarnaast treden ook seksuele problemen op bij mannen en vrouwen.
Andere symptomen
Andere symptomen die verschijnen bij deze ziekte zijn:
- een vetkussentje in de bovenrug of onderkant van de nek
- een gezwollen gezicht
- hoofdpijn
- meer dorst (polydipsie)
- meer plassen (polyurie)
- mentale veranderingen zoals een depressie, angst, prikkelbaarheid, psychosen (verlies van realiteit met wanen en hallucinaties) of gedragsveranderingen
- slapeloosheid
- verandering van het uiterlijk
- vermoeidheid
Alarmsymptomen
Alarmsymptomen van Cushing-syndroom kunnen een reeks ernstige symptomen omvatten zoals gewichtstoename, vooral in de buik en gezicht, dunne huid, gemakkelijke blauwe plekken, en spierzwakte. Andere symptomen zijn hoge bloeddruk, diabetes en psychologische veranderingen zoals depressie en angst.Diagnose en onderzoeken
De arts bevraagt de patiënt over zijn medicijngebruik en voert daarna een lichamelijk onderzoek uit. De arts voert verder een urineonderzoek en bloedonderzoek uit en bekijkt de hormonale waarden en de bloedsuiker. Het bloedresultaat toont onder andere alkalose (te lage zuurgraad van het bloed) en hypokaliëmie (tekort aan kalium in het bloed). Diagnostische onderzoeken omvatten een CT-scan van de buik, een MRI-scan van de hypofyse en een botdichtheidsscan.Behandeling van te hoog cortisolgehalte
De behandeling van het Cushing-syndroom is afhankelijk van de oorzaak.Corticosteroïden
Wanneer het Cushing-syndroom veroorzaakt is door het gebruik van corticosteroïden, krijgt de patiënt het advies om langzaam af te bouwen met het medicijn (plotseling is vaak gevaarlijk). Is stoppen niet mogelijk als gevolg van een ziekte, dan moet de arts de patiënt nauwkeurig opvolgen voor een hoge bloedsuikerspiegel (hyperglykemie), een hoog cholesterolgehalte en osteoporose.
Hypofysetumor
Wanneer het Cushing-syndroom het gevolg is van een tumor die ACTH (ziekte van Cushing) vrijgeeft, krijgt de patiënt een operatie waarbij de arts de tumor verwijdert. Ook is radiotherapie na de ingreep soms nodig. Voorts krijgt de patiënt cortisol vervangende therapie na de operatie en eventueel voor de rest van het leven.
Bijniertumor
De patiënt krijgt een operatie om de bijniertumor te verwijderen. Indien dit niet lukt, krijgt hij medicijnen om de afgifte van cortisol te blokkeren.
Prognose
Het verwijderen van de tumor leidt soms tot volledig herstel, maar bij sommige patiënten keren de symptomen terug. De overleving voor patiënten met een ectopische tumoren is afhankelijk van het type tumor. Onbehandeld is het Cushing-syndroom levensbedreigend.Complicaties syndroom van Cushing
Gezondheidsproblemen die voortvloeien uit het Cushing-syndroom zijn onder meer- breuken als gevolg van osteoporose
- de verspreiding van de hypofysetumor
- diabetes mellitus (suikerziekte)
- een hoge bloeddruk (hypertensie)
- een verlies van spiermassa en kracht
- ernstige infecties
- nefrocalcinose (afzettingen van calcium in nieren)
- nierstenen
Preventie Cushing-syndroom
Preventie van Cushing-syndroom is beperkt, vooral als het een gevolg is van een genetische aanleg of tumoren. Voor mensen die corticosteroïden gebruiken, kan het helpen om de dosis te minimaliseren en regelmatig te monitoren om vroegtijdige symptomen van het syndroom te identificeren.Praktische tips voor het omgaan met Cushing-syndroom
Begrijp de symptomen van Cushing-syndroom
Cushing-syndroom is een aandoening die optreedt wanneer het lichaam langdurig wordt blootgesteld aan te hoge niveaus van cortisol, een hormoon dat door de bijnieren wordt geproduceerd. Deze aandoening kan het gevolg zijn van het gebruik van corticosteroïden (medicatie) of een overproductie van cortisol door de bijnieren. De symptomen kunnen onder andere gewichtstoename, een ronde gezichtsvorm, een zwakke huid die makkelijk blauwe plekken vertoont, en spierzwakte zijn. Daarnaast kunnen er stemmingswisselingen, verhoogde bloeddruk en diabetesachtige symptomen optreden.Omdat Cushing-syndroom de hormoonhuishouding verstoort, heeft het invloed op verschillende lichamelijke systemen. Het is belangrijk om deze symptomen snel te herkennen, zodat je de juiste behandeling kunt krijgen en de gevolgen van de aandoening kunt verminderen.
Volg het behandelplan nauwkeurig
De behandeling van Cushing-syndroom is sterk afhankelijk van de oorzaak van de aandoening. Als het wordt veroorzaakt door het gebruik van corticosteroïden, kan de arts besluiten de dosis langzaam te verlagen of over te schakelen op een ander medicijn om de cortisolspiegel te verlagen. Dit moet altijd onder toezicht van een arts gebeuren, omdat het abrupt stoppen met corticosteroïden ernstige bijwerkingen kan hebben.Als Cushing-syndroom wordt veroorzaakt door een tumor of andere aandoeningen die de bijnieren beïnvloeden, kan een operatie of andere medische behandelingen nodig zijn. Chemotherapie, bestraling, of medicijnen om de productie van cortisol te verlagen kunnen ook deel uitmaken van het behandelplan.
Volg de instructies van je arts met betrekking tot medicatie, behandelingsschema's en vervolgafspraken om de aandoening onder controle te houden.
Hanteer een gezond voedingspatroon
Een gezond, evenwichtig voedingspatroon is essentieel bij het omgaan met Cushing-syndroom. De hoge cortisolspiegels kunnen leiden tot gewichtstoename, verhoogde bloeddruk en verstoorde bloedsuikerspiegels. Door een gezond voedingspatroon te volgen, kun je deze symptomen beter beheersen.Kies voor een dieet dat rijk is aan voedingsstoffen en laag in verzadigde vetten, zout en suiker. Eet veel groenten, fruit, volle granen en magere eiwitten om je energiepeil stabiel te houden. Vermijd voedingsmiddelen die het bloedsuikergehalte snel verhogen, zoals bewerkte suikers en geraffineerde koolhydraten, aangezien deze het risico op het ontwikkelen van diabetes kunnen verhogen.
Let ook op je natriuminname, omdat Cushing-syndroom vaak leidt tot verhoogde bloeddruk. Vermijd zoutrijke voedingsmiddelen en kies voor kruiden om smaak toe te voegen zonder extra zout.
Beheer de psychologische effecten
Cushing-syndroom kan leiden tot stemmingswisselingen, depressie en angst door de hormonale veranderingen in het lichaam. Het is belangrijk om deze psychologische effecten serieus te nemen en stappen te ondernemen om ze te beheren.Zoek indien nodig therapie of counseling om met de emotionele gevolgen van de aandoening om te gaan. Cognitieve gedragstherapie (CGT) kan bijzonder nuttig zijn voor het aanpakken van depressieve symptomen, angst en stress die het gevolg zijn van het omgaan met de aandoening.
Daarnaast kunnen ontspanningstechnieken zoals meditatie, yoga, ademhalingsoefeningen en mindfulness helpen om stress te verminderen en een gevoel van welzijn te bevorderen. Zorg voor voldoende slaap, omdat vermoeidheid de psychologische symptomen kan verergeren.
Ondersteun je fysieke gezondheid met beweging
Cushing-syndroom kan spierzwakte en vermoeidheid veroorzaken, wat het moeilijk kan maken om actief te blijven. Toch is lichaamsbeweging belangrijk om de algehele gezondheid te verbeteren, je spieren sterk te houden en de gevolgen van gewichtstoename te bestrijden.Overleg met je arts voordat je begint met een oefenprogramma, omdat de mate van fysieke activiteit afhankelijk kan zijn van je gezondheidstoestand en andere behandelingen die je volgt. Begin met milde activiteiten zoals wandelen, zwemmen of fietsen en bouw langzaam op naar intensievere vormen van lichaamsbeweging. Het doel is om je spierkracht te behouden en tegelijkertijd je energiepeil te verhogen.
Controleer je bloeddruk en bloedsuiker regelmatig
Cushing-syndroom kan leiden tot verhoogde bloeddruk en bloedsuikerspiegels, wat het risico op hart- en vaatziekten en diabetes kan vergroten. Het is belangrijk om je bloeddruk en bloedsuiker regelmatig te controleren, vooral als je andere risicofactoren hebt voor deze aandoeningen.Als je arts je medicatie heeft voorgeschreven om je bloeddruk of bloedsuiker te verlagen, volg dan het schema nauwkeurig en laat je regelmatig controleren om te zien of je medicatie goed werkt. Het kan ook nuttig zijn om zelf je bloedsuiker- en bloeddrukmetingen bij te houden, zodat je veranderingen snel opmerkt.
Vraag om steun bij het dagelijks leven
De fysieke en psychologische effecten van Cushing-syndroom kunnen het moeilijk maken om je dagelijkse routine te onderhouden. Als je merkt dat het je moeilijk valt om werk, gezinsverplichtingen of andere dagelijkse taken uit te voeren, zoek dan ondersteuning.Dit kan betekenen dat je hulp vraagt van vrienden, familieleden of een professionele zorgverlener om bepaalde taken te vergemakkelijken. Daarnaast kan het nuttig zijn om aanpassingen te maken in je werk- of studieomgeving om overbelasting en stress te verminderen.
Monitor je gezondheid op lange termijn
Omdat Cushing-syndroom een chronische aandoening kan zijn, is het belangrijk om je gezondheid op lange termijn in de gaten te houden. Regelmatige controle door je arts is essentieel om te zorgen dat je behandeling effectief blijft en om eventuele complicaties vroegtijdig te detecteren.Bespreek met je arts hoe vaak je controles nodig hebt, en zorg ervoor dat je altijd op tijd bij afspraken komt. Dit zal helpen om de gevolgen van Cushing-syndroom op lange termijn te minimaliseren en je algehele gezondheid te behouden.