Myelofibrose: Beenmergaandoening met tekort van bloedcellen
 Bij myelofibrose ontstaat er bindweefsel in het beenmerg, wat de aanmaak van bloedcellen, ook wel "hematopoëse" genoemd, belemmert. Hierdoor krijgt de patiënt een breed scala aan symptomen, zoals gemakkelijk blauwe plekken en bloedingen, vermoeidheid en kortademigheid bij inspanning. Deze aandoening wordt soms veroorzaakt door een genmutatie, maar kan ook het gevolg zijn van een andere aandoening. Veel jongere patiënten genezen van de ziekte door middel van een stamcel- of beenmergtransplantatie. Echter, een curatieve behandeling is niet voor iedereen mogelijk, waardoor de prognose voor hen vaak somber is.
Bij myelofibrose ontstaat er bindweefsel in het beenmerg, wat de aanmaak van bloedcellen, ook wel "hematopoëse" genoemd, belemmert. Hierdoor krijgt de patiënt een breed scala aan symptomen, zoals gemakkelijk blauwe plekken en bloedingen, vermoeidheid en kortademigheid bij inspanning. Deze aandoening wordt soms veroorzaakt door een genmutatie, maar kan ook het gevolg zijn van een andere aandoening. Veel jongere patiënten genezen van de ziekte door middel van een stamcel- of beenmergtransplantatie. Echter, een curatieve behandeling is niet voor iedereen mogelijk, waardoor de prognose voor hen vaak somber is.
- Synoniemen en afkortingen van myelofibrose
- Epidemiologie van de bloedaandoening
- Risicofactoren voor myelofibrose
- Oorzaken en soorten beenmergaandoeningen: Tekort aan alle bloedcellen
- Symptomen: Vergroting van milt en lever met diverse problemen
- Diagnose en onderzoeken
- Behandeling
- Prognose van myelofibrose
- Complicaties van de ziekte
- Preventie van myelofibrose
- Praktische tips voor het omgaan met myelofibrose
- Ondersteuning bij vermoeidheid en bloedarmoede
- Beheer van vergrote milt en andere complicaties
- Misvattingen rond myelofibrose
- Myelofibrose is een zeldzame vorm van leukemie
- Myelofibrose komt alleen voor bij ouderen
- Myelofibrose is altijd dodelijk
- Myelofibrose kan alleen worden behandeld met een beenmergtransplantatie
- Myelofibrose heeft altijd duidelijke symptomen
- Myelofibrose is te genezen
- Myelofibrose heeft alleen invloed op de bloedcellen
Synoniemen en afkortingen van myelofibrose
SynoniemenMyelofibrose staat ook bekend onder de volgende synoniemen:
- agnogenische myeloïde metaplasie
- myelofibrose met myeloïde metaplasie
- myeloïde metaplasie
- osteomyelosclerose
De gebruikte afkortingen voor deze ziekte zijn:
- AMM
- MF
- PMF
Epidemiologie van de bloedaandoening
Over primaire myelofibrose is weinig informatie beschikbaar in de medische literatuur. In de Verenigde Staten is de prevalentie 0,4-1,5 gevallen per 100.000 patiënten, wat de aandoening zeldzaam maakt. Ashkenazi Joden zijn vaker getroffen dan andere bevolkingsgroepen. Verder komt de ziekte meer voor bij blanken dan bij zwarten. Bij volwassenen zijn mannen vaker getroffen dan vrouwen, maar bij jonge kinderen (veelal jonger dan drie jaar) lijden meisjes vaker aan myelofibrose. Myelofibrose komt voornamelijk voor bij patiënten boven de vijftig jaar, hoewel de ziekte iedereen kan treffen.Risicofactoren voor myelofibrose
AandoeningenSommige patiënten ontwikkelen myelofibrose als een complicatie van de volgende aandoeningen:
- essentiële trombocytemie
- polycythemia vera
- leukemie
- Hodgkin-lymfoom (kanker van het lymfesysteem met vergrote lymfeklieren, koorts en vermoeidheid)
- non-Hodgkin-lymfoom (kanker in lymfocyten van het immuunsysteem met vergrote lymfeklieren en algemene symptomen)
- uitzaaiingen van kanker (metastasen)
- systemische mastocytose
- tuberculose
- hiv-infectie
- multiple myeloom (ziekte van Kahler: bloedarmoede, botpijn en verhoogd calciumgehalte in het bloed)
- hyperparathyroïdie (overactieve bijschildklier)
- renale osteodystrofie
- vitamine D-deficiëntie
- systemische lupus erythematosus
De bloedaandoening kan ook samenhangen met blootstelling aan industriële chemicaliën zoals tolueen en benzeen. Daarnaast zijn overlevenden van atoombomaanslagen, waarbij hoge stralingsniveaus vrijkomen, vaker aangetast.
Oorzaken en soorten beenmergaandoeningen: Tekort aan alle bloedcellen
Het beenmerg in de botten is het zachte weefsel waarin stamcellen zich ontwikkelen tot alle bloedcellen, waaronder rode bloedcellen (die zuurstof naar de weefsels transporteren), witte bloedcellen (die infecties bestrijden) en bloedplaatjes (die helpen bij de bloedstolling).Primaire myelofibrose
Schade aan het beenmerg door een genetische mutatie belemmert de aanmaak van bloedcellen. Diverse genmutaties, waaronder het JAK2-gen, kunnen primaire myelofibrose veroorzaken. De exacte oorzaak van deze mutaties is onbekend. Schade aan het beenmerg leidt tot anemie, bloedingen en een verhoogd risico op infecties. Hierdoor proberen de lever en de milt sommige bloedcellen te produceren, wat leidt tot zwelling van deze organen (hepatomegalie voor de lever en splenomegalie voor de milt).
Secundaire myelofibrose
Beenmerglittekens kunnen ook ontstaan door aandoeningen zoals het myelodysplastisch syndroom, leukemie en lymfoom, wat bekend staat als secundaire myelofibrose.
Symptomen: Vergroting van milt en lever met diverse problemen
Een vergrote milt kan leiden tot een opgeblazen gevoel na de maaltijd en pijn aan de ribben (ribbenpijn). Andere symptomen zijn onder meer blauwe plekken, botpijn, buikpijn (door de vergrote milt), een bleke huid, duizeligheid, prikkelbaarheid, een verhoogde kans op infecties, gemakkelijk bloeden, koorts, kortademigheid bij inspanning, nachtelijk zweten, rugpijn (door de vergrote milt), vermoeidheid en zwakte.Diagnose en onderzoeken
Lichamelijk onderzoekBij een lichamelijk onderzoek door de arts wordt vaak een vergrote milt en later ook een vergrote lever opgemerkt. Onderhuidse puntvormige huidbloedingen, bekend als petechiën, en ecchymosen (onderhuidse bloedingen die grote blauwe vlekken veroorzaken) kunnen ook aanwezig zijn. Andere zichtbare symptomen zijn gezwollen lymfeklieren (lymfadenopathie), portale hypertensie, jicht (ziekte met pijn en zwelling aan de grote teen en andere gewrichten door ophoping van urinezuur) en spruw (schimmelinfectie door gist Candida).
Diagnostisch onderzoek
Een bloedonderzoek bevestigt de diagnose. Een beenmergbiopsie is bovendien nodig om andere aandoeningen uit te sluiten. Beeldvormende onderzoeken zoals een MRI-scan en een radiografisch onderzoek (röntgenfoto) kunnen aanvullende diagnostische informatie bieden.
Differentiële diagnose
Myelofibrose kan soms verward worden met de volgende aandoeningen:
- chronische myeloïde leukemie (CML)
- essentiële trombocytose
- myelodysplastisch syndroom
- histoplasmose
- pluizebolleukemie (haarcelleukemie: bloedkanker met overmatige, harige B-cellen)
- polycythemia vera
- tuberculose
Behandeling
De behandeling van myelofibrose is gericht op het verlichten van symptomen en het ondersteunen van de patiënt. Jonge patiënten kunnen baat hebben bij een beenmerg- of stamceltransplantatie, wat vaak tot herstel leidt. Soms keert de ziekte echter na meerdere jaren terug.Andere behandelingsopties omvatten bloedtransfusies en medicijnen tegen bloedarmoede. Radiotherapie (bestraling) kan helpen bij het verminderen van de miltvergroting indien een operatie niet mogelijk is, en chemotherapie kan helpen bij het verminderen van de miltvergroting en het verlichten van pijn. Androgeentherapie, een behandeling met een synthetische versie van het mannelijke hormoon, kan de productie van rode bloedcellen bevorderen. Tot slot is een chirurgische ingreep mogelijk waarbij de milt wordt verwijderd, bekend als een splenectomie.
Prognose van myelofibrose
Patiënten met myelofibrose ontwikkelen progressieve symptomen die leiden tot beenmergfalen en ernstige bloedarmoede. Door een te laag aantal bloedplaatjes (trombocyten) ontstaan gemakkelijk bloedingen en de zwelling van de milt verergert. De gemiddelde overleving van patiënten met primaire myelofibrose bedraagt ongeveer vijf jaar. Sommige patiënten leven echter nog tientallen jaren na de diagnose. De belangrijkste doodsoorzaken bij patiënten met primaire myelofibrose zijn infecties, bloedingen, hartfalen (onvoldoende bloedcirculatie door het hart), complicaties van een splenectomie (chirurgische verwijdering van de milt) en leukemie.Complicaties van de ziekte
Complicaties van myelofibrose zijn onder andere bloedingen, bloedstolsels, leverfalen, jicht, infecties en acute myeloïde leukemie (AML) (acute vorm van bloedkanker met zwakte, snellere infecties en bloedingen).Preventie van myelofibrose
Hoewel er geen specifieke manier is om myelofibrose volledig te voorkomen, zijn er enkele strategieën en aanbevelingen die kunnen helpen om het risico op het ontwikkelen van deze aandoening te verminderen of de gezondheid te bevorderen:Gezonde levensstijl
Een gezonde levensstijl kan bijdragen aan een algemeen betere gezondheid en mogelijk helpen om het risico op aandoeningen zoals myelofibrose te verlagen. Dit omvat:
- Gezonde voeding: Een evenwichtig voedingspatroon rijk aan fruit, groenten, volkorenproducten en magere eiwitten kan bijdragen aan een gezond immuunsysteem en bloedcirculatie.
- Regelmatige lichaamsbeweging: Fysieke activiteit kan de algehele gezondheid bevorderen en helpen bij het handhaven van een gezond gewicht.
- Voldoende slaap: Kwalitatieve slaap is essentieel voor het herstel en de gezondheid van het lichaam.
- Vermijden van schadelijke blootstellingen
- Vermijden van blootstelling aan schadelijke stoffen en omgevingsfactoren kan bijdragen aan het verminderen van het risico op myelofibrose:
- Industriële chemicaliën: Probeer blootstelling aan schadelijke chemicaliën zoals tolueen en benzeen te vermijden, vooral als je in een omgeving werkt waar deze stoffen aanwezig zijn.
- Stralingsblootstelling: Beperk blootstelling aan hoge niveaus van ioniserende straling, bijvoorbeeld door je te beschermen tegen onnodige medische beeldvormende onderzoeken of door de richtlijnen voor stralingsveiligheid op te volgen.
- Medische controle en preventieve zorg
- Regelmatige medische controles kunnen helpen bij het vroegtijdig opsporen van afwijkingen en risicofactoren:
- Regelmatige bloedonderzoeken: Vooral voor mensen met een verhoogd risico op hematologische aandoeningen kunnen regelmatige bloedonderzoeken nuttig zijn om veranderingen in het bloedbeeld vroegtijdig te signaleren.
- Controle op gerelateerde aandoeningen: Voor mensen met aandoeningen zoals essentiële trombocytemie of polycythemia vera is het belangrijk om regelmatig medische controle te ondergaan om complicaties zoals myelofibrose tijdig op te merken.
- Genetisch onderzoek: Dit kan helpen bij het identificeren van erfelijke risicofactoren en kan advies geven over preventieve maatregelen of vroege opsporing.
- Beheer van bestaande aandoeningen
- Het effectief beheren van aandoeningen die het risico op myelofibrose kunnen verhogen, zoals chronische ontstekingen of infecties, kan bijdragen aan het verlagen van het risico:
- Behandeling van onderliggende ziekten: Zorg ervoor dat aandoeningen zoals hiv, tuberculose of systemische lupus erythematosus goed behandeld en onder controle gehouden worden.
- Medicatiebeheer: Volg de medische adviezen voor het gebruik van medicatie, vooral bij aandoeningen die in verband staan met myelofibrose.
- Hoewel het niet altijd mogelijk is om myelofibrose volledig te voorkomen, kunnen bovenstaande maatregelen helpen om je algemene gezondheid te verbeteren en mogelijk het risico te verlagen. Regelmatige medische controles en een gezonde levensstijl blijven cruciaal voor het behoud van een goede gezondheid.
Praktische tips voor het omgaan met myelofibrose
- Myelofibrose is een zeldzame beenmergaandoening die leidt tot een verstoorde productie van bloedcellen, wat kan resulteren in bloedarmoede, vermoeidheid, vergrote milt en andere symptomen. Het beheer van myelofibrose vereist een holistische benadering, die zowel medische behandeling als ondersteuning van de levensstijl omvat.
Ondersteuning bij vermoeidheid en bloedarmoede
- Een van de belangrijkste symptomen van myelofibrose is vermoeidheid, vaak door een tekort aan rode bloedcellen (bloedarmoede). Het is belangrijk om te luisteren naar je lichaam en voldoende rust te nemen. Zorg ervoor dat je voedingspatroon rijk is aan ijzer, foliumzuur en vitamine B12 om de aanmaak van bloedcellen te ondersteunen. In sommige gevallen kan bloedtransfusie nodig zijn om de bloedcelproductie te verhogen en de vermoeidheid te verminderen.
Beheer van vergrote milt en andere complicaties
- Myelofibrose kan leiden tot een vergrote milt, wat pijn of ongemak kan veroorzaken. Het dragen van losse kleding en het vermijden van activiteiten die de milt kunnen belasten, zoals intensieve lichaamsbeweging, kan helpen om de symptomen te verlichten. In sommige gevallen kan een arts medicijnen voorschrijven om de vergroting van de milt te behandelen of, in ernstigere gevallen, een miltverwijdering overwegen.
Misvattingen rond myelofibrose
Myelofibrose is een zeldzame vorm van bloedkanker die invloed heeft op de botten en het beenmerg. Er bestaan verschillende misvattingen over de aandoening die het begrip en de behandeling kunnen bemoeilijken.Myelofibrose is een zeldzame vorm van leukemie
Myelofibrose is een aandoening die de productie van bloedcellen in het beenmerg verstoort. Hoewel het een vorm van bloedkanker is, is het geen leukemie. Het veroorzaakt een progressieve verharding van het beenmerg door de vorming van littekenweefsel, wat de aanmaak van gezonde bloedcellen belemmert. Leukemie en myelofibrose hebben enkele gemeenschappelijke kenmerken, maar zijn verschillende aandoeningen.Myelofibrose komt alleen voor bij ouderen
Hoewel myelofibrose vaker voorkomt bij oudere volwassenen, kan het ook jongere mensen treffen. De ziekte wordt vaak gediagnosticeerd bij mensen van middelbare leeftijd, maar de symptomen kunnen zich langzaam ontwikkelen, wat het moeilijk maakt om het in een vroeg stadium te herkennen.Myelofibrose is altijd dodelijk
Myelofibrose kan ernstige complicaties veroorzaken, maar de prognose varieert sterk tussen patiënten. Met de juiste behandeling kan de progressie van de ziekte vertraagd worden en kunnen de symptomen worden beheerst. In sommige gevallen kunnen patiënten lange tijd leven met een goede levenskwaliteit, vooral als de aandoening vroeg wordt ontdekt en goed wordt behandeld.Myelofibrose kan alleen worden behandeld met een beenmergtransplantatie
Een beenmergtransplantatie kan een optie zijn voor sommige patiënten met myelofibrose, vooral als andere behandelingen niet effectief zijn. Echter, er zijn verschillende behandelingsopties, waaronder medicijnen, chemotherapie en bestraling, die de symptomen kunnen helpen beheersen en de ziekte kunnen vertragen. De keuze voor de behandeling hangt af van de ernst van de ziekte en de algehele gezondheid van de patiënt.Myelofibrose heeft altijd duidelijke symptomen
De symptomen van myelofibrose kunnen in het begin mild en moeilijk te herkennen zijn. Veel mensen ervaren geen merkbare symptomen in de vroege stadia van de ziekte. Pas na verloop van tijd kunnen patiënten tekenen vertonen, zoals vermoeidheid, pijn in de buik, vergrote milt of lever, en bloedarmoede. De ziekte kan langzaam vorderen en zich pas op latere leeftijd volledig manifesteren.Myelofibrose is te genezen
Er is momenteel geen genezing voor myelofibrose. De behandelingen richten zich op het beheersen van de symptomen en het vertragen van de progressie van de ziekte. Er zijn echter veelbelovende therapieën in ontwikkeling, en de behandelingsmogelijkheden blijven verbeteren. De focus ligt op het verbeteren van de levenskwaliteit van de patiënt en het verlengen van de levensduur.Myelofibrose heeft alleen invloed op de bloedcellen
Hoewel myelofibrose primair het beenmerg en de productie van bloedcellen beïnvloedt, heeft de ziekte ook impact op andere delen van het lichaam. De verstoring van de normale bloedcelproductie kan leiden tot complicaties zoals bloedarmoede, infecties en verhoogd risico op bloedingen. Daarnaast kunnen de vergrote milt of lever leiden tot pijn en andere symptomen.
Genetische raadpleging
Als er een familiegeschiedenis van myelofibrose of andere hematologische aandoeningen is, kan genetische raadpleging nuttig zijn:
Lees verder
© 2016 - 2025 Miske, het auteursrecht van dit artikel ligt bij de infoteur. Zonder toestemming is vermenigvuldiging verboden. Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Per 2021 gaat InfoNu verder als archief, artikelen worden nog maar beperkt geactualiseerd.
 Leukocyt en aandoeningenEen witte bloedcel wordt een leukocyt genoemd. Ze spelen een rol in het afweersysteem van het lichaam. Wanneer er een st…
Leukocyt en aandoeningenEen witte bloedcel wordt een leukocyt genoemd. Ze spelen een rol in het afweersysteem van het lichaam. Wanneer er een st…
 Opgezette milt: pijnlijke soms fatale vergroting, de redenenDoor lichaamsziekten, ontstekingen of aandoeningen kan het voorkomen dat de milt er overmatig op reageert. Het kan ertoe…
Opgezette milt: pijnlijke soms fatale vergroting, de redenenDoor lichaamsziekten, ontstekingen of aandoeningen kan het voorkomen dat de milt er overmatig op reageert. Het kan ertoe…
 Invloed slecht werkende bloedzuiveraars (lever en milt)Bloed is van levensbelang omdat het lichaam daarmee van alle noodzakelijke stoffen, mineralen, energie en zuurstof wordt…
Invloed slecht werkende bloedzuiveraars (lever en milt)Bloed is van levensbelang omdat het lichaam daarmee van alle noodzakelijke stoffen, mineralen, energie en zuurstof wordt…
 Soorten leukemie: de symptomen, oorzaken en behandelingEr zijn verschillende soorten leukemie, zoals acute leukemie, chronische lymfatische leukemie (CLL) en chronische myeloi…
Soorten leukemie: de symptomen, oorzaken en behandelingEr zijn verschillende soorten leukemie, zoals acute leukemie, chronische lymfatische leukemie (CLL) en chronische myeloi…
 Bijziendheid (myopie): Objecten wazig zien op afstandBij bijziendheid ziet de patiënt alles onduidelijk wat zich niet vlak bij het oog bevindt. Deze refractieafwijking (brek…
Bijziendheid (myopie): Objecten wazig zien op afstandBij bijziendheid ziet de patiënt alles onduidelijk wat zich niet vlak bij het oog bevindt. Deze refractieafwijking (brek…
 Mucormycose: Schimmelziekte aan sinussen, hersenen en longenMucormycose is een zeldzame maar ernstige schimmelinfectie (mycose) waarbij de bloedvatwanden van vooral de sinussen, he…
Mucormycose: Schimmelziekte aan sinussen, hersenen en longenMucormycose is een zeldzame maar ernstige schimmelinfectie (mycose) waarbij de bloedvatwanden van vooral de sinussen, he…
Gerelateerde artikelen
Bronnen en referenties
- Inleidingsfoto: Skeeze, Pixabay
- Coëlho, Medisch Zakwoordenboek, digitale editie, versie 2010, geraadpleegd op 12 mei 2016
- Hairy Cell Leukemie, https://hematologiegroningen.nl/patienten/content/3HCL.htm, geraadpleegd op 12 mei 2016
- Myelofibrosis Causes, http://www.mayoclinic.org/diseases-conditions/myelofibrosis/basics/causes/con-20027210, geraadpleegd op &2 mei 2016
- Myelofibrosis Complications, http://www.mayoclinic.org/diseases-conditions/myelofibrosis/basics/complications/con-20027210, geraadpleegd op 12 mei 2016
- Myelofibrosis - Definition, http://www.mayoclinic.org/diseases-conditions/myelofibrosis/basics/definition/con-20027210, geraadpleegd op 12 mei 2016
- Myelofibrosis Risk Factors, http://www.mayoclinic.org/diseases-conditions/myelofibrosis/basics/risk-factors/con-20027210, geraadpleegd op 12 mei 2016
- Myelofibrosis Symptoms, http://www.mayoclinic.org/diseases-conditions/myelofibrosis/basics/symptoms/con-20027210, geraadpleegd op 12 mei 2016
- Myelofibrosis Tests & Diagnosis, http://www.mayoclinic.org/diseases-conditions/myelofibrosis/basics/tests-diagnosis/con-20027210, geraadpleegd op 12 mei 2016
- Myelofibrosis Treatments & Drugs, http://www.mayoclinic.org/diseases-conditions/myelofibrosis/basics/treatment/con-20027210, geraadpleegd op 12 mei 2016
- Myelofibrosis, http://patient.info/doctor/myelofibrosis, geraadpleegd op 12 mei 2016
- Myelofibrosis, https://www.nlm.nih.gov/medlineplus/ency/article/000531.htm, geraadpleegd op 12 mei 2016
- Primary myelofibrosis Clinical presentation, http://emedicine.medscape.com/article/197954-clinical#showall, geraadpleegd op 12 mei 2016
- Primary myelofibrosis Differential Diagnoses, http://emedicine.medscape.com/article/197954-differential, geraadpleegd op 12 mei 2016
- Primary myelofibrosis Overview, http://emedicine.medscape.com/article/197954-overview#showall, geraadpleegd op 12 mei 2016
- Primary myelofibrosis, http://rarediseases.org/rare-diseases/primary-myelofibrosis/, geraadpleegd op 12 mei 2016
- Afbeelding bron 1: Dezidor, Wikimedia Commons (CC BY-3.0)
Miske (4.039 artikelen)
Laatste update: 08-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 17
Laatste update: 08-03-2025
Rubriek: Mens en Gezondheid
Subrubriek: Aandoeningen
Bronnen en referenties: 17
Per 2021 gaat InfoNu verder als archief. Het grote aanbod van artikelen blijft beschikbaar maar er worden geen nieuwe artikelen meer gepubliceerd en nog maar beperkt geactualiseerd, daardoor kunnen artikelen op bepaalde punten verouderd zijn. Reacties plaatsen bij artikelen is niet meer mogelijk.
Medische informatie…
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
Deze informatie is van informatieve aard en geen vervanging voor professioneel medisch advies. Raadpleeg bij medische problemen en/of vragen altijd een arts.
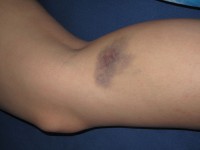 Blauwe plekken zijn kenmerkend /
Blauwe plekken zijn kenmerkend /