Levercirrose: symptomen, leverklachten, oorzaken en alcohol
Levercirrose symptomen variëren al naar gelang het stadium van de ziekte. Levercirrose (of kortweg cirrose) ontstaat langzaam en in het beginstadium heb je vaak niet of nauwelijks klachten. Levercirrose symptomen zijn onder meer een opgezette lever en (vage) buikpijn; misselijkheid en braken; verminderde eetlust en gewichtsverlies; algehele zwakte en vermoeidheid; geelzucht. Bij levercirrose is het leverweefsel dermate beschadigd, dat het niet meer kan herstellen of genezen. Levercirrose is een aandoening die langzaamaan ontstaat en waarbij gezond leverweefsel wordt vervangen door littekenweefsel. Het gevolg is dat de lever steeds minder goed functioneert. Behandeling van levercirrose hangt af van de oorzaak. Levercirrose is een ernstige ziekte met een beperkte levensverwachting. Iemand die levercirrose heeft ontwikkeld door alcoholmisbruik, zal volledig moeten stoppen met het drinken van alcohol. Als hij hierin slaagt, zal de levensverwachting verbeteren.- Wat is levercirrose?
- Epidemiologie
- Anatomie en fysiologie van de lever en het ontstaan van cirrose
- Oorzaken van levercirrose
- Leververvetting
- Chronische virale infecties
- Verstopping van de galwegen
- Hartfalen
- Erfelijke ziekten
- Auto-immuunziekten
- Levercirrose door alcoholgebruik
- Overige oorzaken
- Risicofactoren voor levercirrose: de verborgen vijanden van je lever
- Risicogroepen voor levercirrose: wie loopt het meeste gevaar?
- Symptomen van levercirrose
- Levercirrose stadia: 4 fasen van cirrose
- Stadium 1: Gecompenseerde levercirrose – de stille fase
- Stadium 2: Gecompenseerde cirrose met eerste symptomen – de overgangsfase
- Stadium 3: Gedecompenseerde cirrose – de fase van complicaties
- Stadium 4: Gevorderde gedecompenseerde cirrose – eindstadium leverziekte
- De onomkeerbare transformatie van de lever
- Onderzoek en diagnose
- Lichamelijk onderzoek
- Beeldvormende onderzoeken
- Leverbiopsie
- Bloedonderzoeken
- Elastografie (FibroScan)
- Endoscopie
- MRI of MRCP (Magnetic Resonance Cholangiopancreatography)
- Ammoniakmeting
- Bepaling van Hepatitis- en Autoantilichamen
- Differentiaal diagnose
- Bloedwaarden bij levercirrose: een uitgebreide gids
- Leverenzymen: ALT, AST en ALP
- Bilirubine
- Albumine en totaal eiwit
- Prothrombinetijd (PT) en INR
- Trombocyten (bloedplaatjes)
- Elektrolyten (Natrium, Kalium) en nierfunctie
- Ammoniak (NH3)
- Alfafetoproteïne (AFP)
- Diagnostische en prognostische waarde van bloedwaarden bij levercirrose
- Behandeling van levercirrose
- Volledige abstinentie bij alcoholgerelateerde levercirrose
- Medicamenteuze behandeling voor hepatitis-geïnduceerde levercirrose
- Levertransplantatie: de laatste redmiddel
- Complicaties verminderen en levenskwaliteit verbeteren
- Levercirrose en voeding
- Praktische tips en zelfzorg bij levercirrose
- Volg een zoutarm dieet
- Gebruik kruiden en specerijen in plaats van zout
- Eet kleine, frequente maaltijden
- Vermijd alcohol volledig
- Drink voldoende water, maar niet te veel
- Kies voor eiwitrijke voeding
- Gebruik geen NSAID’s (zoals ibuprofen)
- Zorg voor een goede nachtrust
- Draag losse, comfortabele kleding
- Zorg voor een gezonde slaaphouding
- Controleer regelmatig je gewicht en buikomvang
- Vermijd rauwe schaal- en schelpdieren
- Gebruik lactulose of andere voorgeschreven medicatie
- Controleer regelmatig je bloedwaarden
- Eet voldoende zinkrijke voedingsmiddelen
- Raadpleeg een expert voor de juiste aanpak
- Prognose en levensverwachting
- Complicaties
- Veel voorkomende complicaties
- Overige complicaties levercirrose
- Levercirrose voorkomen
Wat is levercirrose?
Stel je eens voor: een oude vriend van je, altijd levendig en vol energie, lijkt de laatste tijd wat minder zichzelf. Hij was de vriend die iedereen uit de problemen hield, die met gemak een avond kon doorzakken en toch de volgende dag vroeg paraat stond. Maar nu merk je dat zijn energie anders is; er is een zekere vermoeidheid, een vreemde gele kleur op zijn huid, en soms lijkt hij verstrooid. Hij wuift het weg, lacht het wat ongemakkelijk toe, maar diep vanbinnen weet je dat er meer aan de hand is. Je ziet hem veranderen en langzaam afstand nemen van de levenslust die hem altijd zo kenmerkte.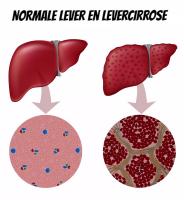 Levercirrose / Bron: Alila Medical Media/Shutterstock.com
Levercirrose / Bron: Alila Medical Media/Shutterstock.comLevercirrose ontwikkelt zich vaak ongemerkt en in stilte, totdat de signalen niet meer te negeren zijn. Het is een aandoening die langzaamaan ontstaat en waarbij gezond leverweefsel wordt vervangen door littekenweefsel (fibrose), met als gevolg dat de lever op den duur niet meer naar behoren functioneert. Het littekenweefsel blokkeert de bloedstroom door de lever en vertraagt de verwerking van voedingsstoffen, hormonen, overtollig vet, alcohol, nicotine, drugs, medicijnen en natuurlijk geproduceerde toxines. Het vertraagt ook de productie van eiwitten en andere stoffen die door de lever worden aangemaakt.
Epidemiologie
Levercirrose is een complexe aandoening waarbij het leverweefsel beschadigd raakt en geleidelijk vervangen wordt door littekenweefsel, wat leidt tot een verslechtering van de leverfunctie. De epidemiologie van levercirrose, oftewel het voorkomen en de verspreiding ervan, varieert sterk tussen bevolkingsgroepen, leeftijden, geslachten, en geografische regio’s. Hierbij spelen zowel genetische aanleg als omgevingsfactoren een belangrijke rol. De cijfers vertellen een verhaal over levensstijl, erfelijke factoren en de impact van de omgeving.Algemeen vóórkomen en wereldwijde verschillen
Wereldwijd komt levercirrose frequent voor en is het een van de meest voorkomende oorzaken van dood door chronische leveraandoeningen. Jaarlijks overlijden er naar schatting ongeveer 1,3 miljoen mensen aan levercirrose, wat neerkomt op 2,4% van alle sterfgevallen wereldwijd. De incidentie varieert per land en continent: in Azië en Afrika zijn er hogere aantallen gevallen, mede door hepatitisinfecties, die daar endemisch zijn. In West-Europa en Noord-Amerika zijn daarentegen alcoholmisbruik en obesitas belangrijke factoren. Zo vertoont Zuid-Europa hogere cirrosepercentages dan Noord-Europa vanwege een traditioneel hogere alcoholconsumptie in landen zoals Frankrijk en Italië.
In Nederland ligt de prevalentie van levercirrose rond de 0,1% van de bevolking, oftewel zo’n 17.000 mensen, en in België ligt dit cijfer net iets hoger op 0,15%. In de Nederlandse en Belgische Caribische gebieden (zoals Aruba, Bonaire, en Sint Maarten) ligt de incidentie eveneens hoger, vaak als gevolg van genetische factoren, minder toegang tot gezondheidszorg, en hogere risico’s op hepatitisinfecties. De overzeese Nederlandse gemeenten rapporteren, mede vanwege het warmere klimaat en de daar minder actieve gezondheidsvoorlichting, een verhoogde incidentie.
Verschillen tussen mannen en vrouwen
Mannen hebben over het algemeen een hogere kans op levercirrose dan vrouwen. Zo is in Nederland de man-vrouwverhouding voor levercirrose ongeveer 2:1. Dit verschil komt vaak door verschillen in risicogedrag, zoals alcoholgebruik, en de manier waarop het lichaam alcohol verwerkt. Onder vrouwen ontwikkelt levercirrose zich vaak sneller en ernstiger, wat soms verklaard wordt door verschillen in lichaamsgewicht en enzymactiviteit, die de afbraak van schadelijke stoffen beïnvloeden. Wereldwijd zijn er echter landen zoals India en bepaalde delen van Afrika waar hepatitisgerelateerde cirrose vaker voorkomt bij vrouwen, vooral door slechte hygiënische omstandigheden en beperkte toegang tot vaccinaties.
In het Caribisch gebied en andere tropische gebieden lijkt het verschil tussen mannen en vrouwen kleiner. Klimaatomstandigheden spelen hier mogelijk een rol, bijvoorbeeld door de impact van infectieziekten, zoals hepatitis, die zich makkelijker verspreiden in warme en vochtige klimaten. Onderzoeken laten zien dat in de Caribische regio's het verschil in incidentie tussen mannen en vrouwen ongeveer 1,5:1 is, wat kleiner is dan in gematigde klimaten.
Leeftijdsverschillen: kinderen versus volwassenen
Levercirrose komt vooral bij volwassenen voor, maar kan zich ook ontwikkelen bij kinderen, meestal door erfelijke aandoeningen zoals alfa-1-antitrypsinedeficiëntie, galwegafwijkingen, of auto-immuunhepatitis. In Nederland en België wordt levercirrose bij kinderen zelden gediagnosticeerd; de prevalentie bij kinderen ligt op minder dan 0,01%. Onder volwassenen neemt de incidentie sterk toe met de leeftijd: in Nederland komt levercirrose vooral voor bij mensen boven de 50 jaar, wat vaak gerelateerd is aan langdurig alcoholgebruik en obesitas.
Voor kinderen in de Caribische gebieden en andere tropische regio’s komt levercirrose vaker voor door genetische predispositie en hogere hepatitis B- en C-infectierisico’s. Het ontbreken van vroege medische zorg en vaccinaties verhoogt deze cijfers. Wereldwijd wordt geschat dat zo’n 2-3% van de gevallen van levercirrose bij kinderen voorkomt.
Klimaat en geografische invloeden
Klimaat speelt een indirecte maar merkbare rol bij het vóórkomen van levercirrose. In warme, tropische gebieden, zoals het Caribisch gebied, zijn infectieziekten die levercirrose kunnen veroorzaken, zoals hepatitis B en C, veel voorkomender. De vochtige omstandigheden bevorderen de verspreiding van deze virussen, zeker in regio’s waar gezondheidsvoorzieningen minder toegankelijk zijn. In gematigde klimaten, zoals Nederland en België, is de blootstelling aan deze infecties lager, en zijn leefstijlfactoren zoals alcoholconsumptie en obesitas dominanter als oorzaken.
Genetische factoren en erfelijkheid
Genetica speelt een belangrijke rol in de ontwikkeling van levercirrose. Erfelijke leveraandoeningen, zoals hemochromatose (ijzerstapelingsziekte) en alfa-1-antitrypsinedeficiëntie, verhogen het risico aanzienlijk. Hemochromatose komt vooral voor bij mensen van Europese afkomst en verhoogt het risico op levercirrose bij mannen tussen de 40 en 60 jaar. In Nederland komt deze aandoening bij 0,5% van de bevolking voor, met een hogere prevalentie in het noorden van het land. Daarnaast is er een genetische predispositie voor de ernst van leverziekten bij mensen met een Oost-Aziatische afkomst, waardoor levercirrose in deze bevolkingsgroep vaker ernstigere vormen aanneemt.
Andere risicofactoren
Naast genetica en infecties spelen diverse leefstijlfactoren een rol. Overmatig alcoholgebruik blijft een primaire oorzaak in landen zoals Nederland, België, en andere Europese regio’s. In Nederland wordt jaarlijks bij ongeveer 1500 mensen levercirrose door alcohol gediagnosticeerd, terwijl obesitas en diabetes type 2 samen ook voor een stijgend aantal gevallen zorgen. Niet-alcoholische leververvetting (NAFLD), een aandoening die kan leiden tot levercirrose, komt vaker voor in geïndustrialiseerde landen en is sterk geassocieerd met obesitas en metabole syndromen.
In overzeese gebieden en tropische klimaten worden levercirrosegevallen vaker veroorzaakt door hepatitis en schistosomiasis, een parasitaire infectie die voorkomt in warmere streken en de lever aantast. De Wereldgezondheidsorganisatie schat dat ongeveer 240 miljoen mensen wereldwijd besmet zijn met schistosomen, vooral in Afrika en Zuid-Amerika, wat het risico op levercirrose verhoogt in die regio’s.
Een blik op preventie en toekomstperspectieven
De preventie van levercirrose blijft een wereldwijd gezondheidsdoel. Hepatitis B-vaccinaties, vroege diagnostiek voor genetische aandoeningen, en bewustwording rond alcoholgebruik en gezonde voeding zijn cruciaal om de incidentie te verminderen. In Nederland en België zijn nationale vaccinatieprogramma’s een succes, wat leidt tot een lage hepatitis B- en C-prevalentie en een afname in cirrosegevallen. In de Caribische regio’s en tropische gebieden werken lokale gezondheidsorganisaties samen met de WHO om vaccinaties en behandelingen voor infectieziekten toegankelijker te maken.
Levercirrose blijft echter een uitdaging, vooral in ontwikkelingslanden en regio’s met hogere infectierisico’s en beperkte gezondheidszorg. Wereldwijd zet men zich in om betere preventiemethoden te ontwikkelen en de genetische oorzaken beter te begrijpen, waardoor de toekomst voor mensen met een verhoogd risico op levercirrose hoopvoller lijkt.
Anatomie en fysiologie van de lever en het ontstaan van cirrose
De lever is een ongelooflijk complex orgaan dat verantwoordelijk is voor talloze processen die essentieel zijn voor ons dagelijks functioneren. Hij bevindt zich in de rechterbovenhoek van de buik, net onder het middenrif, en heeft een ongewone structuur: de lever is opgebouwd uit lobjes, ofwel duizenden kleine functionele eenheden die samenwerken als een hoogperformant filter- en verwerkingscentrum. Bij levercirrose verandert de anatomie van de lever drastisch. Begrijpen hoe dit gebeurt, vergt een duik in de fascinerende anatomie en fysiologie van dit krachtige orgaan, en hoe cirrose het hele systeem op zijn kop zet.Structuur van de lever: de bouwstenen van een meesterwerk
De lever bestaat uit vier kwabben – de linker, rechter, caudate en quadrate kwab – die elk hun eigen rol spelen in het behoud van gezondheid. Het orgaan is opgebouwd uit talloze lobjes die in clusters gerangschikt zijn. Elk lobje bevat bloedvaten, galgangen en hepatocyten (levercellen), die allemaal bijdragen aan het verwerken van voedingsstoffen en afvalstoffen. De hepatocyten zijn de werkpaarden van de lever; ze spelen een rol bij het afbreken van gifstoffen, produceren gal voor de spijsvertering, en slaan voedingsstoffen zoals glycogeen op.
In een gezonde lever stroomt bloed van de poortader en de leverslagader door sinusoïden – speciale kleine haarvaten die een uniek filterend netwerk vormen. Dit bloed stroomt doorheen de hepatocyten, die het reinigen en verwerken. Levercirrose verandert deze gladde structuur door de vorming van littekenweefsel in de lobjes, wat de normale bloedstroom verstoort.
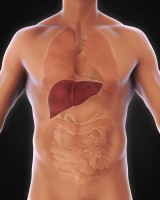 Ligging van de lever / Bron: Nerthuz/Shutterstock.com
Ligging van de lever / Bron: Nerthuz/Shutterstock.comDe lever ontvangt bloed van twee grote bloedvaten: de poortader en de leverslagader. De poortader transporteert zuurstofarm maar voedingsrijk bloed vanuit de darmen naar de lever, terwijl de leverslagader zuurstofrijk bloed aanvoert vanuit het hart. Beide bloedstromen komen samen in de sinusoïden, waar de hepatocyten hun werk doen.
Bij levercirrose raakt deze bloedtoevoer in de war. Het littekenweefsel in de lever drukt op de sinusoïden en veroorzaakt een verhoogde druk in de poortader, wat we portale hypertensie noemen. Deze drukverhoging leidt tot allerlei complicaties, zoals vochtophoping in de buik (ascites) en verwijding van bloedvaten in de slokdarm en maag, die levensbedreigend kunnen zijn als ze scheuren.
Galproductie en de rol van galwegen
Een andere cruciale functie van de lever is de productie van gal, een vloeistof die helpt bij de vertering van vetten. De hepatocyten produceren gal, dat vervolgens via de galgangen naar de galblaas en darmen wordt getransporteerd. Gal bevat onder andere galzuren en bilirubine, een afbraakproduct van rode bloedcellen, dat de lever uit het lichaam verwijdert.
In het geval van levercirrose raakt dit galkanaalstelsel verstopt door het littekenweefsel. Deze blokkade veroorzaakt vaak een ophoping van bilirubine in het lichaam, wat leidt tot geelzucht – de gele verkleuring van de huid en ogen. De galproductie en afvoer worden verstoord, wat niet alleen de vertering bemoeilijkt maar ook de algehele ontgifting van het lichaam belemmert.
Levercellen (hepatocyten): de kern van metabole magie
Hepatocyten zijn als het ware de chemische laboratoria van de lever. Ze voeren een enorm aantal processen uit, zoals het omzetten van overtollige glucose in glycogeen (een vorm van opgeslagen energie), het synthetiseren van eiwitten, en het afbreken van vetten en aminozuren. De hepatocyten spelen ook een rol bij de productie van essentiële eiwitten, zoals albumine, dat de bloeddruk regelt, en stollingsfactoren die helpen bij het bloedstollingsproces.
Levercirrose veroorzaakt vernietiging van deze hepatocyten. In het beginstadium kunnen de overgebleven hepatocyten nog extra werk op zich nemen, maar na verloop van tijd wordt het littekenweefsel te omvangrijk en raakt de lever uitgeput. Het verlies van albumineproductie leidt bijvoorbeeld tot oedeem, oftewel vochtophoping in het lichaam, en het tekort aan stollingsfactoren verhoogt het risico op bloedingen.
Afweer en ontgifting: de poortwachterfunctie
De lever speelt een vitale rol in ons immuunsysteem en werkt nauw samen met het lymfestelsel om gifstoffen en pathogenen te neutraliseren. Een speciaal type immuuncellen, genaamd Kupffercellen, leeft in de sinusoïden en helpt om bacteriën en afvalproducten te verwijderen. De lever filtert het bloed niet alleen, maar verwerkt ook schadelijke stoffen zoals ammoniak en zet ze om in onschadelijke stoffen die vervolgens door het lichaam kunnen worden uitgescheiden.
Cirrose ondermijnt dit afweermechanisme ernstig. Door de verstoring van de normale structuur kunnen Kupffercellen minder efficiënt werken, wat leidt tot een verhoogd risico op infecties. Bovendien kan de lever ammoniak niet meer effectief verwerken, wat toxische niveaus in het bloed kan veroorzaken. Dit leidt vaak tot hepatische encefalopathie, een aandoening waarbij giftige stoffen het zenuwstelsel beïnvloeden, wat zich uit in verwarring, slaperigheid, en in ernstige gevallen coma.
Stoffenopslag en metabolisme: energiereserves en vitaminehuishouding
De lever fungeert ook als een opslagplaats voor glycogeen (een vorm van opgeslagen glucose), evenals voor bepaalde vitamines en mineralen, waaronder vitamine A, D, B12, ijzer, en koper. Deze opgeslagen voedingsstoffen kunnen op afroep worden vrijgegeven, afhankelijk van de behoefte van het lichaam. Dit maakt de lever essentieel voor het in stand houden van een evenwichtige energievoorziening en voedingsstatus, zelfs wanneer we tijdelijk geen voeding innemen.
Bij levercirrose wordt deze opslagcapaciteit echter beperkt. Het orgaan kan glycogeen minder efficiënt opslaan en vrijmaken, wat bijdraagt aan de vermoeidheid die veel mensen met cirrose ervaren. Daarnaast kunnen tekorten aan vitaminen en mineralen optreden, vooral vitamine A en D, omdat de lever niet meer in staat is om deze voedingsstoffen op te slaan en af te geven.
De anatomische transformatie door levercirrose
Wanneer cirrose de lever begint aan te tasten, ondergaat het orgaan een transformatie die kenmerkend is voor de aandoening. Gezond leverweefsel wordt vervangen door bindweefsel en littekens, wat resulteert in een hobbelig, onregelmatig oppervlak en een toename van het totale volume van de lever. De gezonde lobjes worden gefragmenteerd en samengedrukt door de groei van het littekenweefsel, wat leidt tot een verstoring van alle bovengenoemde functies.
Op lange termijn raakt de lever steeds meer beschadigd en verliest het orgaan zijn veerkracht. Dit heeft niet alleen gevolgen voor de lever zelf, maar voor het hele lichaam. De anatomische veranderingen blokkeren de bloed- en galstroom en verminderen de capaciteit van de lever om zijn vitale taken uit te voeren, wat leidt tot een keten van symptomen die we bij levercirrose observeren: ascites, geelzucht, bloedingsneiging, en neurologische veranderingen.
Een veerkrachtig orgaan met beperkingen
Ofschoon de lever een ongelooflijk regeneratief vermogen heeft en lichte beschadigingen kan herstellen, heeft levercirrose een punt van onomkeerbaarheid. Als het littekenweefsel zich eenmaal gevormd heeft en de bloedstroom en galafvoer ernstig beperkt zijn, kan de lever niet meer volledig herstellen. Deze veranderingen dwingen ons tot preventie en vroegtijdige behandeling. De anatomische en fysiologische effecten van levercirrose laten zien hoe een complex en veerkrachtig orgaan als de lever kan worden overweldigd door de schadelijke invloeden van toxines, infecties en chronische aandoeningen – maar het blijft een prachtig ontworpen systeem dat, zolang het kan, voor ons blijft werken.
Oorzaken van levercirrose
Levercirrose ontstaat vaak door een langdurige beschadiging van de lever, waarbij het gezonde leverweefsel geleidelijk wordt vervangen door littekenweefsel. Dit proces is vaak een gevolg van aanhoudende ziekten of gewoonten die de lever overbelasten. Hierna worden de belangrijkste oorzaken van levercirrose gecategoriseerd en in detail beschreven.Leververvetting
Leververvetting: Leververvetting, ook wel bekend als niet-alcoholische leververvetting (NAFLD), is sterk geassocieerd met obesitas en diabetes. Bij leververvetting hopen vetcellen zich op in de lever, wat uiteindelijk tot een ontsteking kan leiden. Indien onbehandeld, kan deze ontsteking leiden tot fibrose (littekens) en uiteindelijk tot levercirrose.Chronische virale infecties
Chronische virale infecties van de lever: Chronische hepatitis B, C en D zijn belangrijke oorzaken van levercirrose wereldwijd. Deze infecties veroorzaken een aanhoudende ontsteking in de lever, wat het leverweefsel beschadigt en op termijn kan leiden tot littekenvorming. Hepatitis C is in veel westerse landen een van de meest voorkomende oorzaken van levercirrose.Verstopping van de galwegen
Verstopping van de galwegen: Wanneer de gal niet meer uit de lever kan worden afgevoerd vanwege verstopping van de galwegen, kan dit leiden tot ontstekingen in de lever. Deze aandoening, ook wel primaire biliaire cirrose (PBC) genoemd, kan zich uiteindelijk uitbreiden en de rest van het leverweefsel beschadigen.Hartfalen
Herhaalde aanvallen van hartfalen: Bij herhaald hartfalen kan het bloed niet effectief worden rondgepompt, waardoor het terugstroomt in de lever. Dit verhoogt de druk op het leverweefsel en kan leiden tot schade en uiteindelijk levercirrose.Erfelijke ziekten
Bepaalde genetische aandoeningen kunnen de leverfunctie negatief beïnvloeden en levercirrose veroorzaken. Deze erfelijke ziekten zijn onder andere:- Cystic fibrosis: Een genetische aandoening die zorgt voor de opbouw van taaie slijmen in verschillende organen, waaronder de lever.
- Glycogeenstapelingsziekten: Deze aandoeningen zorgen ervoor dat glycogeen (een vorm van opgeslagen glucose) zich ophoopt in de lever, wat op termijn schade kan veroorzaken.
- Alpha-1-antitrypsine-deficiëntie (AAD): Een aandoening waarbij een specifiek enzym ontbreekt dat de lever beschermt. Zonder dit enzym kan het leverweefsel littekens ontwikkelen.
- Hemochromatose: Een aandoening die leidt tot ijzerophoping in de lever, waardoor schade ontstaat.
- De ziekte van Wilson: Hierbij stapelt koper zich op in de lever, wat uiteindelijk leidt tot levercirrose.
Auto-immuunziekten
- Auto-immuun hepatitis: Dit is een aandoening waarbij het immuunsysteem de eigen levercellen aanvalt, wat leidt tot chronische ontsteking en uiteindelijk littekenvorming en cirrose.
- Primaire scleroserende cholangitis (PSC): Dit is een zeldzame aandoening waarbij de galwegen ontstoken en beschadigd raken door een auto-immuunreactie, wat kan leiden tot littekenvorming en levercirrose.
 Levercirrose en alcohol / Bron: Istock.com/karelnoppe
Levercirrose en alcohol / Bron: Istock.com/karelnoppeLevercirrose door alcoholgebruik
Fors alcoholgebruik is schadelijk voor de leverLangdurig en excessief alcoholgebruik is een van de meest bekende oorzaken van levercirrose. Alcohol wordt door de lever afgebroken, en bij langdurige, intensieve blootstelling kan dit leiden tot een constante overbelasting en beschadiging van het leverweefsel. Het is echter opmerkelijk dat niet iedereen die veel drinkt ook daadwerkelijk levercirrose ontwikkelt. Onder zware drinkers blijken vrouwen een hoger risico te lopen dan mannen op levercirrose. Daarnaast zijn mensen die naast alcoholgebruik hepatitis B of hepatitis C hebben, ook vatbaarder voor leverbeschadiging door alcohol.
Niet alle zware drinkers ontwikkelen levercirrose
Uit wetenschappelijk onderzoek blijkt dat slechts ongeveer 1 op de 10 zware drinkers uiteindelijk levercirrose ontwikkelt. De ontwikkeling van cirrose begint vaak pas na tien of meer jaren van zwaar drinken, maar waarom sommigen vatbaarder zijn voor leverbeschadiging door alcohol dan anderen, is niet volledig duidelijk. De vuistregel blijft echter: hoe zwaarder en regelmatiger iemand drinkt, des te groter het risico op het ontwikkelen van levercirrose. Eenmaal ontwikkeld, is de schade aan de lever door cirrose meestal permanent en kan deze niet worden teruggedraaid.
Overige oorzaken
Hoewel het minder vaak voorkomt, kunnen ook bepaalde geneesmiddelen, langdurige blootstelling aan schadelijke stoffen, en parasitaire infecties bijdragen aan het ontwikkelen van levercirrose.Risicofactoren voor levercirrose: de verborgen vijanden van je lever
Levercirrose, de littekenvorming en functieverlies van de lever, ontwikkelt zich vaak geleidelijk, maar de risicofactoren zijn vaak al jarenlang aanwezig voordat de ziekte zichtbaar wordt. Hier zijn de belangrijkste risicofactoren die bijdragen aan de ontwikkeling van levercirrose.Overmatig alcoholgebruik
- Waarom het schadelijk is: Chronisch overmatig drinken is een van de meest voorkomende oorzaken van levercirrose. Alcohol belast de lever zwaar, waardoor gezonde levercellen worden beschadigd en uiteindelijk vervangen door littekenweefsel.
- Risico: Dagelijks meer dan 2-3 alcoholische drankjes voor mannen en meer dan 1-2 drankjes voor vrouwen verhoogt significant het risico.
Chronische virale hepatitis
- Waarom het schadelijk is: Langdurige infectie met hepatitis B of C veroorzaakt voortdurende ontsteking in de lever, wat leidt tot littekenvorming.
- Risico: Wereldwijd is dit een van de belangrijkste oorzaken van levercirrose, vooral in regio’s waar deze infecties endemisch zijn.
Niet-alcoholische leververvetting (NAFLD)
- Waarom het schadelijk is: Leververvetting door overgewicht, diabetes of een ongezonde leefstijl kan leiden tot ontsteking (steatohepatitis) en uiteindelijk cirrose.
- Risico: Mensen met obesitas, insulineresistentie of een hoge triglyceridenwaarde lopen een groter risico.
Auto-immuunziekten
- Waarom het schadelijk is: Auto-immuunhepatitis of aandoeningen zoals primaire biliaire cholangitis (PBC) en primaire scleroserende cholangitis (PSC) leiden tot een aanval van het immuunsysteem op levercellen of galwegen, wat schade veroorzaakt.
- Risico: Hoewel zeldzaam, verhoogt een genetische aanleg of andere auto-immuunziekten de kans.
Medicijnen en toxische stoffen
- Waarom het schadelijk is: Langdurig gebruik van hepatotoxische medicijnen (zoals methotrexaat of amiodaron) of blootstelling aan giftige stoffen kan levercellen beschadigen.
- Risico: Mensen met een voorgeschiedenis van leverproblemen of overmatig medicijngebruik zijn extra kwetsbaar.
Erfelijke leveraandoeningen
- Waarom het schadelijk is: Zeldzame aandoeningen zoals de ziekte van Wilson (koperopstapeling) of hemochromatose (ijzerstapeling) veroorzaken directe schade aan de lever.
- Risico: Deze genetische aandoeningen komen vaak voor in families en worden soms pas laat ontdekt.
Slechte voeding en levensstijl
- Waarom het schadelijk is: Tekorten aan essentiële voedingsstoffen of een dieet met veel suiker, vetten en weinig vezels kunnen de lever belasten.
- Risico: Een combinatie van slechte voeding en een inactieve leefstijl kan bijdragen aan leververvetting en cirrose.
Risicogroepen voor levercirrose: wie loopt het meeste gevaar?
Niet iedereen met risicofactoren ontwikkelt levercirrose, maar sommige groepen lopen door hun omstandigheden of leefstijl een aanzienlijk verhoogd risico.Chronische alcoholgebruikers
- Wat maakt ze kwetsbaar: Mensen die regelmatig overmatig drinken, ontwikkelen vaak leververvetting, wat de eerste stap naar cirrose is.
- Bijzonderheden: Dit geldt zowel voor zware drinkers als voor mensen die dagelijks kleinere hoeveelheden alcohol consumeren.
Mensen met chronische hepatitis B of C
- Wat maakt ze kwetsbaar: Zonder behandeling kan een langdurige infectie de lever ernstig beschadigen.
- Bijzonderheden: Wereldwijd lopen meer dan 350 miljoen mensen risico, vooral in Azië en Afrika, waar deze infecties veel voorkome[n./LIST]
- Mensen met obesitas of diabetes
- [LIST]Wat maakt ze kwetsbaar: Obesitas en diabetes type 2 gaan vaak gepaard met niet-alcoholische leververvetting, een belangrijke oorzaak van cirrose.
- Bijzonderheden: Deze risicogroep groeit wereldwijd door de toename van obesitas.
Mensen met auto-immuunaandoeningen
- Wat maakt ze kwetsbaar: Deze patiënten hebben een immuunsysteem dat de lever of galwegen aanvalt, wat leidt tot chronische ontsteking en littekenvorming.
- Bijzonderheden: Vrouwen hebben een hoger risico op aandoeningen zoals primaire biliaire cholangitis.
Mensen met erfelijke leverziekten
- Wat maakt ze kwetsbaar: Mensen die langdurig hepatotoxische medicijnen gebruiken of drugs zoals anabole steroïden, belasten hun lever zwaar.
- Bijzonderheden: Dit geldt ook voor mensen die chronisch worden blootgesteld aan giftige stoffen in hun werk of omgeving.
Mensen met een slechte sociaaleconomische status
- Wat maakt ze kwetsbaar: Beperkte toegang tot gezondheidszorg, slechte voeding en een hoger alcoholgebruik maken deze groep extra gevoelig.
- Bijzonderheden: In ontwikkelingslanden is deze groep oververtegenwoordigd.
Symptomen van levercirrose
De symptomen van levercirrose variëren al naar gelang het stadium van de ziekte. In het beginstadium heeft de persoon vaak geen last van symptomen. Naarmate de ziekte verergert, kunnen de volgende symptomen optreden:- Een opgezette, vergrote lever en (vage) buikpijn-klachten.
- Verminderde eetlust.
- Gebrek aan energie (vermoeidheid).
 Gewichtsverlies of plotselinge gewichtstoename als symptoom van levercirrose / Bron: Istock.com/VladimirFLoyd
Gewichtsverlies of plotselinge gewichtstoename als symptoom van levercirrose / Bron: Istock.com/VladimirFLoyd - Gewichtsverlies of plotselinge gewichtstoename.
- Kneuzingen.
- Vergeling van de huid of het wit van de ogen (geelzucht).
- Jeukende huid.
- Vasthouden van vocht (oedeem) en zwelling in de enkels, benen en buik (vaak een vroeg teken van levercirrose).
- Een bruine of oranje tint aan de urine.
- Licht gekleurde ontlasting.
- Uitgezette aders aan de buik (collaterale bloedvaten).
- Testisatrofie (verschrompeling van de weefsels in de teelballen ofwel het slinken van de teelballen).
- Kleine 'spinvormige' bloedvaatjes op de huid (spider naevi).
- Slokdarmvarices (aders langs de slokdarm zijn gestuwd).
- Verwardheid, desoriëntatie, de persoonlijkheid verandert.
- Bloed in de ontlasting.
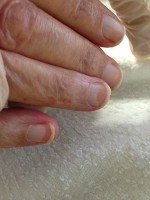 Terry's nagels / Bron: Hojasmuertas, Wikimedia Commons (CC BY-SA-3.0)
Terry's nagels / Bron: Hojasmuertas, Wikimedia Commons (CC BY-SA-3.0) - Misselijkheid en braken (overgeven).
- Koorts;
- Terry's nagels of Terry's nails: hierbij zijn alle nagels voor een groot deel wit verkleurd zijn met een rode, of roze, of bruine rand aan het eind van de nagel;
- Witte vlekjes op de nagel (leukonychia);
- Trommelstokvingers;
- Rode kleurverandering van de handpalm (erythema palmare).
Levercirrose stadia: 4 fasen van cirrose
Levercirrose is een progressieve aandoening waarbij de lever zich langzaam maar zeker naar een punt van onomkeerbare schade beweegt. Dit proces verloopt in verschillende stadia, elk met zijn eigen kenmerkende symptomen, complicaties en prognoses. De vier stadia van levercirrose beschrijven hoe een gezonde lever langzaam verandert in een orgaan vol littekens en functieverlies. Laten we deze stadia in detail verkennen en zien hoe de ziekte zich in de loop van de tijd ontwikkelt.Stadium 1: Gecompenseerde levercirrose – de stille fase
In het beginstadium van levercirrose, ook wel ‘gecompenseerde cirrose’ genoemd, kunnen de symptomen minimaal zijn of zelfs volledig afwezig. De lever voert nog steeds veel van haar essentiële taken uit, ondanks het begin van littekenvorming. Dit stadium kan maanden, zelfs jaren duren, zonder dat de patiënt zich ziek voelt. Uit schattingen blijkt dat zo’n 20% van de mensen met levercirrose zich in dit vroege stadium bevindt, waarin hun kwaliteit van leven nauwelijks is aangetast.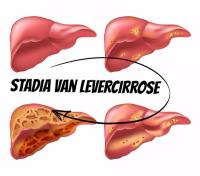 Stadia van levercirrose / Bron: Elen Bushe/Shutterstock.com
Stadia van levercirrose / Bron: Elen Bushe/Shutterstock.comStadium 2: Gecompenseerde cirrose met eerste symptomen – de overgangsfase
In het tweede stadium van levercirrose worden de eerste symptomen duidelijker zichtbaar. De lever kan niet langer volledig compenseren voor het verlies van gezond weefsel, en de eerste tekenen van complicaties beginnen zich voor te doen. Veelvoorkomende symptomen in dit stadium zijn vermoeidheid, gewichtsverlies, en lichte geelzucht (gele verkleuring van de huid en ogen). Dit komt doordat de lever minder goed in staat is om bilirubine af te breken, een afvalproduct van rode bloedcellen.Dit stadium, dat vaak wordt aangeduid als de overgangsfase, is een belangrijk moment voor medische interventie. Studies tonen aan dat mensen die in dit stadium gediagnosticeerd worden en hun leefstijl aanpassen – bijvoorbeeld door te stoppen met drinken en een gezond dieet te volgen – het verloop van de cirrose kunnen vertragen. In cijfers betekent dit dat mensen in stadium 2, die hun gewoontes verbeteren, een levensverwachting van 5 tot 10 jaar kunnen hebben, afhankelijk van de ernst en onderliggende oorzaken.
Stadium 3: Gedecompenseerde cirrose – de fase van complicaties
Stadium 3, de gedecompenseerde fase van levercirrose, markeert het punt waarop de lever haar functies aanzienlijk heeft verloren. De term ‘gedecompenseerd’ duidt aan dat de lever niet langer in staat is om het functieverlies op te vangen. Dit leidt tot ernstige complicaties zoals ascites (vochtophoping in de buik), varices (verwijdingen in bloedvaten van de slokdarm), en hepatische encefalopathie (een toestand van verwardheid en bewustzijnsverlies door ophoping van toxines).Een veelvoorkomend voorbeeld van iemand in stadium 3 is een persoon met een lange geschiedenis van alcoholgebruik die zich meldt met ernstige buikzwelling door ascites. Uit medische rapporten blijkt dat mensen in dit stadium vaak meerdere ziekenhuisopnames nodig hebben vanwege complicaties. Onderzoeken tonen aan dat de levensverwachting in stadium 3 meestal minder dan 2 jaar bedraagt zonder een levertransplantatie. Dit stadium is daarom cruciaal in de afweging voor een eventuele transplantatie, gezien de kans op overleving afneemt naarmate de complicaties verergeren.
Stadium 4: Gevorderde gedecompenseerde cirrose – eindstadium leverziekte
Het vierde stadium is de meest gevorderde en ernstige fase van levercirrose, vaak aangeduid als eindstadium leverziekte (ESLD). In dit stadium is de lever bijna volledig verwoest door littekenweefsel en zijn de meeste functies verloren gegaan. Symptomen en complicaties zoals hevige ascites, ernstige encefalopathie, en bloedingen uit varices zijn nu bijna continu aanwezig. De levensverwachting zonder een levertransplantatie is in dit stadium minder dan een jaar.Voor mensen in stadium 4 is het dagelijks leven sterk beïnvloed: er kan sprake zijn van aanhoudende verwarring, ernstige vermoeidheid, en beperkingen in mobiliteit door de opgezwollen buik. Een voorbeeld is een persoon die zich regelmatig moet laten behandelen voor ascites en nauwelijks nog in staat is zelfstandig te functioneren. Studies geven aan dat de 1-jaarsoverleving in stadium 4 zonder transplantatie rond de 30% ligt. Levertransplantatie blijft de enige mogelijke levensreddende ingreep voor mensen in dit stadium, hoewel niet iedereen daarvoor in aanmerking komt.
De onomkeerbare transformatie van de lever
Van een gezond, glad oppervlak naar een hobbelig, littekenrijk orgaan: levercirrose is een ziekte die de structuur van de lever onherkenbaar verandert. De overgang van het ene stadium naar het andere kan variëren, afhankelijk van factoren zoals de oorzaak van de cirrose, de algemene gezondheid van de patiënt, en de tijdige aanpassing van de leefstijl. Elk stadium heeft zijn eigen uitdagingen en prognose, en hoewel de ziekte onomkeerbaar is, kan een vroegtijdige diagnose het proces vertragen en de levenskwaliteit aanzienlijk verbeteren. Levercirrose is meer dan alleen een medische diagnose; het is een ziekte die het lichaam, en de levensstijl van iemand, grondig beïnvloedt. CT-scan bij levercirrose / Bron: IStock.com/Pavel Losevsky
CT-scan bij levercirrose / Bron: IStock.com/Pavel LosevskyOnderzoek en diagnose
Bij de diagnose van levercirrose zijn verschillende onderzoeken nodig om de mate van beschadiging vast te stellen, mogelijke oorzaken te identificeren en andere leveraandoeningen uit te sluiten. Dit diagnostische proces omvat doorgaans lichamelijk onderzoek, beeldvormende technieken en, in sommige gevallen, een leverbiopsie. Elk onderzoek speelt een specifieke rol en levert waardevolle informatie die samen een duidelijk beeld geven van de leverconditie en het stadium van de cirrose.Lichamelijk onderzoek
Het diagnostisch traject begint vaak met een lichamelijk onderzoek. Op basis van symptomen zoals vermoeidheid, geelzucht of buikzwelling en de resultaten van het lichamelijk onderzoek en de anamnese, kan de arts een voorlopige diagnose stellen. Bij de anamnese neemt de arts risicofactoren in overweging, zoals langdurig alcoholgebruik, hepatitisinfecties of genetische aandoeningen.Tijdens het lichamelijk onderzoek kan de arts een kleine, stevige lever voelen die afwijkend aanvoelt. Bij vergevorderde cirrose zijn er vaak ook kleine, harde knobbeltjes op het oppervlak van de lever waarneembaar, wat typisch is voor de littekenvorming die optreedt bij deze aandoening. Soms kan de arts ook andere tekenen van cirrose opmerken, zoals een gezwollen buik door ascites, een vergrote milt, of spataderen op de buik, die wijzen op portale hypertensie. De resultaten van leverfunctietests kunnen vaak nog normaal zijn in het vroege stadium van cirrose. Dit komt doordat de lever een grote reservecapaciteit heeft; zelfs wanneer delen van de lever beschadigd raken, kunnen andere gezonde delen tijdelijk nog goed blijven functioneren.
Beeldvormende onderzoeken
Beeldvormende onderzoeken zijn een essentieel onderdeel van de diagnose van levercirrose. Echografie en computertomografie (CT-scan) zijn de meest gebruikte technieken en kunnen de vorm, grootte en textuur van de lever gedetailleerd weergeven. Echografie kan bijvoorbeeld een geslonken lever of een hobbelig oppervlak detecteren, wat een sterk visueel teken is van cirrose. Bij een CT-scan kunnen verdere details worden blootgelegd, zoals een verstoorde interne structuur van de lever of vergrote bloedvaten, wat kan wijzen op verhoogde druk in de leverader, een veel voorkomend gevolg van cirrose.Naast echografie en CT-scan kan een leverscintigrafie worden uitgevoerd, een onderzoek waarbij gebruik wordt gemaakt van een kleine hoeveelheid radioactieve stof om het functioneren van de lever nauwkeurig te beoordelen. Bij dit nucleaire onderzoek wordt zichtbaar gemaakt welke delen van de lever nog goed functioneren en welke delen minder actief zijn. Leverscintigrafie kan bijzonder nuttig zijn bij het vaststellen van afwijkingen in specifieke delen van de lever en helpt om de ernst van de cirrose in te schatten.
Leverbiopsie
Om de diagnose levercirrose definitief te bevestigen, kan een leverbiopsie noodzakelijk zijn. Bij dit onderzoek neemt de arts een klein stukje weefsel uit de lever voor microscopisch onderzoek. De weefselanalyse biedt directe informatie over de aard en mate van littekenvorming, ontsteking en levercelbeschadiging. Een leverbiopsie wordt meestal uitgevoerd onder plaatselijke verdoving, waarbij een dunne naald door de huid wordt ingebracht om het weefselmonster af te nemen.Bij het microscopisch onderzoek kan de patholoog typische kenmerken van cirrose vaststellen, zoals fibrose en de aanwezigheid van regenererende leverknobbeltjes. Deze gedetailleerde informatie kan niet alleen bevestigen of er sprake is van levercirrose, maar ook inzicht geven in de mate van beschadiging en het stadium van de ziekte.
 Bloedonderzoek / Bron: WathanyuSowong/Shutterstock.com
Bloedonderzoek / Bron: WathanyuSowong/Shutterstock.comBloedonderzoeken
Bloedonderzoeken zijn cruciaal bij de diagnose en monitoring van levercirrose. Ze kunnen afwijkingen aan het licht brengen in leverenzymen, eiwitniveaus, en bloedstollingsfactoren. Typische bloedtesten zijn:- Liver Function Tests (LFTs): Deze meten de niveaus van leverenzymen zoals ALT en AST, die verhoogd kunnen zijn bij leverbeschadiging. Alkalische fosfatase en bilirubine worden vaak ook gemeten om galafvoerproblemen of geelzucht te evalueren.
- Albumine en totaal eiwit: Lage albumineniveaus duiden vaak op een verminderde leverfunctie, wat kan optreden bij gevorderde cirrose.
- Internationale genormaliseerde ratio (INR): Deze test beoordeelt de bloedstolling en helpt te bepalen hoe goed de lever nog stollingsfactoren aanmaakt. Een verlengde INR kan wijzen op leverfalen.
- Creatinine: Dit wordt gemeten om de nierfunctie te controleren, aangezien verminderde nierfunctie een complicatie kan zijn bij levercirrose.
Bloedonderzoek kan ook worden gebruikt om de MELD-score (Model for End-Stage Liver Disease) te berekenen, een score die wordt gebruikt om de ernst van leverziekten te bepalen en de noodzaak van een levertransplantatie in te schatten. Een hoge MELD-score gaat vaak gepaard met een slechtere prognose.
Elastografie (FibroScan)
Elastografie, ook wel FibroScan genoemd, is een niet-invasieve test die de mate van littekenvorming (fibrose) in de lever meet. Deze techniek maakt gebruik van geluidsgolven om de stijfheid van het leverweefsel te beoordelen. Hoe stijver de lever, hoe meer littekenweefsel aanwezig is, wat een indicatie geeft van de ernst van de cirrose. FibroScan is een snelle, pijnloze manier om fibrose te meten en wordt vaak gebruikt als alternatief voor een leverbiopsie, vooral bij patiënten voor wie een biopsie riskant is.Endoscopie
Bij gevorderde levercirrose kunnen de bloedvaten in de slokdarm en maag uitzetten door portale hypertensie. Een endoscopie kan worden uitgevoerd om te controleren op slokdarm- en maagvarices, abnormale bloedvaten die kunnen scheuren en levensbedreigende bloedingen kunnen veroorzaken. Bij dit onderzoek wordt een flexibele buis met een camera (endoscoop) via de mond in de slokdarm en maag gebracht om de bloedvaten te inspecteren. Het opsporen van varices is essentieel bij levercirrose, omdat vroegtijdige behandeling het risico op bloeding kan verminderen.MRI of MRCP (Magnetic Resonance Cholangiopancreatography)
Magnetic Resonance Imaging (MRI) biedt gedetailleerde beelden van de leverstructuur en kan helpen bij het beoordelen van de ernst van cirrose. Een specifieke variant, MRCP, wordt gebruikt om de galwegen te bekijken en eventuele blokkades of galwegafwijkingen op te sporen. MRCP is vooral nuttig als er een vermoeden is van primaire biliaire cirrose of scleroserende cholangitis, ziekten die de galwegen aantasten en kunnen bijdragen aan levercirrose.Ammoniakmeting
Bij gevorderde levercirrose kan de lever moeite hebben om ammoniak uit het bloed te verwijderen, wat kan leiden tot hepatische encefalopathie, een aandoening waarbij toxines zich ophopen in de hersenen. Een ammoniakmeting kan helpen om verhoogde ammoniakwaarden in het bloed op te sporen en de mate van hersenfunctiestoornissen te bepalen. Dit is vooral nuttig bij patiënten met symptomen zoals verwardheid, slaapstoornissen of trillen.Bepaling van Hepatitis- en Autoantilichamen
Als levercirrose wordt vermoed, kan een arts ook bloedonderzoek uitvoeren naar hepatitis B- en C-antigenen en antilichamen, omdat chronische hepatitis een belangrijke oorzaak is van levercirrose. Daarnaast kunnen auto-immuunantilichamen zoals antinucleaire antilichamen (ANA) en antimitochondriale antilichamen (AMA) worden gemeten om auto-immuunhepatitis of primaire biliaire cirrose uit te sluiten.Differentiaal diagnose
Differentiaal diagnostisch komen onder meer de volgende aandoeningen en ziekten in aanmerking:- constrictieve pericarditis, een weinig voorkomende aandoening die kan voorkomen als het hartzakje of pericard langere tijd geïnfecteerd is;
- nodulaire regeneratieve hyperplasie (NRH) van de lever, een ernstige en potentieel dodelijke aandoening;
- obstructie onderste holle ader (vena cava inferior) of leverader (vena hepatica) door tumorgroei;
- sarcoïdose, een auto-immuunziekte waarbij spontaan ontstekingen ontstaan in verschillende organen en weefsels van het lichaam;
- schistosomiasis, ook bekend als bilharzia, een ziekte die wordt veroorzaakt door parasitaire wormen in zoet water;
- syndroom van Budd-Chiari, een zeldzame aandoening die ontstaat doordat bloedstolsels de grote afvoerende leveraders geheel of gedeeltelijk afsluiten;
- trombose van de poortader (vena portae trombose); en
- vitamine A vergiftiging, arseen-vergiftiging, en vinylchloride toxiciteit.
Bloedwaarden bij levercirrose: een uitgebreide gids
Levercirrose is een ernstige aandoening waarbij het leverweefsel geleidelijk verandert in littekenweefsel (fibrose), wat de functie van de lever sterk beperkt. Deze progressieve aandoening beïnvloedt niet alleen de lever zelf maar ook tal van andere lichaamsprocessen, en kan worden opgespoord via afwijkingen in verschillende bloedwaarden. Het vaststellen van deze afwijkingen is essentieel voor zowel de diagnose als het monitoren van het verloop van levercirrose. Laten we dieper ingaan op de belangrijkste bloedwaarden die veranderingen laten zien bij levercirrose en wat deze waarden betekenen voor het lichaam.Leverenzymen: ALT, AST en ALP
Alanine-aminotransferase (ALT) en aspartaat-aminotransferase (AST)- Normale waarden: ALT: 7-56 U/L, AST: 10-40 U/L
- Bij levercirrose: ALT en AST zijn enzymen die vrijkomen bij levercelbeschadiging. Bij vroege stadia van leverbeschadiging, zoals bij ontsteking of leververvetting, zullen deze enzymen vaak verhoogd zijn. Echter, naarmate levercirrose verergert, kunnen de waarden paradoxaal genoeg dalen doordat het leverweefsel sterk beschadigd is en minder enzymen vrijgeeft. Een verhoging van AST boven ALT is meestal een teken van levercirrose, vooral bij alcoholgerelateerde leveraandoeningen.
Alkalische fosfatase (ALP)
- Normale waarden: 44-147 U/L
- Bij levercirrose: ALP is vaak verhoogd bij levercirrose, vooral als er sprake is van galstuwing of cholestase (verminderde galstroom). Omdat ALP ook in botten aanwezig is, moet het vaak samen met andere leverwaarden worden bekeken om levercirrose te bevestigen.
 Afname van bloed voor onderzoek bij levercirrose / Bron: Istock.com/Jovanmandic
Afname van bloed voor onderzoek bij levercirrose / Bron: Istock.com/JovanmandicBilirubine
- Normale waarden: Totaal bilirubine: 0.1-1.2 mg/dL
- Bij levercirrose: Bilirubine is een afbraakproduct van hemoglobine en wordt normaal gesproken door de lever verwerkt en uitgescheiden via gal. Bij levercirrose is de verwerking en uitscheiding van bilirubine vaak verstoord, wat leidt tot verhoogde bilirubinewaarden in het bloed. Dit kan leiden tot geelzucht (gele verkleuring van huid en ogen) en donkere urine, symptomen die kenmerkend zijn voor leveraandoeningen.
Albumine en totaal eiwit
Albumine- Normale waarden: 3.5-5.0 g/dL
- Bij levercirrose: Albumine wordt door de lever geproduceerd en is belangrijk voor het behoud van de osmotische druk in het bloed. Bij levercirrose neemt de albumineproductie af, wat leidt tot een lage albuminewaarde. Dit kan symptomen zoals oedeem en ascites (vochtophoping in de buik) veroorzaken, omdat het lichaam vocht moeilijker kan vasthouden.
Totaal eiwit
- Normale waarden: 6.0-8.3 g/dL
- Bij levercirrose: Een verlaging van het totale eiwitgehalte in het bloed is vaak te zien bij levercirrose, omdat de lever minder eiwitten kan produceren. Net als bij albumine, kan dit leiden tot vochtophoping en problemen met bloedstolling.
Prothrombinetijd (PT) en INR
- Normale waarden: PT: 11-13.5 seconden, INR: 0.8-1.2
- Bij levercirrose: De lever is verantwoordelijk voor het produceren van stollingsfactoren. Bij levercirrose kan deze productie verstoord zijn, wat leidt tot een verlengde prothrombinetijd en een verhoogde INR (International Normalized Ratio). Dit betekent dat het bloed langer nodig heeft om te stollen, wat het risico op bloedingen verhoogt. Een verhoogde PT/INR is vaak een indicator van gevorderde leverziekte en wordt gebruikt om de ernst van levercirrose te bepalen.
Trombocyten (bloedplaatjes)
- Normale waarden: 150.000-450.000 per microliter
- Bij levercirrose: Trombocytopenie, of een laag aantal bloedplaatjes, komt vaak voor bij levercirrose. Dit komt deels door de verhoogde druk in de poortader (portale hypertensie), die ervoor zorgt dat de milt vergroot raakt en meer bloedplaatjes opslaat en afbreekt. Een laag aantal bloedplaatjes verhoogt het risico op bloedingen en is een van de eerste tekenen van levercirrose.
Elektrolyten (Natrium, Kalium) en nierfunctie
Natrium (Na)- Normale waarden: 135-145 mmol/L
- Bij levercirrose: Hyponatriëmie, of een lage natriumwaarde, kan optreden bij levercirrose door vochtophoping en het vasthouden van water in het lichaam. Dit komt vaak voor bij ernstige cirrose en kan leiden tot verwarring, vermoeidheid en spierzwakte.
Nierfunctie
- Bij levercirrose, vooral bij gevorderde stadia, kan ook de nierfunctie afnemen, wat zich kan uiten in verhoogde creatinine- en ureumwaarden. Lever- en nierfalen kunnen samengaan in een aandoening die bekend staat als hepatorenaal syndroom, een ernstige complicatie van gevorderde levercirrose.
Ammoniak (NH3)
- Normale waarden: 15-45 µmol/L
- Bij levercirrose: De lever is betrokken bij het omzetten van ammoniak in ureum. Bij levercirrose kan ammoniak zich ophopen in het bloed, wat kan leiden tot hepatische encefalopathie – een ernstige aandoening waarbij mentale verwarring, lethargie en zelfs coma kunnen optreden. Een verhoogde ammoniakwaarde is een waarschuwingssignaal en vereist directe aandacht.
Alfafetoproteïne (AFP)
- Normale waarden: minder dan 10 ng/mL
- Bij levercirrose: Hoewel AFP voornamelijk wordt gebruikt als marker voor leverkanker, kan een verhoogde AFP-waarde ook worden gezien bij gevorderde leverziekten. Chronische leverziekte verhoogt het risico op levercelcarcinoom (HCC), en verhoogde AFP-waarden kunnen een indicatie zijn voor nader onderzoek.
Diagnostische en prognostische waarde van bloedwaarden bij levercirrose
Verschillende bloedwaarden worden vaak gecombineerd in schalen zoals de Child-Pugh score en de MELD-score (Model for End-Stage Liver Disease), die beide worden gebruikt om de ernst van levercirrose en de prognose te bepalen. De Child-Pugh score gebruikt albumine, bilirubine, INR, aanwezigheid van ascites en hepatische encefalopathie, terwijl de MELD-score voornamelijk rekening houdt met bilirubine, INR en creatinine.- Child-Pugh score: Hiermee wordt de leverfunctie ingedeeld in klasse A (mild), B (matig) of C (ernstig), wat helpt om de prognose en eventuele behandelingsopties te beoordelen.
- MELD-score: Deze score helpt vooral bij de inschatting van de noodzaak voor levertransplantatie. Hoe hoger de score, hoe slechter de leverfunctie en hoe groter de kans op overlijden zonder transplantatie.
Behandeling van levercirrose
Levercirrose is een aandoening die, eenmaal aanwezig, vaak niet volledig geneest. Toch bieden medische behandelingen de mogelijkheid om het ziekteproces te vertragen, verdere schade te voorkomen en de kwaliteit van leven aanzienlijk te verbeteren. De behandeling van levercirrose is altijd afgestemd op de specifieke oorzaak en op de gezondheidstoestand van de patiënt. Het uiteindelijke doel? Complicaties verminderen, de ziekteprogressie een halt toeroepen en het leven voor de patiënt draaglijker en aangenamer maken.Volledige abstinentie bij alcoholgerelateerde levercirrose
Voor patiënten bij wie levercirrose is ontstaan door langdurig alcoholgebruik, is volledige abstinentie van alcohol een essentieel onderdeel van de behandeling. Dit is niet alleen een belangrijke stap, maar eigenlijk de enige manier om verdere achteruitgang van de lever te voorkomen. Alcoholgebruik is namelijk een directe trigger voor leverontsteking en littekenvorming; stoppen met drinken vermindert de ontsteking en geeft de lever een kans om, voor zover mogelijk, te herstellen.Ofschoon abstinentie geen littekens in de lever kan laten verdwijnen, kan het de levensverwachting aanzienlijk verbeteren. Studies tonen aan dat mensen die erin slagen om volledig van alcohol af te blijven, een aanzienlijk lagere kans hebben op complicaties zoals ascites en slokdarmvarices. Artsen ondersteunen deze patiënten vaak met counseling, medicatie om de drang naar alcohol te verminderen, en aansluiting bij ondersteuningsgroepen zoals de Anonieme Alcoholisten. Het succes van deze behandeling ligt voor een groot deel bij de motivatie van de patiënt, maar ook bij de steun van vrienden, familie en medische professionals.
Medicamenteuze behandeling voor hepatitis-geïnduceerde levercirrose
Bij levercirrose veroorzaakt door chronische hepatitis B of C-infecties kan medicatie een grote rol spelen in de behandeling. In het geval van hepatitis C wordt vaak antivirale therapie toegepast, die gericht is op het uitroeien van het virus. Direct werkende antivirale middelen (DAA’s) hebben hoge succespercentages en kunnen de virusbelasting sterk verminderen, waardoor verdere schade aan de lever wordt beperkt. Voor hepatitis B zijn er antivirale middelen beschikbaar die de virusreplicatie onderdrukken en zo de lever beschermen. Deze medicijnen worden vaak levenslang voorgeschreven om de levergezondheid stabiel te houden.In sommige gevallen schrijft de arts steroïden of immunosuppressieve middelen voor, vooral wanneer auto-immuunhepatitis een rol speelt. Deze middelen verlagen de immuunrespons van het lichaam en helpen zo om de ontsteking in de lever onder controle te houden. Hoewel deze medicijnen krachtig zijn, vereisen ze nauwgezette monitoring door de arts vanwege hun bijwerkingen, zoals een verhoogd risico op infecties. Een goede respons op medicatie kan de progressie van levercirrose aanzienlijk vertragen en zo de kans op complicaties verkleinen.
Levertransplantatie: de laatste redmiddel
In ernstige gevallen van levercirrose, wanneer de leverfunctie sterk is verminderd en andere behandelingen niet langer effectief zijn, kan een levertransplantatie worden overwogen. Dit is een ingrijpende maar vaak levensreddende behandeling, waarbij de zieke lever wordt vervangen door een gezonde lever van een donor. Levertransplantaties zijn echter alleen mogelijk bij patiënten die voldoen aan strikte medische criteria en bereid zijn zich aan de levenslange zorg en medicatie na de transplantatie te houden.Levertransplantatie biedt patiënten met vergevorderde levercirrose een tweede kans. Onderzoek toont aan dat de overlevingskans na een transplantatie ongeveer 75% is na vijf jaar, hoewel de exacte uitkomst afhankelijk is van de algemene gezondheidstoestand en eventuele complicaties na de operatie. Na een transplantatie moet de patiënt levenslang immuunsuppressiva gebruiken om afstoting van de nieuwe lever te voorkomen. Deze medicijnen verzwakken het immuunsysteem, dus regelmatige controles en zorgvuldige monitoring zijn essentieel om het risico op infecties en andere bijwerkingen te minimaliseren.
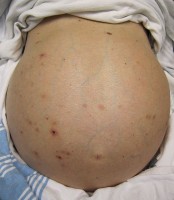 Vochtophoping in de buik (ascites) / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)
Vochtophoping in de buik (ascites) / Bron: James Heilman, MD, Wikimedia Commons (CC BY-SA-3.0)Complicaties verminderen en levenskwaliteit verbeteren
Naast de behandeling van de onderliggende oorzaak richt de medische zorg zich bij levercirrose ook op het verminderen van complicaties en het verbeteren van de levenskwaliteit van de patiënt. Veelvoorkomende complicaties zoals ascites (vochtophoping in de buik), slokdarmvarices (bloedvatverwijdingen in de slokdarm), en hepatische encefalopathie (verminderd bewustzijn door toxines in het bloed) worden gericht behandeld.Bij ascites kan bijvoorbeeld diuretische medicatie worden voorgeschreven om overtollig vocht af te voeren, en soms is een paracentese (vocht aftappen) nodig om de druk in de buik te verlichten. Bij slokdarmvarices kunnen endoscopische behandelingen helpen om het risico op bloeding te verminderen, zoals bandligatie waarbij elastiekjes worden aangebracht om de varices af te sluiten. Bij hepatische encefalopathie kunnen laxeermiddelen zoals lactulose worden voorgeschreven om de hoeveelheid ammoniak in de bloedbaan te verminderen en zo de symptomen van verwardheid en slaperigheid te verlichten.
Elke behandeling voor levercirrose wordt zorgvuldig gekozen op basis van de specifieke situatie van de patiënt, met als doel om de ziekteprogressie te vertragen, complicaties te verlichten, en de patiënt in staat te stellen een zo goed mogelijk leven te leiden. Levercirrose is weliswaar een complexe en vaak progressieve aandoening, maar de medische vooruitgang biedt steeds meer mogelijkheden om de levensverwachting en levenskwaliteit aanzienlijk te verbeteren.
 Diëtiste inschakelen bij levercirrose / Bron: Istock.com/AdamGregor
Diëtiste inschakelen bij levercirrose / Bron: Istock.com/AdamGregorLevercirrose en voeding
Voorts is het verstandig aandacht te besteden aan het verbeteren of handhaven van de voedingstoestand en goede voeding. Patiënten met levercirrose kunnen ondervoed raken doordat ze te weinig eten als gevolg van gebrek aan eetlust, misselijkheid of een vol gevoel, door onvoldoende variatie in voedingsstoffen of door diarree (waarbij de darmen minder voedingsstoffen opnemen). Het kan ook zijn dat de lever minder voedingsstoffen krijgt aangevoerd en/of dat de lever voedingsstoffen niet goed kan omzetten en opslaan. Teneinde ondervoeding tegen te gaan, kun je extra koolhydraten en eiwitten gebruiken. Verder zijn voldoende vet, vitaminen en mineralen (eventueel aangevuld via supplementen) onmisbaar in je dagelijkse voeding. Als ondersteuning van je dieet kan begeleiding van een diëtiste raadzaam zijn.Praktische tips en zelfzorg bij levercirrose
Je lever is je eigen detox-held, dag en nacht in de weer om je lichaam draaiende te houden. Maar wat als die superkracht hapert door cirrose? Dan komt het aan op slimme keuzes en wat extra liefde voor je lijf. Gelukkig zijn er eenvoudige stappen die je kunt zetten om je lever te helpen, zonder dat je je hele leven hoeft om te gooien. Het draait om kleine, praktische aanpassingen die écht verschil maken.Weet je wat het mooie is? Veel van deze maatregelen zijn niet alleen goed voor je lever, maar laten je je ook beter voelen in het algemeen. Denk aan meer energie, een heldere geest en minder ongemakken zoals opgeblazen gevoel of vermoeidheid. Het is alsof je je lichaam een VIP-behandeling geeft, maar dan gewoon thuis in je eigen keuken of slaapkamer. Geen dure gadgets nodig – alleen een beetje aandacht en consistentie.
Neem bijvoorbeeld voeding. Wat je eet, bepaalt hoe goed je lever zijn werk kan doen. Door slimme keuzes te maken, zoals het toevoegen van zinkrijke producten of vezels, kun je je lever een flinke oppepper geven. En het beste nieuws? Dit hoeft helemaal niet saai te zijn. Wie had gedacht dat een handje amandelen of een scheutje citroen in je water zoveel voor je gezondheid kan betekenen?
Maar voeding is niet alles. Ook hoe je leeft, wat je draagt en zelfs hoe je slaapt, speelt een rol. Comfortabele kleding en een goede slaaphouding lijken misschien kleine details, maar ze maken het verschil als je lichaam al extra hard moet werken. Het zijn de eenvoudige dingen die vaak over het hoofd worden gezien, maar juist die kleine veranderingen zorgen voor een grote impact.
Dus, waar wacht je nog op? Of je nu net begint met deze aanpassingen of al een tijdje onderweg bent: elke stap telt. Gun jezelf de tijd om te experimenteren, ontdek wat voor jou werkt, en wees trots op elke vooruitgang. Je lever doet z’n best voor jou – nu is het tijd om iets terug te doen. 💚
Volg een zoutarm dieet
Zout, die stille boosdoener. Het lijkt onschuldig, maar voor je lever is het alsof je er een baksteen bovenop legt. Neem het verhaal van Marco. Hij hield van z’n zoute popcorn en zoute chips tijdens Netflix-avonden. Tot zijn arts hem uitlegde dat teveel zout vocht vasthoudt in je lichaam, wat bij levercirrose kan leiden tot dikke enkels en een opgeblazen buik. Marco stapte over op een zoutarm dieet en ontdekte dat kruiden zoals kardemom en gember niet alleen gezond zijn, maar ook een smaakexplosie geven. Zijn favoriet? Zelfgemaakte hummus met een vleugje kaneel.Zoutarm eten betekent niet smaakloos eten. Denk aan knoflook, verse kruiden of een snufje zwarte peper. Dat geeft je eten een kick zonder je lever te belasten.
Gebruik kruiden en specerijen in plaats van zout
Wie zegt dat je zonder zout niet lekker kunt koken? Claudia, een amateurkok, zweert tegenwoordig bij kurkuma en groene thee in haar gerechten. Niet alleen omdat het lekker is, maar ook omdat het ontstekingsremmende eigenschappen heeft. Haar geheim? Een snufje olijven of een scheutje citroensap (citroen) voor die extra kick.Je lever is je grootste detoxfabriek. Geef ‘m wat liefde met natuurlijke smaakmakers die helpen om je spijsvertering te ondersteunen en je bloeddruk laag te houden. Wist je trouwens dat amandelen en hennepzaad ook geweldige smaakmakers zijn in salades en yoghurt?
Eet kleine, frequente maaltijden
Rianne dacht dat drie maaltijden per dag ideaal was. Maar haar lever zei iets anders. Met levercirrose kan het handig zijn om over te schakelen op kleinere porties, verspreid over de dag. Waarom? Je lever werkt dan in kleine stappen, zonder overbelasting.Een voorbeeld: begin je dag met een schaaltje havermout en zonnebloempitten, neem een lichte lunch met linzen en sla, en eindig met een diner dat je niet omver blaast van de portie. Je voorkomt energiepieken én je spijsvertering is blij.
Rianne ontdekte ook dat snacks zoals een handje walnoten tussen de maaltijden door wonderen doen. Voeding kan functioneel én lekker zijn.
 Ban alcohol uit je leven / Bron: Marian Weyo/Shutterstock.com
Ban alcohol uit je leven / Bron: Marian Weyo/Shutterstock.comVermijd alcohol volledig
Dit is misschien wel de lastigste voor sommigen, maar ook de meest belangrijke. Alcohol is als een aanval op een toch al kwetsbare lever. Neem Nick. Hij hield van zijn vrijdagavondbiertjes, maar toen hij met levercirrose werd gediagnosticeerd, ging hij cold turkey. Wat hielp? Hij verving zijn drankjes door mocktails met psyllium en een scheut appelazijn.Het resultaat? Hij voelde zich energieker en zijn leverwaarden verbeterden aanzienlijk. Bovendien ontdekte hij dat sociale avonden net zo leuk kunnen zijn met een alcoholvrij drankje in de hand. Bonus: zijn slaap verbeterde ook nog eens gigantisch.
Drink voldoende water, maar niet te veel
Water is leven, zeggen ze, en dat geldt zeker voor je lever. Maar let op: teveel water kan net zo schadelijk zijn als te weinig, vooral als je lever minder goed werkt. Neem Lisa, bijvoorbeeld. Ze dacht dat veel water drinken haar lever zou 'spoelen', maar haar arts waarschuwde dat dit bij levercirrose juist voor een gevaarlijke vochtophoping kan zorgen. De truc? Drink kleine slokjes gedurende de dag en houd het bij ongeveer 1,5 liter, tenzij je arts anders adviseert.Een slimme tip: voeg een schijfje citroen toe aan je water voor wat extra smaak en een vleugje vitamine C. Het geeft je drankje niet alleen een twist, maar kan ook je immuunsysteem een boost geven. En ja, vermijd die suikerbommen zoals frisdrank – je lever heeft al genoeg te verwerken.
Kies voor eiwitrijke voeding
Je lever is een keiharde werker, en eiwitten zijn de bouwstenen die het draaiende houden. Maar wist je dat plantaardige eiwitten, zoals quinoa, linzen en peulvruchten, vaak beter zijn voor mensen met levercirrose? Anna, een foodie met een zwakke lever, ontdekte dat een simpele bonensalade haar energieniveau omhoog bracht zonder haar lever te belasten.Eiwit is essentieel voor het herstel van je lichaam. Denk aan snacks zoals een handje amandelen of een plakje volkorenbrood met een spread van kikkererwten. Een leuke bonus: veel van deze eiwitrijke producten zitten ook boordevol vezels, wat je spijsvertering soepel houdt.
Gebruik geen NSAID’s (zoals ibuprofen)
Pijnstillers lijken misschien onschuldig, maar voor je lever zijn ze vaak een ware aanslag. Zeker NSAID's, zoals ibuprofen, kun je beter vermijden. Kim, die regelmatig last had van hoofdpijn, schakelde over op paracetamol en ontdekte dat dit een wereld van verschil maakte. Waarom? Paracetamol wordt minder belastend voor je lever verwerkt dan NSAID's.Wil je nog een stap verder gaan? Probeer natuurlijke ontstekingsremmers zoals kurkuma. Een theelepel kurkuma in je smoothie of soep kan al een ontstekingsremmend effect hebben, en het geeft je eten ook nog eens een mooie gouden kleur.
Zorg voor een goede nachtrust
Je lever doet z’n grootste schoonmaakwerk terwijl jij slaapt. Een goede nachtrust is dus onmisbaar. Maar hoe zorg je voor die rust, vooral als je lever je soms 's nachts wakker houdt met ongemakken? Pieter, een drukke zakenman, ontdekte de kracht van rituelen. Hij nam elke avond een kopje groene thee en legde zijn telefoon weg een uur voor bedtijd.Daarnaast kan je dieet ook een rol spelen. Zorg dat je overdag genoeg vitamine D binnenkrijgt, bijvoorbeeld door een wandeling in de zon. Een gebrek aan deze vitamine kan je slaapcyclus verstoren. En ja, een warme douche of een druppeltje lavendel-olie op je kussen kan wonderen doen voor een ontspannen nacht.
Draag losse, comfortabele kleding
Je denkt misschien niet meteen aan je garderobe als je je levergezondheid wilt verbeteren, maar onderschat dit niet! Losse kleding kan het verschil maken, vooral als je last hebt van vochtophoping in je buik of benen. Neem het verhaal van Lisa, die worstelde met een opgeblazen gevoel door ascites (vocht in de buikholte). Ze verruilde haar strakke jeans voor wijde broeken en jurken, en het was een verademing.Kleding die niet knelt, zorgt voor minder druk op je buik en helpt je ademhaling. Combineer comfort met stijl: linnen broeken, losvallende tops, en zachte stoffen zoals katoen kunnen een wereld van verschil maken. En vergeet die strakke riemen; een elastische tailleband kan je beste vriend zijn.
Zorg voor een gezonde slaaphouding
Een goede nachtrust begint niet alleen bij wat je doet vóór het slapen, maar ook hoe je ligt. Wist je dat slapen met je hoofd iets hoger dan je voeten de druk op je lever en longen kan verminderen? Peter, die vaak 's nachts wakker werd door kortademigheid, ontdekte dit toen zijn arts hem een verstelbaar bed aanraadde. Een simpel extra kussen onder zijn hoofd was al een gamechanger.Als je lever onder druk staat, kan een verkeerde houding leiden tot extra ongemak. Zorg dat je matras je rug goed ondersteunt en experimenteer met kussens om de perfecte balans te vinden. Je lichaam zal je dankbaar zijn voor een nacht waarin het écht tot rust kan komen.
Controleer regelmatig je gewicht en buikomvang
Een simpele weegschaal en een meetlint kunnen je bondgenoten zijn bij levercirrose. Gewichtsschommelingen zijn vaak een signaal van vochtophoping of andere complicaties. Neem Sam, een doorzetter die besloot elke week zijn gewicht en buikomvang bij te houden. Op een dag merkte hij een plotselinge toename op – tijdig genoeg om medische hulp te zoeken en erger te voorkomen.Houd een logboek bij en noteer je cijfers. Zie het niet als een obsessie, maar als een hulpmiddel om je gezondheid onder controle te houden. En denk eraan: een stabiel gewicht is belangrijk, maar focus ook op je buikomvang, vooral als je last hebt van ascites.
Vermijd rauwe schaal- en schelpdieren
Hoe lekker een oester of garnalencocktail ook klinkt, voor mensen met levercirrose kunnen rauwe schaal- en schelpdieren levensgevaarlijk zijn. Ze kunnen besmet zijn met bacteriën zoals Vibrio vulnificus, die bij een verzwakte lever fataal kunnen zijn. Julia, een foodie in hart en nieren, ontdekte dit de harde weg toen ze na een sushi-avond een ernstige infectie opliep. Sindsdien kookt ze alles zelf, inclusief haar geliefde mosselen, en geniet ze zonder risico.Wil je genieten van zeevruchten? Kies dan voor gekookte of gebakken varianten. En als je uit eten gaat, wees niet bang om te vragen hoe je gerecht is bereid. Je lever kan veel hebben, maar onnodige risico's kun je beter vermijden.
Gebruik lactulose of andere voorgeschreven medicatie
Als je lever niet meer optimaal werkt, kan ammoniak zich opstapelen in je bloed. En geloof me, dat wil je niet. Dit kan leiden tot verwarring, concentratieproblemen en in ernstige gevallen zelfs tot een coma. Neem Johan, een vader van twee, die merkte dat hij zich steeds waziger voelde. Zijn arts schreef hem lactulose voor, een siroop die helpt om ammoniak uit je lichaam te verwijderen. Het resultaat? Hij voelde zich helderder en energieker dan in maanden.Het mooie van lactulose is dat het eenvoudig in gebruik is, al kan het in het begin even wennen zijn door de bijwerkingen zoals winderigheid. Tip: combineer het met een vezelrijk dieet, zoals vezels uit groenten en volkoren producten, om je darmen in topvorm te houden. En natuurlijk, altijd overleggen met je arts voordat je iets verandert.
 Bloedonderzoek / Bron: WathanyuSowong/Shutterstock.com
Bloedonderzoek / Bron: WathanyuSowong/Shutterstock.comControleer regelmatig je bloedwaarden
Je bloed vertelt een verhaal, en als je levercirrose hebt, wil je dat verhaal goed in de gaten houden. Denk aan belangrijke waarden zoals je albumine, bilirubine en je stollingstijd. Lisa, een veertigjarige leerkracht, ging elke drie maanden voor bloedonderzoek. Toen haar bilirubine steeg, wist ze dat ze moest bijsturen met haar dieet en medicatie.Regelmatige controles geven je een voorsprong. Je kunt complicaties zien aankomen en aanpakken voordat ze serieus worden. Maak er een gewoonte van om je vragenlijstje klaar te hebben voor je afspraak met de arts. En nee, geen vraag is te gek. Jouw gezondheid staat op nummer één.
Eet voldoende zinkrijke voedingsmiddelen
Wist je dat een tekort aan zink bij leverpatiënten veel voorkomt? Zink helpt niet alleen je immuunsysteem, maar ook je lichaam om schadelijke stoffen af te breken. Frank, een fanatieke hobbykok, ontdekte dat hij meer zink nodig had. Hij voegde pompoenpitten, noten en schaal- en schelpdieren toe aan zijn dieet (gewoon goed doorgekookt, uiteraard!). Binnen een paar weken merkte hij verschil: minder vermoeidheid en een betere weerstand.Een handje walnoten of een portie linzensalade kan een geweldige zinkboost zijn. En vergeet niet, balans is belangrijk. Overleg met een diëtist als je twijfelt over je inname.
Raadpleeg een expert voor de juiste aanpak
Hoe goed je intenties ook zijn, bij levercirrose is het niet altijd duidelijk wat je wel of niet mag eten. Iedereen is anders, en wat voor de één werkt, kan voor de ander problemen veroorzaken. Daarom is het slim om een diëtist of hepatoloog in de arm te nemen. Deze experts weten precies wat jouw lever nodig heeft en kunnen je helpen een voedingsplan op maat te maken.Een diëtist kan je bijvoorbeeld begeleiden in het vinden van de juiste balans tussen eiwitten, vetten en koolhydraten. Misschien moet je meer zinkrijke producten zoals noten of peulvruchten eten, of juist letten op je zoutinname. Met een expert aan je zijde krijg je advies dat past bij jouw specifieke situatie, zonder dat je eindeloos hoeft te Googlen.
Hepatologen, oftewel leverspecialisten, kunnen je helpen om de medische kant van je dieet te begrijpen. Heb je extra vitamine D nodig? Moet je je vochtinname beperken? Of zijn er medicijnen die je dieet beïnvloeden? Zij kijken verder dan de voeding en houden rekening met het grotere plaatje van je gezondheid.
Het fijne van samenwerken met een professional is dat je niet alles zelf hoeft uit te vogelen. Bovendien voorkomen ze dat je onnodig restrictief gaat eten. Want eerlijk is eerlijk: een gezond dieet hoeft niet saai of ingewikkeld te zijn. Het gaat erom dat je leert wat jouw lichaam aankan en waar je je goed bij voelt.
Dus, twijfel je over je voedingspatroon? Maak een afspraak. Het is een investering in jezelf en je gezondheid. Met het juiste advies kun je vol vertrouwen aan de slag en je lever de ondersteuning geven die het nodig heeft. 🌟
Prognose en levensverwachting
Levercirrose kan niet worden genezen en het is daarom belangrijk om in een zo vroeg mogelijk stadium deze ziekte een halt toe te roepen. Het is veelal een progressief verlopende aandoening. Bij een patiënt die in een vroeg stadium van levercirrose radicaal stopt met het gebruik van alcohol, ontstaat mogelijk geen nieuw littekenweefsel, doch reeds gevormd littekenweefsel blijft aanwezig. In geval van ernstige complicaties zijn, zoals bloedbraken, vochtophoping in de buikholte of hersenfunctiestoornissen, is de prognose in de regel ongunstiger.Levercirrose heeft een grillig verloop dat varieert per individu, afhankelijk van de mate van leverbeschadiging en de onderliggende oorzaak. De levensverwachting van iemand met levercirrose hangt sterk samen met hoe vroeg de aandoening is ontdekt, hoe effectief de onderliggende oorzaak kan worden aangepakt, en hoe goed het lichaam reageert op een aangepast leefpatroon en behandeling. Elk geval is uniek, maar er zijn enkele heldere prognostische factoren die ons inzicht geven in de levensverwachting en mogelijke uitkomst.
De vier stadia van levercirrose en hun impact op de levensverwachting
Levercirrose ontwikkelt zich doorgaans geleidelijk, verdeeld in vier stadia, van vroeg, nauwelijks merkbaar letsel tot ernstig littekenweefsel dat leidt tot leverfalen. In het eerste stadium, de ‘gecompenseerde cirrose’, is de lever nog in staat om een groot deel van zijn functies te vervullen. Patiënten in dit stadium kunnen vaak nog vijf tot tien jaar leven zonder ernstige symptomen, mits de oorzaak, zoals alcoholgebruik of een hepatitisinfectie, wordt aangepakt en gestabiliseerd.
In het tweede stadium, waarbij symptomen zoals vermoeidheid en zwelling in de buik of benen kunnen optreden, wordt de levensverwachting gemiddeld lager. Deze fase, de ‘gedecompenseerde cirrose’, kan de levensverwachting verkorten tot 2 à 5 jaar zonder intensieve medische ondersteuning. De overgang naar stadium drie en vier brengt een hogere kans op levensbedreigende complicaties zoals ascites (vochtophoping in de buik), encefalopathie (hersenfunctiestoornissen door toxines), en verhoogde druk in de bloedvaten rondom de lever (portale hypertensie). Patiënten in deze latere stadia hebben, afhankelijk van hun leeftijd, bijkomende ziekten, en behandelmogelijkheden, een verwachte overlevingsduur van één tot drie jaar.
Prognostische factoren en het MELD-score systeem
Voor een nauwkeurigere inschatting van de levensverwachting bij levercirrose gebruiken artsen vaak de MELD-score (Model for End-Stage Liver Disease), die kijkt naar bloedwaarden zoals bilirubine, creatinine, en de stollingsfactor INR. Een hogere score wijst op een ernstigere leveraandoening en kortere levensverwachting, wat bij patiënten in aanmerking voor een levertransplantatie een cruciale graadmeter is. Een MELD-score van 10-15 geeft een vrij goede prognose, met een verwachte overleving van enkele jaren. Wanneer de score boven de 25 komt, daalt de levensverwachting aanzienlijk, met overlevingspercentages die minder dan een jaar kunnen bedragen.
Behandelopties en hun invloed op de levensverwachting
Voor patiënten met gecompenseerde cirrose zijn levensstijlveranderingen vaak effectief om de levensverwachting te verlengen. Vermindering van alcoholgebruik, gezonde voeding en het voorkomen van infecties kunnen het progressieve verloop van de ziekte vertragen. In gedecompenseerde stadia is medische ondersteuning vaak noodzakelijk, waaronder medicatie om vochtophoping te verminderen, antibiotica ter preventie van infecties, en in sommige gevallen zelfs een levertransplantatie. Een succesvolle levertransplantatie kan de levensverwachting aanzienlijk verbeteren, met een overlevingskans van 75% tot 85% vijf jaar na de ingreep.
De hoopvolle blik vooruit
Ofschoon levercirrose een progressieve ziekte is, biedt de huidige medische wetenschap meer behandelingsopties dan ooit. De prognose kan zelfs bij gedecompenseerde cirrose worden verbeterd door vroegtijdige ingrepen en voortdurende zorg. Met name in landen met een goede gezondheidszorg zoals Nederland en België, waar vaccinatieprogramma’s en preventieve screenings op hepatitis gangbaar zijn, kunnen risicofactoren eerder worden aangepakt en kan cirrose beter worden beheerst. Levercirrose blijft een ernstige ziekte, maar de vooruitgang in levertransplantaties en gerichte medicatie schept hoop voor een toekomst waarin de levensverwachting en kwaliteit van leven aanzienlijk kunnen verbeteren.
Complicaties
Veel voorkomende complicaties
De volgende mogelijke complicaties kunnen zich voordoen:- Portale hypertentie: een te hoge bloeddruk in de poortader.
- Ascites (buikwaterzucht of waterbuik): het aanwezig zijn van vocht in de buik.
- Encephalopatie: verminderde hersenfunctie, wat verward denken en andere mentale veranderingen tot gevolg kan hebben.
- oesophagusvarices (slokdarmvarices): gezwollen spataderen in de wand van de slokdarm.
- Het hepatopulmonale syndroom: verwijding van de bloedvaten in de longen en veranderingen in de bloedsomloop.
 Diabetes als complicatie van levercirrose / Bron: Istock.com/Rawpixel Ltd
Diabetes als complicatie van levercirrose / Bron: Istock.com/Rawpixel LtdOverige complicaties levercirrose
Andere ernstige complicaties van levercirrose kunnen zijn:- Nierfalen.
- Minder zuurstof in het bloed.
- Diabetes.
- Veranderingen in het bloedbeeld.
- Verhoogd risico op infecties.
- Overmatige bloeden en blauwe plekken.
- Borstvorming (gynaecomastie) bij mannen.
- Premature menopauze.
- Verlies van spiermassa en spierkrampen (bijvoorbeeld beenkrampen).
Levercirrose voorkomen
Er zijn verschillende manieren om het risico op het ontwikkelen van levercirrose te verminderen:- Matig alcoholgebruik (tot 3 glazen per dag voor mannen, tot 2 glazen per dag voor vrouwen);
- Vermijd risicovol seksueel gedrag zoals onbeschermd seksueel contact met wisselende partners;
- Wees voorzichtig rond synthetische chemische stoffen, zoals schoonmaakmiddelen en pesticiden;
- Vaccinatie tegen hepatitis B;
- Eet een evenwichtig, vetarm dieet.